ดอกซีไซคลีน
 | |
 | |
| ข้อมูลทางคลินิก | |
|---|---|
| การอ่านออกเสียง | /ˌdɒksiˈsaɪklin/ dox-i-sye-kleen |
| ชื่อทางการค้า | Vibramycin, Doryx, Doxyhexal, Doxylin และอื่นๆ |
| AHFS/Drugs.com | Doxycycline |
| MedlinePlus | a682063 |
| ข้อมูลทะเบียนยา |
|
| ระดับความเสี่ยงต่อทารกในครรภ์ | |
| ช่องทางการรับยา | รับประทาน, ฉีดเข้าหลอดเลือดดำ[1] |
| รหัส ATC | |
| กฏหมาย | |
| สถานะตามกฏหมาย | |
| ข้อมูลเภสัชจลนศาสตร์ | |
| ชีวประสิทธิผล | 100% |
| การจับกับโปรตีน | 90% |
| การเปลี่ยนแปลงยา | Liver |
| ครึ่งชีวิตทางชีวภาพ | 15–25 ชั่วโมง |
| การขับออก | ปัสสาวะ (40%) |
| ตัวบ่งชี้ | |
| |
| เลขทะเบียน CAS | |
| PubChem CID | |
| DrugBank | |
| ChemSpider | |
| UNII | |
| KEGG | |
| ChEBI | |
| ChEMBL | |
| ECHA InfoCard | 100.008.429 |
| ข้อมูลทางกายภาพและเคมี | |
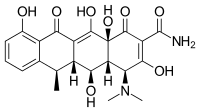
| สูตร | C22H24N2O8 |
| มวลต่อโมล | 444.43 g/mol g·mol−1 |
| แบบจำลอง 3D (JSmol) | |
| |
| |
| | |
ดอกซีไซคลีน (อังกฤษ: Doxycycline) เป็นยาปฏิชีวนะชนิดหนึ่งที่มีข้อบ่งใช้สำหรับรักษาโรคติดเชื้อหลายชนิดที่มีสาเหตุมาจากแบคทีเรียและโปรโตซัว[1] ยานี้มีประโยชน์เป็นอย่างมากในการรักษาโรคปอดอักเสบจากเชื้อแบคทีเรีย, สิว, การติดเชื้อคลามัยเดีย, ระยะเริ่มต้นของโรคไลม์, อหิวาตกโรค และซิฟิลิส[1] นอกจากนี้ยังมีการใช้ดอกซีไซคลีนในการรักษามาลาเรีย ซึ่งเป็นโรคที่เกิดจากการติดเชื้อจำพวกโปรโตซัว โดยให้ยานี้ร่วมกับควินิน และอาจใช้ดอกซีไซคลีนเพื่อเป็นการป้องกันมาลาเรียสำหรับผู้ที่มีความจำเป็นต้องเดินทางเข้าพื้นที่ที่มีการระบาดของโรคได้[1] ดอกซีไซคลีนเป็นยาปฏิชีวนะอีกชนิดหนึ่งที่มีการใช้อย่างแพร่หลายเนื่องจากมีราคาถูกและสามารถบริหารยาโดยการรับประทานได้ ในรายที่มีอาการของโรครุนแรงอาจจำเป็นต้องได้รับการบริหารยาโดยการฉีดเข้าหลอดเลือดดำ[1]
ดอกซีไซคลีนเป็นยาปฏิชีวนะอีกชนิดหนึ่งที่มีขอบเขตการออกฤทธิ์กว้าง (Broad-spectrum antibiotic)[1] โดยยานี้จะฆ่าแบคทีเรียและโปรโตซัวที่ไวต่อยานี้ด้วยการยับยั้งการสังเคราะห์โปรตีนที่จำเป็นต่อการดำรงชีวิตและการขยายพันธุ์ของเซลล์ ทำให้เซลล์จุลชีพเป้าหมายตายไปในที่สุด[1][2] อย่างไรก็ตาม การใช้ดอกซีไซคลีนในการรักษานี้อาจก่อให้เกิดอาการไม่พึงประสงค์ขึ้นได้เช่นเดียวกันกับยาชนิดอื่น ๆ โดยอาการไม่พึงประสงค์ที่เกิดขึ้นได้บ่อยจากการใช้ยานี้ ได้แก่ ท้องเสีย, คลื่นไส้, อาเจียน, ผื่นแดง, และผิวไวต่อแสงมากขึ้น ทำให้มีความเสี่ยงที่จะเกิดผิวไหม้จากแสงแดด (sunburn) เพิ่มขึ้น[1] นอกจากนี้ การใช้ดอกซีไซคลีนในหญิงตั้งครรภ์หรือในเด็กอาจทำให้เกิดการเปลี่ยนสีของฟันทารกหรือเด็กเป็นสีเทาหรือน้ำตาลอย่างถาวรได้[1] ส่วนการใช้ยานี้ในหญิงที่กำลังให้นมบุตรนั้นค่อนข้างมีความปลอดภัย เนื่องจากดอกซีไซคลีนถูกขับออกทางน้ำนมได้น้อยมาก[1]
ดอกซีไซคลีนได้รับการจดสิทธิบัตรในปี ค.ศ. 1957 และมีการผลิตเชิงพาณิชย์ในปี ค.ศ. 1967[3][4] และถูกจัดว่าเป็นหนึ่งในยาสำคัญของรายการยาที่จำเป็นขององค์การอนามัยโลก (World Health Organization's List of Essential Medicines) ซึ่งเป็นรายการยาที่มีประสิทธิภาพและความปลอดภัยสูงและมีความสำคัญเป็นลำดับแรกของระบบสุขภาพพื้นฐานของประชาชนในประเทศต่าง ๆ[5] ในปัจจุบัน มีการผลิตดอกซีไซคลีนออกสู่ท้องตลาดยาเป็นจำนวนมากด้วยชื่อการค้าที่แตกต่างกันออกไป ทั่วไปแล้วมักมีราคาที่ค่อนข้างถูก[1][6] โดยราคาสำหรับการขายส่งในประเทศกำลังพัฒนามีมูลค่าประมาณ 0.01 ถึง 0.04 ดอลลาร์สหรัฐต่อแคปซูล[7] สำหรับในสหรัฐอเมริกา ราคาเฉพาะค่ายาสำหรับการรักษาด้วยดอกซีไซคลีนเป็นระยะเวลา 10 วันนั้นมีค่าประมาณ 14 ดอลลาร์สหรัฐ อย่างไรก็ตาม จากข้อมูลเมื่อปี ค.ศ. 2014 พบว่ามีบางแหล่งที่มีการขายดอกซีไซคลีนเป็นราคาสูงมากถึง 3.00–10.00 ดอลลาร์สหรัฐต่อแคปซูล[1][8]
ประวัติและการค้นพบ
[แก้]หลังจากมีการค้นพบเพนิซิลลิน ยาดังกล่าวได้เข้ามามีส่วนในการปฏิวัติการรักษาโรคที่เกิดจากการติดเชื้อแบคทีเรียในช่วงสงครามโลกครั้งที่ 2 เป็นอย่างมาก ในห้วงเวลานั้นบริษัทยาหลายบริษัทได้มุ่งเป้ามายังการคิดค้นพัฒนายาปฏิชีวนะชนิดใหม่โดยใช้กระบวนการการสำรวจทางชีวภาพ (Bioprospecting) เพื่อค้นหาโครงสร้างต้นแบบของยาปฏิชีวนะกันอย่างแพร่หลาย อเมริกันไซยานามิดถือเป็นหนึ่งบริษัทในจำนวนนี้ โดยในช่วงปลายคริสต์ทศวรรษที่ 1940 นักเคมีของบริษัทดังกล่าวได้ค้นพบคลอร์เตตราไซคลีน ซึ่งเป็นยาปฏิชีวนะชนิดแรกของกลุ่มเตตราซัยคลีนที่ถูกค้นพบ[9] หลังจากนั้นไม่นานนัก นักวิทยาศาสตร์ของไฟเซอร์ได้ค้นพบยาปฏิชีวนะอีกชนิดหนึ่งในกลุ่มเดียวกันและถูกให้ชื่อว่าออกซิเตตราไซคลีน และต่อมาได้มีการผลิตยาดังกล่าวเพื่อการจำหน่ายเชิงพาณิชย์ภายใต้ชื่อการค้า Terramycin ยาปฏิชีวนะทั้งสองชนิดที่ถูกค้นพบนี้ล้วนเป็นผลผลิตที่ได้จากธรรมชาติ เช่นเดียวกันกับเพนิซิลลินที่นักวิทยาศาสตร์ในขณะนั้นล้วนเชื่อว่า ยาปฏิชีวนะที่เป็นผลิตผลที่ได้จากธรรมชาตินี้ล้วนมีประสิทธิภาพในการรักษาที่สมบูรณ์แบบกว่ายาที่ได้จากแหล่งอื่น การปรับเปลี่ยนโครงสร้างของยาเหล่านี้อาจทำให้ประสิทธิภาพของยาลดลงจากเดิมก็เป็นได้ อย่างไรก็ตาม ทีมนักวิทยาศาสตร์ของไฟเซอร์ภายใต้การนำของลอยด์ คอนโอเวอร์ (Lloyd Conover) ได้ทำการดัดแปลงโครงสร้างของยาปฏิชีวนะสองชนิดดังข้างต้น ซึ่งนำไปสู่การค้นพบเตตราซัยคลีน ซึ่งถือเป็นยาปฏิชีวนะกึ่งสังเคราะห์ตัวแรกของกลุ่มนี้ ต่อมาในช่วงต้นของคริสต์ทศวรรษ 1960 ทีมวิจัยของชาร์ลี สตีเฟน (Charlie Stephens) ได้ทำการศึกษาดัดแปลงโครงสร้างของยาดังกล่าวจนได้อนุพันธุ์ของเตตราซัยคลีนที่มีความคงตัวและมีประสิทธิภาพเชิงเภสัชวิทยามากขึ้น โดยยาที่ถูกพัฒนาขึ้นโดยทีมวิจัยข้างต้นก็คือ ดอกซีไซคลีน โดยดอกซีไซคลีนได้รับการรับรองจากองค์การอาหารและยาของสหรัฐอเมริกาในปี ค.ศ. 1967[9]

ในขณะที่สิทธิบัตรของดอกซีไซคลีนใกล้ที่จะหมดอายุลงในช่วงต้นทศวรรษ 1970 สิทธิบัตรของยานี้ได้เป็นคดีความฟ้องร้องกันระหว่างไฟเซอร์กับอินเตอร์เนชันแนล เรคติไฟเออร์ (International Rectifier)[11] ซึ่งคดีความดังกล่าวนั้นไม่สามารถหาข้อยุติได้จนถึงปี ค.ศ. 1983 จึงถือได้ว่าคดีการฟ้องร้องดังกล่าวเป็นคดีที่เกี่ยวเนื่องกับสิทธิบัตรที่ใหญ่ที่สุดในประวัติศาสตร์สหรัฐอเมริกาในขณะนั้น[12] โดยศาลตัดสินให้ไฟเซอร์ชนะคดีในครั้งนี้ และอินเตอร์เนชันแนล เรคติไฟเออร์จำเป็นต้องจ่ายค่าปรับสำหรับการละเมิดสิทธิบัตรยานี้ อย่างไรก็ตาม แทนที่ไฟเซอร์จะเรียกร้องค่าเสียหายเป็นเงินค่าปรับ กลับประสงค์ที่จะเข้าไปควบคุมกิจการด้านสัตวแพทย์และวัตถุเจือปนอาหาร (food additive) ของราเชลล์แลบอราทอรีส์ (Rachelle Laboratories) ซึ่งเป็นบริษัทย่อยของบริษัทคู่ความแทน และอินเตอร์เนชันแนล เรคติไฟเออร์ก็ให้ความยินยอมในประเด็นนี้[12]
ในเดือนกรกฎาคม ค.ศ. 2013 องค์การอาหารและยาของสหรัฐอเมริกาได้ออกรายงานการขาดแคลนดอกซีไซคลีนในรูปแบบยาฉีดและยาเม็ด เนื่องมาจากความต้องการในการใช้ดอกซีไซคลีนในรูปแบบดังกล่าวมีเพิ่มมากขึ้นและเกิดปัญหาบางอย่างขึ้นในโรงงานที่ผลิตยานี้[13] บริษัทที่เกี่ยวข้องอย่างไมลาน (Mylan), แอคตาวิส (Actavis) และฮิกมะฮ์ ฟาร์มาซูติคอลส์ (Hikma Pharmaceuticals) รวมถึงผู้ผลิตหลักหลายรายที่ไม่ระบุชื่อได้หยุดการผลิตยาดังกล่าวในเดือนกุมภาพันธ์ 2013 รวมไปถึงเทวา (Teva Pharmaceutical Industries) ที่หยุดผลิตไปในเดือนพฤษภาคม 2013[14][15] การขาดแคลนดอกซีไซคลีนในครั้งนี้เกิดขึ้นในช่วงเวลาที่ไม่ดีเท่าใดนัก เนื่องจากในขณะนั้นก็มีปัญหาการขาดแคลนยาปฏิชีวนะในกลุ่มเดียวกันอย่างเตตราไซคลีนด้วยเช่นกัน[16] เป็นผลให้ราคาดอกซีไซคลีนในตลาดยาสหรัฐอเมริกาใน ค.ศ. 2013 และตอนต้นของ ค.ศ. 2014 เพิ่มสูงขึ้นจากเดิมเป็นอย่างมาก (จาก $20 เป็น มากกว่า $1,800 ต่อกระปุกที่มีขนาดบรรจุ 500 เม็ด)[17][18][19] ก่อนจะลดลงมากลับเข้าสู่ภาวะปกติในภายหลัง[20][21]
เภสัชวิทยา
[แก้]
ดอกซีไซคลีนเป็นยาปฏิชีวนะที่ออกฤทธิ์ยับยั้งการเจริญเติบโตของแบคทีเรีย (Bacteriostatic agent) เช่นเดียวกับยาปฏิชีวนะอื่นในกลุ่มเดียวกัน โดยยานี้จะออกฤทธิ์ยับยั้งหรือขัดขวางการสังเคราะห์โปรตีนที่จำเป็นต่อการดำรงชีวิตของแบคทีเรีย[23] ทั้งนี้ ดอกซีไซคลีนจัดเป็นยาปฏิชีวนะที่มีโครงสร้างเป็นสารประกอบเชิงซ้อนของไอออนโลหะที่ไม่มีความคงตัวในสภาวะกรดหรือในสภาวะที่มีค่าพีเอช (pH) สูง ถึงแม้ว่าดอกซีไซคลีนจะมีสัดส่วนของตัวยาที่ผ่านเข้าสู่ดูโอดีนัมและถูกดูดซึมเข้าสู่กระแสเลือดได้มากกว่ายาปฏิชีวนะกลุ่มเตรตราไซคลีนชนิดอื่น ๆ ที่ถูกค้นพบก่อนหน้าก็ตาม นอกจากนี้ การดูดซึมดอกซีไซคลีนของดูโอดีนัมยังถูกรบกวนจากอาหารได้น้อยกว่ายาปฏิชีวนะอื่นในกลุ่มเตรตราไซคลีนที่ถูกค้นพบก่อนหน้า โดยความเข้มข้นของดอกซีไซคลีนจะลดลงประมาณร้อยละ 20 เมื่อรับประทานยาร่วมกับอาหาร ในขณะที่เตตราไซคลีนนั้นจะลดลงมากถึงร้อยละ 50[24]
ยาปฏิชีวนะกลุ่มเตตราไซคลีนที่หมดอายุหรือที่อยู่ในสภาวะที่มีค่าพีเอชน้อยกว่า 2 นั้นมีรายงานว่าพบการเกิดพิษต่อไตจากแอนไฮโดร-4-อีพิเตเตราไซคลีน (anhydro-4-epitetracycline) ซึ่งผลิตภัณฑ์ที่เกิดจากการเสื่อมสลายของยาดังกล่าว[25][26] และเป็นสาเหตุให้เกิดกลุ่มอาการแฟนโคนิ (Fanconi syndrome) ได้[27] ในกรณีของดอกซีไซคลีนซึ่งไม่มีหมู่ไฮดรอกซิลที่ตำแหน่งที่ 6 ทำให้การเสื่อมสลายของยานี้ไม่ก่อให้เกิดสารประกอบที่เป็นพิษต่อไตเช่นที่พบในยาปฏิชีวนะอื่นในกลุ่มเตตราไซคลีนที่ถูกค้นพบก่อนหน้า[26] อย่างไรก็ตามควรใช้ ยาปฏิชีวนะในเตตราไซคลีน ซึ่งรวมไปถึงดอกซีไซคลีนด้วยความระมัดระวังในผู้ป่วยที่เป็นโรคไตเนื่องจากอาจทำให้ภาวะอะโซทีเมีย (azotemia) ของผู้ป่วยแย่ลงจากพิษของผลิตภัณฑ์ที่เกิดจากการเสื่อมสลายของยาดังกล่าว[27]
การใช้ประโยชน์ทางการแพทย์
[แก้]นอกเหนือจากข้อบ่งชี้ทั่วไปสำหรับยาปฏิชีวนะทุกชนิดในกลุ่มเตตราไซคลีนแล้ว ดอกซีไซคลีนมักถูกใช้เพื่อรักษาโรคไลม์, ต่อมลูกหมากอักเสบติดเชื้อเรื้อรัง, โพรงอากาศอักเสบ, ภาวะอักเสบในอุ้งเชิงกราน[28][29] สิวที่มีสาเหตุจากการติดเชื้อแบคทีเรีย, โรคโรซาเชีย (Rosacea),[30][31] และการติดเชื้อแบคทีเรียสกุลริคเค็ทเซีย[32]
เมื่อปี ค.ศ. 2004 ในแคนาดา ดอกซีไซคลีนได้ถูกกำหนดให้เป็นยาปฏิชีวนะทางเลือกแรกสำหรับการรักษาท่อปัสสาวะอักเสบที่มีสาเหตุมาจากแบคทีเรียที่ไม่ใช่สกุลโกโนคอคคอลและสกุลคลาไมเดีย โดยใช้ร่วมกับเซฟิกซิมในการรักษาหนองในที่ไม่ซับซ้อน[33]
การใช้เพื่อต้านโปรโตซัว
[แก้]ดอกซีไซคลีนถูกนำมาใช้เป็นยาสำหรับป้องกันการติดเชื้อมาลาเรียในผู้ที่มีความจำเป็นต้องเดินทางเข้าไปในพื้นที่ที่มีการระบาดของโรคดังกล่าว นอกจากนี้ยังสามารถใช้ยานี้สำหรับการรักษาโรคดังกล่าวได้ด้วย แต่ไม่ควรใช้ดอกซีไซคลีนเดี่ยว ๆ ในการรักษามาลาเรียในระยะแรกของการรักษา ถึงแม้ว่าเชื้อก่อโรคนั้น ๆ จะยังคงมีความไวต่อดอกซีไซคลีนก็ตาม เนื่องจากฤทธิ์ในการต้านมาลาเรียของดอกซีไซคลีนนั้นไม่อาจมีผลได้ในทันที ซึ่งเป็นผลมาจากกลไกการออกฤทธิ์ของดอกซีไซคลีนที่ต้องใช้เวลาสักระยะ โดยเฉพาะอย่างยิ่งการเหนี่ยวนำให้การแบ่งเซลล์ของเชื้อสาเหตุเกิดความผิดปกติ เนื่องจากความผิดปกติของโปรตีนสังเคราะห์ได้ยีนอะพิโคพลาสต์[34] ด้วยเหตุนี้ทำให้การรักษามาลาเรียด้วยดอกซีไซคลีนจึงมักให้ร่วมกับยาต้านมาลาเรียชนิดอื่น เช่น ควินีน เป็นต้น[35]
การใช้เพื่อต้านแบคทีเรีย
[แก้]โดยส่วนใหญ่แล้ว Moraxella catarrhalis, Brucella melitensis, Chlamydia pneumoniae, และ Mycoplasma pneumoniae นั้นเป็นแบคทีเรียที่มีความไวต่อดอกซีไซคลีน ในขณะที่ Haemophilus spp., Mycoplasma hominis, และ Pseudomonas aeruginosa บางสเตรนได้เกิดการพัฒนาสายพันธุ์ให้ดื้อต่อดอกซีไซคลีน ซึ่งมีความรุนแรงของการดื้อยาในระดับที่แตกต่างกันออกไปในแต่ละพื้นที่[36] นอกจากนี้ ดอกซีไซคลีนยังเป็นยาปฏิชีวนะอีกชนิดหนึ่งที่ถูกนำมาพิจารณาใช้เพื่อการป้องกันและรักษาโรคแอนแทรกซ์และโรคฉี่หนู[37] และยังมีประสิทธิภาพดีในการรักษาโรคที่เกิดจากการติดเชื้อแบคทีเรียเยอร์ซิเนีย เพสทิส (แบคทีเรียที่ทำให้เกิดการระบาดของกาฬโรคครั้งใหญ่ที่เรียกว่า กาฬมรณะ), โรคไลม์,[38][39][40][41] โรคเออร์ลิชิโอสิส (Ehrlichiosis)[42][43] และโรคไข้พุพองเทือกเขาร็อกกี (Rocky Mountain spotted fever)[44]
ในปัจจุบัน ดอกซีไซคลีนมีข้อบ่งใช้สำหรับการรักษาโรคติดเชื้อแบคทีเรียต่อไปนี้:[44][45]
- โรคไข้พุพองเทือกเขาร็อกกี, ไข้รากสาดใหญ่ และไข้ไทฟัสชนิดอื่น ๆ, โรคไข้คิว,[46] โรคฝีริคเค็ทเซีย, และโรคไข้เห็บที่มีสาเหตุมาจากแบคทีเรียสกุลริคเค็ทเซีย
- การติดเชื้อในระบบทางเดินหายใจที่มีสาเหตุมาจาก Mycoplasma pneumoniae[47]
- กามโรคต่อมน้ำเหลือง หรือฝีมะม่วง, โรคริดสีดวงตา ซึ่งรวมไปเยื่อตาอักเสบจากแบคทีเรีย, และการติดเชื้อแบคทีเรีย Chlamydia trachomatis ในท่อปัสสาวะ, มดลูก หรือไส้ตรง ในกลุ่มประชากรผู้ใหญ่ที่มีพยากรณ์ของโรคไม่ซับซ้อน
- โรคนกแก้ว (Psittacosis)
- ท่อปัสสาวะอักเสบจากแบคทีเรียที่ไม่ใช่โกโนคอคคอล เช่น Ureaplasma urealyticum
- ไข้กลับซ้ำ ที่มีสาเหตุมาจากแบคทีเรีย Borrelia recurrentis
- แผลริมอ่อน ที่มีสาเหตุจากการติดเชื้อแบคทีเรีย Haemophilus ducreyi
- กาฬโรค จากการติดเชื้อ Yersinia pestis
- โรคทูลาริเมีย (Tularemia)
- อหิวาตกโรค
- การติดเชื้อแบคทีเรีย Campylobacter fetus
- โรคแท้งติดต่อ (Brucellosis) ที่มีสาเหตุมาจากการติดเชื้อแบคทีเรียในสกุล Brucella (โดยให้การรักษาร่วมกับสเตรปโตมัยซิน)
- โรคบาร์โตเนลโลสิส (Bartonellosis) หรือโรคไข้แมวข่วน (Cat scratch fever)
- แผลกามโรคเรื้อรังที่ขาหนีบ (Granuloma inguinale) (จากการติดเชื้อแบคทีเรียในสกุล Klebsiella)
- โรคไลม์ [48]
ในกรณีเชื้อก่อโรคเป็นแบคทีเรียแกรมลบ เมื่อการทดสอบถึงความไวของเชื้อก่อโรคแล้วพบว่ายังมีความไวต่อดอกซีไซคลีน อาจพิจารณาใช้ดอกซีไซคลีนในการรักษาโรคติดเชื้อเหล่านี้ได้:[44][45]
- การติดเชื้อ Escherichia coli
- การติดเชื้อ Enterobacter aerogenes (เดิมชื่อ Aerobacter aerogenes)
- การติดเชื้อแบคทีเรียในสกุลชิเกลลา
- การติดเชื้อแบคทีเรียในสกุลอซีเนโตแบคเตอร์ (เดิมชื่อสกุล Mima และ Herellea)
- การติดเชื้อในระบบทางเดินหายใจที่มีสาเหตุมาจากแบคทีเรีย Haemophilus influenzae
- การติดเชื้อในระบบทางเดินหายใจและระบบทางเดินปัสสาวะที่มีสาเหตุมาจากแบคทีเรียสกุลเคลบซิลลา
อย่างไรก็ตาม แบคทีเรียแกรมบวกบางสายพันธุ์ได้มีการปรับตัวให้ดื้อต่อดอกซีไซคลีน ตัวอย่างเช่น เชื้อตัวอย่างราวร้อยละ 44 ของสายพันธุ์ Streptococcus pyogenes และมากกว่าร้อยละ 74 ของสายพันธุ์ S. faecalis นั้นได้มีการพัฒนาตนให้ดื้อต่อยาปฏิชีวนะในกลุ่มเตตราไซคลีน ดังนั้น หากจะพิจารณาใช้ดอกซีไซคลีนในการรักษาโรคที่เกิดจากการติดเชื้อแบคทีเรียแกรมบวกต่อไปนี้ ควรมีการทดสอบถึงความไวของเชื้อก่อโรคดังกล่าวต่อดอกซีไซคลีนก่อนเสมอ:[44][45]
- การติดเชื้อในระบบทางเดินหายใจส่วนบนที่มีสาเหตุมาจากแบคทีเรีย Streptococcus pneumoniae (เดิมชื่อ Diplococcus pneumoniae)
- การติดเชื้อของผิวหนังและเนื้อเยื่ออ่อนที่มีสาเหตุมาจากแบคทีเรีย Staphylococcus aureus ซึ่งรวมถึงการติดเชื้อแบคทีเรีย methicillin-resistant Staphylococcus aureus ด้วย
- แอนแทรกซ์ที่มีสาเหตุมาจากการติดเชื้อแบคทีเรีย Bacillus anthracis
ในบางกรณีที่ผู้ป่วยมีข้อห้ามใช้ต่อยาปฏิชีวนะกลุ่มเพนิซิลลิน อาจพิจารณาใช้ดอกซีไซคลีนเป็นยาทางเลือกรองได้ สำหรับข้อบ่งใช้ต่อไปนี้:[44][45]
- ซิฟิลิส จากการติดเชื้อแบคทีเรีย Treponema pallidum
- โรคคุดทะราด ที่มีสาเหตุจากแบคทีเรีย Treponema pertenue
- โรคติดเชื้อลิสเทอเรีย จากแบคทีเรียสายพันธุ์ Listeria monocytogenes
- โรคติดเชื้อวินเซนต์ (Vincent's infection) ที่มีสาเหตุมาจากแบคทีเรีย Fusobacterium fusiforme
- โรคแอคติโนมัยโคสิส จากการติดเชื้อแบคทีเรีย Actinomyces israelii
- โรคติดเชื้อที่มีสาเหตุมาจากแบคทีเรียในสกุลคลอสทริเดียม
นอกจากนี้ ดอกซีไซคลีนยังได้รับการรับรองจากองค์การอาหารและยาของสหรัฐอเมริกาให้ใช้เป็นยาปฏิชีวนะทางเลือกรองที่ใช้สำหรับการรักษาสิวอักเสบรุนแรงจากการติดเชื้อแบคทีเรียอีกด้วย[44][45] อย่างไรก็ตาม ในบางข้อบ่งใช้นั้นไม่อาจใช้ดอกซีไซคลีนเดี่ยว ๆ ในการรักษาได้ เนื่องจากจะทำให้ประสิทธิภาพการรักษาไม่ดีเท่าที่ควรและทำให้เกิดความเสี่ยงต่อการดื้อยาของเชื้อสาเหตุได้มากขึ้น จึงมักมีการใช้ดอกซีไซคลีนร่วมกับยาปฏิชีวนะอื่นในข้อบ่งใช้นั้น ๆ อาทิ โรคแท้งติดต่อ ซึ่งดอกซีไซคลีนจัดเป็นยาทางเลือกแรกแต่ต้องใช้การรักษาร่วมกับสเตรปโตมัยซิน และเป็นทางเลือกรองเมื่อให้การรักษาร่วมกับไรแฟมพิซิน (ไรแฟมพิน)[49]
การใช้เพื่อต้านปรสิต
[แก้]ดอกซีไซคลีนมีประสิทธิภาพดีในการฆ่าแบคทีเรียวอลบาเคียที่ดำรงชีวิตแบบพึ่งพาอาศัยกัน (Symbiosis) อยู่ในระบบสืบพันธุ์ของปรสิตจำพวกนีมาโทดาอย่างพยาธิฟิลาเรีย (Filariasis) ทำให้ระบบสืบพันธุ์ของพวกนีมาโทดาปราศจากแบคทีเรียที่เป็นประโยชน์ และส่งผลกระทบต่อการขยายพันธุ์ของนีมาโทดนั้น ๆ จากการออกฤทธิ์ของดอกซีไซคลีนต่อแบคทีเรียในระบบสืบพันธุ์ของนีมาโทดที่กล่าวมาข้างต้นนี้ ทำให้สามารถลดการแพร่กระจายของโรคติดเชื้อบางชนิดที่เกิดจากปรสิตเหล่านั้นลงได้ อาทิ โรคพยาธิตาบอด และ โรคเท้าช้าง เป็นต้น[50] การศึกษาทางคลินิกในปี ค.ศ. 2005 พบว่า การรักษาด้วยดอกซีไซคลีนเป็นระยะเวลาต่อเนื่อง 8 สัปดาห์สามารถกำจัดตัวอ่อนไมโครฟิลาเรีย (microfilaria) ของหนอนพยาธิฟิลาเรียออกไปได้เกือบทั้งหมด[51]
ความไวของจุลชีพต่อยา
[แก้]ดอกซีไซคลีนถือเป็นยาปฏิชีวนะอีกชนิดหนึ่งที่มีประสิทธิภาพดีอย่างยิ่งในการรักษาโรคติดต่อทางเพศสัมพันธ์, โรคติดเชื้อในระบบทางเดินหายใจ รวมไปถึงการติดเชื้อในตา ที่มีสาเหตุมาจากแบคทีเรียสกุลChlamydia, Streptococcus, Ureaplasma, Mycoplasma และอื่น ๆ การวัดค่าความเข้มข้นยาที่ยับยั้งการเจริญเติบโตของแบคทีเรียได้ (MIC susceptibility test) ของดอกซีไซคลีนต่อแบคทีเรียบางชนิด ดังแสดงต่อไปนี้[52]
- Chlamydia psittaci : 0.03 μg/mL
- Mycoplasma pneumoniae : 0.016 μg/mL – 2 μg/mL
- Streptococcus pneumoniae : 0.06 μg/mL – 32 μg/mL
อาการไม่พึงประสงค์
[แก้]อาการไม่พึงประสงค์และข้อควรระวังจากดอกซีไซคลีนนั้นมีความคล้ายคลึงกันกับยาปฏิชีวนะชนิดอื่นที่อยู่ในกลุ่มเตตราไซคลีน โดยการเกิดผื่นแบบอีริธีมาหลังจากผิวหนังได้รับการสัมผัสกับแสงแดดโดยตรงนั้นพบการเกิดในผู้ที่ใช้ดอกซีไซคลีนในการป้องกันมาลาเรียได้มากถึงร้อยละ 7.3–21.2 ทั้งนี้มีการศึกษาทางคลินิกซึ่งได้ทำการศึกษาประสิทธิภาพในการรักษาและป้องกันมาลาเรียของยาต้านมาลาเรียหลายชนิด การติดตามอาการไม่พึงประสงค์จากยาที่ใช้ในการศึกษานี้พบว่า ดอกซีไซคลีนไม่ก่อให้เกิดผลข้างเคียงทางผิวหนังมากกว่ายาอื่นที่ใช้ในการศึกษาจนถึงระดับที่มีนัยสำคัญทางสถิติ (ไม่มีการจำแนกชนิดของอาการข้างเคียงทางผิวหนัง) ผื่นที่เกิดขึ้นจากการได้รับดอกซีไซคลีนนั้นสามารถหายเป็นปกติได้เองหลังจากที่มีการหยุดใช้ยาดังกล่าวไประยะหนึ่ง[53] นอกจากนี้แล้ว ดอกซีไซคลีนยังมีข้อดีกว่ายาปฏิชีวนะอื่นในกลุ่มเดียวกันคือ ไม่ก่อให้การทำงานของไตบกพร่องจากผลิตภัณฑ์ที่เกิดจากการเสื่อมสลายของตัวยา[54]
อาการไม่พึงประสงค์ที่แสดงต่อไปนี้เป็นเพียงอาการไม่พึงประสงค์ที่มีอุบัติการณ์การเกิดสูงกว่า 0.1% (> 1/1,000) ซึ่งอาจมีการเกิดปฏิกิริยาการแพ้ยาดอกซีไซคลีนขึ้นได้ แต่มีอุบัติการณ์การเกิดค่อนข้างต่ำ (<1/1,000; น้อยกว่า 0.1%) แต่ส่วนใหญ่มักมีอาการรุนแรง[55]
| อวัยวะที่ได้รับผลกระทบ | ความถี่ตามเกณฑ์ CIOMS | ชนิดของอาการไม่พึงประสงค์ |
| การทดสอบในห้องปฏิบัติการ | พบได้ไม่มาก | การเพิ่มขึ้นของระดับยูเรียในเลือด |
| ความผิดปกติของเลือด | พบได้ไม่มาก | โลหิตจางจากเม็ดเลือดแดงแตก, เกล็ดเลือดต่ำ, นิวโตรฟิลในเลือดต่ำ และอีโอสิโนฟิลในเลือดสูง |
| ความผิดปกติของระบบประสาท | พบได้ไม่มาก | ปวดศีรษะ |
| ความผิดปกติของระบบทางเดินอาหาร | พบได้ไม่มาก |
ไม่รุนแรง:อาการแสบร้อนช่องปาก, คลื่นไส้, อาเจียน, คอหอยอักเสบ |
| ความผิดปกติของผิวหนัง | พบได้ไม่มาก | ผื่นนูนแบนและผื่นอีริธีมา, ผิวหนังไวต่อแสง |
| อื่น ๆ | บ่อยมาก | ฟันมีความไวต่อความร้อนมากผิดปกติ |
อันตรกิริยา
[แก้]การรับประทานยาดอกซีไซคลีนร่วมกับอาหาร, ยาลดกรด, อาหารเสริมที่มีส่วนผสมของแคลเซียม, ผลิตภัณฑ์เสริมอาหารที่มีส่วนผสมของธาตุเหล็ก, ยาระบายที่มีส่วนผสมของแมกนีเซียม อาจส่งผลลดประสิทธิภาพในการรักษาของดอกซีไซคลิน เนื่องจากอาหาร, ยา หรือผลิตภัณฑ์เสริมอาหารดังข้างต้นจะทำให้ดอกซีไซคลีนถูกดูดซึมเข้าสู่กระแสเลือดได้น้อยลง[56]
...อาหารสามารถลดการดูดซึมดอกซีไซคลินลงได้อย่างมีนัยสำคัญ โดยการดูดซึมยากลุ่มเตตราไซคลีนนั้นจะเกิดขึ้นในกระเพาะอาหารและลำไส้เล็กส่วนบน มีรายงานว่าผลิตภัณฑ์จากนม, อะลูมิเนียมไฮดรอกไซด์, โซเดียมไบคาร์บอเนต, เกลือแคลเซียมและแมกนีเซียม, ยาระบายที่มีส่วนผสมของแมกนีเซียมและธาตุเหล็ก มีกลไกที่มีผลต่อการดูดซึมของยากลุ่มนี้ ผ่านการเกิดคีเลชันและเพิ่มพีเอชในกระเพาะอาหาร ... จากเหตุผลดังกล่าว จึงควรแนะนำให้แนะนำผู้ป่วยที่มีความจำเป็นต้องได้รับการรักษาด้วยดอกซีไซคลีนควรรับประทานในขณะท้องว่าง...[57]
ในอดีตเป็นที่เชื่อกันว่าดอกซีไซคลีนทำให้ประสิทธิภาพในการคุมกำเนิดของฮอร์โมนคุมกำเนิดลดลง เนื่องจากการกระตุ้น CYP450 แต่การศึกษาวิจัยล่าสุดกลับพบว่า ยาปฏิชีวนะในกลุ่มเตตราไซคลีนส่วนใหญ่ (รวมถึงดอกซีไซคลีน) นั้นไม่ได้มีผลรบกวนประสิทธิภาพในการคุมกำเนิดของฮอร์โมนดังกล่าวให้ลดต่ำลงจนถึงระดับที่มีนัยสำคัญทางสถิติแต่อย่างใด อย่างไรก็ตาม แพทย์หลายคนยังคงแนะนำให้ใช้การคุมกำเนิดวิธีอื่นร่วมด้วยสำหรับคนมีความจำเป็นต้องได้รับการรักษาด้วยดอกซีไซคลีนในขณะที่กำลังรับประทานยาเม็ดคุมกำเนิดชนิดฮอร์โมนรวมเพื่อป้องกันการตั้งครรภ์ที่ไม่พึงประสงค์[58][59][60]
การใช้ในหญิงตั้งครรภ์และให้นมบุตร
[แก้]ดอกซีไซคลีนได้รับการจัดระดับความเสี่ยงต่อทารกในครรภ์จากองค์การอาหารและยาของสหรัฐอเมริกาให้อยู่ในระดับ D เช่นเดียวกันกับยาปฏิชีวนะชนิดอื่น ๆ ในกลุ่มเตตราไซคลีน เนื่องจากยาปฏิชีวนะในกลุ่มดังกล่าวมีผลในการขัดขวางการพัฒนาของกระดูกและฟันของตัวอ่อนในครรภ์ รวมไปถึงทารกแรกเกิดและเด็กที่มีอายุน้อยกว่า 8 ปี[61] ดังนั้น ดอกซีไซคลีนจึงมีข้อห้ามใช้ในกลุ่มประชากรดังกล่าว ยกเว้น ในกรณีใช้สำหรับการรักษาโรคแอนแทรกซ์ หรือมีข้อห้ามใช้ที่รุนแรงต่อยาปฏิชีวนะอื่น หรือรักษาด้วยยาปฏิชีวนะอื่นแล้วไม่ได้ผล[44]
ดอกซีไซคลีนเป็นยาปฏิชีวนะที่ไม่ถูกขับออกทางน้ำนมหรือถูกขับออกได้น้อยมาก ทั้งนี้ แม้จะพบการเกิดอาการไม่พึงประสงค์กับฟันและกระดูกของเด็กที่ได้รับการบริหารยาปฏิชีวนะกลุ่มเตตราไซคลีนโดยตรง แต่ผลกระทบเหล่านี้ไม่ได้รับการบันทึกไว้ในทารกที่อาจได้รับยาดังกล่าวผ่านนมแม่ แม้ว่าปริมาณยากลุ่มดังกล่าวที่ถูกขับออกมาในน้ำนมจะมีปริมาณที่น้อยมาก แต่ในทางทฤษฎีแล้ว ทารกที่รับประทานนมแม่ในขณะที่แม่ได้รับการรักษาด้วยยากลุ่มดังกล่าวก็ยังมีความเสี่ยงต่อการเกิดอาการไม่พึงประสงค์ ถึงแม้จะอยู่ในระดับที่เล็กน้อยก็ตาม[62]
การศึกษาวิจัย
[แก้]
เมื่อใช้ดอกซีไซคลีนในขนาดต่ำว่าขนาดที่มีผลในการต้านจุลชีพ ยานี้จะมีคุณสมบัติในการยับยั้งเอนไซม์เมทริกซ์เมทัลโลโปรติเอส (martrix metalloproteinases: MMPs) ทำให้มีการนำดอกซีไซคลีนมาใช้ในระบบการทดลองต่าง ๆ เพื่อมุ่งหวังผลการยับยั้งดังกล่าว เช่น การใช้เพื่อยับยั้งการเกิดกระจกตาถลอกซ้ำซ้อน (Recurrent corneal erosion; CRE) เป็นต้น[63] นอกจากนี้ยังมีรายงานถึงความสำเร็จในการใช้ดอกซีไซคลีนในการรักษาผู้ป่วยโรค LAM (lymphangioleiomyomatosis) รายหนึ่ง ซึ่งเป็นโรคที่มีพยากรณ์โรครุนแรงและเสียชีวิตได้ง่าย[64] และการศึกษาในหนูทดลองอีกการศึกษาหนึ่งพบว่าดอกซีไซคลีนสามารถบรรเทาอาการของโรคกล้ามเนื้อหัวใจหนาตัวผิดปกติ ซึ่งเป็นโรคที่เป็นผลเสียจากการที่มีความดันโลหิตสูงต่อเนื่องเป็นระยะเวลานานโดยไม่ได้รับการรักษาที่เหมาะสม[65] ยิ่งไปกว่านั้น บางการศึกษาพบว่าการใช้ดอกซีไซคลีนในผู้ป่วยโรคปอดอุดกั้นเรื้อรังที่มีอาการคงที่แล้ว สามารถเพิ่มประสิทธิภาพในการทำงานของปอดได้[66]
นอกจากที่กล่าวมาดังข้างต้น ดอกซีไซคลีนยังถูกนำมาใช้ในการศึกษา "tet-on" (การแสดงออกของยีนที่ถูกกระตุ้นโดยดอกซีไซคลีน) และ "tet-off" (การแสดงออกของยีนที่ถูกยับยั้งไว้โดยดอกซีไซคลีน) ซึ่งเป็นการศึกษาการถอดรหัสพันธุกรรมที่ถูกควบคุมโดยเตตราไซคลีน (Tetracycline-controlled transcriptional activation) เพื่อควบคุมการแสดงออกของยีนทรานส์ในจุลชีพและเซลล์เพาะเลี้ยง[67] ซึ่งการใช้ดอกซีไซคลีนในการศึกษาทดลองดังกล่าวจะมีความคงตัวมากกว่าการใช้เตตราไซคลีน[67]
การศึกษาทดลองอื่น ๆ ที่มีการใช้ดอกซีไซคลีน ได้แก่:
- การรักษาโรคจอตาเสื่อม (Macular degeneration)[68]
- การรักษาโรคติดเชื้อที่เกิดจากเอนเทอโรคอคคัสที่ดื้อต่อแวนโคมัยซิน[69]
- การรักษาแผลติดเชื้อที่เกิดจากการกัดของสัตว์ (แผลติดเชื้อแบคทีเรีย Pasteurella multocida และ Pasteurella pneumotropica)[70]
- การรักษาข้ออักเสบรูมาตอยด์ด้วยดอกซีไซคลีนแทนมิโนไซคลีน (ยาทั้งสองแสดงให้เห็นถึงประสิทธิภาพในการรักษาโรคนี้อย่างพอประมาณ)[71]
- การอักเสบเรื้อรังของโรคปอด (หลอดลมฝอยอักเสบ, หอบหืด, ซิสติก ไฟโบรซิส, หลอดลมอักเสบ)[72][73] ซึ่งทั้งดอกซีไซคลีนและมิโนไซคลีนมีประสิทธิภาพในการรักษาโรคหอบหืด อันเนื่องมาจากภูมิต้านทานในระบบภูมิคุ้มกัน[74]
- การรักษาซาร์คอยโดซิส (sarcoidosis)[75][76]
- การรักษาพังผืดที่ปอดที่ไม่ทราบสาเหตุการเกิด (Idiopathic pulmonary fibrosis; IPF)[77]
การใช้ดอกซีไซคลีนเป็นตัวทำปฏิกิริยา
[แก้]ดอกซีไซคลีนและยาปฏิชีวนะชนิดอื่น ๆ ในกลุ่มเตตราไซคลีนมักถูกนำมาใช้เป็นมักถูกนำมาใชเป็นตัวทำปฏิกิริยาทั้งการศึกษาวิจัยด้านชีวการแพทย์ที่เกี่ยวข้องกับแบคทีเรียทั้งนอก (in vitro) และในร่างกายมนุษย์ (in vivo) รวมไปถึงการศึกษาในจุลชีพและเซลล์ยูคาริโอตอื่น ๆ ที่สามารถเหนี่ยวนำให้เกิดการแสดงออกของโปรตีนโดยการใช้วิธีการการควบคุมการถอดรหัสพันธุกรรมด้วยเตตราไซคลีน (Tetracycline-controlled transcriptional activation) กลไกการออกฤทธิ์ต้านเชื้อแบคทีเรียของยากลุ่มเตตราไซคลีนอาศัยการรบกวนการแปรรหัสพันธุกรรมของโปรตีนในแบคทีเรีย ซึ่งจะทำลายความสามารถในการเจริญและซ่อมแซมตัวเองจุลินทรีย์ดังกล่าว อย่างไรก็ตาม การยับยั้งการแปรรหัสพันธุกรรมโปรตีนในไมโทคอนเดรียของเซลล์ยูคาริโอตที่ใช้ในการทดลองจะส่งผลให้ระบบเมแทบอลิซึมทำงานผิดพลาด และนำไปสู่ผลกระทบที่อาจสร้างความเสียหายกับผลการทดลองได้[78][79] นอกจากนี้ บางการศึกษายังพบว่า ดอกซีไซคลีนอาจมีฤทธิ์ในการต้านมะเร็งบางชนิดได้[80]
สังคมและวัฒนธรรม
[แก้]หลังจากสิทธิบัตรยาดอกซีไซคลินของไฟเซอร์สิ้นสุดลง บริษัทยาและเคมีภัณฑ์หลายบริษัทได้ทำการผลิตดอกซีไซคลีนภายใต้ชื่อการค้าที่แตกต่างกันออกสู่ตลาดยาเป็นจำนวนมาก และมีการใช้ยาปฏิชีวนะชนิดนี้กันอย่างแพร่หลายทั่วโลก[81] ในปัจจุบัน ดอกซีไซคลีนถูกจัดให้เป็นหนึ่งในยาสำคัญของรายการยาที่จำเป็นขององค์การอนามัยโลก (World Health Organization's List of Essential Medicines) ซึ่งเป็นรายการยาที่มีประสิทธิภาพและความปลอดภัยสูงและมีความสำคัญเป็นลำดับแรกของระบบสุขภาพพื้นฐานของประชาชนในประเทศต่าง ๆ[5] และมีราคาถูก[1][6] โดยราคาสำหรับการขายส่งในประเทศกำลังพัฒนานั้นมีมูลค่าประมาณ 0.01–0.04 ดอลลาร์สหรัฐต่อแคปซูล[7]
อ้างอิง
[แก้]- ↑ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 "Doxycycline calcium". The American Society of Health-System Pharmacists. เก็บจากแหล่งเดิมเมื่อ 23 กันยายน 2015. สืบค้นเมื่อ 18 สิงหาคม 2015.
- ↑ Nelson, ML; Levy, SB (December 2011). "The history of the tetracyclines". Annals of the New York Academy of Sciences. 1241: 17–32. doi:10.1111/j.1749-6632.2011.06354.x. PMID 22191524.
- ↑ Fischer, Janos; Ganellin, C. Robin (2006). Analogue-based Drug Discovery (ภาษาอังกฤษ). John Wiley & Sons. p. 489. ISBN 978-3-527-60749-5.
- ↑ Corey, E.J. (2013). Drug discovery practices, processes, and perspectives. Hoboken, N.J.: John Wiley & Sons. p. 406. ISBN 978-1-118-35446-9.
- ↑ 5.0 5.1 "WHO Model List of Essential Medicines (19th List)" (PDF). World Health Organization. เมษายน 2015. เก็บ (PDF)จากแหล่งเดิมเมื่อ 13 ธันวาคม 2016. สืบค้นเมื่อ 8 ธันวาคม 2016.
- ↑ 6.0 6.1 Hamilton, Richard J. (2011). Tarascon pharmacopoeia (2011 library ed., 2011 ed., 12th ed.). Sudbury, MA: Jones & Bartlett Learning. p. 79. ISBN 978-1-4496-0067-9.
- ↑ 7.0 7.1 "Doxycycline". International Medical Products Price Guide. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 30 มีนาคม 2019. สืบค้นเมื่อ 16 มกราคม 2018.
- ↑ "Officials Question the Rising Costs of Generic Drugs". New York Times. 7 ตุลาคม 2014. เก็บจากแหล่งเดิมเมื่อ 28 ตุลาคม 2015. สืบค้นเมื่อ 22 กันยายน 2015.
- ↑ 9.0 9.1 Nelson ML; Levy SB (Dec 2011). "The history of the tetracyclines". Ann N Y Acad Sci. 1241: 17–32. doi:10.1111/j.1749-6632.2011.06354.x. PMID 22191524.
- ↑ Axel Kleemann; Jürgen Engel (1982). Pharmazeutische Wirkstoffe: Synthesen, Patente, Anwendungen (2nd ed.). Stuttgart, New York: Thieme. p. 339–40. ISBN 3-13-558402-X.
- ↑ Justima US Law (1980). Pfizer, Inc. v. International Rectifier Corp. Vol. 545 (F. Supp. ed.). C.D. Cal. p. 486. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2015-02-24. สืบค้นเมื่อ 2018-03-01.
- ↑ 12.0 12.1 The Associated Press (6 กรกฎาคม 1983). "Pfizer to Get Rachelle Units". The New York Times. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 6 มีนาคม 2016.
- ↑ "Nationwide Shortage of Doxycycline: Resources for Providers and Recommendations for Patient Care". CDC Health Alert Network. 12 มิถุนายน 2013. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 15 กุมภาพันธ์ 2015. สืบค้นเมื่อ 1 มีนาคม 2018.
- ↑ "Doxycycline Capsules and Tablets". American Society of Health-System Pharmacists. 12 ธันวาคม 2014. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 1 มกราคม 2015. สืบค้นเมื่อ 1 มีนาคม 2018.
- ↑ "Doxycycline Hyclate Injection". American Society of Health-System Pharmacists. 12 พฤศจิกายน 2014. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 1 มกราคม 2015. สืบค้นเมื่อ 1 มีนาคม 2018.
- ↑ "FDA reports shortage of doxycycline antibiotic. What are your options?". Consumer Reports News. 4 กุมภาพันธ์ 2013. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 1 มกราคม 2015. สืบค้นเมื่อ 1 มีนาคม 2018.
- ↑ "Sudden increase in cost of common drug concerns many". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 31 ธันวาคม 2014. สืบค้นเมื่อ 1 มีนาคม 2018.
- ↑ Rosenthal, Elisabeth (7 ตุลาคม 2014). "Officials Question the Rising Costs of Generic Drugs". The New York Times. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 23 กุมภาพันธ์ 2017.
- ↑ Eric Palmer (13 มีนาคม 2014). "Hikma hits the jackpot with doxycycline shortage". Fierce Pharma Manufacturing. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 1 มกราคม 2015. สืบค้นเมื่อ 1 มีนาคม 2018.
- ↑ "Costco Drug Information". เก็บจากแหล่งเดิมเมื่อ 4 มีนาคม 2016. สืบค้นเมื่อ 31 กรกฎาคม 2016.
- ↑ "Doxycycline Hyclate Prices and Doxycycline Hyclate Coupons". GoodRx. เก็บจากแหล่งเดิมเมื่อ 28 กรกฎาคม 2016. สืบค้นเมื่อ 31 กรกฎาคม 2016.
- ↑ "DAN 5440 DAN 5440 (Doxycycline 100 mg)" (ภาษาอังกฤษ). Drug.com. สืบค้นเมื่อ 2 มีนาคม 2018.
- ↑ Flower, R.; Rang, H. P.; Dale, M. M.; Ritter, J. M.; Henderson, G. (2012). Rang & Dale's Pharmacology. Edinburgh: Churchill Livingstone. ISBN 978-0-7020-3471-8.
- ↑ Agwuh, KN; MacGowan, A (2006). "Pharmacokinetics and pharmacodynamics of the tetracyclines including glycylcyclines". J. Antimicrob. Chemother. 58 (2): 256–265. doi:10.1093/jac/dkl224. PMID 16816396.
- ↑ World Health Organization (1991). Principles and methods for the assessment of nephrotoxicity associated with exposure to chemicals. Environmental health criteria. p. 119. ISBN 92-4-157119-5. ISSN 0250-863X. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2011-05-10. สืบค้นเมื่อ 2018-03-02.
- ↑ 26.0 26.1 David A. Williams; Thomas L. Lemke (2002). Foye's Principles of Medicinal Chemistry (5th ed.). Philadelphia: Lippincott Williams & Wilkins. ISBN 978-1-4511-7572-1.
- ↑ 27.0 27.1 Goodman & Gilman's The Pharmacological Basis of Therapeutics, 12ed, Laurence L. Brunton, Bruce A. Chabner, Björn C. Knollmann
- ↑ Sweet RL, Schachter J, Landers DV, Ohm-Smith M, Robbie MO (1988). "Treatment of hospitalized patients with acute pelvic inflammatory disease: comparison of cefotetan plus doxycycline and ana doxycycline". Am. J. Obstet. Gynecol. 158 (3 Pt 2): 736–41. PMID 3162653.
- ↑ Gjønnaess H; Holten E (1978). "Doxycycline (Vibramycin) in pelvic inflammatory disease". Acta Obstet Gynecol Scand. 57 (2): 137–9. doi:10.3109/00016347809155893. PMID 345730.
- ↑ Määttä M; Kari O; Tervahartiala T; และคณะ (2006). "Tear fluid levels of MMP-8 are elevated in ocular rosacea—treatment effect of oral doxycycline". Graefes Arch. Clin. Exp. Ophthalmol. 244 (8): 957–62. doi:10.1007/s00417-005-0212-3. PMID 16411105.
- ↑ Quarterman MJ, Johnson DW, Abele DC, Lesher JL, Hull DS, Davis LS (1997). "Ocular rosacea. Signs, symptoms, and tear studies before and after treatment with doxycycline". Arch Dermatol. 133 (1): 49–54. doi:10.1001/archderm.133.1.49. PMID 9006372.
- ↑ Walker DH, Paddock CD, Dumler JS (November 2008). "Emerging and re-emerging tick-transmitted rickettsial and ehrlichial infections". Med. Clin. North Am. 92 (6): 1345–61, x. doi:10.1016/j.mcna.2008.06.002. PMID 19061755.
- ↑ Michael L. Rekart (ธันวาคม 2014). "Doxycycline: "New" treatment of choice for genital chlamydia infections". เก็บจากแหล่งเดิมเมื่อ 2 กุมภาพันธ์ 2017.
- ↑ Dahl EL, Shock JL, Shenai BR, Gut J, DeRisi JL, Rosenthal PJ (2006). "Tetracyclines specifically target the apicoplast of the malaria parasite Plasmodium falciparum". Antimicrob. Agents Chemother. 50 (9): 3124–31. doi:10.1128/AAC.00394-06. PMC 1563505. PMID 16940111.
- ↑ Lalloo DG; Shingadia D; Pasvol G; และคณะ (February 2007). "UK malaria treatment guidelines". J. Infect. 54 (2): 111–21. doi:10.1016/j.jinf.2006.12.003. PMID 17215045.
- ↑ "Doxycycline spectrum of bacterial susceptibility and Resistance" (PDF). เก็บ (PDF)จากแหล่งเดิมเมื่อ 1 กุมภาพันธ์ 2014. สืบค้นเมื่อ 4 พฤษภาคม 2012.
- ↑ Stoddard, Robyn A.; Galloway, Renee L.; Guerra, Marta A. (10 กรกฎาคม 2015). "Leptospirosis - Chapter 3". wwwnc.cdc.gov (ภาษาอังกฤษแบบอเมริกัน). Atlanta, GA: Centers for Disease Control and Prevention. เก็บจากแหล่งเดิมเมื่อ 9 เมษายน 2017. สืบค้นเมื่อ 16 เมษายน 2017.
- ↑ Nadelman RB, Luger SW, Frank E, Wisniewski M, Collins JJ, Wormser GP (1992). "Comparison of cefuroxime axetil and doxycycline in the treatment of early Lyme disease". Annals of Internal Medicine. 117 (4): 273–80. doi:10.7326/0003-4819-117-4-273. PMID 1637021.
- ↑ Luger SW; Paparone P; Wormser GP; และคณะ (March 1995). "Comparison of cefuroxime axetil and doxycycline in treatment of patients with early Lyme disease associated with erythema migrans". Antimicrob. Agents Chemother. 39 (3): 661–7. doi:10.1128/AAC.39.3.661. PMC 162601. PMID 7793869.
- ↑ Nadelman RB; Nowakowski J; Fish D; และคณะ (2001). "Prophylaxis with single-dose doxycycline for the prevention of Lyme disease after an Ixodes scapularis tick bite". N. Engl. J. Med. 345 (2): 79–84. doi:10.1056/NEJM200107123450201. PMID 11450675. เก็บจากแหล่งเดิมเมื่อ 5 มกราคม 2008.
- ↑ Karlsson M, Hammers-Berggren S, Lindquist L, Stiernstedt G, Svenungsson B (1994). "Comparison of intravenous penicillin G and oral doxycycline for treatment of Lyme neuroborreliosis". Neurologe. 44 (7): 1203–7. doi:10.1212/WNL.44.7.1203. PMID 8035916.
- ↑ Weinstein RS (1996). "Human ehrlichiosis". Am Fam Physician. 54 (6): 1971–6. PMID 8900357.
- ↑ Karlsson U, Bjöersdorff A, Massung RF, Christensson B (2001). "Human granulocytic ehrlichiosis—a clinical case in Scandinavia". Scand. J. Infect. Dis. 33 (1): 73–4. doi:10.1080/003655401750064130. PMID 11234985.
- ↑ 44.0 44.1 44.2 44.3 44.4 44.5 44.6 "Doxycycline, ANDA no. 065055 Label" (PDF). U.S. Food and Drug Administration. 14 ธันวาคม 2012. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 19 เมษายน 2014.
- ↑ 45.0 45.1 45.2 45.3 45.4 "Doxycycline, ANDA no. 065454 Label" (PDF). U.S. Food and Drug Administration. 16 กรกฎาคม 2008. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 19 ตุลาคม 2013.
- ↑ Anderson A, Bijlmer H, Fournier PE, Graves S, Hartzell J, Kersh GJ, Limonard G, Marrie TJ, Massung RF, McQuiston JH, Nicholson WL, Paddock CD, Sexton DJ (2013). "Diagnosis and management of Q fever—United States, 2013: recommendations from CDC and the Q Fever Working Group". MMWR Recomm. Rep. 62: 1–30. PMID 23535757. เก็บจากแหล่งเดิมเมื่อ 19 เมษายน 2014.
- ↑ Okada T, Morozumi M, Tajima T, Hasegawa M, Sakata H, Ohnari S, Chiba N, Iwata S, Ubukata K (2012). "Rapid effectiveness of minocycline or doxycycline against macrolide-resistant Mycoplasma pneumoniae infection in a 2011 outbreak among Japanese children". Clin Infect Dis. 55 (12): 1642–9. doi:10.1093/cid/cis784. PMID 22972867.
- ↑ "Lyme disease. Treatment". เก็บจากแหล่งเดิมเมื่อ 10 มิถุนายน 2016.
- ↑ William Cameron. "Comparison of doxycycline–streptomycin, doxycycline–rifampin, and ofloxacin–rifampin in the treatment of brucellosis: a randomized clinical trial". สืบค้นเมื่อ 23 สิงหาคม 2014.
- ↑ Hoerauf A, Mand S, Fischer K, และคณะ (2003). "Doxycycline as a novel strategy against bancroftian filariasis-depletion of Wolbachia endosymbionts from Wuchereria bancrofti and stop of microfilaria production". Med. Microbiol. Immunol. 192 (4): 211–6. doi:10.1007/s00430-002-0174-6. PMID 12684759.
- ↑ Taylor MJ, Makunde WH, McGarry HF, Turner JD, Mand S, Hoerauf A (2005). "Macrofilaricidal activity after doxycycline treatment of Wuchereria bancrofti: a double-blind, randomised placebo-controlled trial". Lancet. 365 (9477): 2116–21. doi:10.1016/S0140-6736(05)66591-9. PMID 15964448.
- ↑ "Doxycycline hyclate Susceptibility and Minimum Inhibitory Concentration (MIC) Data" (PDF). toku-e.com. สืบค้นเมื่อ 16 เมษายน 2017.
- ↑ Center for Global Health, Centers for Disease Control and Prevention (2011). "Doxycycline for Malaria Chemoprophylaxis and Treatment: Report from the CDC Expert Meeting on Malaria Chemoprophylaxis". The American Journal of Tropical Medicine and Hygiene. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 5 กรกฎาคม 2012. สืบค้นเมื่อ 17 พฤษภาคม 2012.
- ↑ Center for Drug Evaluation and Research (พฤศจิกายน–ธันวาคม 2004). "European recommendations on the use of oral antibiotics for acne". Food and Drug Administration. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 29 พฤษภาคม 2007. สืบค้นเมื่อ 31 มกราคม 2008.
- ↑ Información de prospectos autorizados. "Agencia española de medicamentos y productos sanitarios". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 21 กรกฎาคม 2007. สืบค้นเมื่อ 15 กันยายน 2008.
- ↑ PubMed Health (1 กรกฎาคม 2016). "Doxycycline (By mouth)". U.S. National Library of Medicine. เก็บจากแหล่งเดิมเมื่อ 11 พฤศจิกายน 2013. สืบค้นเมื่อ 16 กรกฎาคม 2016.
- ↑ Kshirsagar Kshirsagar N A, Ankalesaria P S. (1987). "Effect of food on doxycycline absorption". J Postgrad Med (serial online). 33 (3): 117. ISSN 0022-3859. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-08-18. สืบค้นเมื่อ July 16, 2016.
- ↑ Archer JS; Archer DF (2002). "Oral contraceptive efficacy and antibiotic interaction: a myth debunked". J. Am. Acad. Dermatol. 46 (6): 917–23. doi:10.1067/mjd.2002.120448. PMID 12063491.
- ↑ Dréno B, Bettoli V, Ochsendorf F, Layton A, Mobacken H, Degreef H (November–December 2004). "European recommendations on the use of oral antibiotics for acne". Eur J Dermatol. 14 (6): 391–9. PMID 15564203.
- ↑ DeRossi SS; Hersh EV (2002). "Antibiotics and oral contraceptives". Dent. Clin. North Am. 46 (4): 653–64. doi:10.1016/S0011-8532(02)00017-4. PMID 12436822.
- ↑ Mylonas, I (January 2011). "Antibiotic chemotherapy during pregnancy and lactation period: aspects for consideration". Archives of gynecology and obstetrics. 283 (1): 7–18. doi:10.1007/s00404-010-1646-3. PMID 20814687.
- ↑ Chung, AM; Reed, MD; Blumer, JL (2002). "Antibiotics and breast-feeding: a critical review of the literature". Paediatric drugs. 4 (12): 817–37. doi:10.2165/00128072-200204120-00006. PMID 12431134.
- ↑ Dursun D, Kim MC, Solomon A, Pflugfelder SC (2001). "Treatment of recalcitrant recurrent corneal erosions with inhibitors of matrix metalloproteinase-9, doxycycline and corticosteroids". Am. J. Ophthalmol. 132 (1): 8–13. doi:10.1016/S0002-9394(01)00913-8. PMID 11438047.
- ↑ Moses MA, Harper J, Folkman J (2006). "Doxycycline treatment for lymphangioleiomyomatosis with urinary monitoring for MMPs". N. Engl. J. Med. 354 (24): 2621–2. doi:10.1056/NEJMc053410. PMID 16775248.
- ↑ Errami M, Galindo CL, Tassa AT, Dimaio JM, Hill JA, Garner HR (2007). "Doxycycline attenuates isoproterenol- and transverse aortic banding- induced cardiac hypertrophy in mice". J Pharmacol Exp Ther. 324 (3): 1196–203. doi:10.1124/jpet.107.133975. PMID 18089841.
- ↑ Dalvi PS; Singh A; Trivedi HR; และคณะ (2011). "Effect of doxycycline in patients of moderate to severe chronic obstructive pulmonary disease with stable symptoms". Ann Thorac Med. 6 (4): 221–6. doi:10.4103/1817-1737.84777. PMC 3183640. PMID 21977068. เก็บจากแหล่งเดิมเมื่อ 22 March 2012.
- ↑ 67.0 67.1 Gossen M, Freundlieb S, Bender G, Müller G, Hillen W, Bujard H (1995). "Transcriptional activation by tetracyclines in mammalian cells". Science. 268 (5218): 1766–1769. doi:10.1126/science.7792603. PMID 7792603.
- ↑ Leung, E; Landa, G (September 2013). "Update on current and future novel therapies for dry age-related macular degeneration". Expert review of clinical pharmacology. 6 (5): 565–79. doi:10.1586/17512433.2013.829645. PMID 23971874.
- ↑ Saraiva IH, Jones RN, Erwin M, Sader HS (1997). "[Evaluation of antimicrobial sensitivity of 87 clinical isolates of vancomycin-resistant enterococci]". Rev Assoc Med Bras (ภาษาโปรตุเกส). 43 (3): 217–22. doi:10.1590/S0104-42301997000300009. PMID 9497549.
- ↑ Dibb WL; Digranes A (1981). "Characteristics of 20 human Pasteurella isolates from animal bite wounds". Acta Pathol Microbiol Scand [B]. 89 (3): 137–41. PMID 7315339.
- ↑ Greenwald RA (December 2011). "The road forward: the scientific basis for tetracycline treatment of arthritic disorders". Pharmacol. Res. 64 (6): 610–3. doi:10.1016/j.phrs.2011.06.010. PMID 21723947.
- ↑ Raza M, Ballering JG, Hayden JM, Robbins RA, Hoyt JC (2006). "Doxycycline decreases monocyte chemoattractant protein-1 in human lung epithelial cells". Exp. Lung Res. 32 (1–2): 15–26. doi:10.1080/01902140600691399. PMID 16809218.
- ↑ Chodosh S, Tuck J, Pizzuto D (1988). "Comparative trials of doxycycline versus amoxicillin, cephalexin and enoxacin in bacterial infections in chronic bronchitis and asthma". Scand J Infect Dis Suppl. 53: 22–8. PMID 3047855.
- ↑ Joks R; Durkin HG (December 2011). "Non-antibiotic properties of tetracyclines as anti-allergy and asthma drugs". Pharmacol. Res. 64 (6): 602–9. doi:10.1016/j.phrs.2011.04.001. PMID 21501686.
- ↑ Bachelez H, Senet P, Cadranel J, Kaoukhov A, Dubertret L (2001). "The use of tetracyclines for the treatment of sarcoidosis". Arch Dermatol. 137 (1): 69–73. doi:10.1001/archderm.137.1.69. PMID 11176663. เก็บจากแหล่งเดิมเมื่อ 7 April 2008.
- ↑ El Sayed F, Dhaybi R, Ammoury A (2006). "Subcutaneous nodular sarcoidosis and systemic involvement successfully treated with doxycycline". J Med Liban. 54 (1): 42–4. PMID 17044634.
- ↑ Mishra GP, Mulani JD (2010). "Doxycycline: An Old Drug With A New Role In Idiopathic Pulmonary Fibrosis" (PDF). International Journal of Pharma and Bio Sciences. 1 (2). ISSN 0975-6299. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 23 กรกฎาคม 2011.
- ↑ Moullan N, Mouchiroud L, Wang X, Ryu D, Williams EG, Mottis A, Jovaisaite V, Frochaux MV, Quiros PM, Deplancke B, Houtkooper RH, Auwerx J (2015). "Tetracyclines Disturb Mitochondrial Function across Eukaryotic Models: A Call for Caution in Biomedical Research". Celll Reports. 10 (10): 1681–91. doi:10.1016/j.celrep.2015.02.034. PMID 25772356.
- ↑ Chatzispyrou IA, Held NM, Mouchiroud L, Auwerx J, Houtkooper RH (2015). "Tetracycline antibiotics impair mitochondrial function and its experimental use confounds research". Cancer Research. 75 (21): 4446–9. doi:10.1158/0008-5472.CAN-15-1626. PMID 26475870.
- ↑ Ali, Isra; Alfarouk, Khalid Omer; Reshkin, Stephan Joel; Ibrahim, Muntaser Eltayeb (2017). "Doxycycline as Potential Anti-cancer Agent". Anti-Cancer Agents in Medicinal Chemistry. 17 (12): 1617–1623. doi:10.2174/1871520617666170213111951. PMID 28270076.
- ↑ "Drugs.com international availability for doxycycline". drugs.com. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 16 พฤษภาคม 2015. สืบค้นเมื่อ 29 เมษายน 2015.
แหล่งข้อมูลอื่น
[แก้]- เอกสารกำกับยา
- "Doxycycline". Drug Information Portal. U.S. National Library of Medicine.
- Research webpage of Mark Taylor who has pioneered the use of doxycycline as an antihelmintic
- The Anti-Wolbachia Consortium uses drugs like doxycycline to treat parasitic diseases
