ตับ
| ตับ | |
|---|---|
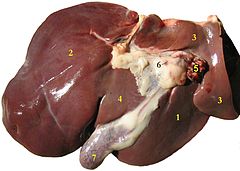 | |
 ตับและอวัยวะใกล้เคียงภายในช่องท้องมนุษย์ | |
| รายละเอียด | |
| คัพภกรรม | foregut |
| หลอดเลือดแดง | หลอดเลือดแดงตับ |
| หลอดเลือดดำ | หลอดเลือดดำตับ, หลอดเลือดดำพอร์ทัล |
| ประสาท | ปมประสาทซิลิแอค, เส้นประสาทเวกัส |
| ตัวระบุ | |
| ภาษาละติน | Jecur, iecur |
| ภาษากรีก | Hepar (ἧπαρ) root hepat- (ἡπατ-) |
| MeSH | D008099 |
| TA98 | A05.8.01.001 |
| TA2 | 3023 |
| FMA | 7197 |
| อภิธานศัพท์กายวิภาคศาสตร์ | |
ตับ (อังกฤษ: liver) เป็นอวัยวะสำคัญที่พบในสัตว์มีกระดูกสันหลังและสัตว์บางชนิด ในร่างกายมนุษย์อยู่ในช่องท้องซีกขวาด้านบนใต้กระบังลม มีหน้าที่หลายอย่างรวมทั้งการกำจัดพิษในเมแทบอไลท์ (อังกฤษ: metabolites) (สารที่ได้จากขบวนการเมแทบอลิซึม) การสังเคราะห์โปรตีน และการผลิตสารชีวเคมีต่าง ๆ ที่จำเป็นในกระบวนการย่อยอาหาร ถ้าตับล้มเหลว หน้าที่ของตับไม่สามารถทดแทนได้ในระยะยาว โดยที่เทคนิคการฟอกตับ (อังกฤษ: liver dialysis) อาจช่วยได้ในระยะสั้น
ตับยังจัดเป็นต่อมที่มีขนาดใหญ่ที่สุดในร่างกาย ในศัพท์ทางการแพทย์ คำที่มีความหมายเกี่ยวข้องกับตับจะขึ้นต้นด้วยคำว่า hepato- หรือ hepatic ซึ่งมาจากคำในภาษากรีก hepar ซึ่งหมายถึงตับ มีหน้าที่สำคัญในขบวนการเมแทบอลิซึมหลายประการในร่างกาย เช่นการควบคุมปริมาณไกลโคเจนสะสม การสลายเซลล์เม็ดเลือดแดง การสังเคราะห์พลาสมาโปรตีน การผลิตฮอร์โมน และการกำจัดพิษ ตับยังเป็นต่อมช่วยย่อยอาหารโดยผลิตน้ำดีซึ่งเป็นสารประกอบอัลคาไลน์ช่วยย่อยอาหารผลิตโดยขบวนการผสมกับไขมัน (อังกฤษ: emulsification of lipids) ถุงน้ำดีจะใช้เป็นที่เก็บน้ำดีนี้ ถุงน้ำดีมีลักษณะเป็นถุงอยู่ใต้ตับ ก่อนอาหารถุงน้ำดีจะป่องมีขนาดเท่าผลลูกแพร์เล็ก[1] เต็มไปด้วยน้ำดี หลังอาหาร น้ำดีจะถูกนำไปใช้หมด ถุงน้ำดีจะแฟบ เนื้อเยื่อของตับมีความเป็นพิเศษอย่างมาก ส่วนใหญ่ประกอบด้วย hepatocytes ที่ควบคุมปฏิกิริยาชีวเคมีปริมาณสูง รวมทั้งการสังเคราะห์และการแตกตัวของโมเลกุลที่ซับซ้อนขนาดเล็กที่จำเป็นอย่างมากในการทำงานเพื่อการดำรงชีวิตปกติ[2] หน้าที่การทำงานทั้งหมดอาจแตกต่างกันไป แต่ในตำราประมาณว่ามีจำนวนประมาณ 500 อย่าง[3]
กายวิภาคศาสตร์[แก้]


ตับของผู้ใหญ่ปกติจะมีน้ำหนักราว 1.3 ถึง 3.0 กิโลกรัม และมีจะลักษณะนุ่ม มีสีชมพูอมน้ำตาล ตับเป็นอวัยวะที่มีขนาดใหญ่มากที่สุดเป็นอันดับสอง รองจากผิวหนัง และเป็นต่อมที่มีขนาดใหญ่ที่สุดในร่างกาย ตับจะวางตัวอยู่ทางด้านขวาบนของช่องท้อง และอยู่ใต้กะบังลม นอกจากนี้บางส่วนของตับยังวางอยู่บนกระเพาะอาหาร ปลายทางด้านซ้ายสุดของตับจะชี้ไปทางม้าม และบนพื้นผิวด้านล่างของตับยังมีถุงน้ำดีวางตัวอยู่อีกด้วย
พื้นผิวของตับเกือบทั้งหมดจะถูกคลุมด้วยเยื่อบุช่องท้อง ซึ่งเป็นเยื่อบุสองชั้นที่คลุมอยู่บนอวัยวะต่างๆทางด้านหน้าของช่องท้องเพื่อลดการเสียดสีระหว่างอวัยวะ นอกจากนี้จะพบว่าที่บริเวณตับ จะมีการพับของเยื่อบุช่องท้องเข้ามาภายในตับ และแบ่งตัวออกเป็นสองพูใหญ่ๆ เยื่อดังกล่าวนี้เรียกว่า ฟอลซิฟอร์ม ลิกาเมนต์ (falciform ligament) ซึ่งจะยึดตับไว้กับผนังช่องท้องทางด้านหน้า เมื่อมองจากทางด้านบนจะพบว่า ฟอลซิฟอร์ม ลิกาเมนต์นี้จะแยกตัวออกเป็นไทรแองกูลาร์ ลิกาเมนต์ ทั้งด้านซ้ายและขวา เพื่อยึดตับไว้กับกะบังลม
พูของตับ[แก้]
ในทางมหกายวิภาคศาสตร์ จะแบ่งตับออกเป็นสี่พู (อังกฤษ: lobes) ตามลักษณะที่ปรากฏบนพื้นผิว โดยเมื่อมองตับจากทางด้านหน้า จะเห็นว่าตับถูกแบ่งออกเป็นพูซ้าย (อังกฤษ: left lobe) และพูขวา (อังกฤษ: right lobe) หากมองตับจากทางด้านหลัง จะพบว่ามีอีกสองพู คือ พูคอเดต (อังกฤษ: caudate lobe) ซึ่งอยู่ทางด้านบน และพูควอเดรต (อังกฤษ: quadrate lobe) ซึ่งอยู่ทางด้านล่าง ซึ่งทั้งสองพูดังกล่าวนี้จะแบ่งแยกออกจากกันโดยร่องแนวขวาง (อังกฤษ: transverse fissure) หรือเรียกว่า พอร์ตา เฮปาติส (อังกฤษ: porta hepatis) ซึ่งเป็นบริเวณที่เป็นทางผ่านของหลอดเลือดและท่อน้ำดีของตับ ทั้งพูคอเดตและพูควอเดรตนี้จะถูกแบ่งออกจากพูซ้าย โดยแนวของลิกาเมนตุม วีโนซุม (อังกฤษ: ligamentum venosum) และลิกาเมนตุม เทเรส เฮปาติส (อังกฤษ: ligamentum teres hepatis) ซึ่งเป็นโครงสร้างของหลอดเลือดตับในระยะเอมบริโอ ส่วนทางขวาจะมีรอยบุ๋มที่มีหลอดเลือดดำอินฟีเรียร์ เวนาคาวา (อังกฤษ: inferior vena cava) พาดผ่าน และแบ่งพูขวาออกจากพูคอเดตและพูควอเดรต
การไหลเวียนของเลือดในตับ[แก้]
ตับจะได้รับเลือดที่มีออกซิเจนสูงมาทางหลอดเลือดแดงตับ (อังกฤษ: hepatic artery) นอกจากนี้ยังมีเลือดที่นำมาจากลำไส้เล็ก ลำไส้ใหญ่ และตับอ่อนผ่านทางหลอดเลือดดำซุพีเรียมีเซนเทอริค (อังกฤษ: superior mesenteric vein) และเลือดจากม้ามผ่านทางหลอดเลือดดำม้าม (อังกฤษ: splenic vein) ซึ่งหลอดเลือดดำทั้งสองจะรวมกันเป็นหลอดเลือดดำพอร์ทัล (อังกฤษ: portal vein) แล้วเข้าสู่ตับเพื่อนำสารอาหารและสารเคมีอื่นๆที่ได้จากการดูดซึมจากทางเดินอาหาร และผลผลิตจากการทำลายเม็ดเลือดแดงจากม้าม เข้าสู่กระบวนการต่างๆภายในเซลล์ตับต่อไป
สำหรับหลอดเลือดดำที่นำเลือดออกจากตับ คือหลอดเลือดดำตับ (อังกฤษ: hepatic vein) ซึ่งจะเทเลือดเข้าสู่หลอดเลือดดำอินฟีเรียร์ เวนาคาวา ต่อไป
ระบบน้ำดีภายในตับ[แก้]
น้ำดีจะถูกสร้างขึ้นจากเซลล์ตับแต่ละเซลล์และส่งออกมาจากท่อน้ำดีย่อย (อังกฤษ: bile canaliculi) ซึ่งจากนั้นท่อน้ำดีย่อยแต่ละท่อจะรวมกันเป็นท่อน้ำดีตับ (อังกฤษ: hepatic bile ducts) ซึ่งมีทั้งซ้ายและขวา แล้วจึงรวมกันเป็นท่อน้ำดีใหญ่ในตับ (อังกฤษ: common hepatic bile duct) ก่อนจะส่งไปทางท่อน้ำดีใหญ่ (อังกฤษ: common bile duct) ซึ่งน้ำดีอาจถูกปล่อยออกสู่ลำไส้เล็กตอนต้น หรือเก็บสะสมไว้ในถุงน้ำดี
สรีรวิทยาของตับ[แก้]
หน้าที่ต่างๆของตับจะอาศัยการทำงานของเซลล์ตับ ซึ่งมีหน้าที่หลากหลาย ดังนี้
- ผลิตน้ำดี ซึ่งจัดเป็นหน้าที่หลักของเซลล์ตับ
- ควบคุมเมแทบอลิซึมของสารอาหารจำพวกคาร์โบไฮเดรต ได้แก่
- การสังเคราะห์น้ำตาลกลูโคสจากกรดอะมิโน กรดแลคติค หรือกลีเซอรอล
- การสลายโมเลกุลของไกลโคเจน เพื่อผลิตน้ำตาลกลูโคสออกสู่กระแสเลือด
- การสร้างไกลโคเจนจากน้ำตาลกลูโคส
- ควบคุมเมแทบอลิซึมของไขมัน โดยเฉพาะการสังเคราะห์คอเลสเตอรอลและไตรกลีเซอไรด์
- ผลิตสารที่เป็นปัจจัยการแข็งตัวของเลือด (clotting factors)
- แปรรูปโมเลกุลของฮีโมโกลบินที่ได้จากการทำลายเม็ดเลือดแดงที่หมดอายุจากม้าม เพื่อสร้างเป็นรงควัตถุน้ำดี (bile pigments) เช่น บิลิรูบิน (bilirubin) และบิลิเวอดิน (bilivedin)
- แปรสภาพสารพิษและยาต่างๆให้อยู่ในรูปที่ร่างกายสามารถขับถ่ายออกไปได้ กระบวนการนี้เรียกว่า เมแทบอลิซึมของยา
- เปลี่ยนแอมโมเนียที่เกิดจากการสลายโปรตีนให้เป็นยูเรีย เพื่อนำออกทางปัสสาวะ
- เก็บสะสมไวตามินและแร่ธาตุ เช่น ไวตามิน B12 เหล็ก และทองแดง
- ในระยะตัวอ่อนช่วงสามเดือนแรก ตับเป็นแหล่งสำหรับการผลิตเม็ดเลือดแดงที่สำคัญ จนกว่าจะถึงสัปดาห์ที่ 32 ของการตั้งครรภ์ ซึ่งการผลิตเม็ดเลือดจะอยู่ในไขกระดูก
การดำเนินการทางคลีนิคที่สำคัญ[แก้]
โรคของตับ[แก้]
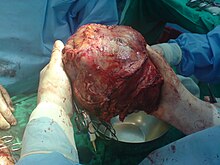
โรคที่เป็นความผิดปกติของตับมีอยู่หลายโรคด้วยกัน ซึ่งอาจเป็นโรคทางพันธุกรรม หรือโรคที่เกิดจากการได้รับเชื้อหรือสารพิษต่างๆ ตัวอย่างของโรคที่เกี่ยวกับตับ ได้แก่
- ตับอักเสบ (อังกฤษ: Hepatitis) เป็นภาวะที่พบบ่อยของการอักเสบของตับ มักเกิดจากการติดเชื้อไวรัสตับอักเสบเอ บี ซีและอี นอกจากนี้อาจเกิดจากสารพิษ กรรมพันธุ์ หรือภาวะภูมิแพ้ตนเอง บางส่วนของการติดเชื้อเหล่านี้จะติดต่อทางเพศสัมพันธ์ นอกจากนี้การอักเสบยังอาจเกิดจากไวรัสอื่น ๆ ในตระกูล Herpesviridae เช่น'ไวรัสเริม' การติดเชื้อไวรัสตับอักเสบบีหรือไวรัสตับอักเสบซีเป็นสาเหตุหลักของโรคมะเร็งตับ
- ตับแข็ง (อังกฤษ: Cirrhosis) เกิดจากการสะสมของเนื้อเยื่อแข็งที่ทดแทนเซลล์ตับที่ตายไป โดยมักเกิดจากเชื้อไวรัส ภาวะพิษสุราเรื้อรัง หรือการได้รับสารพิษต่างๆ และไขมันในตับ นอกจากนี้ความเสียหายของตับยังอาจเกิดจากยาโดยเฉพาะอย่างยิ่งในยา paracetomol และยาที่ใช้ในการรักษาโรคมะเร็ง
- ฮีโมโครมาโทซิส (Hemochromatosis) เป็นโรคทางกรรมพันธุ์ที่เกิดจากการสะสมของเหล็กในกระแสเลือด จนทำให้เกิดความเสียหายต่อเซลล์ตับ
- ท่อน้ำดีตีบตัน (อังกฤษ: Biliary atresia)
- บัดด์ ไคอารี่ ซินโดรม (Budd-Chiari syndrome) เกิดจากการอุดตันของหลอดเลือดดำตับ(รวมถึงการเกิดลิ่มเลือด (อังกฤษ: thrombosis)) ที่ระบายตับ มันปรากฏขึ้นด้วยอาการปวดท้อง น้ำในช่องท้องและการขยายตัวของตับ[4]
- กิลเบิร์ต ซินโดรม (Gilbert's syndrome) เป็นความผิดปกติทางพันธุกรรม ทำให้เกิดความผิดปกติในการสังเคราะห์บิลิรูบิน
- ไขมันพอกตับ (Fatty liver) สาเหตุที่ก่อให้เกิดไขมันพอกตับ มีหลายปัจจัย
หลายโรคของตับจะมาพร้อมกับอาการตัวเหลืองหรือดีซ่าน (อังกฤษ: jaundice) ที่เกิดจากการเพิ่มขึ้นของระดับบิลิรูบิน (bilirubin)ในระบบ บิลิรูบินเกิดจากการล่มสลายของฮีโมโกลบินของเซลล์เม็ดเลือดแดงที่ตายแล้ว; ปกติตับจะขจัดบิลิรูบินออกจากเลือดและขับมันทิ้งผ่านน้ำดี
นอกจากนี้ยังมีผู้ป่วยโรคตับในเด็กรวมทั้งทางเดินน้ำดีตีบตัน, อาการขาดอัลฟา 1 antitrypsin, โรค alagille, ภาวะคั่งน้ำดี การตีบตันของท่อน้ำดีภายในตับแบบครอบครัวก้าวหน้าและ Langerhans cell histiocytosis
โรคที่รบกวนการทำงานของตับจะนำไปสู่ความยุ่งเหยิงของกระบวนการเหล่านี้ อย่างไรก็ตามตับมีความสามารถอย่างมากในการฟื้นฟูขึ้นใหม่และมีกำลังการผลิตสำรองขนาดใหญ่ ในกรณีส่วนใหญ่ ตับเพียงแต่สร้างอาการหลังจากเกิดความเสียหายอย่างกว้างขวาง
โรคตับอาจได้รับการวินิจฉัยโดยการทดสอบการทำงาน การทดสอบเลือดของตับสามารถระบุตัวบ่งชี้ต่างๆได้ ตัวอย่างเช่นสารตั้งต้นระยะเฉียบพลัน (อังกฤษ: acute-phase reactants) จะมีการผลิตโดยตับในการตอบสนองต่อการบาดเจ็บหรืออักเสบ
อาการ[แก้]
อาการของตับที่เสียหายรวมถึงต่อไปนี้:
- อุจจาระซีด เกิดขึ้นเมื่อ stercobilin (สารสีน้ำตาล)หายไปจากอุจจาระ Stercobilin เกิดจากสาร bilirubin metabolites ที่ผลิตในตับ
- ปัสสาวะมีสีดำ เกิดขึ้นเมื่อบิลิรูบินผสมกับปัสสาวะ
- ดีซ่าน (ผิวเหลืองและ/หรือสีขาวของดวงตา) เกิดขึ้นเมื่อบิลิรูบินสะสมในผิวหนัง ทำให้เกิดอาการคันที่รุนแรง อาการคันเป็นเรื่องที่พบมากที่สุดสำหรับผู้ที่มีภาวะตับวาย บ่อยครั้งที่อาการคันนี้ไม่สามารถระงับได้ด้วยยา
- อาการบวม ของช่องท้อง ข้อเท้าและเท้า เกิดขึ้นเนื่องจากตับไม่สามารถสร้างอัลบูมิน(โปรตีนชนิดหนึ่งพบในไข่ นม เนื้อสัตว์ และเลือด)
- ความเหนื่อยล้ามากเกินไป เกิดจากการสูญเสียสารอาหาร แร่ธาตุและวิตามิน
- รอยช้ำ และมีเลือดออกง่าย เพราะตับทำหน้าที่สร้างสารที่ช่วยป้องกันเลือดออก เมื่อเกิดความเสียหายที่ตับ สารเหล่านี้จะไม่มี ทำให้เลือดไหลออกอย่างรุนแรงได้[5]
- การปวด ในด้านขวาส่วนบนของร่างกาย เป็นผลมาจากการยืดของแคปซูล Glisson ในสภาวะของโรคไวรัสตับอักเสบและครรภ์เป็นพิษ (อังกฤษ: pre-eclampsia)
การวินิจฉัย[แก้]
การวินิจฉัยการทำงานของตับสามารถทำได้โดยการทดสอบ การทดสอบเลือดสามารถแสดงให้เห็นได้อย่างง่ายดายของขอบเขตความเสียหายที่ตับ หากสงสัยว่าติดเชื้อ จะทำการทดสอบภูมิคุ้มกันอื่น ๆ บางครั้งการทำอัลตราซาวนด์หรือ CT สแกนเป็นสิ่งจำเป็นในการสร้างภาพของตับ
การตรวจทางกายภาพของตับเท่านั้นที่สามารถแสดงให้เห็นขนาดและความอ่อนนุ่มของมัน นอกจากนี้ บางรูปแบบของการถ่ายภาพยังอาจมีความจำเป็นอีกด้วย[6]
การตรวจชิ้นเนื้อ/สแกน[แก้]
บางครั้งอันตรายต่อตับจะถูกทดสอบโดยการตรวจชิ้นเนื้อ (อังกฤษ: Biopsy) โดยเฉพาะอย่างยิ่งเมื่อสาเหตุของความเสียหายที่ตับไม่เป็นที่รู้จัก ในศตวรรษที่ 21 การตรวจชิ้นเนื้อถูกแทนที่โดยการสแกนภาพรังสีความละเอียดสูงเป็นส่วนใหญ่ วิธีการนี้ไม่จำเป็นต้องใช้อัลตราซาวนด์ ไม่ต้องใช้ห้องปฏิบัติการ ไม่ต้องวิเคราะห์ผ่านกล้องจุลทรรศน์ ไม่มีการเสียหายของอวัยวะ ไม่ต้องเจ็บปวด หรือต้องใช้ยาระงับประสาทให้กับผู้ป่วย และผลที่ได้จะปรากฏบนหน้าจอคอมพิวเตอร์ในทันที
ในการตรวจชิ้นเนื้อ, เข็มจะถูกแทงเข้าไปในผิวหนังใต้ซี่โครงเพื่อเก็บตัวอย่างเนื้อเยื่อ เนื้อเยื่อจะถูกส่งไปยังห้องปฏิบัติการซึ่งจะมีการวิเคราะห์ภายใต้กล้องจุลทรรศน์ บางครั้งนักรังสีวิทยาอาจช่วยแพทย์ตรวจชิ้นเนื้อตับโดยการให้คำแนะนำด้วยเครื่องอัลตราซาวนด์[7]
การฟื้นฟูตับ[แก้]
บทความหลัก: การฟื้นฟูตับ
ตับเป็นอวัยวะภายในของมนุษย์เพียงอย่างเดียวที่สามารถฟื้นฟูเนื้อเยื่อที่เสียหายได้ตามธรรมชาติ เนื้อเยื่อของตับที่เหลือเพียง 25% สามารถฟื้นฟูได้ใหม่ทั้งหมด[8] แต่ไม่ได้เป็นการงอกใหม่จริง เพียงแต่เป็น'การเติบโตแบบชดเชย'ในสัตว์เลี้ยงลูกด้วยนม[9] พูของตับที่ถูกตัดออกไปไม่ได้ถูกสร้างขึ้นใหม่แต่ตับจะฟื้นฟูการทำงานของมันที่ไม่ใช่รูปแบบเดิม นี่ตรงข้ามกับการงอกขึ้นใหม่จริงที่ทั้งหน้าที่และรูปแบบที่เป็นของเดิมจะถูกสร้างกลับคืน ในสายพันธุ์ที่ต่ำกว่าเช่นปลา ตับจะได้รับการงอกใหม่ที่แท้จริงด้วยการคืนทั้งรูปร่างและขนาดของอวัยวะ[10] ในตับ พื้นที่ขนาดใหญ่ของเนื้อเยื่อจะรวมตัวกันเป็นรูปร่าง แต่สำหรับการก่อตัวของเซลล์ใหม่ จะต้องมีปริมาณที่เพียงพอของวัสดุเพื่อให้การไหลเวียนของเลือดสะดวกขึ้น[11]
การฟื้นฟูนี้ส่วนใหญ่เกิดขึ้นเนื่องจากเซลล์ตับ (อังกฤษ: hepatocyte) เข้าสู่'วงจรเซลล์'อีกครั้ง นั่นคือเซลล์ตับเปลี่ยนจากขั้นตอนนิ่ง (G0) ไปสู่ขั้นตอน G1 แลัวทำการแบ่งตัว กระบวนการนี้ถูกกำหนดตัวรับ p75[12] นอกจากนี้ยังมีหลักฐานบางอย่างของเซลล์ต้นกำเนิดแบบ bipotential ที่เรียกว่าเซลล์ไข่ตับหรือ ovalocytes (อย่าสับสนกับเซลล์เม็ดเลือดแดงรูปไข่ของ ovalocytosis ของชาวเอเซียตะวันออกเฉียงใต้) ซึ่งเข้าใจว่าจะอาศัยอยู่ใน'คลอง ของ Hering' เซลล์เหล่านี้สามารถแยกแออกเป็นเซลล์ตับหรือ cholangiocytes อย่างใดอย่างหนึ่ง ซึ่ง cholangiocytes เป็นเซลล์ที่เป็นเส้นทางของท่อน้ำดี[ต้องการอ้างอิง]
การปลูกถ่ายตับ[แก้]
การปลูกถ่ายตับของมนุษย์ได้ดำเนินการเป็นครั้งแรกโดยโทมัส Starzl ในประเทศสหรัฐอเมริกาและ Roy Calne ในเคมบริดจ์ประเทศอังกฤษในปี 1963 และ 1965 ตามลำดับ
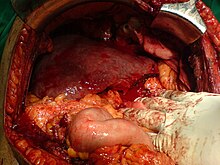
การปลูกถ่ายตับเป็นตัวเลือกเดียวสำหรับผู้ที่มีภาวะตับวายที่ย้อนกลับไม่ได้ การปลูกถ่ายส่วนใหญ่จะทำสำหรับโรคตับเรื้อรังที่นำไปสู่โรคตับแข็ง เช่นตับอักเสบ C เรื้อรัง, โรคพิษสุราเรื้อรัง, โรคไวรัสตับอักเสบภูมิคุ้มกันและอื่น ๆ อีกมากมาย มีน้อยมากที่การปลูกถ่ายตับจะทำสำหรับตับล้มเหลวเฉียบพลันที่เกิดขึ้นมากกว่าหนึ่งวันจนถึงหลายสัปดาห์ที่ผ่านมา
เนื้อเยื่อตับเพื่อการปลูกมักจะได้มาจากผู้บริจาคที่เสียชีวิตจากการบาดเจ็บของสมองร้ายแรง การปลูกถ่ายตับจากผู้บริจาคที่ยังมีชีวิตอยู่เป็นเทคนิคหนึ่งที่ส่วนหนึ่งของตับจากคนที่มีชีวิตจะถูกถอดออกและนำไปเปลี่ยนให้กับผู้รับ การกระทำแบบนี้ถูกทำเป็นครั้งแรกในปี 1989 โดยเป็นการปลูกถ่ายตับให้กับเด็ก ซึ่งต้องการเพียงร้อยละ 20 ของตับผู้ใหญ่เท่านั้น (ส่วนที่เป็น Couinaud 2 และ 3)
เมื่อเร็ว ๆ นี้ การปลูกถ่ายตับระหว่างผู้ใหญ่ต่อผู้ใหญ่ได้รับการทำโดยใช้ตับพูขวาของผู้บริจาคซึ่งจะมีจำนวนร้อยละ 60 ของตับ เนื่องจากความสามารถของตับในการฟื้นฟูใหม่ ทั้งผู้ให้และผู้รับจะจบลงด้วยการทำงานของตับปกติหากทุกอย่างไปด้วยดี ขั้นตอนนี้ได้รับการถกเถียงกันมากขึ้นเพราะมันต้องดำเนินการผ่าตัดที่มีขนาดใหญ่มากในผู้บริจาคและแน่นอนมีอย่างน้อยสองคนได้เสียชีวิตจากการบริจาคหลายร้อยกรณีแรก การตีพิมพ์เมื่อเร็ว ๆ นี้ได้มีการพูดถึงปัญหาของการตายของผู้บริจาค และอย่างน้อยมี 14 กรณีได้มีการตรวจพบ[13] ความเสี่ยงจากภาวะแทรกซ้อนหลังผ่าตัด (และการเสียชีวิต) อยู่ไกลมากขึ้นในการดำเนินการทางด้านขวามากกว่าการดำเนินการทางด้านซ้าย
ด้วยความก้าวหน้าของการถ่ายภาพแบบไม่เปิดแผลเร็วๆนี้ ผู้บริจาคตับที่ยังมีชีวิตอยู่มักจะต้องได้รับการตรวจสอบด้วยการถ่ายภาพสำหรับลักษณะทางกายวิภาคของตับในการตัดสินใจว่าลักษณะทางกายวิภาคสามารถเป็นไปได้สำหรับการบริจาคหรือไม่ การประเมินผลจะดำเนินการโดยการถ่ายภาพเอกซ์เรย์คอมพิวเตอร์แบบตัวจับหลายแถว (อังกฤษ: multidetector row computed tomography (MDCT)) และการถ่ายภาพด้วยเรโซแนนซ์แม่เหล็ก (MRI) MDCT นั้นดีสำหรับลักษณะทางกายวิภาคของหลอดเลือดและการวัดปริมาตร MRI จะใช้สำหรับการกายวิภาคศาสตร์ต้นไม้ทางเดินน้ำดี ผู้บริจาคที่มีลักษณะทางกายวิภาคของหลอดเลือดผิดปกติอย่างมากจะไม่เหมาะสมสำหรับการบริจาคและจะถูกคัดออกเพื่อหลีกเลี่ยงการดำเนินงานที่ไม่จำเป็น
อ้างอิง[แก้]
- ↑ "The Gall bladder" เก็บถาวร 2015-05-25 ที่ เวย์แบ็กแมชชีน Human Anotomy, Retrieved on 28 April 2015.
- ↑ Maton, Anthea; Jean Hopkins; Charles William McLaughlin; Susan Johnson; Maryanna Quon Warner; David LaHart; Jill D. Wright (1993). Human Biology and Health. Englewood Cliffs, New Jersey, USA: Prentice Hall. ISBN 0-13-981176-1. OCLC 32308337.
- ↑ Zakim,, David; Boyer,, Thomas D. (2002). Hepatology: A Textbook of Liver Disease (4th ed.). ISBN 9780721690513.
{{cite book}}: CS1 maint: extra punctuation (ลิงก์) - ↑ Rajani R, Melin T, Björnsson E, Broomé U, Sangfelt P, Danielsson A, Gustavsson A, Grip O, Svensson H, Lööf L, Wallerstedt S, Almer SH. (Feb 2009). "Budd-Chiari syndrome in Sweden: epidemiology, clinical characteristics and survival - an 18-year experience". Liver International. 29 (2): 253–9. doi:10.1111/j.1478-3231.2008.01838.x. PMID 18694401.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Extraintestinal Complications: Liver Disease เก็บถาวร 2010-11-21 ที่ เวย์แบ็กแมชชีน Crohn's & Colitis Foundation of America. Retrieved 2010-01-22
- ↑ Liver Information เก็บถาวร 2010-01-30 ที่ เวย์แบ็กแมชชีน HealthLine. Retrieved 2010-01-22
- ↑ Liver.. The largest gland in the body MedicineNet. Retrieved 2010-01-22
- ↑ Häussinger, Dieter, บ.ก. (2011). Liver Regeneration. Berlin: De Gruyter. p. 1. ISBN 9783110250794.
- ↑ Robbins and Cotran Pathologic Basis of Disease (7th ed.). 1999. p. 101. ISBN 0-8089-2302-1.
- ↑ Chu, Jaime; Sadler, Kirsten C. (2009). "New school in liver development: Lessons from zebrafish". Hepatology. 50 (5): 1656–63. doi:10.1002/hep.23157. PMID 19693947.
- ↑ W. T. Councilman (1913). "Two". Disease and Its Causes. New York Henry Holt and Company London Williams and Norgate The University Press, Cambridge, U.S.A.
- ↑ Suzuki K, Tanaka M, Watanabe N, Saito S, Nonaka H, Miyajima A (2008). "p75 Neurotrophin receptor is a marker for precursors of stellate cells and portal fibroblasts in mouse fetal liver". Gastroenterology. 135 (1): 270–281.e3. doi:10.1053/j.gastro.2008.03.075. PMID 18515089.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Bramstedt K (2006). "Living liver donor mortality: where do we stand?". Am. J. Gastrointestinal. 101 (4): 755–9. doi:10.1111/j.1572-0241.2006.00421.x. PMID 16494593.
