สแตติน
ลิงก์ข้ามภาษาในบทความนี้ มีไว้ให้ผู้อ่านและผู้ร่วมแก้ไขบทความศึกษาเพิ่มเติมโดยสะดวก เนื่องจากวิกิพีเดียภาษาไทยยังไม่มีบทความดังกล่าว กระนั้น ควรรีบสร้างเป็นบทความโดยเร็วที่สุด |

สแตติน (อังกฤษ: statins หรือ HMG-CoA reductase inhibitors) เป็นกลุ่มของยาลดไขมันในกระแสเลือด (hypolipidemic agents หรือ lipid lowering agents) มีโครงสร้างเป็นสารประกอบอินทรีย์ที่ได้ทั้งจากการสังเคราะห์และจากธรรมชาติที่มีฤทธิ์ยับยั้งการทำงานของเอนไซม์ 3-hydroxy-3-methyl-glutaryl coenzyme A reductase (HMG-CoA reductase) ซึ่งเป็นเอนไซม์ในขั้นกำหนดอัตรา (rate limiting enzyme) ที่ทำหน้าที่เปลี่ยน HMG CoA เป็นสารจำพวกคอเลสเตอรอลในกระแสเลือด[2] ดังนั้น จึงมีการนำยากลุ่มสแตตินนี้มาใช้เป็นยาลดระดับคอเลสเตอรอลในกลุ่มคนที่เสี่ยงต่อการเป็นโรคหัวใจและหลอดเลือด (cardiovascular disease) จากภาวะไขมันสูงกว่าปกติ ทั้งในรูปแบบการใช้สแตตินเพียงชนิดเดียวหรือใช้ร่วมกับยาลดไขมันในกระแสเลือดกลุ่มอื่นๆ
อย่างไรก็ตาม ความเสี่ยงต่อโรคหัวใจและหลอดเลือดที่ลดลงในผู้ที่ใช้สแตตินนั้นไม่ได้เป็นผลมาจากการลดระดับคอเลสเตอรอลในกระแสเลือดเพียงอย่างเดียว หากแต่มาจากฤทธิ์ของยาต่อระบบหัวใจและหลอดหลายอย่างรวมกัน ที่เรียกว่า ไพลโอทรอปิกเอฟเฟกต์ (pleiotropic effect) โดยเฉพาะอย่างยิ่ง ฤทธิ์ในการลดการอักเสบ เพิ่มความคงตัวของคราบพลัคไขมันที่เกาะอยู่ในผนังหลอดเลือด (atherosclerotic plaques) รวมทั้งผลจากการรบกวนกระบวนการแข็งตัวของเลือด (coagulation and fibrinolysis system)[2]
สมาชิกในกลุ่มสแตติน[แก้]

มีดังนี้
- อะโทวาสแตติน (atorvastatin-Lipitor®)
- ฟลูวาสแตติน (fluvastatin-Lescol®)
- โลวาสแตติน (lovastatin-Mevacor®, Altocor®, not marketed in the UK)
- ปราวาสแตติน (pravastatin-Pravachol®, Selektine®, Lipostat®)
- โรสุวาสแตติน (rosuvastatin-Crestor®)
- ซิมวาสแตติน (simvastatin-Zocor®, Lipex®)
- เซอริวาสแตติน (cerivastatin-Lipobay®, Baycol®)
- พิทาวาสแตติน (pitavastatin - Livalo®)
- เมวาสแตติน (Compactin, ML-236B)
- ยาผสมระหว่าง อีเซทิไมบ์ และ ซิมวาสแตติน (ezetimibe-Vytorin®)
การแบ่งประเภท[แก้]


ยาลดไขมันในกระแสเลือดกลุ่มสแตตินนี้มีทั้งชนิดที่ได้มาจากธรรมชาติ, กึ่งสังเคราะห์, หรือบางชนิดได้จากการสังเคราะห์ขึ้นเองภายในห้องปฏิบัติการ โดยสแตตินที่ได้มาจากธรรมชาติ ได้แก่ โลวาสแตติน, เมวาสแตติน, และ ปราวาสแตติน [3]สแตตินกึ่งสังเคราะห์ ได้แก่ ซิมวาสแตติน ซึ่งได้จากสารที่เกิดขึ้นจากกระบวนการสร้างโลวาสแตติน แต่ในปัจจุบันพบว่าเชื้อ Escherichia coli ที่มีการสร้างเอนไซม์ acetyltransferase มากเกินไป ส่วนสแตตินชนิดที่เหลือ คือ อะโทวาสแตติน, เซอริวาสแตติน, ฟลูวาสแตติน, โรสุวาสแตติน,และ พิทาวาสแตติน ล้วนแล้วแต่ได้จากการสังเคราะห์ขึ้นในห้องปฏิบัติการเท่านั้น[3][4]
ทั้งนี้ ยาลดไขมันในกระแสเลือดกลุ่มสแตตินที่ได้จากธรรมชาตินั้น ส่วนใหญ่แล้วมักได้จากกระบวนการการหมักผลิตภัณฑ์ธรรมชาติจำพวกเห็ดรา เช่น โลวาสแตตินที่ได้จากการหมักเห็ดนางรม (oyster mushroom หรือ Pleurotus ostreatus)[5] และจากการหมักข้าวแดงจากเชื้อราโมแนสคัส (Red Yeast Rice)[6][7][8][9]
สแตตินที่ได้จากเชื้อรา[แก้]
ในปัจจุบัน ยากลุ่มสแตตินนั้นสามารถถูกสร้างได้โดยเห็ดราหลายชนิด ได้แก่ Aspergillus terreus, บางสายพันธ์ของตระกูล Monascus, Penicillium, Doratomyces, Eupenicillinum, Gymnoascus, Hypomyces, Paecilomyces, Phoma, Trichoderma และ Pleurotis ในกรณีการผลิตปราวาสแตติน ในระดับอุตสาหกรรมนั้นจะใช้วิธีการเปลี่ยนแปลงโครงสร้างของเมวาสแตติน โดยกระบวนการทางชีวภาพ (bioconversion) ถึงแม้ว่าปราวาสแตตินจะสามารถสร้างขึ้นได้จากเห็ดราบางสายพันธ์ในตระกูล Aspergillus และ Monascus ก็ตาม[3] ตารางต่อไปนี้เป็นตารางที่แสดงถึงสายพันธ์ของเห็ดราที่สามารถสร้างสแตตินได้[3]
| ชนิดของสแตติน | สายพันธ์ของเห็ดรา |
|---|---|
| เมวาสแตติน |
Penicillium citrinum |
| โลวาสแตติน |
Monascus rube |
| ปราวาสแตติน |
Aspergillus sp. |
สแตตินที่ได้จากผลิตภัณฑ์อาหาร[แก้]
นอกจากโลวาสแตตินจะถูกสร้างได้จากเชื้อราบางสายพันธ์ดังแสดงในตารางดังข้างต้นแล้ว ยาดังกล่าวยังสามารถถูกสร้างได้จากเห็ดนางรม (Pleurotus ostreatus) ซี่งพบได้ทั่วไปในธรรมชาติและมีการผลิตเชิงอุตสาหกรรมเพื่อเป็นส่วนประกอบของอาหารหลายชนิด โดยเห็ดนางรมที่พบในธรรมชาตินั้นสามารถพบได้ทั่วไปแทบทุกส่วนของภาคพื้นทวีป ยกเว้นในแอนตาร์กติกา โดยมักพบเห็ดสายพันธ์ดังกล่าวขึ้นตามลำต้นของต้นไม้ที่ตายแล้ว นอกจากนั้นอาจพบขึ้นได้ตามกองฟางข้าว, ข้าวโพด, หรือธัญพืชชนิดอื่นๆ ได้[5][10] นอกเหนือจากนั้น การหมักข้าวแดงจากเชื้อราโมแนสคัส (Red Yeast Rice) ก็ถือเป็นอีกวิธีหนึ่งที่ใช้ในการสร้างโลวาสแตติน ซึ่งทำได้ดดยการหมักข้าวด้วยเชื้อราสายพันธ์ Monascus purpureus [6][7][8][9] ซึ่งเป็นสายพันธ์ที่พบได้ตามธรรมชาติในอาหารพื้นเมืองของจีน เช่น เป็ดปักกิ่ง (Peking Duck) เป็นต้น[11][12]
ประวัติการค้นพบ[แก้]
การศึกษาค้นคว้าเกี่ยวกับโรคหลอดเลือดแข็ง[แก้]

ในปี ค.ศ. 1575 นายแพทย์และนักกายวิภาคศาสตร์ชาวอิตาลีชื่อ Gabrielle Falloppio ค้นพบการเปลี่ยนแปลงพยาธิสภาพของหลอดเลือดเป็นครั้งแรก โดยพบการสะสมของหินปูนบริเวณผนังหลอดเลือด ซึ่งมีความสัมพันธ์กับการเกิดการเสื่อมสลายของกระดูก (bone degeneration)[15] ส่วนการเกิดคราบพลัคเกาะบริเวณผนังหลอดเลือดนั้นได้ถูกอธิบายไว้เป็นครั้งแรกในช่วงศตวรรษที่ 17 โดยนักกายวิภาคศาสตร์ชาวสวิสเซอร์แลนด์ 2 คน ชื่อ Johann Conrad Brunner และ Albrecht von Haller[16] และต่อมาในปี ค.ศ. 1799 Caleb Hillier Parry นายแพทย์ชาวอังกฤษพบว่าการเกิดโรคกล้ามเนื้อหัวใจขาดเลือด (ischemic heart disease) อาจมีความสัมพันธ์กับการเกิดโรคหลอดเลือดหัวใจแข็ง (coronary atherosclerosis)[15][17][18] จากนั้นก็เริ่มมีการใช้ศัพท์ทางการแพทย์ว่า arteriosclerosis เพื่อใช้แทนความผิดปกติของหลอดเลือดในรูปแบบดังกล่าว[19] ครั้งแรกในปี ค.ศ. 1835 โดยศัลยแพทย์ชาวฝรั่งเศส ชื่อ Jean Lobstein[20], ปี ค.ศ. 1904 โดย Felix Marchand พยาธิแพทย์ชาวเยอรมนี[21] และต่อมาในปี ค.ศ. 1843 Julius Vogel แพทย์ชาวเยอรมนีได้ค้นพบว่าส่วนประกอบหลักของคราบหลักที่เกาะอยู่ตามผนังหลอดเลือดนั้นมักเป็นคอเลสเตอรอล[22] ซึ่งบทบาทของคอเลสเตอรอลต่อการเกิดความผิดปกติของหลอดเลือดในรูปแบบดังกล่าวนั้นถูกค้นพบภายหลังในปี ค.ศ. 1852 และ 1856 โดย Karl von Rokitansky และ Rudolf Virchow ตามลำดับ[16] ในปี ค.ศ. 1913 Nikolai Anichkov พยาธิแพทย์ชาวรัสเซีย ได้ทำการศึกษาถึงความความสัมพันธ์ระหว่างคอเลสเตอรอลกับการเกิดโรคหลอดเลือดแข็งในสัตว์ทดลองที่ได้รับการเหนี่ยวนำให้มีภาวะคอเลสเตอรอลในเลือดสูง ผลการทดลองพบว่าสัตว์ทดลองเหล่านั้นเกิดโรคหลอดเลือดแข็งดังเช่นสมมติฐานที่ตั้งไว้[23]
ในการศึกษาวิจัยในประเด็นที่เชื่อกันว่า การเกิดโรคหลอดเลือดแข็งนั้นถือเป็นเรื่องปกติที่เกิดขึ้นได้จากการเสื่อมถอยตามธรรมชาติของร่างกายมนุษย์เมื่อมีอายุมากขึ้นและไม่มีวิธีการใดที่จะรบกวนการเกิดกระบวนการดังกล่าวได้นั้นยังคงไม่มีการศึกษาวิจัยเพิ่มเติม จนกระทั่งในช่วงต้นทศวรรษที่ 40[24] ในปี ค.ศ. 1949 John Gofman ได้ค้นพบไลโปโปรตีนคอเลสเตอรอลชนิดความเข้มข้นต่ำ (low-density lipoprotein; LDL) ในกระแสเลือด จากนั้นอีกไม่กี่ปีถัดมา Gofman ก็ได้ค้นพบความสัมพันธ์ระหว่างการมีระดับ LDL ในกระแสเลือดสูงกับการเกิดโรคหลอดเลือดหัวใจ (coronary heart disease)[23] จากนั้นในปี ค.ศ. 1959 สถานบันวิจัยเซลล์ชีววิทยาและพันธุศาสตร์ระดับโมเลกุลมักซ์ พลังค์ (Max Planck Institute of Molecular Cell Biology and Genetics; MPI-CBG) ในเยอรมนีได้ค้นพบว่าเอนไซม์ HMG-CoA reductase นั้นเป็นเอนไซม์ที่มีบทบาทสำคัญในกระบวนการการสังเคราะห์คอเลสเตอรอลของร่างกายมนุษย์[25] และต่อมาในปี ค.ศ. 1961 จากการศึกษาวิจัยที่ตีพิมพ์ในวารสารทางการแพทย์ฉบับหนึ่งที่มีชื่อการศึกษาว่า Framingham study (Framingham Heart Study) ได้ค้นพบว่า การมีระดับคอเลสเตอรอลในกระแสเลือดที่สูงกว่าปกตินั้นถือเป็นอีกหนึ่งความเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจ (cardiovascular diseases)[26][27] หลังจากนั้นไม่นาน เอกสารตีพิมพ์ของสมาคมโรคหัวใจแห่งสหรัฐอเมริกา (American Heart Association) ได้ยืนยันถึงความสัมพันธ์ดังกล่าวและให้คำแนะนำเกี่ยวกับการควบคุมอาหารในผู้ที่มีความเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจสูง [23] อย่างไรก็ตาม ในช่วงทศวรรษที่ 60 ได้มีการค้นพบในประเด็นดังกล่าวเพิ่มเติมว่า ถึงแม้จะมีการควบคุมการรับประทานอาหารเป็นอย่างดี ร่างกายก็ยังสามารถสร้างคอเลสเตอรอลเพิ่มขึ้นได้ เพื่อให้เพียงพอต่อความต้องการของร่างกายได้โดยผ่านกระบวนการการเพิ่มการทำงานของเอนไซม์ที่ใช้สังเคราะห์คอเลสเตอรอลในตับ[28] และในช่วงนั้น บทบาทของการใช้ยาลดระดับไขมันในกระแสเลือดเพื่อลดอัตราการเสียชีวิตและอัตราการเกิดความพิการจากโรคหลอดเลือดหัวใจนั้นยังสรุปได้ไม่แน่ชัดและยังคงเป็นเพียงการตั้งสมมติฐานที่ยังไม่มีการพิสูจน์ให้เห็นได้เด่นชัด[29] จนกระทั่งในปี ค.ศ. 1984 การศึกษาวิจัยที่มีชื่อว่า LRC-CPPT ได้ค้นพบว่า การลดลงของระดับ LDL ในกระแสเลือดนั้นสามารถลดอัตราการเสียชีวิตและอัตราการเกิดความพิการจากโรคหลอดเลือดหัวใจในผู้ป่วยชายที่มีระดับ LDL ในกระแสเลือดสูงได้[30]
การค้นพบยากลุ่มสแตติน[แก้]

ในปี ค.ศ. 1973 เอริกะ เอ็นโดะ (Akira Endo) นักชีวเคมีชาวญี่ปุ่น ได้ทำการคัดแยกสารประกอบต่างๆ ที่ได้จากเชื้อจุลชีพมากกว่า 6,000 ชนิด โดยเฉพาะกลุ่มของเชื้อรา และพบว่าสารประกอบ ML-236B (เมวาสแตติน) ที่ถูกสร้างโดยเชื้อ Penicillium citrinum นั้นมีคุณสมบัติในการลดระดับคอเลสเตอรอลและ LDL ในกระแสเลือดทั้งในสัตว์ทดลองและในมนุษย์ แต่การศึกษาถึงผลของสารดังกล่าวในสัตว์ทดลองต่อมาในภายหลังพบว่ามีความเป็นพิษค่อนข้างสูง[28][31] ในปี ค.ศ. 1976 นักวิทยาศาสตร์ชาวอังกฤษกลุ่มหนึ่งก็สามารถแยกสารประกอบที่มีชื่อว่า คอมเพคติน (Compactin) ได้จากสารเมทาบอไลต์ของเชื้อรา Penicillium brevicompactum ซึ่งต่อมาทราบว่าสารดังกล่าวนั้นเป็นสารชนิดเดียวกันกับเมวาสแตติน อย่างไรก็ตาม นักวิทยาศาสตร์กลุ่มดังกล่าวนั้นมุ่งเน้นศึกษาคุณสมบัติในการต้านเชื้อราของสารที่ค้นพบเป็นหลัก ไม่ได้มุ่งเน้นศึกษาฤทธิ์ในการยับยั้งเอนไซม์ HMG-CoA reductase แต่อย่างใด[32] ต่อมาในปี ค.ศ. 1978 คณะศึกษาของ Alfred Alberts ได้ค้นพบสารชนิดหนึ่งที่มีโครงสร้างคล้ายคลึงกับสารประกอบ ML-236B ที่ได้จากกระบวนการการหมักของรา Aspergillus terreus ซึ่งต่อมาสารดังกล่าวถูกเรียกชื่อว่า Mevinolin[33][34] และในช่วงเวลาเดียวกันนี้เอง เอริกะ เอ็นโดะ ก็สามารถคัดแยกสารประกอบที่มีชื่อว่า Monacolin K ซึ่งมีกลไกออกฤทธิ์คล้ายคลึงกับสแตติน ได้จากรา Monascus ruber จากนั้นในปี 1979 เอ็นโดะก็ได้รับสิทธิบัตรในการผลิตสารดังกล่าว และในช่วงปลายปีนั้น ก็ได้มีการค้นพบว่า โดยที่จริงแล้ว Monacolin K และ Mevinolin นั้นเป็นสารประกอบชนิดเดียวกัน ซึ่งเป็นที่รู้จักกันดีในปัจจุบันภายใต้ชื่อว่า โลวาสแตติน[34]
การพัฒนายากลุ่มสแตติน[แก้]
ในปี ค.ศ. 1987 ได้มีการผลิต โลวาสแตติน เพื่อจำหน่ายเชิงการค้าเป็นครั้งแรก ภายใต้ชื่อการค้า Mevacor[33] ของบริษัท Merck & Co. (หรือ Merck Sharp & Dohme, MSD สำหรับในประเทศอื่นนอกเหนือจากสหรัฐอเมริกาและแคนาดา) ซึ่งสแตตินชนิดแรกที่ถูกผลิตขึ้นในเชิงอุตสาหกรรมการค้า[35] และต่อมาไม่นานนัก บริษัท ไดอิจิ ซังเคียว (Daiichi Sankyo) ซึ่งเป็นผู้ค้นพบเมวาสแตติน ได้พัฒนาสแตตินชนิดใหม่ซึ่งเป็นอนุพันธ์ของเมวาสแตตินขึ้นมา มีชื่อว่า ปราวาสแตติน ซึ่งมีความแรงและความจำเพาะในการออกฤทธิ์มากกว่าสารต้นแบบเดิม[36] และถูกนำออกจำหน่ายในญี่ปุ่นภายใต้ชื่อการค้า Mevalotin ในปี ค.ศ. 1988 และปี ค.ศ. 1991 ในสหรัฐอเมริกา ภายใต้ชื่อการค้า Pravachol[37] และจากนั้นอีก 2 เดือนถัดมา ซิมวาสแตติน ภายใต้ชื่อการค้า Zocor ก็ถูกผลิตออกวางจำหน่ายในท้องตลาด[38] ส่วนสแตตินที่ได้จากการสังเคราะห์ชนิดแรกที่ถูกผลิตออกจำหน่ายเชิงการค้า คือ ฟลูวาสแตติน (ชื่อการค้า Lescol) ของบริษัท โนวาร์ติส (Novartis) ในช่วงปี ค.ศ. 1993 และอีก 3 ปีถัดมา บริษัทไฟเซอร์ (Pfizer) ก็ได้ผลิตสแตตินสังเคราะห์อีกชนิดหนึ่งออกจำหน่ายในท้องตลาด คือ อะโทวาสแตติน ภายใต้ชื่อการค้า Lipitor หลังจากนั้นมาเพียงแค่อีก 1 ปี บริษัท เบเยอ่ร์เอจี (Bayer AG) ก็ได้ผลิตสแตตินสังเคราะห์อีกชนิด คือ เซอริวาสแตติน ออกจำหน่ายในท้องตลาด ภายใต้ชื่อการค้า Baycol และ Lipobay [39] ซึ่งต่อมาในวันที่ 8 สิงหาคม ค.ศ. 2001 ตัวยาดังกล่าวถูกถอนทะเบียนออกจากตลาดโดยความสมัครใจของบริษัท (ภายใต้ความเห็นชอบของคณะกรรมการอาหารและยาของสหรัฐอเมริกา) เนื่องจากการใช้ยาดังกล่าวนั้นเพิ่มความเสี่ยงต่อการเกิดอาการข้างเคียงที่รุนแรงคือ การเกิดภาวะกล้ามเนื้อสลายแบบ rhabdomyolysis[39][40] จากนั้น ในปี ค.ศ. 2000 บริษัท โนวาร์ติส (Novartis) ได้มีการวางจำหน่ายยากลุ่มสแตตินชนิดใหม่ คือ ฟลูวาสแตติน ภายใต้ชื่อการค้า Lescol XL[39] และถัดจากนั้นมาอีกแค่ 3 ปี บริษัทโควะ ฟาร์มาซูตคอลส์ (Kowa Pharmaceuticals) ก็ได้มีการผลิตสแตตินตัวใหม่อีก 2 ชนิด ออกจำหน่ายในท้องตลาด คือ พิทาวาสแตติน ภายใต้ชื่อการค้า Livalo และโรสุวาสแตติน ภายใต้ชื่อการค้า Crestor และ AstraZeneca[14]
การศึกษาทางคลินิก[แก้]
จากข้อมูลการศึกษาทางคลินิกหลายการศึกษาที่มีในปัจจุบันให้ผลสนับสนุนข้อเท็จจริงที่ว่าการใช้ยากลุ่มสแตตินมีผลลดอุบัติการณ์การเกิดโรคหลอดเลือดหัวใจในผู้ที่มีความเสี่ยงต่อการเกิดโรคดังกล่าวสูง ซึ่งรวมไปถึงการลดอัตราการเสียชีวิตจากการเกิดความผิดปกติดังกล่าวด้วย การศึกษาที่สำคัญที่ให้ข้อมูลยืนยันถึงประสิทธิภาพของสแตตินในการเป็นยาป้องกันปฐมภูมิ (primary prevention) ต่อการเกิดโรคหลอดเลือดหัวใจ ได้แก่ การศึกษา WOSCOPS, AFCAPS / TEXCAPS, HPS และ JUPITER ส่วนการศึกษาที่ให้ข้อมูลยืนยันถึงประสิทธิภาพของสแตตินในการเป็นยาป้องกันทุติยภูมิ (secondary prevention) ต่อการเกิดโรคหลอดเลือดหัวใจ ได้แก่ การศึกษา 4S, LIPID และ CARE และการศึกษาที่ให้ผลสนับสนุนถึงประสิทธิภาพของการใช้สแตตินร่วมกับยาลดไขมันในกระแสเลือดชนิดอื่น ได้แก่ การศึกษา ACCORD study และ LIPID SHARP ซึ่งรายละเอียดของแต่ละการศึกษาดังแสดงในตารางต่อไปนี้[41][42][43][44][45][46][47][48][49]
| ชื่อย่อ การศึกษา |
ชื่อ การศึกษา |
ระยะเวลา ศึกษา |
ยาที่ใช้ ในการศึกษา |
กลุ่มตัวอย่าง | วารสาร ที่ตีพิมพ์ |
จำนวน กลุ่มตัวอย่าง |
ผลการศึกษา |
| 4S | Scandinavian Simvastatin Survival Study |
5 ปี | ซิมวาสแตติน |
|
Lancet[41] | 4444 |
|
| LIPID | Long term Intervention with Pravastatin in Ischemic Disease |
6 ปี | ปราวาสแตติน |
|
NEJM[42] | 9014 |
|
| CARE | Cholesterol And Recurrent Events |
5 ปี | ปราวาสแตติน |
|
NEJM[43] | 4159 |
|
| WOSCOPS | West Of Scotland Coronary Prevention Study |
5 ปี | ปราวาสแตติน |
|
NEJM[44] | 6595 |
|
| TEXCAPS | Air Force/Texas Coronary Atherosclerosis Prevention Study |
5 ปี | โลวาสแตติน |
|
American Journal of Cardiology[45] |
6605 |
|
| HPS | Heart Protection Study of cholesterol lowering with simvastatin |
5 ปี | ซิมวาสแตติน |
|
Lancet[46] | 20,536 |
|
| JUPITER | Justification for the Use of Statins in Primary Prevention: An Intervention Trial Evaluating Rosuvastatin trial |
2 ปี | โรสุวาสแตติน |
|
NEJM[47] | 17,802 |
|
| ACCORD LIPID | Action to Control Cardiovascular Risk in Diabetes Lipid Trial |
5 ปี | ซิมวาสแตติน ฟีโนไฟเบรต |
|
NEJM[48] | 5518 |
|
| SHARP | Study of Heart and Renal Protection |
5 ปี | ซิมวาสแตติน อีเซทิไมบ์ |
|
Lancet[49] | 9270 |
|
โครงสร้าง[แก้]

โครงสร้างหลักของสแตตินที่ได้จากธรรมชาติ (โลวาสแตติน, ปราวาสแตติน, ซิมวาสแตติน, รวมไปถึงเมวาสแตตินที่ยังไม่มีการนำมาใช้ในทางคลินิก) จะมีโครงสร้างเป็น hydrogenated naphthalene ที่ประกอบไปด้วยคาร์บอนจำนวน 7 อะตอม มีหมู่เมธิลที่ตำแหน่งที่ 7, หมู่ไฮดรอกซิลในตำแหน่งที่ 4 (สำหรับปราวาสแตตินและ active form ของโลวาสแตติน, ซิมวาสแตติน, และแมวาสแตติน จะถูกเปลี่ยนแปลงโดยปฏิกิริยาไฮโดรไลสิสได้เป็น β-hydroxy carboxylic acid)[51] ส่วนโครงสร้างหลักของสแตตินที่ได้จากการสังเคราะห์ ได้แก่ อะโทวาสแตตินมีโครงสร้างหลักเป็นวงไพร์โรล (pyrrole), ฟลูวาสแตตินมีโครงสร้างหลักเป็นวงอินโดล (indole), เซอริวาสแตตินมีโครงสร้างหลักเป็นวงไพริดีน (pyridine), โรสุวาสแตตินมีโครงสร้างหลักเป็นวงไพริมิดีน (pyrimidine) และปราวาสแตตินมีโครงสร้างเป็นวงควิโนโลน (quinolone) [51][52] ทั้งนี้ นอกจากโครงสร้างของสแตตินทุกชนิดจะมีความคล้ายคลึงกันกับโมเลกุลของ 3-hydroxy-3-methylglutaryl-coenzyme A (HMG- CoA) แล้ว ยังมีความจำเพาะในการจับกับเอนไซม์ 3-hydroxy-3-methylglutaryl-coenzyme A (HMG-CoA) reductase ได้มากกว่า HMG-CoA ถึง 1000 เท่า ซึ่งเมื่อมีการเกิดสารประกอบเชิงซ้อนระหว่างเอนไซม์ดังกล่าวกับยากลุ่มสแตตินแล้วจะเกิดการจับกันอย่างสมบูรณ์แต่ก็สามารถเกิดการผันกลับได้ (competitively and reversibly)[53]
การจับกับเอนไซม์ของสแตติน[แก้]

จากข้อมูลที่ได้จากการศึกษาวิจัยพบความสัมพันธ์ระหว่างโครงสร้างของสแตตินกับรูปแบบในการจับกับเอนไซม์ HMG-CoA reductase ดังต่อไปนี้[54]
- โครงสร้างหลัก (pharmacophore) ที่เป็น 3,5-dihydroxyhept-6-enoic acid ซึ่งมีหมู่ไฮดรอกซิลที่ตำแหน่งที่ 3 และ 5 เป็นโครงสร้างสำคัญที่ใช้จับเอนไซม์ HMG-CoA reductase
- วงแหวนแลคโตนของโลวาสแตตินและซิมวาสแตตินจะเกิดปฏิกิริยาไฮโดรไลสิสและได้ผลิตภัณฑ์สุดท้ายเป็นตัวยาในรูปแบบที่ออกฤทธิ์ได้ (active form)
- ระยะห่างที่เหมาะสมที่สุดระหว่างหมู่แทนที่และวงแหวน C5 คือ 2 อะตอม
- วง decahydronaphthalene (Decalin) ของโลวาสแตติน, ซิมวาสแตติน และปราวาสสแตตินควรเป็นวง heterocyclic ring ที่มีคาร์บอน 5-6 อะตอม
- พันธะระหว่าง C6 และ C7 ในวง Decalin และหมู่แทนที่ของวงไพรอลของโวาสแตติน, ซิมวาสแตติน และอะโทวาสแตติน ควรที่จะเป็นพันธะเดี่ยว ส่วนสแตตินชนิดอื่นควรจะเป็นพันธะคู่
- หมู่แทนที่ p-fluorophenyl และสายแอลิฟาติกที่ตำแหน่ง ortho ของโครงสร้างหลักของสแตตินที่เป็นสารประกอบเฮเทอโรไซคลิกจะเพิ่มความสามารถในการจับกับ HMG-CoA reductase
กลไกการออกฤทธิ์[แก้]
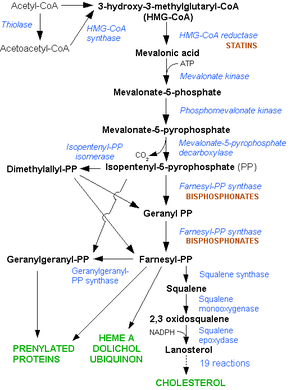
กระบวนการสังเคราะห์คอเลสเตอรอลในมนุษย์นั้นต้องผ่านขั้นตอนต่างๆ หลายขั้นตอน โดยขั้นตอนแรก คือ การสร้าง mevalonate โดยการรีดิวซ์ 3-hydroxy-3-methylglutaryl-coenzyme A (HMG-CoA) ซึ่งในขั้นตอนนี้จำเป็นต้องใช้เอนไซม์ HMG-CoA reductase ในiรูปแบบที่ถูกรีดิวซ์ (reduced form) ของ nicotinamide adenine dinucleotide phosphate (NADPH + H +) ในการเกิดปฏิกิริยา ซึ่ง mevalonate ที่เกิดขึ้นนี้จะถูกเปลี่ยนแปลงโดยเอนไซม์ต่างๆในร่างกายอีกหลายขั้นตอนจนเกิดเป็นคอเลสเตอรอลในที่สุดสแตตินออกฤทธ์ยับยั้งเอนไซม์ ซึ่งกระบวนการนี้จะเกิดขึ้นที่ตับ และคอเลสเตอรอลที่ผลิตได้คิดเป็นร้อยละ 70 ของคอเลสเตอรอลภายในร่างกายทั้งหมด โดยการทำงานของเอนไซม์ HMG-CoA reductase นี้จะถูกยับยั้งได้โดยปริมาณน้ำดีในร่างกาย, ระดับ mevalonate และระดับคอเลสเตอรอลในร่างกายเท่านั้น[55] ดังนั้นจึงอาจถือได้ว่าเอนไซม์ HMG-CoA reductase ถือเป็นเอนไซม์ที่สำคัญในกระบวนการการสร้างคอเลสเตอรอลในมุนษย์ การยับยั้งการทำงานของเอนไซม์นี้จะมีผลลดระดับคอเลสเตอรอลในกระแสเลือดลงได้[56]
การรออกฤทธิ์ของสแตตินแต่ละชนิดนั้นจะมีความจำเพาะแตกต่างกันไปในแง่ของความสามารถในการเข้าจับกับเอนไซม์หรือระยะเวลาที่จับกับเอนไซม์ ซึ่งจะเกิดขึ้นได้โดยทันทีเมื่อยาเข้าสู่ภายในเซลล์ตับ[57][58] การยับยั้งการสร้างคอเลสเตรอลจะส่งผลให้เกิดการลดลงระดับคอเลสเตอรอลในกระแสเลือด ทำให้ร่างกายขาดแคลนคอเลสเตอรอล เป็นผลให้รบกวนทำงานของยีนหลายยีนในร่างกาย โดยเฉพาะอย่างยิ่ง SREBP ซึ่งเป็นโปรตีนที่ถูกสร้างมาจากยีนที่ทำหน้าที่ควบคุมการสร้างจำพวกสเตอรอล[57] โดยการรบกวนการทำงานของยีนนี้จะทำให้เกิดสร้างตัวรับ LDL ที่ผิวเซลล์ตับให้มีจำนวนเพิ่มขึ้น และผลจากการที่มีตัวรับ LDL เพิ่มขึ้นนี้จะทำให้ LDL ถูกเก็บเข้าสู่เซลล์ตับมากขึ้น เป็นผลให้ระดับ LDL ในกระแสเลือดลดลงได้ในที่สุด โดยผลที่เกิดขึ้นจากกระบวนการเหล่านี้จะเห็นผลได้ชัดเจนภายหลัง 2 สัปดาห์แรกของการใช้ยา และจะเห็นผลได้อย่างเต็มที่หลังจากการรับประทานยาครั้งแรก 6 สัปดาห์[58]
ผลไพลโอโทรปิคของสแตติน[แก้]
กลไกพื้นฐานของสแตตินที่ก่อให้เกิดผลด้านไพลโอโทรปิคของสแตตินคือ การยับยั้งการทำงานของเอนไซม์ 3-hydroxy-3-methylglutaryl-coenzyme A (HMG-CoA) reductase ทำให้มีสร้างสารกลุ่ม isoprenoids ลดน้อยลง ซึ่งจะส่งผลดีต่อพยาธิสภาพของหลอดเลือด โดยจะลดการเกิดการทำลายเซลล์ผนังหลอดเลือดโดยอนุมูลอิสระ (oxidative stress) และลดการเกิดคราบพลัคบริเวณผนังหลอดเลือด ซึ่งคราบพลัคที่เกิดขึ้นเหล่านี้อาจทำให้เกิดการอุดกั้นของเส้นเลือด หรืออาจเหนี่ยวนำให้เกิดการอักเสบและมีผลยับยั้งการซ่อมแซมเส้นเลือดที่สึกหรอได้[59] ตารางต่อไปนี้ เป็นตารางเปรียบเทียบผลไพลโอโทรปิคของสแตตินชนิดต่างๆ[60][61][62][63][64]
| เกล็ดเลือด | ยับยั้งการกระตุ้นเกล็ดเลือด | + | – | + | – | + | – | + | – |
| ห้ามการจับกันของเกล็ดเลือด | – | – | + | – | + | – | – | – | |
| เยื่อบุหลอดเลือด | กระตุ้นหรือเพิ่มการสังเคราะห์ไนตริกออกไซด์ | – | – | – | + | + | – | – | + |
| ยับยั้งการสร้างอนุมูลอิสระ | – | – | + | – | + | – | + | + | |
| เพิ่มจำนวนหรือการทำงานของเซลล์ต้นกำเนิดผนังหลอดเลือด | + | – | – | – | – | – | – | + | |
| เซลล์กล้ามเนื้อเรียบของหลอดเลือด | ลดการเพิ่มจำนวนเซลล์ | – | – | – | – | + | – | + | + |
| ลดการเกิด migration | – | – | – | – | – | – | + | + | |
| เพิ่มการเกิดอะพอพโทซิส | + | + | + | + | + | – | – | – | |
| แมคโครฟาจ/โมโนไซต์ | ลดการเพิ่มจำนวนเซลล์ | – | – | – | – | – | – | – | – |
| ลดการทำงานของเอนไซม์ MNP protease | – | + | – | – | – | + | + | + | |
| ลดการเกิดoxidized LDL | – | – | – | + | + | – | + | + | |
| Vasculitis | ลดการทำงานของ MHC-II | + | – | – | + | + | + | + | + |
| ลดระดับ hs-CRP | – | – | – | + | + | + | + | + |
ยาในกลุ่มสแตติน[แก้]
ยาเดี่ยว[แก้]
ในปี ค.ศ. 2014 มียากลุ่มสแตตินที่ถูกวางจำหน่ายในม้องตลาดอยู่ทั้งสิ้น 8 ชนิด ได้แก่ อะโทวาสแตติน, ฟลูวาสแตติน, โลวาสแตติน, ปราวาสแตติน, โรสุวาสแตติน, ซิมวาสแตติน, พิทาวาสแตติน, พิทาวาสแตติน และเมวาสแตติน ส่วนเซอริวาสแตตินนั้นถูกถอนทะเบียนออกจากตลาดในปี ค.ศ. 2001[65] เนื่องจากการใช้ยาดังกล่าวจะเพิ่มความเสี่ยงต่อการเกิดภาวะกล้ามเนื้อสลายแบบ rhabdomyolysis เป็นอย่างมาก[66] จากความแตกต่างทางเคมีและเภสัชพลนศาสตร์ของสแตตินแต่ละชนิดทำให้สามารถแยกสแตตินชนิดต่างๆ ออกไปเป็น 4 รุ่น ได้แก่ [67]
- รุ่นที่ 1 เมวาสแตติน, โลวาสแตติน และปราวาสแตติน
- รุ่นที่ 2 ซิมวาสแตติน
- รุ่นที่ 3 ฟลูวาสแตติน
- รุ่นที่ 4 อะโทวาสแตติน, เซอริวาสแตติน, โรสุวาสแตติน และพิทาวาสแตติน
ตารางต่อไปนี้เป็นตารางแสดงสูตรโครงสร้างของสแตตินชนิดต่างๆ ที่ถูกค้นพบตั้งแต่อดีตจนถึงปัจจุบัน
| อะโทวาสแตติน | เซอริวาสแตติน | ฟลูวาสแตติน | โลวาสแตติน | เมวาสแตติน |
|---|---|---|---|---|
| C 33H 34FN 2O 5 |
C 26H 34FNO 5 |
C 24H 26FNO 4 |
C 24H 36O 5 |
C 23H 34O 5 |

|

|

|

|

|
| พิทาวาสแตติน | ปราวาสแตติน | โรสุวาสแตติน | ซิมวาสแตติน | |
| C 25H 24FNO 4 |
C 23H 36O 7 |
C 22H 28FN 3O 6S |
C 25H 38O 5 | |

|

|

|

|
ยาสูตรผสม[แก้]
ยากลุ่มสแตตินเป็นยาที่มีการสั่งใช้เป็นจำนวนมาก เนื่องจากในปัจจุบันประชากรโลกมีแนวโน้มที่จะเกิดความผิดปกติของระดับไขมันในเลือดเพิ่มมากขึ้น ซึ่งถือเป็นความเสี่ยงที่สำคัญอีกอย่างหนึ่งต่อการเกิดโรคหลอดเลือดหัวใจและโรคหลอดเลือดสมอง โดยพบว่ากว่าร้อยละ 50 และ 35 ของประชากรในประเทศที่มีรายได้สูงมีความเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจและหลอดเลือดสมองตามลำดับ ในขณะที่ในประเทศที่มีรายได้ปานกลาง-น้อยก็จะมีสัดส่วนของประชากรที่มีความเสี่ยงดังกล่าวลดลงมาตามลำดับ ดังนั้น การใช้ยากลุ่มสแตตินในผู้ป่วยที่มีภาวะไขมันในเลือดสูงหลายชนิดในรูปแบบยาสูตรผสมร่วมกับยาลดไขมันในกระแสเลือดชนิดอื่น หรือการใช้สแตตินผสมกับยารักษาโรคเรื้อรังอื่นในผู้ที่มีโรคร่วม จึงถือเป็นอีกทางเลือกหนึ่งที่จะสามารถลดค่าใช้จ่ายและงบประมาณในการดูแลสุขภาวะทางสุขภาพของประชากรเหล่านั้นได้ นอกจากนี้แล้ว การใช้ยาในรูปแบบสูตรผสมยังเป็นผลให้ผู้ป่วยเหล่านั้นรับประทานยาง่ายขึ้น ไม่จำเป็นต้องรับประทานยาหลายหน่วยพร้อมกัน โดยที่ประสิทธิภาพในการรักษาของยาแต่ละชนิดในยาสูตรผสมนั้นไม่แตกต่างไปจากเดิม จึงถือเป็นการเพิ่มความร่วมมือในการใช้ยาของผู้ป่วยทางหนึ่ง[68] โดยยาสูตรผสมของสแตตินที่มีจำหน่ายในท้องตลาดปัจจุบัน ดังแสดงในตารางต่อไปนี้
ตาราง 1 แสดงยาสูตรผสมที่มีขนาดของสแตตินหลายขนาด[47][48][49][69][70][71]
| สแตติน | แอมโลดิปีน | อีเซทิไมบ์ | ไนอะซิน | ฟีโนไฟเบรต | แอสไพริน | แอสไพริน รามิพริล |
ซิทากลิปทิน |
| อะโทวาสแตติน | |||||||
|---|---|---|---|---|---|---|---|
| เซอริวาสแตติน | |||||||
| ฟลูวาสแตติน | |||||||
| โลวาสแตติน | |||||||
| พิทาวาสแตติน | |||||||
| ปราวาสแตติน | |||||||
| โรสุวาสแตติน | |||||||
| ซิมวาสแตติน |
ตารางที่ 2 แสดงยาสูตรผสมที่มีขนาดของสแตตินขนาดเดียว (fixed dose)[47][48][49][72]
| สแตติน | แอสไพริน | อะทีโนลอล | อีนาลาพริล | ไฮโดรคลอไรไทอะไซด์ | ริสิโนพริล | เมโทโพรลอล | รามิพริล | วอลซาร์ทาน |
| อะโทวาสแตติน | ||||||||
|---|---|---|---|---|---|---|---|---|
| ซิมวาสแตติน | ||||||||
คุณสมบัติ[แก้]
คุณสมบัติทางกายภาพ[แก้]
ตารางต่อไปนี้เป็นตารางแสดงคุณสมบัติทางกายภาพ และตารางแสดงค่าการละลายของสแตตินชนิดต่างๆ ตามลำดับ
| คุณสมบัติ | อะโทวาสแตติน[73] | เซอริวาสแตติน[74] | ฟลูวาสแตติน[75] | โลวาสแตติน[76] | พิทาวาสแตติน[77] | ปราวาสแตติน[78] | โรสุวาสแตติน[79] | ซิมวาสแตติน[80] |
| มวลโมลาร์ | 557.63 | 411.46 | 404.53 | 421.46 | 424.52 | 481.53 | 418.56 | |
|---|---|---|---|---|---|---|---|---|
| ลักษณะภายนอก | ผงสีขาวหรือเทาขาว[81] | ผงผลึกสีขาวหรือเทาขาว, เหลืองอ่อนไปจนถึงแดงอ่อน ดูดความชื้นได้ดีมาก[83] | ผงผลึกสีขาวหรือเกือบขาว[84] | ผงสีขาวหรือเหลืองอ่อน[85] | ผงหรือผลึกผงสีขาวถึงเหลืองอ่อน ดูดความชื้นได้ดี[86] | ผงสีขาว[87] | ผงผลึกสีขาวหรือเกือบขาว[88] | |
| จุดหลอมเหลว [°C] | 159.2-160.7 | 194-197 | 174.5 | 171-174[90] | 171.2-173 | 151-156[91] | 135-138 | |
| logP | 5.7 | 4.5 | 4.26 | 3.75 | 0.59 | 0.13 | 4.68 | |
| ค่าการละลายในตัวทำละลายชนิดต่างๆ (mg/ml)[73][77][80][92][93][94][95][96][97][98][99] | ||||||||
| น้ำ | 1.23 | 0.00046 | 0.0004 | 0.00394 | 19.0 | 0.0886 | 0.0122 | |
| อะซิโตน | 47.0 | |||||||
| อาซีโตไนไตรล์ | 28.0 | |||||||
| เอ็น-บิวทานอล | 7.0 | |||||||
| ไอโซบิวทานอล | 14.0 | |||||||
| คลอโรฟอร์ม | 350.0 | |||||||
| DMF | 15.0 | 10.0 | 90.0 | 30.0 | 30.0 | 5.0 | 20.0 | |
| DMSO | 15.0 | 10.0 | 25.0 | 30.0 | 5.0 | 20.0 | ||
| เอทานอล | 0.5 | 0.5 | 16.0 | 30.0 | 1.0 | 20.0 | ||
| เมทานอล | 28.0 | |||||||
| เอ็น-ออคทานอล | 2.0 | |||||||
| เอ็น-โพรพานอล | 11.0 | |||||||
| ไอโซโพรพานอล | 20.0 | |||||||
คุณสมบัติทางเคมี[แก้]
เมื่อสแตตินสัมผัสกับแสงแดดหรือแสงรังสีจากแหล่งสร้างแสงอื่นที่มีคุณสมบัติคล้ายคลึงกับแสงแดด พบว่าไม่เกิดปฏิกิริยาการเสื่อมสลายของตัวยา[100][101] ถึงแม้ว่าจะมีการเกิดปฏิกิริยาไฮโดรไลสิสที่บริเวณวงแหวนแลคโตนของโครงสร้างหลัก แต่ปฏิกิริยาดังกล่าวนั้นสามารถผันกลับได้[101] จากการทดลองในห้องปฏิบัติการพบว่า การฉายรังสีอุลตร้าไวโอเลตความยาวคลื่น 254 นาโนเมตรไปยังสแตติน พบว่าสามารถเหนี่ยวนำให้เกิดการสลายตัวของสแตตินได้อย่างช้าๆ[101]
ส่วนการตกค้างของยากลุ่มสแตตินในสิ่งแวดล้อมนั้น พบการเกิดการตกค้างได้น้อยมาก เนื่องจากยากลุ่มดังกล่าวโดยส่วนใหญ่มักถูกขับออกจากร่างกายในรูปแบบของสารเมทาบอไลต์[102]โดยมีรายงานการพบอะโทวาสแตตินในสิ่งปฏิกูลและน้ำในแม่น้ำ[101] ปกติแล้ว สแตตินเมื่ออยู่ในตัวกลางที่เป็นสารละลายภายใต้สภาพแวดล้อมที่ต้องสัมผัสกับแสงอาทิตย์และอุณหภูมิสูงจะเกิดการสลายตัวไปเป็นรูปแบบที่ไม่สามารถออกฤทธิ์ได้ จนเกิดการสลายตัวของสารได้ในที่สุด[101][103] ส่วนในสภาวะที่ไม่มีแสงและอยู่ในแก๊สเฉื่อย ยากลุ่มสแตตินจะเกิดปฏิกิริยาไฮโดรไลสิสได้อย่างช้าๆ[101] โดยปฏิกิริยาการสลายตัวนี้จะเพิ่มอัตราเร็วขึ้นจนถึงระดับที่มีนัยสำคัญทางสถิติในสภาวะที่เป็นด่าง
ประสิทธิภาพในการรักษา[แก้]
เมื่อเปรียบเทียบประสิทธิภาพในการลดระดับ LDL ของสแตตินชนิดต่างๆ พบว่าเซอริวาสแตติน มีความแรงในการลดระดับ LDL ได้มากที่สุด รองลงมาเป็น โรสุวาสแตติน, อะโทวาสแตติน, ซิมวาสแตติน, โลวาสแตติน, ปราวาสแตติน และ ฟลูวาสแตติน ตามลำดับ ส่วนพิทาวาสแตตินนั้นยังไม่มีการศึกษามากพอที่จะยืนยันถึงประสิทธิภาพได้เด่นชัด[104] ตารางต่อไปนี้เป็นตารางที่แสดงถึงประสิทธิภาพในการลดระดับคอเลสเตอรอลในกระแสเลือดของสแตตินชนิดต่างๆ ในขนาดที่ต่างกัน
| Statin equivalent dosages | ||||||
|---|---|---|---|---|---|---|
| % LDL ที่ลดลง (ประมาณ) | อะโทวาสแตติน | ฟลูวาสแตติน | โลวาสแตติน | ปราวาสแตติน | โรสุวาสแตติน | ซิมวาสแตติน |
| 46–50% | 40 mg | – | – | – | 10–20 mg | 80 mg* |
| 50–55% | 80 mg | – | – | – | 20 mg | – |
| 56–60% | – | – | – | – | 40 mg | – |
| * ไม่แนะนำให้ใช้ในขนาด 80-mg dose เนื่องจากจะเพิ่มความเสี่ยงต่อการเกิดภาวะกล้ามเนื้อสลายแบบ rhabdomyolysis | ||||||
| ขนาดยาเริ่มต้น | ||||||
| ขนาดยาเริ่มต้น | 10–20 mg | 20 mg | 10–20 mg | 40 mg | 10 mg; 5 mg สำหรับผู้ที่มีภาวะ พร่องไทรอยด์ฮอร์โมน, อายุ >65 ปี, ชาวเอเชีย |
20 mg |
| กรณีต้องการลด LDL เป็นจำนวนมาก | 40 mg ถ้าต้องการลด >45% | 40 mg ถ้าต้องการลด>25% | 20 mg ถ้าต้องการลด >20% | -- | 20 mg ถ้า LDL >190 mg/dL (4.87 mmol/L) | 40 mg ถ้าต้องการลด >45% |
| เวลาที่เหมาะสมในการรับประทานยา | ไม่จำกัด | ตอนเย็น | พร้อมอาหารเช้า | ไม่จำกัด | ไม่จำกัด | ตอนเย็น |
กราฟต่อไปนี้แสดงประสิทธิภาพในการลดระดับไลโปโปรตีนคอเลสเตอรอลชนิดความหนาแน่นต่ำ (แสดงด้วยเส้นกราฟสีฟ้า), ระดับคอเลสเตอรอลรวม (แสดงด้วยเส้นกราฟสีน้ำตาล) และระดับไตรกลีเซอรได์ (แสดงด้วยเส้นกราฟสีเขียว)ในกระแสเลือดของยากลุ่มสแตตินแต่ละชนิดในขนาดความแรงต่างๆ โดยเปรียบเทียบกับค่าพื้นฐานที่ยังไม่ได้รับการรักษาด้วยยา
|
|
กราฟต่อไปนี้แสดงประสิทธิภาพในการเพิ่มระดับไลโปโปรตีนคอเลสเตอรอลชนิดความหนาแน่นสูง (HDL cholesterol) ในกระแสเลือดของยากลุ่มสแตตินแต่ละชนิดในขนาดความแรงต่างๆ โดยเปรียบเทียบกับค่าพื้นฐานที่ยังไม่ได้รับการรักษาด้วยยา
|
|
เภสัชจลนศาสตร์[แก้]
ค่าชีวปริมาณออกฤทธิ์ (bioavailability)ของสแตตินนั้นมีค่าแตกต่างกันออกไป โดยมีค่าอยู่ระหว่าง 5-80% ซึ่งค่านี้จะมีความสัมพันธ์กันกับการเกิดเฟิร์สท-พาสส์ เมตาโบลิซึม (first-pass metabolism) และการสะสมของสแตตินในเซลล์ตับ ส่วนความสามารถในการกระจายตัวไปยังเนื้อเยื่อต่างๆของร่างกายนั้นจะขึ้นอยู่กับความสามารถในการละลายในไขมันของสแตตินแต่ละชนิด[105] โดยอะโทวาสแตติน, เซอริวาสแตติน, โลวาสแตติน, และซิมวาสแตตินจัดว่าเป็นสแตตินที่ละลายในไขมันได้ดี ส่วนสแตตินชนิดอื่นๆ ได้แก่ ฟลูวาสแตติน,โรสุวาสแตติน, พิทาวาสแตติน และปราวาสแตตินนั้นถือเป็นสแตตินที่ละลายในน้ำ[4] ส่วนสัดส่วนการถูกดูดซึมโดยลำไส้เล็กของสแตตินนั้นจะอยู่ระหว่าง 30-50% ของขนาดที่รับประทาน ตารางต่อไปนี้เป็นตารางเปรียบเทียบค่าพารามิเตอร์ทางเภสัชจลนศาสตร์ต่างๆ ของสแตตินแต่ละชนิด[106]
| ค่าพารามิเตอร์ | อะโทวาสแตติน | เซอริวาสแตติน | ฟลูวาสแตติน | โลวาสแตติน | พิทาวาสแตติน | ปราวาสแตติน | โรสุวาสแตติน | ซิมวาสแตติน |
| โปรดรัก (prodrug) |
ไม่ใช่ | ไม่ใช่ | ใช่ | ไม่ใช่ | ไม่ใช่ | ไม่ใช่ | ใช่ | |
|---|---|---|---|---|---|---|---|---|
| Active metabolite |
ใช่ | ไม่ใช่ | ใช่ | เล็กน้อย | ไม่ใช่ | เล็กน้อย | ใช่ | |
| ปริมาณชีวอนุเคราะห์[%] | 12 | 19-29 | 5 | 80 | 18 | 20 | 5 | |
| เวลารับประทาน ที่เหมาะสม |
ตอนเย็น | ตอนเย็น | ตอนเช้า หรือ ตอนเย็น และพร้อมอาหาร |
ตอนเย็น | ตอนเย็น | ตอนเช้า หรือ ตอนเย็น |
ตอนเย็น | |
| ชีวปริมาณออกฤทธิ์ [%] | 98 | >99 | >95 | 96 | 43-55 | 90 | 95-98 | |
| ผลของอาหารต่อ ชีวปริมาณออกฤทธิ์ |
ไม่มีผล | ไม่มีผล | เพิ่ม | ไม่มีผล | เพิ่ม | ไม่มีผล | ไม่มีผล | |
| ค่าครึ่งชีวิต[h] | 15-30 | 0.5-2.3 | 2-4 | 11 | 1.3-2.8 | 19 | 2-3 | |
| ระยะเวลาที่ระดับ ยาในเลือดขึ้นสูงสุด [h] |
2-3 | 0.5-1 | 2-4 | 11 | 1.3-2.8 | 19 | 2-3 | |
| ระดับยาเฉลี่ย ในเลือดสูงสุด [ng/ml] |
27-66 | 448 | 10-20 | 20 | 45-55 | 37 | 10-34 | |
| ความชอบไขมัน | ใช่ | ไม่ใช่ | ใช่ | ใช่ | ไม่ใช่ | ไม่ใช่ | ใช่ | |
| สัดส่วนที่ขับออก ทางไต [%] |
2 | 6 | 10 | <2 | 20 | 10 | 13 | |
| การเปลี่ยนแปลง ที่ตับ |
CYP3A4 | CYP2C8 |
CYP2C9 | CYP3A4 | CYP2C9 | sulfonation | CYP2C9 CYP2C19 |
CYP3A4 |
| สัดส่วนที่ขับออก ทางอุจจาระ [%] |
70 | 90 | 83 | 93 | 71 | 90 | 58 | |
| การเข้าสู่ระบบ ประสาทส่วนกลาง |
ไม่เข้า | ไม่เข้า | เข้า | ไม่เข้า | ไม่เข้า | ไม่เข้า | เข้า | |
| ขนาดยาสูงสุด ต่อวัน [mg] |
80 | 80 | 80 | 4 | 40 | 40 | 80 | |
| โปรตีนขนส่งที่ใช้ ในการขับยาออก ทางน้ำดีและเปลี่ยน แปลงยาที่ตับ [107][108][109] |
OATP1B1 |
OATP1B1 |
OATP1B1 |
OATP1A2 |
OATP1B1 |
OATP1A2 |
OATP1B1 |
การเปลี่ยนแปลงยาภายในร่างกาย[แก้]


ยากลุ่มสแตตินทุกชนิด ยกเว้น ปราวาสแตติน จะถูกละลายในกระเพาะอาหารและภายในไซโตพลาสึมของเซลล์[111][112] และเมื่อยาถูกดูดซึมเข้าสู่กระแสเลือดจะถูกเปลี่ยนแปลงอย่างรวดเร็วภายในผนังลำไส้เล็กและตับโดยผ่านเอนไซม์ไซโตโครมพี 450 (cytochrome P450) หลากหลายไอโสเอนไซม์[106] โลวาสแตตินและซิมวาสแตตินซึ่งถูกบริหารเข้าสู่ร่างกายในรูปแบบยาที่ยังไม่สามารถออกฤทธิ์ได้ (inactive drug หรือ prodrug) อาจเกิดปฏิกิริยาการเปลี่ยนแปลงยาได้ทางใดทางหนึ่งต่อไปนี้ คือ เกิดปฏิกิริยาไฮโดรไลสิสของวงแหวนแลคโตน (lactone ring) โดยเอนไซม์เอสเทอรเรส (esterase) หรือเปอรอกซิเดส (peroxidase) จนกลายเป็นยาที่มีหมุ่ไฮดรอกซี่ซึ่งสามารถออกฤทธิ์ได้ หลังจากนั้นยาในรูปแบบที่ออกฤทธิ์ได้นี้ ก็จะถูกเปลี่ยนแปลงโดยไอโสเอนไซม์ซีวายพี 3เอ4 (CYP 3A4) ให้กลายเป็นสารที่ไม่ออกฤทธิ์, และอีกหนึ่งกลไกการเปลี่ยนแปลงยาสแตติน คือ ตัวยาที่ถูกรับประทานเข้าไปจะถูกเปลี่ยนแปลงโดยไอโสเอนไซม์ซีวายพี 3เอ4 (CYP 3A4) ให้กลายเป็นสารที่ไม่ออกฤทธิ์เลย หรืออาจเกิดการเปลี่ยนแปลงผ่านซีวายพี 3เอ5 (CYP 3A5) ให้กลายเป็นสารที่มีฤทธิ์ในการรักษาลดน้อยลง [113] นอกจากนี้แล้ว ยากลุ่มสแตตินนี้ยังสามารถถูกเปลี่ยนแปลงให้กลายเป็นวงแหวนแลคโตนที่มีกลไกการออกฤทธิ์คล้ายคลึงกับโคเอนไซม์เอ แต่กระบวนการการเกิดการเปลี่ยนแปลงดังกล่าวในมนุษย์นั้นจำเป็ต้องอาศัยเอนไซม์ยูดีพี-กลูคิวโรโนซิลทรานส์เฟอเรส (UDP-glucuronosyltransferase; UGT) ซึ่งไม่ใช่กระบวนการหลักในการเปลี่ยนแปลงสแตติน เพราะโดยส่วนใหญ่แล้ว วงแหวนแลคโตนของสแตตินนั้นมักจะถูกเปลี่ยนแปลงโดยเอนไซม์ซีวายพี (CYP450) ได้อย่างรวดเร็ว ส่วนพิทาวาสแตติน, ปราวาสแตติน และโรสุวาสแตตินนั้นจะถูกขับออกจากร่างกายผ่านทางน้ำดีในรูปแบบที่ไม่เปลี่ยนแปลง[113]
รูปแบบการเปลี่ยนแปลงยากลุ่มสแตตินผ่านไซโตโครมพี 450 (cytochrome P450) ที่ตับนั้น ในปัจจุบันสามารถจำแนกรายละเอียดออกเป็นดังนี้:[114]
- สแตตินที่ละลายในไขมันได้ดีที่อยู่ในรูปแบบของโปรดรักที่มีหมู่แทนที่เป็นวงแหวนแลคโตน เช่น ซิมวาสแตติน นั้น เบื้องต้นจะถูกเปลี่ยนแปลงได้โดยเอนไซม์ซีวายพี (CYP)
- สแตตินที่ละลายในน้ำได้ดี เช่น ปราวาสแตติน, โรสุวาสแตติน จะถูกเปลี่ยนแปลงที่ organic anion-transporting polypeptide (OATP) ที่ตับ, sodium-taurocholate cotransporting polypeptide (NTCP) และ OATP ที่ไต
- สแตตินชนิดอื่น เช่น ฟลูวาสแตติน จะถูกเปลี่ยนแปลงโดยเอนไซม์ซีวายพี (CYP) และถูกขนส่งโดยกระบวนการขนส่งแบบใช้พลังงาน (active transport) เข้าไปยังเซลล์ตับ
- สแตตินทุกชนิดมีความสามารถในการจับกับ multidrug resistance protein 2 MRP2, outer bile acid export pump (BSEP), P-glycoprotein (P-gp) และ breast cancer resistance protein (BCRP)
ตารางต่อไปนี้เป็นตารางแสดงรายละเอียดการเปลี่ยนแปลงของสแตตินภายในร่างกายมนุษย์ รวมไปถึงเอนไซม์ที่ใช้ในการเปลี่ยนแปลงยาแต่ละชนิดด้วย[110]
| ค่าพารามิเตอร์ | อะโทวาสแตติน | เซอริวาสแตติน | ฟลูวาสแตติน | โลวาสแตติน | พิทาวาสแตติน | ปราวาสแตติน | โรสุวาสแตติน | ซิมวาสแตติน |
| การเกิดเมทาบอลิซึม | +++ | +++ | +++ | ++ | + | + | +++ | |
|---|---|---|---|---|---|---|---|---|
| จำนวน metabolite ที่ออกฤทธิ์ |
2 | ไม่มี | 3 | ไม่เกี่ยวข้อง | 2 | ไม่เกี่ยวข้อง | 3 | |
| ชนิดของ เอนไซม์ CYP |
CYP3A4 CYP2C8 |
CYP2C8 |
CYP2C9 | CYP3A4 CYP3A5 CYP2C8 |
CYP2C9 | CYP3A4 | CYP2C9 CYP2C19 |
CYP3A4 CYP3A5 CYP2C8 |
| ชนิดของ เอนไซม์ UGT |
UGT1A1 UGT1A3 UGT2B7 |
UGT1A3 |
UGT1A1 UGT1A3 UGT2B7 |
UGT1A3 UGT2B7 |
UGT1A1 UGT1A3 UGT2B7 | |||
| การจับกับ โปรตีน |
SLCO1B1 | SLCO1B1 | SLCO1B1 MC4 |
SLCO1B1 SLCO1B3 |
SLCO1B1 SLCO2B1 OAT3 MCT1 |
SLCO1B1 SLCO1B3 SLCO2B1 SLCO1A2 SLC10A1 |
SLCO1B1 | |
| การแทนที่ โปรตีน |
ABCB1 ABCG2 |
ABCC2 ABCG2 |
ABCG2 | ABCB1 | ABCB1 ABCC2 ABCG2 |
ABCB1 ABCB11 ABCC2 ABCG2 |
ABCB1 ABCC2 ABCG2 |
ABCB1 |
การใช้ประโยชน์ทางการแพทย์[แก้]
สแตตินเป็นยาที่ถูกนำมาใช้เพื่อรักษาภาวะไขมันในกระแสเลือดสูงในเด็กอายุ 6 ปี[115], วัยรุ่น และผู้ใหญ่ เพื่อเป็นการป้องกันปฐมภูมิหรือทุติยภูมิสำหรับการเกิดโรคหลอดเลือดหัวใจ[116] ควบคู่ไปกับการปรับเปลี่ยนพฤติกรม[106] จากข้อมูลที่ได้จากการศึกษาหลายการศึกษาพบว่าการใช้ยากลุ่มสแตตินจะสามารถลดระดับไลโปรโปรตีนชนิดความเข้มข้นต่ำ (LDL) ในกระแสเลือดลงได้ประมาณ 40 mg/dL นอกจากนี้แล้วการใช้สแตตินยังมีผลดีอีกหลายประการ ดังต่อไปนี้: [117]
- ความเสี่ยงต่อการเสียชีวิตจากทุกสาเหตุ (total mortality) ลดลง 10%
- ความเสี่ยงต่อการเสียชีวิตจากโรคหลอดเลือดหัวใจ (cardiovascular disease) ลดลง 20%
- ความเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจที่รุนแรง (major cardiovascular events) ลดลง 23%
- ความเสี่ยงต่อการเกิดโรคหลอดเลือดสมอง (stroke) ลดลง 17%
ข้อบ่งใช้ที่จดทะเบียนรับรอง[แก้]
- รักษาภาวะไขมันในเลือดสูงที่อาจมีสาเหตุจากพันธุกรรม (primary hypercholesterolemia) หรือภาวะไขมันในเลือดสูงหลายชนิด (mixed dyslipidaemia) โดยใช้เป็นการรักษาเสริมร่วมกับการปรับเปลี่ยนพฤติกรรมการรับประทานอาหารและการออกกำลังกาย ในกรณีที่ใช้วิธีการรักษาโดยไม่ใช้ยาแล้วไม่ได้ผล[118][119][120][121][122][123][124][125]
- รักษาภาวะไขมันในเลือดสูงที่อาจมีสาเหตุจากพันธุกรรม (primary hypercholesterolemia) ในผู้ใหญ่ วัยรุ่น และเด็กอายุตั้งแต่ 6 ปีขึ้นไป รวมไปถึงการรักษาไขมันในเลือดสูงจากพันธุกรรมแบบยีนเดียว (heterozygous familial hypercholesterolaemia; type IIa) หรือภาวะไขมันในเลือดสูงหลายชนิด (mixed dyslipidaemia; type IIb) โดยใช้เป็นการรักษาเสริมร่วมกับการปรับเปลี่ยนพฤติกรรมการรับประทานอาหารและการออกกำลังกาย ในกรณีที่ใช้วิธีการรักษาโดยไม่ใช้ยาแล้วไม่ได้ผล[115][126][127][128][129]
- รักษาภาวะไขมันในเลือดสูงจากพันธุกรรมแบบยีนเดียว (heterozygous familial hypercholesterolaemia) โดยเป็นการรักษาเสริมจากการควบคุมการรับประทานอาหารหรือการรักษาด้วยวิธีอื่นๆ (เช่น การฟอกเลือดเพื่อเอา LDL ออก) เพื่อลดระดับความเข้มข้นของไขมันในกระแสเลือด หรือเมื่อไม่มีการรักษาอื่น หรือเมื่อการรักษาอื่นไม่เพียงพอ[115][118][119][120][128]
- รักษาภาวะไขมันในเลือดสูงจากพันธุกรรมแบบยีนเดียว (heterozygous familial hypercholesterolaemia)[121][124]
- รักษาภาวะไขมันในเลือดสูงจากพันธุกรรมแบบยีนเดียว (heterozygous familial hypercholesterolaemia) ในเด็กและวัยรุ่น (วัยรุ่นชายที่มี Tanner scale ตั้งแต่ระดับ II ขึ้นไป, เพศหญิงต้องเป็นวัยที่มีประจำเดือนมาแล้วอย่างน้อย 1 ปี, หรือมีอายุ 10-17 ปี)[118][119][120]
- ป้องกันการเกิดโรคหลอดเลือดหัวใจ (cardiovascular disease) ในผู้ที่มีความเสี่ยงที่จะเกิดโรคดังกล่าวสูง[115][120][128][129]
- ลดระดับไขมันในเลือดในผู้ป่วยที่ได้รับการปลูกถ่ายอวัยวะที่ได้รับยากดภูมิคุ้มกัน[121][122]
- ลดการเกิดความพิการและการเสียชีวิตจากโรคหลอดเลือดหัวใจในผู้ที่เป็นโรคหลอดเลือดแข็งและ/หรือโรคเบาหวาน ทั้งที่มีระดับไขมันในเลือดสูงหรือเป็นปกติ โดยใช้เป็นการรักษาเสริมร่วมกับการลดปัจจัยเสี่ยงอื่นที่อาจเป็นสาเหตุที่จะทำให้เกิดโรคหลอดเลือดหัวใจได้[118][119]
- ลดการเกิดความพิการและการเสียชีวิตจากโรคหลอดเลือดหัวใจในผู้ที่เป็นโรคกล้ามเนื้อหัวใจขาดเลือดเฉียบพลัน (acute myocardial infarction) และผู้ป่วยโรคกล้ามเนื้อหัวใจขาดเลือดชนิดที่ไม่มั่นคง (unstable angina pectoris) ทั้งที่มีระดับไขมันในเลือดสูงหรือเป็นปกติ โดยใช้เป็นการรักษาเสริมร่วมกับการลดปัจจัยเสี่ยงอื่นที่อาจเป็นสาเหตุที่จะทำให้เกิดโรคหลอดเลือดหัวใจได้[121][122]
- ใช้เป็นการป้องกันทุติยภูมิ (secondary prevention) สำหรับโรคหลอดเลือดหัวใจที่รุนแรงหลังการได้รับการรักษาหลอดเลือดหัวใจตีบตันผ่านสายสวน (Percutaneous Coronary Intervention; PCI)[124]
- ชะลอการดำเนินของโรคหลอดเลือดหัวใจแข็ง (coronary atherosclerosis) ในผู้ป่วยโรคหลอดเลือดหัวใจ โดยใช้ร่วมกับการรักษาอื่นเพื่อลดความเข้มข้นของคอเลสเตอรอลโดยรวม (total cholesterol) และไลโปโปรตีนคอเลสเตอรอลชนิดความหนาแน่นต่ำ (LDL)[127]
ข้อบ่งใช้ตามแนวทางการรักษาภาวะไขมันในเลือดสูงของสหภาพยุโรป ESC/EAS 2011[แก้]
แนวทางการรักษาโรคไขมันในเลือดสูงของสมาคมหัวใจแห่งสหภาพยุโรป (European Society of Cardiology; ESC) และสมาคมโรคหลอดเลือดแข็งแห่งสหภาพยุโรป (European Society of Atherosclerosis; EAS) ปี ค.ศ. 2011 ได้ให้คำแนะนำในการเลือกใช้ยาเพื่อบำบัดรักษาภาวะความผิดปกติดังกล่าวไว้ ดังแสดงต่อไปนี้:[130][131]
| ↓ | ||
| เลือกวิธีการรักษาเพื่อลดความเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจ | ||
| ↓ | ||
| กำหนดระดับ LDL เป้าหมาย ตามระดับความเสี่ยงของผู้ป่วยแต่ละราย | ||
| ↓ | ||
| ประเมินร้อยละของ LDL ที่ต้องการลด โดยเทียบกับ LDL พื้นฐานของผู้ป่วย | ||
| ↓ | ||
| เลือกชนิดยาสแตติน | ||
| ↓ | ||
| ประเมินประสิทธิภาพการรักษา/ติดตามปรับขนาดยาให้เหมาะสม | ||
| ↓ | ||
| ประเมินประสิทธิภาพการรักษา/ผลการรักษาซ้ำ | ||
| ระดับความเสี่ยง | ลักษณะทางประชากรศาสตร์ของผู้ป่วย | LDL เป้าหมาย (mg/dl) |
LDL เป้าหมาย (mmol/l) |
| สูงมาก |
|
<70 | <1,8 |
| สูง |
|
<100 | <2,5 |
| ปานกลาง |
|
<115 | <3,0 |
| น้อย |
|
ไม่สามารถระบุได้ | |

|
ความเสี่ยงของผู้ป่วยที่ยังไม่เคยได้รับการวินิจฉัยว่ามีความเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจนั้นจะประเมินจากปัจจัยต่างๆ 5 ปัจจัย (เพศ, อายุ, การสูบบุหรี่, ระดับคอเลสเตอรอลในเลือดรวม, และระดับความดันโลหิตขณะหัวใจบีบตัว) ซึ่งจะมีตารางการประเมินความเสี่ยงจากปัจจัยดังกล่าวโดยเฉพาะ[131] โดยประเทศที่มีความเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจต่ำ ได้แก่ อันดอร์รา, ออสเตรีย, เบลเยียม, ไซปรัส, เดนมาร์ก, ฟินแลนด์, ฝรั่งเศส, กรีซ, สเปน, เนเธอร์แลนด์, ไอร์แลนด์, ไอซ์แลนด์, อิสราเอล, ลักเซมเบิร์ก, มอลตา, โมร็อคโค, เยอรมนี, นอร์เวย์, โปรตุเกส, ซานมารีโน, สโลวีเนีย, สวีเดน, สวิสเซอร์แลนด์ และสหราชอาณาจักร ส่วนประเทศอื่นนอกเหนือจากที่ได้กล่าวมาดังข้างต้นถือว่าเป็นประเทศที่มีความเสี่ยงสูงต่อการเกิดโรคหัวใจและหลอดเลือด อย่างไรก็ตามผลการประเมินของประชากรในประเทศอาร์เมเนีย, อาเซอร์ไบจาน, เบลารุส, บัลแกเรีย, จอร์เจีย, คาซัคสถาน, คีร์กีซสถาน, ลัตเวีย, ลิทัวเนีย, มาซิโดเนีย, มอลโดวา, รัสเซีย, ยูเครน, และอาเซอร์ไบจานนั้นอาจเป็นค่าที่ต่ำกว่าปกติได้[132] |
| คะแนนความเสี่ยง ต่อการเสียชีวิต (%) |
ระดับคอเลสเตอรอล (mg/dL) | |||||
|---|---|---|---|---|---|---|
| <70 | 70–99 | 100–154 | 155–190 | >190 | ||
| ระดับคอเลสเตอรอล (mmol/l) | ||||||
| <1.8 | 1.8–2.4 | 2.5–3.9 | 4.0–4.8 | >4.9 | ||
| <1 | ||||||
| 1–4 | ||||||
| 5–9 | ||||||
| ≥10 | ||||||
|
ไม่ต้องได้รับการรักษา | ||||||
ข้อบ่งใช้ตามแนวทางการรักษาภาวะไขมันในเลือดสูงของสหรัฐอเมริกา ACC/AHA 2013[แก้]
ตามแนวทางการรักษาภาวะไขมันในกระแสเลือดสูงของวิทยาลัยแพทย์โรคหัวใจแห่งสหรัฐอเมริกา (American College of Cardiology; ACC) และสมาคมโรคหัวใจแห่งสหรัฐอเมริกา (American Heart Association; AHA) ค.ศ. 2013 ได้แนะนำให้ใช้สแตตินชนิดที่มีความแรงมาก (high potency statin) ได้แก่ อะโทวาสแตติน 80 มิลลิกรัม หรือโรสุวาสแตติน 20-40 มิลลิกรัม ในการรักษาผู้ป่วยที่มีความเสี่ยงสูงมากต่อการเกิดโรคหัวใจและหลอดเลือด ซึ่งการใช้ยาสแตตินกลุ่มดังกล่าวนั้นจะสามารถลดระดับความเข้มข้นของคอเลสเตอรอลในกระแสเลือดของผู้ป่วยลงได้มากกว่า 50% เมื่อเปรียบเทียบกับค่าก่อนการได้รับการรักษา ส่วนในกรณีที่ไม่สามารถใช้สแตตินชนิดที่มีความแรงมากได้ อาจพิจารณาใช้สแตตินที่มีความแรงปานกลาง (moderate potency statin) ทดแทนได้ ได้แก่ อะโทวาสแตติน 10-20 มิลลิกรัม, โรสุวาสแตติน 5-10 มิลลิกรัม, ซิมวาสแตติน 20-40 มิลลิกรัม, ปราวาสแตติน 40-80 มิลลิกรัม, โลวาสแตติน 40 มิลลิกรัม, ฟลูวาสแตติน เอ็กซ์แอล 80 มิลลิกรัม, ฟลูวาสแตติน 80 มิลลิกรัม, หรือพิทาวาสแตติน 2-4 มิลลิกรัม ซึ่งการใช้ยาสแตตินกลุ่มดังกล่าวนั้นจะสามารถลดระดับความเข้มข้นของคอเลสเตอรอลในกระแสเลือดของผู้ป่วยลงได้ประมาณ 30-49% เมื่อเปรียบเทียบกับค่าก่อนการได้รับการรักษา[134]
| ลักษณะทางประชากรของผู้ป่วย | ชนิดของสแตติน ที่แนะนำ |
เป้าหมาย LDL ที่ลดลง (%) |
| ผู้ป่วยที่เป็นโรคหลอดเลือดหัวใจหรือโรคหลอดเลือดแข็ง | ชนิดความแรงมาก | <50% |
| ผู้ป่วยที่มีระดับ LDL >190 mg/dl (4,9 mmol/l) | ชนิดความแรงมาก | <50% |
| ผู้ป่วยโรคเบาหวาน อายุ 40–75 ปี ที่มีระดับ LDL-C 70–189 mg/dl (1,8–4,9 mmol/l) แต่ยังไม่เป็นโรคหลอดเลือดหัวใจ | ชนิดความแรงปานกลาง | 30-49% |
| ผู้ป่วยที่ไม่เป็นโรคหลอดเลือดหัวใจและไม่เป็นเบาหวาน, อายุ 40–79 ปี, ระดับ LDL-C 70–189 mg/dl (1,8–4,9 mmol/l) ที่มีความเสี่ยงต่อการเกิดโรคหลอดเลือดหัวใจใน 10 ปีข้างหน้า (10 years risk scores for cardiovascular diseases) ≥7,5%. | ชนิดความแรงปานกลาง หรือ ชนิดความแรงมาก |
30-49% หรือ <50% |
ข้อบ่งใช้อื่นที่เป็นผลจากการศึกษาทางคลินิก[แก้]
โรคกระดูกพรุน[แก้]


โรคกระดูกพรุน (อังกฤษ: Osteoporosis) ตามคำนิยามขององค์การอนามัยโลก (World Health Organization) หมายถึง ภาวะที่มีลดลงของมวลกระดูกและมีการเปลี่ยนแปลงของกระดูกชิ้นเล็กๆ บางๆ (trabeculae) เชื่อมโยงกันเป็นร่างแหภายในกระดูก ซึ่งการเปลี่ยนแปลงนี้จะนำไปสู่ความผิดปกติของโครงสร้างจุลภาคภายในกระดูก (defective bone microstructure) ทำให้กระดูกมีความแข็งแรงลดน้อยลงและเสี่ยงต่อการเกิดการแตกหักได้ง่าย โดยความชุกของการเกิดโรคกระดูกพรุนในประชากรที่มีอายุมากกว่า 50 ปีขึ้นไปคือ 14% โดยมักพบความชุกในเพศหญิงมากกว่าเพศชาย คือ 24% และ 6% ตามลำดับ[135][136] โดยพยาธิกำเนิดของโรคกระดูกพรุนนั้นเกิดจากความผิดปกติของสมดุลระหว่างกระบวนการสร้างและสลายกระดูก ซึ่งมีความสัมพันธ์กับการกับมีอายุที่เพิ่มมากขึ้น ทำให้เกิดกระบวนการสลายกระดูกในอัตราที่มากกว่าการสร้าง ซึ่งปัจจัยเสริมส่วนหนึ่งมาจากการมีระดับฮอร์โมนเพศที่ลดลง (เช่น เอสโทรเจน, เทสโทสเทอโรน) หรือความผิดปกติของการสร้างตัวกระตุ้นการเจริญเติบโตที่มีโครงสร้างคล้ายอินซูลิน (insulin-like growth factor-I; IGF-1) หรือความผิดปกติของสมดุลแคลเซียม-ฟอสเฟตของร่างกาย ซึ่งอาจเกิดได้จากทั้งการรับประทานอาหารที่มีแร่ธาตุเหล่านี้ไม่เพียงพอ, ร่างกายดูดวึมแร่ธาตุดังกล่าวได้น้อยลง, โปรตีนที่ใช้ขนส่งแร่ธาตุดังกล่าวมีปริมาณลดลง, ความเป็นกรดของกระเพาะอาหารลดลง, การสร้างวิตามินดีในรูปแบบที่ออกฤทธิ์ได้ที่ตับและไตผิดปกติ, การได้รับแสงอาทิตย์ไม่เพียงพอ, หรือแม้กระทั่งการมีระดับพาราไทรอยด์ฮอร์โมนที่มากเกินไป[137]
ในปัจจุบัน มียาที่ใช้ในการรักษาโรคกระดูกพรุนหลายชนิด โดยกลไกการออกฤทธิ์ของยาเหล่านี้อาจจะออกฤทธิ์รบกวนกระบวนการสลายกระดูกและการดูดซึมแคลเซียมกลับของร่างกาย เช่น กลุ่มยากลุ่มยาบิสฟอสโฟเนต (Bisphosphonates), ดีโนซูแมบ (denosumab), การรักษาด้วยฮอร์โมนทดแทน (hormone replacement therapy), ยากระตุ้นตัวรับเอสโทรเจนอย่างจำเพาะ (selective estrogen receptor modulators; SERMs); หรือออกฤทธิ์เร่งการสร้างกระดูก เช่น เทอริพาราไทด์ (teriparatide); หรือออกฤทธิ์แบบหลายกลไกผสมกัน เช่น สทรอนเทียม ราเนเลต (strontium ranelate)[138] ส่วนกลไกของสแตตินต่อกระบวนการสร้างและสลายกระดูกนั้นยังไม่สามารถอธิบายได้แน่ชัด[139] และข้อมูลที่ได้จากการศึกษาล่าสุดคาดว่าน่าจะเกิดจากทั้งการส่งเสริมการสร้างมวลกระดูกและยับยั้งการสลายมวลกระดูกร่วมกัน[140] โดยกลไกต่อไปนี้:
- สแตตินจะกระตุ้นการแสดงออกของ mRNA ที่ทำหน้าที่สร้างโปรตีน Bone morphogenetic protein 2 (ฺBMP-2)[141] ซึ่งมีบทบาทสำคัญในการสร้างกระดูกและการกระตุ้นให้เกิดการแบ่งตัวของเซลล์สร้างกระดูก (osteoblasts)[139][141]
- ลดจำนวนของเซลล์สลายกระดูก (osteoclasts)[139]
- ยับยั้งการสร้างตัวกระตุ้นตัวรับเซลล์สลายกระดูก (receptor activator) บน nuclear factor-κ B (NF-κB)[142]
- กระตุ้นโปรตีนไคเนส-บี (protein kinase B หรือ Akt) เป็นผลให้มีการสร้าง endothelial nitric oxide synthase (eNOS) เพิ่มมากขึ้น[143]
ผลการลดความเสี่ยงต่อการเกิดโรคกระดูกพรุนของสแตตินนั้น โดยส่วนใหญ่แล้วพบในสแตตินที่ละลายในไขมัน (เช่น ซิมวาสแตติน, โลวาสแตติน, อะโทวาสแตติน) และสแตตินสังเคราะห์เป็นหลัก (เช่น ฟลูวาสแตติน, โรสุวาสแตติน, อะโทวาสแตติน)[143][144] อย่างไรก็ตาม ผลต่อการลดความเสี่ยงต่อการเกิดโรคกระดูกพรุนนี้ยังสรุปได้ไม่แน่ชัดนัด เนื่องจากการศึกษาในห้องทดลองกับการศึกษาในมนุษย์นั้นให้ผลการศึกษาที่ขัดแย้งกัน[140]
โรคติดเชื้อ[แก้]
โรคติดเชื้อ (อังกฤษ: Infectious diseases) เป็นกลุ่มโรคที่มีสาเหตุมาจากเชื้อจุลชีพหรือสารพิษที่ถูกหลั่งออกมาจากเชื้อจุลชีพที่เจริญเติบโตในร่างกายมนุษย์ และระบบภูมิคุ้มกันของร่างกายมนุษย์ไม่สามารถกำจัดเชื้อหรือสารพิษเหล่านั้นออกไปได้ทันท่วงที จนทำให้เกิดอาการของโรคติดเชื้อในที่สุด ซึ่งแหล่งที่มาของโรคนี้อาจได้รับเชื้อมาจากสัตว์, พืช, สิงปฏิกูล, สิ่งแวดล้อม, หรือแม้แต่จากมนุษย์ด้วยกันเอง[145]
โดยพยาธิกำเนิดของโรคติดเชื้อนั้นเกิดจากกระบวนการกระตุ้นระบบภูมิคุ้มกันของร่างกายให้มีการหลั่งสารสื่อการอักเสบ (cytokines) ชนิดต่างๆ ออกมา ซึ่งกระบวนการดังกล่าวนั้น สามารถถูกควบคุมได้โดยยากลุ่มสแตติน โดยสแตตินจะไปมีผลลดสารกลุ่มไอโซพรีนอยด์ (isoprenoids) ซึ่งเป็นหนึ่งในสารตั้งต้นที่ใช้ในการสังเคราะห์คอเลสเตอรอล และมีความจำเป็นในกระบวนการปฏิกิริยาพรีนิลเลชั่น (prenylation) ของโปรตีนที่ใช้ในการสื่อสารระหว่างเซลล์เพื่อตอบสนองต่อการอักเสบของร่างกาย[146][147] นอกจากนี้แล้ว สแตตินยังส่งผลต่อการตอบสนองต่อการอักเสบโดยการลดการแสดงออกของยีนที่ทำหน้าที่สร้างโปรตีนเกี่ยวเนื่องกับการอักเสบที่มีชื่อว่า MHC (major histocompatibility complex) class II[147] อย่างไรก็ตาม ผลที่แน่ชัดของสแตตินต่อการเกิดโรคติดเชื้อนั้นยังไม่เป็นที่ทราบเด่นชัดนัก[147] ถึงแม้จะมีการศึกษาบางการศึกษาที่พบว่าการใช้สแตตินจะลดความเสี่ยงต่อการติดเชื้อหรือลดอัตราการเสียชีวิตจากโรคติดเชื้อได้บ้างก็ตาม[146] และโดยทั่วไปแล้ว การรักษาโรคติดเชื้อมักจะเป็นการใช้ยาปฏิชีวนะร่วมกับการรักษาตามอาการมากกว่า จึงทำให้ในปัจจุบันยังคงขาดข้อมูลที่สามารถยืนยันได้แน่ชัดเกี่ยวกับผลสแตตินต่อโรคติดเชื้อต่างๆ[148][149]
โรคปอดอักเสบ[แก้]
โรคปอดอักเสบ (อังกฤษ: Pneumonia) เป็นโรคที่เกิดจากการอักเสบของปอดอันเนื่องมาจากการมีเชื้อจุลชีพในถุงลมของปอด มีการคั่งของน้ำหรือหนองในปอด ทำให้เกิดอาการไอ อาจไอมีเสมหะหรือมีมูกหนอง, ไข้,หนาวสั่น, และหายใจลำบาก[150] โดยในการศึกษาทางคลินิกที่ผ่านมาพบว่า สแตตินมีผลลดความรุนแรงของโรคและลดอัตราการเสียชีวติในผู้ป่วยกลุ่มดังกล่าวลงได้[151][152] โดยเฉพาะในผู้ป่วยโรคปอดอุดกั้นเรื้อรัง (chronic obstructive pulmonary disease; COPD)[152] แต่ไม่มีผลลดอุบัติการณ์การเกิดโรคปอดอักเสบทั้งในโรงพยาบาลและในชุมชน[153]
ไข้หวัดใหญ่[แก้]
ไข้หวัดใหญ่ (อังกฤษ: influenza หรือ flu) เป็นโรคติดเชื้อที่เกิดจากไวรัสไข้หวัดใหญ่ ซึ่งผู้ป่วยอาจมีอาการของโรคเพียงเล็กน้อยไปถึงขั้นรุนแรง โดยอาการที่พบบ่อยที่สุด ได้แก่ ไข้สูง, คัดจมูก, เจ็บคอ, ปวดกล้ามเนื้อ, ปวดศีรษะ, ไอและรู้สึกเหนื่อย ซึ่งจะเริ่มมีอาการเหล่านี้ประมาณสองวันหลังได้รับเชื้อและส่วนใหญ่แล้วมักมีอาการนานไม่เกินสัปดาห์ อย่างไรก็ตาม อาการไออาจกินเวลานานกว่าสองสัปดาห์ได้ ในผู้ป่วยเด็กอาจมีคลื่นไส้อาเจียน แต่ไม่ใช่อาการปกติในผู้ใหญ่ อาการแทรกซ้อนของไข้หวัดใหญ่อาจมีปอดบวมจากไวรัส ปอดบวมจากแบคทีเรียตาม โพรงอากาศ (sinus) ติดเชื้อ และปัญหาสุขภาพที่มีอยู่เดิมแย่ลง เช่น โรคหอบหืดหรือภาวะหัวใจล้มเหลว[149]
การศึกษาทางคลินิกที่ผ่านมาพบว่าการใช้สแตตินจะสามารถลดอัตราการเสียชีวิตของผู้ป่วยไข้หวัดใหญ่ที่ต้องเข้ารับการรักษาในโรงพยาบาลได้[154] โดยสแตตินจะไปมีผลลดการเกิดภาวะแทรกซ้อนจากไข้หวัดใหญ่ เช่น ปอดอักเสบจากเชื้อแบคทีเรีย, หลอดเลือดสมองอุดกั้น, และภาวะหัวใจวายเฉียบพลัน เป็นต้น[147]
อ้างอิง[แก้]
- ↑ Istvan ES and Deisenhofer J (2001). "Structural mechanism for statin inhibition of HMG-CoA reductase". Science. 292 (5519): 1160-1164. doi:10.1126/science.1059344. PMID 11349148.
- ↑ 2.0 2.1 Friesen JA and Rodwell VW (2004). "The 3-hydroxy-3-methylglutaryl coenzyme-A (HMG-CoA) reductases" (PDF). Genome Biol. 5 (11): 248. doi:10.1186/gb-2004-5-11-248.
- ↑ 3.0 3.1 3.2 3.3 Gullo V and Demain AL (2003). Statins Fermentation Products for Cholesterol Control in Humans. CRC Press. p. 435-42. ISBN 9781439891674.
- ↑ 4.0 4.1 4.2 Banach M, Filipiak KJ, and Opolski G (2013). Aktualny stan wiedzy na temat statyn. Poznań. p. 384-385. ISBN 978-83-63622-21-3.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 5.0 5.1 Gunde-Cimerman N and Cimerman A (1995). "Pleurotus Fruiting Bodies Contain the Inhibitor of 3-Hydroxy-3-Methylglutaryl-Coenzyme A Reductase—Lovastatin". Experimental Mycologyl. 19 (1): 1-6. doi:10.1006/emyc.1995.1001. PMID 7614366.
- ↑ 6.0 6.1 Liu J, Zhang J, Shi Y, Grimsgaard S, Alraek T, and Fønnebø V (2006). "Chinese red yeast rice (Monascus purpureus) for primary hyperlipidemia: a meta-analysis of randomized controlled trials" (PDF). Chinese Medicinel. 1 (4): 1-13. doi:10.1186/1749-8546-1-4.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 7.0 7.1 U.S. Food and Drug Administration (2007). "FDA Warns Consumers to Avoid Red Yeast Rice Products Promoted on Internet as Treatments for High Cholesterol Products found to contain unauthorized drug". สืบค้นเมื่อ February 2, 2016.
- ↑ 8.0 8.1 Official Journal of the European Union (March 6, 2014). "ROZPORZĄDZENIE KOMISJI (UE) NR 212/2014 z dnia 6 marca 2014 r. zmieniające rozporządzenie (WE) nr 1881/2006 w odniesieniu do najwyższych dopuszczalnych poziomów zanieczyszczenia „cytrynina" w suplementach diety na bazie ryżu poddanego fermentacji grzybami Monascus purpureus". สืบค้นเมื่อ February 2, 2016.
- ↑ 9.0 9.1 OSOZ. "ArmoLipid". สืบค้นเมื่อ February 2, 2016.
- ↑ Marian Gapiński, Wanda Woźniak, Mirosława Ziombra (1992). Boczniak. Poznań, Poland: Państwowe Wydawnictwo Rolnicze i Leśne. p. 7-10. ISBN 83-09-01572-0.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Apteka Stlonik (July 29, 2014). "Armolipid tabletki na cholesterol 20tabletek". สืบค้นเมื่อ February 6, 2016.
- ↑ Medycyna Praktyczna (July 29, 2014). "Rola monakoliny w farmakoterapii dyslipidemii". สืบค้นเมื่อ February 6, 2016.
- ↑ Frost & Sullivan Market Insight (June 22, 2000). "Japanese Antihyperlipidemic Market: New Statin Products and Their Marketing Strategies". สืบค้นเมื่อ February 6, 2016.
- ↑ 14.0 14.1 Mukhtar RY, Reid J, and Reckless JP (2005). "Pitavastatin". Int J Clin Pract. 59 (2). doi:10.1111/j.1742-1241.2005.00461.x. PMID 15854203.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 15.0 15.1 Hanke H, Lenz C, and Finking G (2001). "The discovery of the pathophysiological aspects of atherosclerosis--a review". Acta Chir Belg. 101 (4): 162-9. PMID 11680058.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 16.0 16.1 Izabela Sokoluk. Rola statyn w zapobieganiu i leczeniu chorób układu krążenia. Medycyna Rodzinna. p. 219-26. ISSN 1731-2523. สืบค้นเมื่อ February 6, 2016.
- ↑ Parry CH (1799). An inquiry into the symptoms and causes of the syncope anginosa, commonly called angina pectoris : illustrated by dissections. London: Printed by R. Cruttwell and sold by Cadell and Davies. p. 1755-822.
- ↑ Fay Bound Alberti (2008). "Angina Pectoris and the Arnolds: Emotions and Heart Disease in the Nineteenth Century" (PDF). Medical History. 52 (2). PMC 2329859. PMID 18458783. สืบค้นเมื่อ February 6, 2016.
- ↑ Barbara Dąbrowska (1997). Podręczny słownik medyczny łacińsko-polski i polsko-łaciński. Warszawa, Polnad: PZWL. p. 54. ISBN 83-200-2109-X.
- ↑ Barbara Dąbrowska (1997). Podręczny słownik medyczny łacińsko-polski i polsko-łaciński. Warszawa, Polnad: PZWL. p. 60. ISBN 83-200-2109-X.
- ↑ Renu Virmani, Jagat Narula, Martin B. Leon, James T. Willerson (2008). The Vulnerable Atherosclerotic Plaque: Strategies for Diagnosis and Management. Wiley-Blackwell. p. 6. ISBN 9780470987339.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ World Health Organization (June 4, 2014). "Milestones in knowledge of heart and vascular disorders" (PDF). สืบค้นเมื่อ February 6, 2016.
- ↑ 23.0 23.1 23.2 Daniel Steinberg (2004). "Thematic review series: The Pathogenesis of Atherosclerosis. An interpretive history of the cholesterol controversy: part I". The Journal of Lipid Research. 45: 1583-93. doi:10.1194/jlr.R400003-JLR200. สืบค้นเมื่อ February 6, 2016.
- ↑ Endo A (2010). "A historical perspective on the discovery of statins". Proc Jpn Acad Ser B Phys Biol Sci. 86 (5): 484-93. doi:10.2183/pjab.86.484. PMC 3108295. PMID 20467214.
- ↑ Maciej Banach, Jacek Rysz, Krzysztof J. Filipiak (2009). Simwastatyna. Gdańsk, Poland: Via Medica. p. 2. ISBN 9788375991185.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Tadeusz Fojt, Jan Duława, Andrzej Kurek, Mirosława Janowska i inni (2002). "Czynniki ryzyka chorób układu sercowo--naczyniowego u chorych na nadciśnienie tętnicze i cukrzycę w bardzo zaawansowanym wieku". Diabetologia Doświadczalna i Kliniczna. 2 (4): 303-7. ISSN 1643-3165. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-03-04. สืบค้นเมื่อ 2016-02-06.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Kannel WB, Dawber TR, Kagan A, and Revotskie N (1961). "Factors of risk in the development of coronary heart disease--six year follow-up experience. The Framingham Study". Ann Intern Med. 55 (1): 33-50. PMID 13751193.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 28.0 28.1 Akira Endo (1992). "The discovery and development of HMG-CoA reductase inhibitors" (PDF). Journal of Lipid Research. 33 (11): 1569-82. PMID 15531278.
- ↑ J. McMichael (1979). "Fats and atheroma: an inquest" (PDF). Br Med J. 1 (6157): 173-5. PMC 1597573. PMID 105776. สืบค้นเมื่อ February 6, 2016.
- ↑ DJ Gordon, J Knoke, JL Probstfield, R Superko, and HA Tyroler (1986). "High-density lipoprotein cholesterol and coronary heart disease in hypercholesterolemic men: the Lipid Research Clinics Coronary Primary Prevention Trial". Circulation. 74: 1217-25. doi:10.1161/01.CIR.74.6.1217. สืบค้นเมื่อ February 6, 2016.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Endo, Akira; Kuroda M.; Tsujita Y. (December 1976). "ML-236A, ML-236B, and ML-236C, new inhibitors of cholesterogenesis produced by Penicillium citrinium". Journal of Antibiotics (Tokyo). 29 (12): 1346–8. doi:10.7164/antibiotics.29.1346. PMID 1010803.
- ↑ Brown, Allan G.; Smale, Terry C.; King, Trevor J.; Hasenkamp, Rainer; Thompson, Ronald H. (1976). "Crystal and molecular structure of compactin, a new antifungal metabolite from Penicillium brevicompactum". J. Chem. Soc., Perkin Trans. 1 (11): 1165–1170. doi:10.1039/P19760001165. PMID 945291.
- ↑ 33.0 33.1 Marcin Bizukojć, Stanisław Ledakowicz (2005). "Biosynteza lowastatyny przez Aspergillus terreus" (PDF). Biotechnologia – monografie (ภาษาเยอรมัน). 2 (2): 55-67. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2016-03-04. สืบค้นเมื่อ 2016-02-06.
- ↑ 34.0 34.1 Akira Endo (2004). "The origin of the statins". Atherosclerosis Supplements. 5 (3): 125-30. doi:10.1016/j.atherosclerosissup.2004.08.033. PMID 15531285.
- ↑ United States Patent Office. (November 9, 1980). "Hypocholesteremic fermentation products and process of preparation US 4231938 A". สืบค้นเมื่อ February 6, 2016.
- ↑ Y. Kishida, A. Naito, S. Iwado, A. Terahara (1991). "Research and development of pravastatin". Yakugaku Zasshi (ภาษาญี่ปุ่น). 111 (9): 469-87. PMID 1762049.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Daiichi Sankyo (February 17, 2006). "Future Business Prospects of the Hyperlipidemia Drug Pravastatin in the United States". สืบค้นเมื่อ February 6, 2016.
- ↑ Returns on Pharmaceutical R&D. W. Pharmaceutical R&D: Costs, Risks, and Rewards. Washington, DC: U.S. Congress, Office of Technology Assessment. p. 74. ISBN 0160416582.
- ↑ 39.0 39.1 39.2 Maciej Banach, Krzysztof J. Filipiak, Grzegorz Opolski (2013). Aktualny stan wiedzy na temat statyn. Poznań, Poland. ISBN 9788363622213.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Medycyna Praktyczna (August 9, 2001). "Ceriwastatyna wycofana z obrotu".
- ↑ 41.0 41.1 "Randomised trial of cholesterol lowering in 4444 patients with coronary heart disease: the Scandinavian Simvastatin Survival Study (4S)". Lancet. 344 (8934): 1383-9. 1994. PMID 7968073.
- ↑ 42.0 42.1 The Long-Term Intervention with Pravastatin in Ischaemic Disease (LIPID) Study Group (1998). "Prevention of Cardiovascular Events and Death with Pravastatin in Patients with Coronary Heart Disease and a Broad Range of Initial Cholesterol Levels". N Engl J Med. 339 (19): 1349-57. doi:10.1056/NEJM199811053391902. PMID 9841303.
- ↑ 43.0 43.1 F.M. Sacks, M.A. Pfeffer, L.A. Moye, J.L. Rouleau (1996). "The effect of pravastatin on coronary events after myocardial infarction in patients with average cholesterol levels. Cholesterol and Recurrent Events Trial investigators". N Engl J Med. 335 (14): 1001-9. doi:10.1056/NEJM199610033351401. PMID 8801446.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 44.0 44.1 J. Shepherd, S.M. Cobbe, I. Ford, C.G. Isles (1995). "Prevention of coronary heart disease with pravastatin in men with hypercholesterolemia. West of Scotland Coronary Prevention Study Group". N Engl J Med. 333 (20): 1301-7. doi:10.1056/NEJM199511163332001. PMID 7566020.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 45.0 45.1 J.R. Downs, M. Clearfield, S. Weis, E. Whitney (1998). "Primary prevention of acute coronary events with lovastatin in men and women with average cholesterol levels: results of AFCAPS/TexCAPS. Air Force/Texas Coronary Atherosclerosis Prevention Study". JAMA. 279 (20): 1615-22. doi:10.1001/jama.279.20.1615. PMID 9613910.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 46.0 46.1 R. Collins, J. Armitage, S. Parish, P. Sleight (2004). "Effects of cholesterol-lowering with simvastatin on stroke and other major vascular events in 20536 people with cerebrovascular disease or other high-risk conditions". Lancet. 363 (9411): 757-67. doi:10.1016/S0140-6736(04)15690-0. PMID 15016485.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 47.0 47.1 47.2 47.3 P.M. Ridker, E. Danielson, F.A. Fonseca, J. Genest (2008). "Rosuvastatin to prevent vascular events in men and women with elevated C-reactive protein". N Engl J Med. 359 (21): 2195-207. doi:10.1056/NEJMoa0807646. PMID 18997196.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 48.0 48.1 48.2 48.3 H.N. Ginsberg, M.B. Elam, L.C. Lovato, J.R. Crouse (2010). "Effects of combination lipid therapy in type 2 diabetes mellitus". N Engl J Med. 362 (17): 1563-74. doi:10.1056/NEJMoa1001282. PMID 20228404.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 49.0 49.1 49.2 49.3 C. Baigent, M.J. Landray, C. Reith, J. Emberson (2011). "The effects of lowering LDL cholesterol with simvastatin plus ezetimibe in patients with chronic kidney disease (Study of Heart and Renal Protection): a randomised placebo-controlled trial". Lancet. 377 (9784): 2181-92. doi:10.1016/S0140-6736(11)60739-3. PMID 21663949.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Michael B. Bottorff (November 1, 2004). "Safety and Statins: Pharmacologic and Clinical Perspectives". สืบค้นเมื่อ February 6, 2016.
- ↑ 51.0 51.1 Alfred Zejc, and Maria Gorczyca (2008). Chemia leków. Warszawa, Poland: PZWL. p. 418-21. ISBN 9788320036527.
- ↑ P. Alagona (2010). "Pitavastatin: evidence for its place in treatment of hypercholesterolemia". Core Evid. 5: 91-105. doi:10.2147/CE.S8008. PMID 21468365.
- ↑ Dieter Steinhilber, Manfred Schubert-Zsilavecz, Hermann J. Roth (2012). "Chemia Medyczna". MedPharm Polska: 437. ISBN 9788362283941.
{{cite journal}}: Cite journal ต้องการ|journal=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Dieter Steinhilber, Manfred Schubert-Zsilavecz, Hermann J. Roth (2012). "Chemia Medyczna". MedPharm Polska: 438. ISBN 9788362283941.
{{cite journal}}: Cite journal ต้องการ|journal=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Kathleen Botham, Peter A. Mayes (2006). Synteza, transport i wydalanie cholesterolu. Warszawa, Poland: Wydawnictwo Lekarskie PZWL. p. 283. ISBN 9788320035735.
- ↑ Wojciech Kostowski (2003). Leki a lipidy krwi. Farmakoterapia miażdżycy. Warszawa, Poland: PZWL. p. 220. ISBN 8320033519.
- ↑ 57.0 57.1 Ernst Mutschler, Gerd Geisslinger, Heyo Kroemer, Peter Ruth, Monika Schäfer-Korting (2010). Farmakologia i toksykologia. Wrocław, poland: MedPharm polska. p. 554-61. ISBN 9788360466810.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 58.0 58.1 V (2009). Simwastatyna. Gdańsk, Poland: Via Medica. p. 5-6. ISBN 9788375991185.
- ↑ Dieter Steinhilber, Manfred Schubert-Zsilavecz, Hermann J. Roth (2012). Chemia Medyczna. MedPharm Polska. p. 63. ISBN 9788362283941.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ J. Davignon (2012). "Pleiotropic effects of pitavastatin". Br J Clin Pharmacol. 73 (4): 518-35. doi:10.1111/j.1365-2125.2011.04139.x. PMID 22053916.
- ↑ B. Sadowitz, K.G. Maier, V. Gahtan (2010). "Basic science review: Statin therapy--Part I: The pleiotropic effects of statins in cardiovascular disease". Vasc Endovascular Surg. 44 (4): 241-51. doi:10.1177/1538574410362922. PMID 20403949.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ J. Kiyan, A. Kusch, S. Tkachuk, J. Krämer (2007). "Rosuvastatin regulates vascular smooth muscle cell phenotypic modulation in vascular remodeling: role for the urokinase receptor". Atherosclerosis. 195 (2): 254-61. doi:10.1016/j.atherosclerosis.2006.12.030. PMID 17275828.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Marcin Barylski, Andrzej Tynkarski (2010). Rpsuwastatyna. Gdańsk, Polnad: Via Medica. p. 17-8. ISBN 9788375993066.
- ↑ Maciej Banach, Jacek Rysz, Krzysztof J. Filipiak (2009). Simwastatyna. Gdańsk, Polnad: Via Medica. p. 12-4. ISBN 9788375991185.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ C.D. Furberg, B. Pitt (2001). "Withdrawal of cerivastatin from the world market" (PDF). Curr Control Trials Cardiovasc Med. 2 (5): 205-7. PMC 59524. PMID 11806796.
- ↑ Maciej Banach, Krzysztof J. Filipiak, Grzegorz Opolski. Aktualny stan wiedzy na temat statyn. Poznań, Poland. p. 115. ISBN 9788363622213.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Maciej Banach, Krzysztof J. Filipiak, Grzegorz Opolski. Aktualny stan wiedzy na temat statyn. Poznań, Poland. p. 32. ISBN 9788363622213.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ S. Thom, N. Poulter, J. Field, A. Patel (2013). "Effects of a fixed-dose combination strategy on adherence and risk factors in patients with or at high risk of CVD: the UMPIRE randomized clinical trial". JAMA. 310 (9): 918-29. doi:10.1001/jama.2013.277064. PMID 24002278.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ U.S. Food and Drug Administration. "Drugs@FDA FDA Approved Drug Products". สืบค้นเมื่อ February 7, 2016.
- ↑ European Medicines Agency. "Human medicines: regulatory information". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-03-05. สืบค้นเมื่อ February 7, 2016.
- ↑ WHO Collaborating Centre for Drug Statistics Methodology. "WHOCC – ATC/DDD Index (sekcja: C10)". Norwegian Institute of Public Health. สืบค้นเมื่อ February 7, 2016.
- ↑ G. Sanz, V. Fuster (2013). "Prevention: Polypills for cardiovascular prevention: a step forward?". Nat Rev Cardiol. 10 (12): 683-4. doi:10.1038/nrcardio.2013.157. PMID 24101102.
- ↑ 73.0 73.1 Drug Bank. "Atorvastatin DB01076 (APRD00055)". สืบค้นเมื่อ February 7, 2016.
- ↑ Drug Bank. "Cerivastatin DB00439 (APRD00102)". สืบค้นเมื่อ February 7, 2016.
- ↑ Drug Bank. "Fluvastatin DB01095 (APRD00346)". สืบค้นเมื่อ February 7, 2016.
- ↑ Drug Bank. "Lovastatin DB00227 (APRD00370)". สืบค้นเมื่อ February 7, 2016.
- ↑ 77.0 77.1 Drug Bank. "Pitavastatin DB08860 (APRD06514)". สืบค้นเมื่อ February 7, 2016.
- ↑ Drug Bank. "Pravastatin DB00175 (APRD00328)". สืบค้นเมื่อ February 7, 2016.
- ↑ Drug Bank. "Rosuvastatin DB01098 (APRD00546)". สืบค้นเมื่อ February 7, 2016.
- ↑ 80.0 80.1 Drug Bank. "Simvastatin DB00641 (APRD00104)". สืบค้นเมื่อ February 7, 2016.
- ↑ Farmakopea Polska wydanie IX. T. 1. (2011). Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych. Warszawa, Poland. p. 1661-4. ISBN 9788388157783.
- ↑ U.S. Food and Drug Administration (2001). "BAYCOL®(cerivastatin sodium tablets)" (PDF). สืบค้นเมื่อ February 7, 2016.
- ↑ Farmakopea Polska wydanie IX. T. 2. (2011). Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych. Warszawa, Poland. p. 1661-4. ISBN 9788388157790.
- ↑ Farmakopea Polska wydanie IX. T. 2. (2011). Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych. Warszawa, Poland. p. 1661-4. ISBN 9788388157790.
- ↑ U.S. Food and Drug Administration (2013). "HIGHLIGHTS OF PRESCRIBING INFORMATION These highlights do not include all the information needed to use LIVALO® safely and effectively. See full prescribing information for LIVALO. LIVALO (pitavastatin) Tablet, Film Coated for Oral use Initial U.S. Approval: 2009" (PDF). สืบค้นเมื่อ February 7, 2016.
- ↑ Farmakopea Polska wydanie IX. T. 2. (2011). Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych. Warszawa, Poland. p. 1661-4. ISBN 9788388157790.
- ↑ U.S. Food and Drug Administration (2014). "HIGHLIGHTS OF PRESCRIBING INFORMATION These highlights do not include all the information needed to use CRESTOR safely and effectively. See full prescribing information for CRESTOR. CRESTOR (rosuvastatin calcium) tablets Initial U.S. Approval: 2003" (PDF). สืบค้นเมื่อ February 7, 2016.
- ↑ Farmakopea Polska wydanie IX. T. 2. (2011). Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych. Warszawa, Poland. p. 1661-4. ISBN 9788388157790.
- ↑ Santa Cruz Biotechnology. "Cerivastatin, Sodium Salt (CAS 143201-11-0)". สืบค้นเมื่อ February 7, 2016.
- ↑ Santa Cruz Biotechnology. "Pitavastatin Lactone (CAS 141750-63-2)". สืบค้นเมื่อ February 7, 2016.
- ↑ Santa Cruz Biotechnology. "Rosuvastatin Calcium Salt (CAS 147098-20-2)". สืบค้นเมื่อ February 7, 2016.
- ↑ 92.0 92.1 92.2 U.S. Drug and Food Administration (2012). "HIGHLIGHTS OF PRESCRIBING INFORMATION: These highlights do not include all the information needed to use LIPITOR safely and effectively. See full prescribing information for LIPITOR" (PDF). สืบค้นเมื่อ February 4, 2016.
- ↑ 93.0 93.1 93.2 U.S. Drug and Food Administration. "BAYCOL® (cerivastatin sodium tablets)" (PDF). สืบค้นเมื่อ February 4, 2016.
- ↑ 94.0 94.1 94.2 U.S. Drug and Food Administration (2012). "HIGHLIGHTS OF PRESCRIBING INFORMATION These highlights do not include all the information needed to use Lescol®/Lescol® XL safely and effectively. See full prescribing information for Lescol®/ Lescol® XL. Lescol® (fluvastatin sodium) capsules/ Lescol® XL (fluvastatin sodium) extended-release tablets for oral use. Initial U.S. Approval: 1993/ 2000" (PDF). สืบค้นเมื่อ February 4, 2016.
- ↑ 95.0 95.1 95.2 U.S. Drug and Food Administration. "TABLETS MEVACOR® (LOVASTATIN)" (PDF). สืบค้นเมื่อ February 4, 2016.
- ↑ 96.0 96.1 96.2 U.S. Drug and Food Administration. "HIGHLIGHTS OF PRESCRIBING INFORMATION These highlights do not include all the information needed to use LIVALO® safely and effectively. See full prescribing information for LIVALO. LIVALO (pitavastatin) Tabl" (PDF). สืบค้นเมื่อ February 4, 2016.
- ↑ 97.0 97.1 97.2 U.S. Drug and Food Administration. "HIGHLIGHTS OF PRESCRIBING INFORMATION These highlights do not include all the information needed to use PRAVACHOL safely and effectively. See full prescribing information for PRAVACHOL. PRAVACHOL (pravastatin sodium) Tablets Initial U.S. Approval: 1991" (PDF). สืบค้นเมื่อ February 4, 2016.
- ↑ 98.0 98.1 98.2 U.S. Drug and Food Administration (2014). "HIGHLIGHTS OF PRESCRIBING INFORMATION These highlights do not include all the information needed to use CRESTOR safely and effectively. See full prescribing information for CRESTOR. CRESTOR (rosuvastatin calcium) tablets Initial U.S. Approval: 2003" (PDF). สืบค้นเมื่อ February 4, 2016.
- ↑ 99.0 99.1 99.2 Maciej Banach, Jacek Rysz, Krzysztof J. Filipiak (2009). Simwastatyna. Gdańsk, Germany: Via Medica. p. 10. ISBN 9788375991185.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Jadwiga Mielcarek, M. Naskrent, P. Grobelny (2009). "Photochemical properties of simvastatin and lovastatin induced by radiation". Journal of Thermal Analysis and Calorimetry. 96 (1): 301-5. doi:10.1007/s10973-008-9322-6. PMID 13886150.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 101.0 101.1 101.2 101.3 101.4 101.5 Piecha, Małgorzata, Sarakha, Mohamed, Trebse, Polonca, Kocar, Drago (2010). "Stability studies of cholesterol lowering statin drugs in aqueous samples using HPLC and LC-MS". Environ Chem Lett. 2 (2): 185-91. doi:10.1007/s10311-009-0207-0.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ A. Barra Caracciolo, E. Topp, P. Grenni (2014). "Pharmaceuticals in the environment: Biodegradation and effects on natural microbial communities. A review". J Pharm Biomed Anal. 106: 25-36. doi:10.1016/j.jpba.2014.11.040. PMID 25534003.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Piecha, Małgorzata, Sarakha, Mohamed, Trebse, Polonca (2010). "Photocatalytic degradation of cholesterol-lowering statin drugs by TiO2-based catalyst. Kinetics, analytical studies and toxicity evaluation". Journal of Photochemistry and Photobiology A: Chemistry. 213 (1): 61-69. doi:10.1016/j.jphotochem.2010.04.020.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Shepherd J, Hunninghake DB, Barter P, McKenney JM, Hutchinson HG (2003). "Guidelines for lowering lipids to reduce coronary artery disease risk: a comparison of rosuvastatin with atorvastatin, pravastatin, and simvastatin for achieving lipid-lowering goals". Am. J. Cardiol. 91 (5A): 11C–17C, discussion 17C–19C. doi:10.1016/S0002-9149(03)00004-3. PMID 12646338.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Maciej Banach, Krzysztof J. Filipiak, Grzegorz Opolski (2013). Aktualny stan wiedzy na temat statyn. Poznań, Poland. p. 33. ISBN 9788363622213.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 106.0 106.1 106.2 Maciej Banach, Krzysztof J. Filipiak, Grzegorz Opolski (2013). Aktualny stan wiedzy na temat statyn. Poznań, Poland. p. 35. ISBN 9788363622213.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ M.P. Vaquero, F.J. Sánchez Muniz, S. Jiménez Redondo, P. Prats Oliván (2010). "Major diet-drug interactions affecting the kinetic characteristics and hypolipidaemic properties of statins". Nutr Hosp. 25 (2): 193-206. PMID 20449528.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ I. Ieiri, S. Suwannakul, K. Maeda, H. Uchimaru (2007). "SLCO1B1 (OATP1B1, an uptake transporter) and ABCG2 (BCRP, an efflux transporter) variant alleles and pharmacokinetics of pitavastatin in healthy volunteers". Clin Pharmacol Ther. 85 (2): 541-7. doi:10.1038/sj.clpt.6100190. PMID 17460607.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ W.J. Hua, W.X. Hua, H.J. Fang (2012). "The role of OATP1B1 and BCRP in pharmacokinetics and DDI of novel statins" (PDF). Cardiovasc Ther. 30 (5): e234-41. doi:10.1111/j.1755-5922.2011.00290.x. PMID 21884024.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 110.0 110.1 110.2 M. Hu, V.W.L. Mak, T.T.W. Chu, M.M.Y. Waye, B. Tomlinson (2009). "Pharmacogenetics of HMG-CoA Reductase Inhibitors: Optimizing the Prevention of Coronary Heart Disease Current Pharmacogenomics and Personalized Medicine". Current Pharmacogenomics and Personalized Medicine. 7 (1): 1-26. doi:10.2174/187569209787582349.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ M. Whirl-Carrillo, E.M. McDonagh, J.M. Hebert, L. Gong (2012). "Pharmacogenomics knowledge for personalized medicine" (PDF). Clin Pharmacol Ther. 92 (4): 414-417. doi:10.1038/clpt.2012.96. PMC 3660037. PMID 22992668.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ PharmGKB Pharmacogenomics. Knowledge. Implementation. "Pravastatin Pathway, Pharmacokinetics". สืบค้นเมื่อ February 11, 2016.
- ↑ 113.0 113.1 P.J. Neuvonen, M. Niemi, J.T. Backman. "Drug interactions with lipid-lowering drugs: mechanisms and clinical relevance". Clin Pharmacol Ther. 80 (6): 565-81. doi:10.1016/j.clpt.2006.09.003. PMID 17178259.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ K.A. Kellick, M. Bottorff, P.P. Toth, The National Lipid Association’s Safety Task Force. (2014). "A clinician's guide to statin drug-drug interactions". J Clin Lipidol. 8 (suppl 3): S30-46. doi:10.1016/j.jacl.2014.02.010. PMID 24793440.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 115.0 115.1 115.2 115.3 Medycyna Praktyczna. "Crestor". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2015-03-19. สืบค้นเมื่อ February 12, 2016.
- ↑ Tomasz Pasierski (2002). "Pierwotna i wtórna prewencja choroby wieńcowej". สืบค้นเมื่อ February 12, 2016.
- ↑ Marcin Wełnicki, Artur Mamcarz (2013). Mała encyklopedia statyn. Medical Education. p. 21. ISBN 9788362510702.
- ↑ 118.0 118.1 118.2 118.3 Medycyna Praktyczna (February 13, 2016). "Zocor".[ลิงก์เสีย]
- ↑ 119.0 119.1 119.2 119.3 Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych (February 13, 2016). "Zocor" (PDF).
- ↑ 120.0 120.1 120.2 120.3 Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych (February 13, 2016). "Roswera" (PDF).
- ↑ 121.0 121.1 121.2 121.3 Medycyna Praktyczna (February 13, 2016). "Prawator".[ลิงก์เสีย]
- ↑ 122.0 122.1 122.2 Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych (February 13, 2016). "Roswera" (PDF).[ลิงก์เสีย]
- ↑ Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych (February 13, 2016). "Livazo" (PDF).[ลิงก์เสีย]
- ↑ 124.0 124.1 124.2 Medycyna Praktyczna (February 13, 2016). "Lescol".[ลิงก์เสีย]
- ↑ Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych (February 13, 2016). "Lescol" (PDF).
- ↑ Medycyna Praktyczna (February 13, 2016). "Lovasteroll".[ลิงก์เสีย]
- ↑ 127.0 127.1 Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych (February 13, 2016). "Lovasteroll" (PDF).
- ↑ 128.0 128.1 128.2 Medycyna Praktyczna (February 13, 2016). "Sortis".[ลิงก์เสีย]
- ↑ 129.0 129.1 Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych (February 13, 2016). "Atorsteroll" (PDF).
- ↑ Wiktoria Leśniak, Piotr Gajewski (2012). "Prewencja chorób sercowo-naczyniowych w praktyce klinicznej. Podsumowanie wytycznych europejskich 2012". European Heart Journal. 33: 1635-701.
- ↑ 131.0 131.1 Maciej Banach, Krzysztof J. Filipiak, Grzegorz Opolski (2013). Aktualny stan wiedzy na temat statyn. Poznań, poland. p. 178. ISBN 9788363622213.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ European Society of Cardiology. "SCORE Risk Charts:The European cardiovascular disease risk assessment model". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-08-10. สืบค้นเมื่อ February 13, 2016.
- ↑ Maciej Banach, Krzysztof J. Filipiak, Grzegorz Opolski. Aktualny stan wiedzy na temat statyn. Poznań, Poland. p. 179. ISBN 9788363622213.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Barbara Cybulska, Longina Kłosiewicz-Latoszek (2014). "Podejście do leczenia hipolipemizującego w świetle aktualnych wytycznych amerykańskich i europejskich". Medycyna Praktyczna. 275 (1): 18-22.
- ↑ P. Hadji, S. Klein, H. Gothe, B. Häussler (2013). "The epidemiology of osteoporosis – Bone Evaluation Study (BEST): an analysis of routine health insurance data". Dtsch Arztebl Int. 10 (4): 52-7. doi:10.3238/arztebl.2013.0052. PMID 23413388.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Piotr Głuszko, Witold Tłustochowicz, Mariusz Korkosz: Choroby metaboliczne. W (2014). Choroby wewnętrzne. Andrzej Szczeklik (red.). Kraków, Poland: Wydawnictwo Medycyna Praktyczna. p. 1936. ISBN 9788374304047.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Zofia Guła, Mariusz Korkosz (2010). "Osteoporoza w wieku podeszłym – patogeneza, ocena ryzyka złamań i skuteczność przeciwzłamaniowa leków". Gerontologia Polska. 18 (3): 107-13.
- ↑ Grzegorz Goncerz (July, 2013). "Diagnostyka i leczenie w osteoporozie - wytyczne 2013". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-03-21. สืบค้นเมื่อ February 13, 2016.
{{cite web}}: ตรวจสอบค่าวันที่ใน:|date=(help) - ↑ 139.0 139.1 139.2 Maciej Banach, Krzysztof J. Filipiak, Grzegorz Opolski (2013). Aktualny stan wiedzy na temat statyn. Poznań, Poland. p. 383. ISBN 9788363622213.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 140.0 140.1 S.B. Jadhav, G.K. Jain (2006). "Statins and osteoporosis: new role for old drugs". J Pharm Pharmacol. 58 (1): 3-18. doi:10.1211/jpp.58.1.0002. PMID 16393459. สืบค้นเมื่อ February 13, 2016.
- ↑ 141.0 141.1 A.N. Tsartsalis, C. Dokos, G.D. Kaiafa, D.N. Tsartsalis (2012). "Statins, bone formation and osteoporosis: hope or hype?". Hormones (Athens). 12 (1): 126-39. PMID 22801558. สืบค้นเมื่อ February 13, 2016.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Maciej Banach, Krzysztof J. Filipiak, Grzegorz Opolski (2013). Aktualny stan wiedzy na temat statyn. Poznań, Poland. p. 385. ISBN 9788363622213.
{{cite book}}:|access-date=ต้องการ|url=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ 143.0 143.1 Maciej Banach, Krzysztof J. Filipiak, Grzegorz Opolski (2013). Aktualny stan wiedzy na temat statyn. Poznań, Poland. p. 384. ISBN 9788363622213.
{{cite book}}:|access-date=ต้องการ|url=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ J.K. Liao (2004). "Statin therapy: having the good without the bad" (PDF). Hypertension. 43 (6): 1171-2. doi:10.1161/01.HYP.0000126153.80112.5c. PMC 2640840. PMID 15166178. สืบค้นเมื่อ February 13, 2016.
- ↑ M.L. Barreto, M.G. Teixeira, E.H. Carmo. (2006). "Infectious diseases epidemiology". J Epidemiol Community Health (ภาษาอังกฤษ). 60 (3): 192-5. doi:10.1136/jech.2003.011593. PMID 16476746. สืบค้นเมื่อ February 13, 2016.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 146.0 146.1 Iwata A, Shirai R, Ishii H, Kushima H, Otani S, Hashinaga K, Umeki K, Kishi K, Tokimatsu I, Hiramatsu K, Kadota J. (2012). "Inhibitory effect of statins on inflammatory cytokine production from human bronchial epithelial cells". Clin Exp Immunol. 168 (2): 234-40. doi:10.1111/j.1365-2249.2012.04564.x. PMC 3390525. PMID 22471285.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 147.0 147.1 147.2 147.3 Maciej Banach, Krzysztof J. Filipiak, Grzegorz Opolski (2013). Aktualny stan wiedzy na temat statyn. Poznań, Poland. p. 386. ISBN 9788363622213.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Jan Kuś (2014). Choroby wewnętrzne. Kraków, Poland: Wydawnictwo Medycyna Praktyczna. p. 686. ISBN 9788374304047.
{{cite book}}:|access-date=ต้องการ|url=(help) - ↑ 149.0 149.1 Władysław Pierzchała, Ewa Niżankowska-Mogilnicka, Filip Mejza (2014). Przewlekła obturacyjna choroba płuc. Kraków, Poland: Wydawnictwo Medycyna Praktyczna. p. 2258. ISBN 9788374304047.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Mayo Foundation for Medical Education and Research (March 14, 2015). "Pneumonia" (ภาษาอังกฤษ). สืบค้นเมื่อ February 13, 2016.
- ↑ R.P. Young, R.J. Hopkins (2013). "Update on the potential role of statins in chronic obstructive pulmonary disease and its co-morbidities". Expert Rev Respir Med (ภาษาอังกฤษ). 7 (5): 533-44. doi:10.1586/17476348.2013.838018. PMID 24138695. สืบค้นเมื่อ February 13, 2016.
- ↑ 152.0 152.1 V. Chopra, M.A. Rogers, M. Buist, S. Govindan (2012). "Is statin use associated with reduced mortality after pneumonia? A systematic review and meta-analysis". Am J Med (ภาษาอังกฤษ). 125 (11): 1111-23. doi:10.1016/j.amjmed.2012.04.011. PMID 22835463. สืบค้นเมื่อ February 13, 2016.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Maciej Banach, Krzysztof J. Filipiak, Grzegorz Opolski (2013). Aktualny stan wiedzy na temat statyn (ภาษาโปแลนด์). Poznań, Poland. p. 387. ISBN 9788363622213.
{{cite book}}:|access-date=ต้องการ|url=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ M.L. Vandermeer, A.R. Thomas, L. Kamimoto, A. Reingold (2012). "Association between use of statins and mortality among patients hospitalized with laboratory-confirmed influenza virus infections: a multistate study". J Infect Dis (ภาษาอังกฤษ). 205 (1): 13-9. doi:10.1093/infdis/jir695. PMID 22170954. สืบค้นเมื่อ February 13, 2016.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์)
บรรณานุกรม[แก้]
- Banach M, Filipiak KJ, and Opolski G (2013). Aktualny stan wiedzy na temat statyn. Poznań. ISBN 978-83-63622-21-3.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - Andrzej Folga, Marek Chmielewski, Artur Mamcarz (2010). Statyny. Warszawa, Poland: Medical Education. ISBN 978-83-927978-3-8.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - Renu Virmani, Jagat Narula, Martin B. Leon, James T. Willerson (2008). The Vulnerable Atherosclerotic Plaque: Strategies for Diagnosis and Management. Wiley-Blackwell. ISBN 978-0-470-98733-9.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - Dieter Steinhilber, Manfred Schubert-Zsilavecz, Hermann J. Roth (2012). Chemia Medyczna. Poland: MedPharm Polska. ISBN 978-83-62283-94-1.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - Artur Mamcarz, Andrzej Folga, Daniel Śliża, Marcin Wełnicki (2014). Leczenie zaburzeń lipidowych. Poland: Medical Tribune Polska. ISBN 978-83-62597-36-9.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - Marcin Wełnicki, Artur Mamcarz (2013). Mała encyklopedia statyn. Medical Education. ISBN 978-83-62510-70-2.
แหล่งข้อมูลอื่น[แก้]
- American Heart Association. "2013 Prevention Guideline Tools: CV Risk calculator". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-01-26. สืบค้นเมื่อ February 7, 2016.
- European Society of Cardiology. "SCORE Risk Charts: The European cardiovascular disease risk assessment model". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-08-10. สืบค้นเมื่อ February 7, 2016.
- Bayer. "Kalkulator ryzyka sercowo-naczyniowego: Opracowany na podstawie skali SCORE dla krajów dużego ryzyka, w tym dla Polski". สืบค้นเมื่อ February 7, 2016.
- Brian L. Strom, , Rita Schinnar, Jason Karlawish, Sean Hennessy, P Valerie Teal, and Warren B. Bilker (2015). "Statin Therapy and Risk of Acute Memory Impairment". JAMA Intern Med. 178 (8): 1399-405. doi:10.1001/jamainternmed.2015.2092. สืบค้นเมื่อ February 7, 2016.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์)
















