แผลไหม้
| แผลไหม้ | |
|---|---|
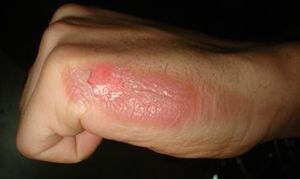 | |
| แผลไหม้ระดับสองที่มือ | |
| สาขาวิชา | เวชบำบัดวิกฤติ ศัลยกรรมพลาสติก[1] |
| อาการ | ระดับ 1 - แดงโดยไม่มีตุ่มพอง[2] ระดับ 2 - มีตุ่มพองและเจ็บ[2] |
| ภาวะแทรกซ้อน | ติดเชื้อ[3] |
| ระยะดำเนินโรค | หลายวันจนถึงหลายสัปดาห์[2] |
| ประเภท | ระดับ 1-2-3 (Superficial, partial-thickness, full-thickness)[2] |
| สาเหตุ | ความร้อน ความเย็น ไฟฟ้า สารเคมี การเสียดสี การแผ่รังสี[4] |
| ปัจจัยเสี่ยง | ไฟหุงต้มแบบเปิดโล่ง เตาหุงต้มที่ไม่ปลอดภัย การสูบบุหรี่ การติดเหล้า สถานที่ทำงานซึ่งไม่ปลอดภัย[5] |
| การรักษา | ขี้นอยู่กับความรุนแรง[2] |
| ยา | ยาระงับปวด ให้น้ำเกลือ วัคซีนบาดทะยัก[2] |
| ความชุก | 67 ล้าน (2015)[6] |
| การเสียชีวิต | 176,000 (2015)[7] |
แผลไหม้ (อังกฤษ: burn) เป็นการบาดเจ็บที่ผิวหนังหรือเนื้อเยื่ออื่น ๆ มีเหตุจากความร้อน ความเย็น การเสียดสี หรือการแผ่รังสี (เช่น ไหม้แดด)[4] โดยมักเกิดจากของเหลวร้อน (คือถูกลวก) ของแข็งร้อน หรือไฟ[8] แม้อัตราการเกิดจะคล้าย ๆ กันในหญิงชาย แต่เหตุมักจะต่างกัน[5] สำหรับหญิงในภูมิประเทศบางแห่ง ความเสี่ยงมาจากการใช้ไฟหุงต้มแบบเปิดโล่งหรือเตาหุงต้มที่ไม่ปลอดภัย[5] สำหรับชาย ความเสี่ยงมาจากที่ทำงาน[5] ปัจจัยเสี่ยงอื่น ๆ รวมทั้งการติดเหล้าและการสูบบุหรี่[5] ยังอาจเกิดเพราะทำร้ายตัวเองหรือถูกคนอื่นทำร้าย[5]
แผลไหม้ที่มีผลต่อผิวหนังชั้นบนสุดจัดอยู่ในระดับ 1 (ไหม้ตื้น, superficial)[2][9] มีสีแดงโดยไม่มีตุ่มพองและเจ็บราว ๆ 3 วัน[2][9] เมื่อไหม้ลึกถึงหนังข้างใต้ ก็จัดเป็นระดับ 2 (partial-thickness)[2] มักมีตุ่มพองและเจ็บมาก[2] อาจใช้เวลาถึง 8 สัปดาห์กว่าจะหายและอาจมีแผลเป็น[2] แผลไหม้ระดับ 3 (full-thickness) จะไหม้ตลอดหนังทุกชั้น[2] มักไม่เจ็บและแผลจะแข็ง[2] ปกติจะไม่หายเอง[2] แผลไหม้ระดับ 4 ไหม้เนื้อเยื่อที่ลึกยิ่งขึ้น เช่น กล้ามเนื้อ เอ็น หรือกระดูก[2] แผลมักดำและมักเป็นเหตุให้เสียส่วนที่ไหม้นั้น ๆ[2][10]
แผลไหม้ปกติป้องกันได้[5] การรักษาขึ้นอยู่กับความรุนแรง[2] การไหม้ตื้น ๆ อาจรักษาด้วยแค่ยาระงับปวดธรรมดา ๆ เทียบกับการไหม้มากซึ่งอาจต้องรักษาเป็นเวลานานในศูนย์รักษาแผลไหม้[2] การแช่น้ำเย็นอาจช่วยลดความเจ็บและความเสียหาย แต่ในบางกรณี การแช่นาน ๆ อาจทำให้ตัวเย็นเกิน[2][9] แผลไหม้ระดับ 2 อาจต้องทำความสะอาดด้วยน้ำและสบู่ แล้วทายาพันแผล[2] วิธีการรักษาตุ่มพองยังไม่แน่ชัด อาจสมควรทิ้งไว้เฉย ๆ ถ้าเล็ก หรือระบายน้ำออกถ้าใหญ่[2] แผลไหม้ระดับ 3 อาจต้องผ่าตัด เช่น การปลูกถ่ายหนัง (skin grafting)[2] แผลไหม้มาก ๆ มักต้องให้น้ำเกลือจำนวนมาก เพราะหลอดเลือดฝอยรั่วและเพราะบวมน้ำ[9] ภาวะแทรกซ้อนที่สามัญสุดคือการติดเชื้อ[3] ควรให้วัคซีนบาดทะยักถ้าไม่มีภูมิ[2]
ในปี 2015 ไฟและความร้อนทำให้คนบาดเจ็บ 67 ล้านครั้ง[6] ทำให้เข้า ร.พ. 2.9 ล้านครั้งและเสียชีวิต 176,000 ราย[7][11] ผู้เสียชีวิตโดยมากอยู่ในประเทศกำลังพัฒนาโดยเฉพาะในเอเชียอาคเนย์[5] แผลไหม้ขนาดใหญ่อาจทำให้เสียชีวิต แต่การรักษาสมัยใหม่นับตั้งแต่คริสต์ทศวรรษ 1960 ก็ทำให้ได้ผลดีขึ้น โดยเฉพาะในเด็กและคนหนุ่มสาว[12] ในสหรัฐ คนที่รับเข้าศูนย์แผลไหม้เฉพาะทางประมาณร้อยละ 96 รอดชีวิต[13] ผลระยะยาวขึ้นอยู่กับขนาดแผลและอายุคนไข้[2]
อาการ
[แก้]อาการของแผลไหม้ขึ้นอยู่กับความลึก แผลตื้น ๆ ทำให้เจ็บเป็นเวลา 2-3 วันแล้วหนังก็จะลอกต่อมา[9][14] แผลที่รุนแรงกว่านั้นอาจทำให้เจ็บหรือตึง แผลระดับ 3 อาจทำให้ไม่รู้สึกการแตะเบา ๆ หรือการถูกเจาะ[14] แผลตื้นมักจะแดง ที่หนักขึ้นอาจเป็นสีชมพู ขาว หรือดำ[14] แผลใกล้ ๆ ปากหรือขนไหม้ในจมูกอาจชี้ว่า มีแผลไหม้ในทางลมหายใจ แต่ก็ไม่แน่นอน[15] อาการน่าเป็นห่วงรวมทั้งหายใจลำบาก เสียงแหบ หายใจเข้ามีเสียงฮื้ด (stridor, wheezing)[15] แผลมักคันเมื่อกำลังหาย โดยเกิดในผู้ใหญ่ร้อยละ 90 และเกือบทั้งหมดในเด็ก[16] ความชาอาจคงยืนเป็นเวลานานถ้าเป็นแผลไหม้เนื่องกับไฟฟ้า[17] แผลไหม้อาจก่อความทุกข์ทางใจ[18]
| ประเภท[2] | ชั้นที่เกี่ยวข้อง | การปรากฏ | ผิว | ความรู้สึก | เวลาหาย | พยากรณ์โรค | ตัวอย่าง |
|---|---|---|---|---|---|---|---|
| ระดับ 1 (ตื้น ๆ)[a] |
หนังกำพร้า[9] | ผิวแดงไร้ตุ่มพอง[2] | แห้ง | เจ็บปวด[2] | 5-10 วัน[2][19] | หายได้ดี[2] การไหม้แดดบ่อย ๆ จะเพิ่มความเสี่ยงมะเร็งผิวหนังภายหลังในชีวิต[20] | 
|
| ระดับ 2 แบบตื้น[b] |
ไหม้ไปถึงหนังแท้ที่ผิว ๆ (papillary)[2] | แดงโดยมีตุ่มพองใส[2] ซีดถ้ากด[2] | ชื้น/เปียก[2] | เจ็บมาก[2] | 2-3 สัปดาห์[2][14] | อักเสบรอบ ๆ (เซลล์เนื้อเยื่ออักเสบ) แต่ปกติไม่กลายเป็นแผลเป็น[14] | 
|
| ระดับ 2 แบบลึก[c] |
ไหม้ไปถึงหนังแท้ส่วนลึก (reticular)[2] | เหลืองหรือขาว ไม่ค่อยซีด อาจเป็นตุ่มพอง[2] | ค่อนข้างแห้ง[14] | ตึงและไม่สบาย[14] | 3-8 สัปดาห์[2] | เป็นแผลเป็น ผิวตึง (อาจต้องตัดออกหรือปลูกถ่ายผิวหนัง)[14] | 
|
| ระดับ 3[d] | ไหม้ตลอดหนังแท้[2] | แข็ง มีสีขาว/น้ำตาล[2] ไม่ซีด[14] | เหมือนหนังสัตว์[2] | ไม่เจ็บ[2] | นาน (เป็นเดือน ๆ) ไม่หายสนิท[2] | แผลเป็น ผิวตึง อาจต้องตัดออก (แนะนำให้ตัดออกตั้งแต่เนื่อง ๆ)[14] | 
|
| ระดับ 4[e] | ไหม้ตลอดหนัง เข้าไปถึงไขมัน กล้ามเนื้อ และกระดูกข้างใต้[2] | หนังตายล่อนเป็นสีดำ | แห้ง | ไม่เจ็บ | ต้องตัดออก[2] | ตัดอวัยวะออก พิการอย่างสำคัญ และในบางกรณี ถึงตาย[2] | 
|
เหตุ
[แก้]แผลไหม้มีเหตุจากสิ่งภายนอกต่าง ๆ รวมทั้งความร้อน สารเคมี ไฟฟ้า และการแผ่รังสี[21] ในสหรัฐ เหตุสามัญที่สุดคือ ไฟ (ร้อยละ 44), ถูกลวก (ร้อยละ 33), วัตถุร้อน (ร้อยละ 9), ไฟฟ้า (ร้อยละ 4) และสารเคมี (ร้อยละ 3)[22] โดยมากเกิดที่บ้าน (ร้อยละ 60) หรือที่ทำงาน (ร้อยละ 9)[13] โดยมากเป็นอุบัติเหตุ มีร้อยละ 2 ถูกทำร้าย และ ร้อยละ 1-2 มาจากพยายามฆ่าตัวตาย[18] เหตุเหล่านี้อาจก่อแผลไหม้ในทางเดินลมหายใจหรือปอด ซึ่งเกิดราว ๆ ร้อยละ 6[3] คนจนเกิดแผลไหม้มากกว่า[18] การสูบบุหรี่และการติดเหล้าเป็นปัจจัยเสี่ยง[8] แผลไหม้เนื่องกับไฟสามัญกว่าในเขตที่หนาวกว่า[18] ปัจจัยเสี่ยงโดยเฉพาะของประเทศกำลังพัฒนารวมการหุงต้มด้วยไฟที่เปิดโล่งหรือด้วยไฟก่อที่พื้น[4] ปัญหาพัฒนาการในเด็ก และโรคเรื้อรังในผู้ใหญ่[23]
เหตุความร้อน
[แก้]ในสหรัฐ ไฟและน้ำร้อนเป็นเหตุสามัญสุด[3] สำหรับไฟไหม้ในบ้านที่ทำให้เสียชีวิต การสูบบุหรี่เป็นเหตุร้อยละ 25 และอุปกรณ์ทำความร้อนร้อยละ 22[4] เกือบครึ่งมีเหตุจากการพยายามดับไฟ[4] การถูกลวกมีเหตุจากน้ำร้อนหรือแก๊สร้อน สามัญที่สุดเนื่องกับเครื่องดื่มร้อน, น้ำร้อนจากก๊อกน้ำหรือฝักบัวอาบน้ำในห้องน้ำ, น้ำมันประกอบอาหาร หรือจากไอน้ำ[25] การถูกลวกสามัญที่สุดในเด็กอายุต่ำกว่า 5 ขวบ[2] โดยในสหรัฐและออสเตรเลีย เป็นคนไข้เกินกว่า 2/3[3] การถูกวัสดุร้อนเป็นเหตุแผลไหม้ของเด็กร้อยละ 20-30[3] ทั่วไปแล้ว การถูกลวกจะก่อแผลไหม้ระดับ 1 หรือ 2 แต่ก็อาจก่อระดับ 3 ด้วยเพราะติดแช่อยู่นาน[26] ดอกไม้ไฟเป็นเหตุสามัญในช่วงเทศกาลวันหยุดในประเทศหลายประเทศ[27] โดยเฉพาะสำหรับเด็กชายวัยรุ่น[28]
เหตุสารเคมี
[แก้]สารเคมีเป็นเหตุให้เกิดแผลไหม้ร้อยละ 2-11 แต่เป็นเหตุให้ตายเพราะแผลไหม้ถึงร้อยละ 30[29] มีสาร 25,000 อย่างที่อาจเป็นเหตุ[2] โดยมากเป็นด่าง (ร้อยละ 55) หรือกรด (ร้อยละ 26) ที่มีฤทธิ์แรง[29] การตายมักเกิดจากการกิน[2] สารสามัญรวมทั้งกรดซัลฟิวริกในผลิตภัณฑ์ล้างห้องน้ำ โซเดียมไฮโปคลอไรต์ในสารฟอกขาวที่พบในน้ำยาซักผ้าขาว และไฮโดรคาร์บอนที่เพิ่มแฮโลเจนดังที่พบในน้ำยาลอกสีเป็นต้น[2] กรดไฮโดรฟลูออริกอาจก่อแผลลึกที่ไม่มีอาการจนกระทั่งหลังช่วงระยะหนึ่ง[30] กรดฟอร์มิกอาจทำให้เซลล์เม็ดเลือดแดงจำนวนมากแตก[15]
เหตุไฟฟ้า
[แก้]การบาดเจ็บเหตุไฟฟ้าอาจจัดหมู่เป็นแบบไฟฟ้าแรงสูง (>= 1,000 โวลต์) ไฟฟ้าแรงต่ำ (< 1,000 โวลต์) หรือแบบไฟวาบที่เกิดจากอาร์กไฟฟ้า[2] เหตุหลักต่อเด็กเกิดจากสายไฟ (ร้อยละ 60) ตามด้วยปลั๊กไฟ (ร้อยละ 14)[3] ฟ้าผ่าก็อาจเป็นเหตุได้ด้วย[31] ปัจจัยเสี่ยงถูกฟ้าผ่ารวมทั้งการเล่นกีฬากลางแจ้งหรือทำงานกลางแจ้ง[17] อัตราตายเหตุถูกฟ้าฝ่าอยู่ราว ๆ ร้อยละ 10[17] แม้การบาดเจ็บหลักเนื่องกับไฟฟ้าอาจเป็นแผลไหม้ แต่กระดูกก็อาจหักหรือข้ออาจหลุดเนื่องจากถูกกระแทกหรือเพราะการหดเกร็งกล้ามเนื้อ[17] สำหรับไฟฟ้าแรงสูง ความเสียหายโดยมากอาจอยู่ข้างใน ดังนั้น จึงไม่สามารถรู้ว่าบาดเจ็บแค่ไหนเพียงตรวจดูแค่ผิวหนัง[17] การถูกไฟช็อตไม่ว่าจะเป็นไฟฟ้าแรงสูงหรือแรงต่ำก็ล้วนอาจทำให้หัวใจเต้นผิดจังหวะหรือหัวใจหยุดเต้น[17]
เหตุการแผ่รังสี
[แก้]แผลไหม้เหตุการแผ่รังสีอาจมาจากการถูกรังสีอัลตราไวโอเลตนาน ๆ เช่น จากแสงอาทิตย์ จากการเชื่อมอาร์ก เป็นต้น หรือจากการแผ่รังสีแตกไอออน (ionizing radiation) เช่น จากการฉายรังสี จากเอกซเรย์ หรือจากฝุ่นกัมมันตรังสี[32] การตากแดดเป็นเหตุสามัญสุดสำหรับแผลไหม้เหตุแผ่รังสี และสำหรับแผลไหม้ระดับ 1 ด้วย[33] โดยเกิดขึ้นง่ายแค่ไหนขึ้นอยู่กับลักษณะผิว[34] ผลของการแผ่รังสีแตกไอออนต่อผิวจะขึ้นอยู่กับว่าถูกนานแค่ไหน ผมอาจร่วงหลังจากได้ขนาด 3 เกรย์ ผิวแดงหลังจาก 10 เกรย์ หนังลอกหลังจาก 20 เกรย์ เนื้อตายหลังจาก 30 เกรย์[35] ถ้าผิวแดง อาจจะไม่ปรากฏจนสักระยะหนึ่ง[35] ส่วนการรักษานั้นเหมือนกับแผลไหม้อื่น ๆ[35] แผลไหม้เหตุไมโครเวฟเกิดจากความร้อนที่เนื่องกับคลื่นไมโครเวฟ[36] แม้การถูกเพียงแค่ 2 วินาทีก็อาจก่อแผล แต่นี่ไม่สามัญ[36]
เหตุที่ไม่ใช่อุบัติเหตุ
[แก้]ในบุคคลที่เข้า ร.พ. เนื่องกับแผลไหม้เหตุไฟหรือถูกลวก ร้อยละ 3-10 เป็นเพราะถูกทำร้าย[37] รวมทั้งทารุณกรรมต่อเด็ก ทะเลาะกันส่วนตัว ถูกคู่ครองทำร้าย คนแก่ถูกทำร้าย และทะเลาะกันเรื่องผลประโยชน์[37] การแช่ติดอยู่กับของร้อนหรือในน้ำร้อนอาจชี้ว่าเป็นทารุณกรรมต่อเด็ก[26] ซึ่งอาจเกิดเมื่ออวัยวะปลาย ๆ หรือบางครั้งก้น ถูกกดให้แช่น้ำร้อน[26] ปกติมีขอบบนที่ชัดเจนและมักจะเสมอกัน (symmetrical)[26] โดยส่วนพับของผิวหนังอาจทำให้ส่วนนั้นไม่ไหม้ (เรียกในภาษาอังกฤษว่า "sock burns", "glove burns" หรือ "zebra stripes")[38]
แผลไหม้จงใจด้วยไฟบุหรี่มักพบที่หน้า หลังมือ หรือหลังเท้า[38] ตัวชี้ทารุณกรรมอื่น ๆ รวมทั้งแผลไหม้เป็นวง (circumferential burns) การไร้แผลที่เป็นรอยน้ำกระเซ็น แผลไหม้โดยลึกเท่า ๆ กัน และมีลักษณะอาการถูกละเลยและทารุณกรรมอื่น ๆ[39] การเผาเจ้าสาวซึ่งเป็นทารุณกรรมในครอบครัวอย่างหนึ่งเกิดในวัฒนธรรมบางอย่าง เช่นอินเดียที่เผาผู้หญิงเพราะสามีหรือครอบครัวสามีคิดว่าได้สินสอดไม่พอ[40][41] ในปากีสถาน กรดเป็นเหตุในอัตราร้อยละ 13 เมื่อจงใจทำร้ายผู้อื่นและมักเป็นทารุณกรรมในครอบครัว[39] การเผาตนเองก็ใช้เป็นวิธีการประท้วงอย่างหนึ่งในที่ต่าง ๆ ของโลก[18]
พยาธิสรีรวิทยา
[แก้]
เมื่ออุณหภูมิสูงกว่า 44 องศาเซลเซียส โปรตีนในเซลล์จะเริ่มเสียรูปแล้วสลาย[42] มีผลให้เซลล์และเนื้อเยื่อเสียหาย[2] การทำงานผิดปกติของผิวหนังเป็นผลของแผลไหม้ต่อสุขภาพโดยตรง[2] รวมทั้งการเสียความรู้สึก การป้องกันไม่ให้เสียน้ำโดยระเหย และการควบคุมอุณหภูมิร่างกาย[2] ปัญหาที่เยื่อหุ้มเซลล์ทำให้เซลล์เสียโพแทสเซียมออกนอกเซลล์แล้วได้น้ำกับโซเดียมเพิ่ม[2]
สำหรับแผลใหญ่ (คือมากกว่าร้อยละ 30 ของผิวร่างกายทั้งหมด) จะมีการอักเสบอย่างสำคัญ[43] ทำให้น้ำซึมออกมาจากหลอดเลือดฝอยยิ่งขึ้น[15] แล้วทำให้บวมน้ำต่อมา[2] ทำให้ปริมาตรของเลือดโดยรวมลดลง โดยเลือดที่เหลือก็จะเสียน้ำเลือด (พลาสมา) อย่างสำคัญ และทำให้เลือดข้นขึ้น[2] เลือดที่ไหลได้แย่ลงไปยังอวัยวะต่าง ๆ เช่น ไตและทางเดินอาหาร อาจทำให้ไตวายและเกิดแผลเปื่อยในกระเพาะอาหาร (gastric ulcer)[44]
แคเทโคลามีน (catecholamine) และคอร์ติซอล (cortisol) ที่เพิ่มขึ้นอาจทำให้ระดับเมแทบอลิซึมสูงผิดปกติเป็นปี ๆ[43] ซึ่งทำให้หัวใจปั๊มเลือดมากขึ้น หัวใจเต้นเร็ว และภูมิคุ้มกันอ่อนแอ[43]
การวินิจฉัย
[แก้]แผลไหม้อาจจัดหมวดตามความลึก เหตุให้เกิดแผล ขนาด และการบาดเจ็บที่เกี่ยวข้องกัน หมวดที่ใช้มากที่สุดเป็นไปตามความลึก ซึ่งระบุด้วยการตรวจแผล แต่ก็อาจตัดเนื้อออกตรวจ[2] การระบุความลึกให้แม่นยำโดยตรวจเพียงครั้งเดียวอาจยาก จึงอาจต้องตรวจซ้ำหลาย ๆ วัน[15] สำหรับคนที่ปวดหรือเวียนหัวและมีแผลไหม้จากไฟ ควรพิจารณาภาวะคาร์บอนมอนอกไซด์เป็นพิษด้วย[45] ไซยาไนด์เป็นพิษก็ควรพิจารณาด้วยเหมือนกัน[15]
ตามขนาด
[แก้]
ขนาดจะวัดโดยสัดส่วนแผลไหม้เทียบกับพื้นที่ผิวร่างกายทั้งหมด (total body surface area ตัวย่อ TBSA)[2] แผลระดับ 1 ที่ปรากฏเป็นสีแดงไร้ตุ่มพองไม่รวมอยู่ในการประเมินเช่นนี้[2] แผลไหม้โดยมาก (ร้อยละ 70) มีผลต่อพื้นที่ผิวร่างกายทั้งหมดน้อยกว่าร้อยละ 10[3] มีวิธีระบุสัดส่วนแผลไหม้หลายอย่างรวมทั้ง Wallace rule of nines (กฎเลขเก้าของวอลเลซ), Lund and Browder chart และวิธีประเมินขึ้นกับขนาดมือ[9] กฎเลขเก้าจำได้ง่ายแต่แม่นสำหรับคนอายุมากกว่า 16 ปีเท่านั้น[9] วิธี Lund and Browder chart จะแม่นกว่า เพราะใช้อัตราส่วนร่างกายที่ต่าง ๆ กันสำหรับเด็กและผู้ใหญ่[9] ขนาดมือของบุคคล (รวมฝ่ามือและนิ้ว) จะราว ๆ ร้อยละ 1 ของพื้นที่ผิวร่างกายทั้งหมด[9]
กฎเลขเก้า (เข้ากับรูปที่แสดงได้) ระบุส่วนต่าง ๆ ของร่างกายเป็นร้อยละเก้า ๆ รวมทั้ง แขนซ้าย (9%) แขนขวา (9%) ศีรษะกับคอ (9%) หน้าอก (9%) ท้อง (9%) หลังทั้งหมด (18%) ขาซ้าย (18%) ขาขวา (18%) และอวัยวะเพศ/บริเวณขาหนีบ (1%)[46]
ความรุนแรง
[แก้]| น้อย | ปานกลาง | มาก |
|---|---|---|
| ผู้ใหญ่ <10% TBSA | ผู้ใหญ่ 10-20% TBSA | ผู้ใหญ่ >20% TBSA |
| เด็กหรือคนชรา <5% TBSA | เด็กหรือคนชรา 5-10% TBSA | เด็กหรือคนชรา >10% TBSA |
| ไหม้ลึก[i] <2% | ไหม้ลึก 2-5% | ไหม้ลึก >5% |
| บาดเจ็บเหตุไฟฟ้าแรงสูง | แผลไหม้เหตุไฟฟ้าแรงสูง | |
| อาจบาดเจ็บเพราะสูดเข้าไป | รู้ว่าบาดเจ็บเพราะสูดเข้าไป | |
| แผลไหม้เป็นวง[ii] | แผลไหม้อย่างสำคัญที่หน้า ข้อต่อ มือ หรือเท้า | |
| ปัญหาสุขภาพอย่างอื่น | การบาดเจ็บที่เกี่ยวข้องกันอื่น ๆ | |
เพื่อระบุการต้องส่งไปศูนย์รักษาแผลไหม้ สมาคมแผลไหม้อเมริกัน (American Burn Association) ได้สร้างระบบการจัดหมวดหมู่ขึ้นอย่างหนึ่ง ในระบบนี้ แผลไหม้อาจเป็นแบบมาก (major) ปานกลาง (moderate) หรือน้อย (minor) ประเมินโดยอาศัยปัจจัยหลายอ่าง รวมทั้งพื้นที่ผิวร่างกายทั้งหมดที่ไหม้ อวัยวะต่าง ๆ ที่ไหม้ อายุ และการบาดเจ็บที่เกี่ยวข้องกัน[45] แบบน้อยปกติรักษาได้ที่บ้าน แบบปานกลางมักรักษาที่ รพ. และแบบมากรักษาที่ศูนย์รักษาแผลไหม้[45]
การป้องกัน
[แก้]ตามประวัติแล้ว แผลไหม้ราว ๆ ครึ่งเชื่อว่าป้องกันได้[4] โปรแกรมป้องกันการถูกไหม้ได้ลดอัตราแผลไหม้แบบหนักได้อย่างสำคัญ[42] วิธีการป้องกันรวมทั้งจำกัดอุณหภูมิน้ำร้อน เครื่องตรวจควันไฟ ระบบหัวกระจายน้ำดับเพลิง การสร้างอาคารที่ดี และเสื้อผ้ากันไฟ[4] ผู้เชี่ยวชาญแนะนำให้ตั้งอุณหภูมิเครื่องทำน้ำร้อนให้ต่ำกว่า 48.8 องศาเซลเซียส[3] วิธีอื่นเพื่อป้องกันน้ำลวกรวมการใช้เทอร์มอมิเตอร์วัดอุณหภูมิน้ำอาบ อุปกรณ์กันกระเด็นที่ใช้กับภาชนะหุงต้ม[42] แม้ผลของกฎหมายควบคุมดอกไม้ไฟจะไม่ชัดเจน แต่ก็มีหลักฐานในเบื้องต้นว่ามีประโยชน์[47] รวมทั้งการจำกัดขายให้เด็ก[3]
การรักษา
[แก้]การรักษาพยาบาลเริ่มตั้งแต่ประเมินและรักษาเสถียรภาพทางลมหายใจของบุคคล ของการหายใจ และของการเดินเลือด[9] ถ้าสงสัยว่าสูดความร้อนเข้าไปด้วย การช่วยหายใจด้วยหลอดหายใจอาจจำเป็นตั้งแต่เนื่อง ๆ[15] แล้วจึงรักษาแผลไหม้ คนที่มีแผลใหญ่อาจต้องพันด้วยผ้าสะอาดจนกว่าจะมาถึง รพ.[15] เพราะแผลไหม้เสี่ยงติดเชื้อ ก็จะให้วัคซีนบาดทะยักถ้าไม่ได้ฉีดสร้างภูมิคุ้มกันไว้ในระยะ 5 ปีที่ผ่านมา[48] ในสหรัฐ คนไข้แผลไหม้ร้อยละ 95 ที่มายังแผนกฉุกเฉินจะได้รักษาแล้วให้กลับบ้าน ที่เหลือต้องเข้ารักษาใน รพ.[18] ถ้าแผลใหญ่ ต้องให้อาหารตั้งแต่เนื่อง ๆ[43] ควรได้โปรตีนเพิ่ม โดยสารอาหารรอง (trace element) และวิตามินก็มักจำเป็น[49] ในสถานพยาบาลที่มี การให้ออกซิเจนด้วยหีบให้ออกซิเจนในแรงดันอากาศสูง (hyperbaric oxygenation) เพิ่มอาจมีประโยชน์[50]
น้ำเกลือ
[แก้]สำหรับผู้ที่เลือดไหลเวียนไม่ดี (poor tissue perfusion) ควรให้น้ำเกลือแบบ isotonic crystalloid solution (สารละลายคริสแทลลอยด์ซึ่งมีความดันออสโมซิสเสมอเลือด)[9] ในเด็กที่มีผิวไหม้เป็นเนื้อที่ (ของ total body surface area หรือ TBSA) ร้อยละ 10-20 และผู้ใหญ่ที่มีมากกว่าร้อยละ 15 ควรให้น้ำเกลือและตามเฝ้าสังเกต[9][51][52] ในผู้ที่มี TBSA ยิ่งกว่าร้อยละ 25 ควรทำเช่นนี้แม้ก่อนไปถึง รพ. ถ้าเป็นไปได้[51] สูตรพาร์กแลนด์ (Parkland formula) สามารถใช้ระบุปริมาตรน้ำเกลือที่ต้องให้ใน 24 ชม. แรก เป็นสูตรที่ผลลัพธ์แปรไปตามพื้นที่แผลไหม้เป็นอัตราของ TBSA และน้ำหนัก[A] น้ำเกลือครึ่งหนึ่งจะให้ใน 8 ชม. แรก และที่เหลือใน 16 ชม. ต่อมา เวลาจะคำนวณเริ่มเมื่อถูกไหม้ ไม่ใช่เริ่มตั้งแต่ให้น้ำเกลือ เด็กต้องได้น้ำเกลือประเภทอื่น ๆ รวมทั้งกลูโคส[15] อนึ่ง ผู้ที่บาดเจ็บทางเดินลมหายใจด้วยต้องได้น้ำเกลือมากกว่า[53] แม้การให้ไม่พออาจเป็นปัญหา แต่การให้เกินก็มีผลลบด้วย[54] สูตรเป็นเพียงแค่แนวปฏิบัติ ควรปรับให้ได้ปัสสาวะ >30 มล./ชม. ในผู้ใหญ่ หรือ >1 มล./กก. ในเด็ก โดยมีความดันเลือดแบบ mean arterial pressure (MAP) ยิ่งกว่า 60 mmHg[15] แม้จะมักใช้น้ำเกลือแบบ lactated Ringer's solution แต่ก็ไม่มีหลักฐานว่าดีกว่าน้ำเกลือธรรมดา (normal saline)[9] น้ำเกลือแบบคริสแทลลอยด์ดูเหมือนจะดีเท่า ๆ กับแบบคอลลอยด์ (colloid) แต่เพราะแบบหลังแพงกว่าจึงไม่แนะนำ[55][56] การถ่ายเลือดจำเป็นในกรณีจำนวนน้อย[2] ซึ่งแนะนำก็ต่อเมื่อระดับเฮโมโกลบินตกต่ำกว่า 60-80 ก./ล. (6-8 ก./ดล.)[57] เพราะเสี่ยงภาวะแทรกซ้อน[15] เข็มให้น้ำเกลืออาจสอดผ่านผิวที่ไหม้ถ้าจำเป็น หรืออาจให้ผ่านไขกระดูก (intraosseous infusion)[15]
การพยาบาลแผล
[แก้]การแช่เย็นตั้งแต่เนื่อง ๆ (ภายใน 30 นาทีหลังเกิดเหตุ) ลดความลึกของแผลและความเจ็บ แต่ถ้าทำมากเกินไปก็อาจทำให้ตัวเย็นเกิน[2][9] ควรทำด้วยน้ำเย็นอุณหภูมิระหว่าง 10-25 องศาเซลเซียส โดยไม่ใช้น้ำแข็งเพราะอาจทำให้แย่ลง[9][42] แผลไหม้เหตุสารเคมีอาจต้องล้างให้มาก ๆ[2] การทำความสะอาดด้วยสบู่และน้ำ, การเอาเนื้อตายออก และการปิดแผลเป็นเรื่องสำคัญ ถ้ามีตุ่มพองที่ยังไม่แตก ไม่ชัดเจนว่าควรทำอย่างไร มีหลักฐานในเบื้องต้นบ้างว่า ควรทิ้งไว้เฉย ๆ แผลไหม้ระดับสองควรตรวจอีกหลังจาก 2 วัน[42] สำหรับแผลไหม้ระดับ 1 และ 2 การปิดแผลเช่นไรดีมีแต่หลักฐานคุณภาพไม่ดี[58] การไม่ปิดแผลไหม้ระดับ 1 นั้นเหมาะสม[42]
แม้มักจะแนะนำยาทาปฏิชีวนะ แต่ก็มีหลักฐานสนับสนุนน้อย[59][60] ยาปฏิชีวนะซิลเวอร์ซัลฟาไดอะซีน (silver sulfadiazine) ไม่แนะนำเพราะอาจทำให้หายช้า[58][61] มีหลักฐานไม่เพียงพอสนับสนุนให้ใช้ผ้าปิดที่มีซิลเวอร์[62] หรือการปิดแผลแบบดูดอากาศลดความดัน (negative-pressure wound therapy)[63] ซิลเวอร์ซัลฟาไดอะซีนดูไม่ต่างกับโฟมมีซิลเวอร์เพื่อช่วยให้แผลหาย[64]
ยา
[แก้]แผลไหม้อาจเจ็บมาก แต่ก็มีวิธีลดความเจ็บ เช่นใช้ยาระงับปวดธรรมดา ๆ เช่น ไอบิวพรอเฟนและพาราเซตามอล และใช้ยากลุ่มโอปิออยด์ เช่น มอร์ฟีน ยากลุ่มเบ็นโซไดอาเซพีนอาจให้พร้อมกับยาระงับปวดเพื่อลดความวิตกกังวล[42] เมื่อกำลังหาย อาจนวด ใช้สารต้านฮิสตามีน หรือการกระตุ้นประสาทผ่านผิว (transcutaneous electrical nerve stimulation) เพื่อแก้คัน[16] แต่สารต้านฮิสตามีนก็ได้ผลเพื่อจุดประสงค์นี้เพียงในคนไข้ร้อยละ 20[65] มีหลักฐานเบื้องต้นสนับสนุนให้ใช้ยา gabapentin (ปกติใช้รักษาโรคลมชัก ความเจ็บปวดเหตุโรคเส้นประสาท อาการวัยทอง อาการขาอยู่ไม่เป็นสุข)[16] คืออาจสมควรกับคนที่ไม่ดีขึ้นเมื่อใช้สารต้านฮิสตามีน[66] ลิโดเคน (lidocaine) ที่ให้ทางเส้นเลือดต้องมีงานศึกษาเพิ่มขึ้นก่อนจะแนะนำให้ใช้แก้ปวด[67]
การให้ยาปฏิชีวนะทางเส้นเลือดแนะนำก่อนการผ่าตัดสำหรับคนไข้ที่ไหม้มาก (>60% TBSA)[68] จนถึงปี 2008 แนวทางปฏิบัติต่าง ๆ ไม่แนะนำให้ทำอย่างนี้โดยทั่วไปเพราะแบคทีเรียอาจดื้อยา[59] และเพราะเสี่ยงติดเชื้อรา[15] แต่หลักฐานเบื้องต้นก็แสดงว่า อาจเพิ่มอัตรารอดชีวิตสำหรับคนไข้ที่มีแผลไหม้ใหญ่และรุนแรง[59] แต่ไซโตไคน์แบบไกลโคโปรตีนคือ อิริโทรพอยเอติน (Erythropoietin) ก็ไม่พบว่ามีผลป้องกันหรือรักษาภาวะเลือดจางในคนไข้แผลไหม้[15] ในกรณีที่มีเหตุจากกรดไฮโดรฟลูออริก แคลเซียมกลูโคเนต (calcium gluconate) เป็นยาแก้พิษโดยเฉพาะ และอาจให้ทางเส้นเลือดและ/หรือใช้ทา[30] ฮอร์โมนการเติบโตของมนุษย์แบบลูกผสม (recombinant human growth hormone ตัวย่อ rhGH) ในกรณีที่ไหม้เกินร้อยละ 40 ปรากฏว่า ช่วยให้หายเร็วขึ้นแม้ไม่มีผลต่อความเสี่ยงตาย[69] การใช้สเตอรอยด์รักษาไม่มีหลักฐานที่ชัดเจน[70]
การผ่าตัด
[แก้]แผลที่ต้องปิดด้วยการปลูกถ่ายหนัง (skin graft) หรือแผ่นเนื้อเยื่อปะปลูก (flap) ควรทำให้เร็วที่สุด โดยปกติคือแผลซึ่งยิ่งกว่าแผลไหม้ระดับ 3 เล็ก ๆ[71] แผลไหม้เป็นวงของแขนขาหรือหน้าอกอาจต้องผ่าตัดเอาหนังออกที่เรียกว่า escharotomy[72] เพื่อป้องกันปัญหาเกี่ยวกับการเดินเลือดหรือการหายใจ[72] ไม่ชัดเจนว่านี่มีประโยชน์สำหรับแผลที่คอหรือนิ้วหรือไม่[72] การผ่าตัดพังผืด (fasciotomy) อาจจำเป็นสำหรับแผลไหม้เหตุไฟฟ้า[72] การปลูกถ่ายหนังอาจใช้สิ่งทดแทนหนังชั่วคราว ไม่ว่าจะได้จากสัตว์ (มนุษย์ผู้บริจาคหรือหมู) หรืออาจสังเคราะห์ โดยใช้ปิดแผล ป้องกันการติดเชื้อและการเสียน้ำ แต่ในที่สุดก็จะเอาออก หรือว่า หนังมนุษย์ที่ปลูกถ่ายอาจติดอย่างถาวรถ้าไม่มีปฏิกิริยาปฏิเสธสิ่งปลูกถ่าย[73]
ไม่มีหลักฐานว่าการใช้คอปเปอร์ซัลเฟตเพื่อให้เห็นอนุภาคฟอสฟอรัสแล้วเอาออกจะช่วยให้แผลหายสำหรับแผลไหม้เหตุฟอสฟอรัส และการดูดซึมคอปเปอร์ซัลเฟตเข้าในเลือดก็มีผลร้าย[74]
แพทย์ทางเลือก
[แก้]น้ำผึ้งใช้มาตั้งแต่สมัยโบราณเพื่อช่วยรักษาแผลและอาจมีประโยชน์สำหรับแผลไหม้ระดับ 1 และ 2[75] มีหลักฐานพอควรว่ามันช่วยแผลที่ไม่ไหม้ตลอดหนัง[76][77] หลักฐานสนับสนุนให้ใช้ว่านหางจระเข้มีคุณภาพไม่ดี[78] แม้อาจช่วยลดความเจ็บ[19] และงานทบทวนวรรณกรรมของกลุ่มแพทย์ไทยปี 2007 พบหลักฐานเบื้องต้นว่าช่วยให้แผลหายเร็วขึ้น[79] แต่งานทบทวนต่อ ๆ มาตั้งแต่ปี 2012 ก็ไม่พบว่าดีกว่าซิลเวอร์ซัลฟาไดอะซีน[78] มีงานทดลองแบบสุ่มและมีกลุ่มควบคุมเพียง 3 งานที่ใช้พืชรักษาแผลไหม้ คือมี 2 งานเกี่ยวกับว่านหางจระเข้ และงานหนึ่งเกี่ยวกับข้าวโอ๊ต[80]
มีหลักฐานน้อยว่าวิตามินอีช่วยไม่ให้เป็นแผลเป็น[81] ไม่แนะนำให้ใช้เนย[82] ในประเทศมีรายได้น้อย แผลไหม้จะรักษาด้วยแพทย์แผนโบราณอาจถึง 1/3 ซึ่งรวมการทาไข่ โคลน ใบสมุนไพร หรือมูลโค[23] การผ่าตัดจะจำกัดในบางกรณีเพราะจนหรือไม่มีหมอ[23] มีวิธีอื่น ๆ นอกจากยาที่สามารถลดความเจ็บปวดและความวิตกกังวลรวมทั้งการบำบัดด้วยความเป็นจริงเสมือน (virtual reality therapy) การสะกดจิต และวิธีการทางพฤติกรรมต่าง ๆ รวมทั้งวิธีหลอกล่อใจ[66]
พยากรณ์โรค
[แก้]| TBSA | อัตราตาย |
|---|---|
| 0-9% | 0.6% |
| 10-19% | 2.9% |
| 20-29% | 8.6% |
| 30-39% | 16% |
| 40-49% | 25% |
| 50-59% | 37% |
| 60-69% | 43% |
| 70-79% | 57% |
| 80-89% | 73% |
| 90-100% | 85% |
| หายใจเข้า | 23% |
พยากรณ์โรคแย่กว่าสำหรับผู้มีแผลใหญ่ คนมีอายุมากกว่า และหญิง[2] การบาดเจ็บเพราะหายใจเอาควันเข้า, การบาดเจ็บสำคัญอื่น ๆ เช่น กระดูกยาวแตก/หัก และการมีสภาพหนักอย่างอื่นร่วม (เช่น โรคหัวใจ โรคเบาหวาน โรคทางจิตเวช และการตั้งใจฆ่าตัวตาย) ก็มีผลต่อพยากรณ์โรคด้วย[2] ในสหรัฐโดยเฉลี่ย ผู้ที่รับเข้าศูนย์แผลไหม้เฉพาะทางร้อยละ 4 เสียชีวิต[3] โดยผลที่ได้ขึ้นอยู่กับความรุนแรงของแผล ยกตัวอย่างเช่น คนไข้ที่มีแผลไหม้น้อยกว่า 10% TBSA มีอัตราตายน้อยกว่า 1% และคนไข้ที่มีแผลไหม้ยิ่งกว่า 90% TBSA มีอัตราตาย 85%[83] แต่ในอัฟกานิสถาน คนไข้ที่มีแผลไหม้เกิน 60% TBSA ไม่ค่อยรอด[3]
ระบบ Baux score ได้ใช้เพื่อคำนวณพยากรณ์โรคสำหรับแผลไหม้แบบหนัก การคำนวณดั้งเดิมบวกขนาดแผลไหม้ (% TBSA) กับอายุคนไข้ แล้วใช้ผลลัพธ์เป็นอัตราความเสี่ยงตาย[15] แต่เพราะการพยาบาลได้ดีขึ้น ปัจจุบันนี้จึงไม่ค่อยแม่น[15] หนังสือแพทย์ปี 2016 ระบุว่า โดยขึ้นอยู่กับศูนย์แพทย์ คะแนนที่ระบุว่าคนไข้ไม่สามารถรอดชีวิตได้อยู่ที่ 160 และคะแนนที่ระบุว่าคนไข้อาจรอดชีวิตครึ่งหนึ่งอยู่ที่ 110 โดยจะบวกเพิ่มอีก 17 คะแนนถ้าคนไข้บาดเจ็บเนื่องจากสูดความร้อนเข้าไปด้วย[84]
แผลไหม้ในปี 2013 ทำให้สูญเสียปีสุขภาวะ 12.3 ล้านปี และก่อปีที่บุคคลอยู่อย่างพิการ 1.2 ล้านปี[11]
ภาวะแทรกซ้อน
[แก้]อาจเกิดภาวะแทรกซ้อนหลายอย่าง โดยการติดเชื้อสามัญที่สุด[3] ตามลำดับโอกาสการเกิด ภาวะแทรกซ้อนรวมทั้งปอดบวม เซลล์เนื้อเยื่ออักเสบ (cellulitis) การติดเชื้อทางเดินปัสสาวะ และการหายใจล้มเหลว[3] ปัจจัยเสี่ยงการติดเชื้อรวมทั้ง แผลไหม้เกิน 30% TBSA แผลไหม้ตลอดหนัง (ระดับ 3) อายุน้อยมากหรือแก่มาก แผลไหม้ที่ขาหรือฝีเย็บ[85] ปอดบวมเกิดบ่อยเป็นพิเศษสำหรับผู้สูดความร้อนเข้าไป[15] ภาวะเลือดจางเหตุแผลไหม้ตลอดหนังที่กินพื้นที่ยิ่งกว่า 10% TBSA เป็นเรื่องสามัญ[9] แผลไหม้เหตุไฟฟ้าอาจก่ออาการ compartment syndrome (เนื้อเยื่อมีเลือดเลี้ยงไม่พอเพราะแรงดันที่เพิ่มขึ้นในส่วนของร่างกาย) หรือ rhabdomyolysis (กล้ามเนื้อโครงร่างที่เสียหายเกิดสลายตัวอย่างรวดเร็ว) เพราะกล้ามเนื้อเสียหาย[15] ภาวะลิ่มเลือดอุดหลอดเลือดดำที่ขาประเมินว่าเกิดกับคนไข้ร้อยละ 6-25[15] ระดับเมแทบอลิซึมที่สูงเป็นปี ๆ หลังแผลไหม้หนักอาจทำให้กระดูกหนาแน่นน้อยลงและเสียกล้ามเนื้อ[43] อาจเป็นแผลเป็นหลังจากหาย โดยเฉพาะในเด็กผิวเข้ม[81] หลังจากเกิดเหตุการณ์ เด็กอาจมีปัญหาทางจิตใจอย่างสำคัญและมีความผิดปกติที่เกิดหลังความเครียดที่สะเทือนใจ (PTSD)[86] แผลเป็นอาจก่อความคิดความรู้สึกกับร่างกายของตนที่ไม่ดี (disturbance in body image)[86] ในประเทศกำลังพัฒนา แผลไหม้ขนาดสำคัญอาจมีผลให้ถูกแยกตัวออกทางสังคม, ยากจนอย่างรุนแรง และทิ้งลูก[18]
วิทยาการระบาด
[แก้]
| ไร้ข้อมูล < 50 50-100 100-150 150-200 200-250 250-300 | 300-350 350-400 400-450 450-500 500-600 > 600 |
ในปี 2015 ไฟและความร้อนทำให้บาดเจ็บ 67 ล้านครั้ง[6] ซึ่งทำให้เข้า รพ. 2.9 ล้านครั้งและคนเสียชีวิต 238,000 ราย[11] โดยลดลงจาก 300,000 คนในปี 1990[88] จึงจัดเป็นเหตุบาดเจ็บอันดับ 4 รองจากอุบัติเหตุยานยนต์ การตก และความรุนแรง[18] แผลไหม้ร้อยละ 90 เกิดในประเทศกำลังพัฒนา[18] ซึ่งให้เหตุผลว่าเป็นเพราะอยู่กันอย่างแออัดและหุงต้มอย่างไม่ปลอดภัย[18] โดยรวม แผลไหม้ถึงตายเกือบร้อยละ 60 เกิดในเอเชียอาคเนย์โดยมีอัตรา 11.6 คนต่อประชากร 100,000 คน[3] จำนวนคนไข้แผลไหม้ถึงตายได้ลดลงจาก 280,000 คนในปี 1990 เหลือ 176,000 คนในปี 2015[89][7] ในประเทศพัฒนาแล้ว ชายผู้ใหญ่มีอัตราตายเหตุแผลไหม้เป็นทวีคูณของหญิง โดยน่าจะเป็นเพราะมีอาชีพและกิจกรรมที่เสี่ยงกว่า แต่ในประเทศกำลังพัฒนาหลายประเทศ หญิงเสี่ยงเป็นทวีคูณเทียบกับชาย โดยมักเกี่ยวกับอุบัติเหตุในครัวหรือความรุนแรงในครอบครัว[18] ในเด็กประเทศกำลังพัฒนา ความตายเหตุแผลไหม้เกิดในอัตราเป็นสิบ ๆ เท่าของประเทศพัฒนาแล้ว[18] รวม ๆ แล้วสำหรับเด็ก มันเป็นเหตุการเสียชีวิตหนึ่งในท๊อป 15[4] ระหว่างคริสต์ทศวรรษ 1980 จนถึงปี 2004 อัตราแผลไหม้จนเสียชีวิตและอัตราการเกิดแผลไหม้ทั่วไปได้ลดลงในประเทศหลาย ๆ ประเทศ[18]
ประเทศพัฒนาแล้ว
[แก้]การบาดเจ็บเหตุแผลไหม้ประมาณ 500,000 รายได้รับการรักษาต่อปีในสหรัฐ[42] ทำให้เสียชีวิตราว ๆ 3,300 รายในปี 2008[4] การบาดเจ็บ (ร้อยละ 70) และการเสียชีวิตเหตุแผลไหม้โดยมากเกิดกับผู้ชาย[2][13] แผลไหม้เพราะไฟเกิดมากที่สุดในคนอายุระหว่าง 18-35 ปี เทียบกับการถูกลวกที่เกิดมากสุดในเด็กอายุน้อยกว่า 5 ขวบและคนชราอายุเกิน 65 ปี[2] แผลไหม้เหตุไฟฟ้าทำให้คนเสียชีวิต 1,000 รายต่อปี[90] ฟ้าผ่าทำให้คนเสียชีวิต 60 รายต่อปี[17] ในยุโรป แผลไหม้แบบตั้งใจเกิดกับชายวัยกลางคนบ่อยสุด[37]
ประเทศกำลังพัฒนา
[แก้]ในอินเดีย คนประมาณ 7-8 แสนคนต่อปีได้แผลไหม้ที่สำคัญ แต่น้อยคนมากที่จะได้ดูแลในศูนย์รักษาแผลไหม้[91] อัตราสูงสุดเกิดในหญิงอายุระหว่าง 16-35 ปี[91] เหตุส่วหนึ่งก็เพราะครัวไม่ปลอดภัยและเสื้อผ้าเครื่องนุ่งห่มที่หลวม ๆ ตามปกติของคนอินเดีย[91] ประเมินว่า กรณี 1/3 เกิดจากเสื้อผ้าติดไฟจากไฟที่เปิดโล่ง[92] แผลไหม้ที่จงใจเป็นเรื่องสามัญและเกิดในอัตราสูงในหญิงอายุน้อย โดยเกิดจากความรุนแรงในครอบครัวและการทำร้ายตัวเอง[18][37]
ประวัติ
[แก้]
ภาพวาดถ้ำจาก 3,500 ปีกว่าได้บันทึกเรื่องแผลไหม้และวิธีรักษา[12] บันทึกการรักษาแผลไหม้อียิปต์ที่เก่าแก่สุดกล่าวถึงผ้าปิดแผลที่ใช้กับนมของมารดาที่มีทารกชาย[93] และพาไพรัสของเอดวินสมิทเมื่อ 1,500 ปีก่อน ค.ศ. กล่าวถึงการรักษาด้วยน้ำผึ้งและยาทาที่ทำจากพืช[12] มีวิธีการรักษาอื่น ๆ ที่ใช้ในประวัติศาสตร์ รวมทั้งใบชาที่พบในบันทึกจีน 600 ปีก่อน ค.ศ., ไขมันหมูและน้ำส้มสายชูโดยฮิปพอคราทีสเมื่อ 400 ปีก่อน ค.ศ. และไวน์กับยางไม้หอม (myrrh) โดยนักสารานุกรมชาวโรมัน Aulus Cornelius Celsus ที่บันทึกไว้เมื่อ 100 ปีก่อน ค.ศ.[12] ช่างตัดผม-นักผ่าตัด[B] ชาวฝรั่งเศส Ambroise Paré เป็นผู้กล่าวถึงแผลไหม้ระดับต่าง ๆ เป็นคนแรกในคริสต์ทศวรรษ 1500[94] ส่วนแพทย์ชาวฝรั่งเศสกีโยม ดิวพวีแตรน (Guillaume Dupuytren) ได้ขยายระดับเช่นนี้เป็นถึง 6 ระดับในปี 1832[12][95]
รพ. รักษาแผลไหม้แห่งแรกได้เปิดในกรุงลอนดอนปี 1843 และการพัฒนาวิธีการรักษาแผลไหม้ตามที่พบในปัจจุบันก็เริ่มเมื่อปลายคริสต์ศตวรรษที่ 19 และต้นคริสต์ศตวรรษที่ 20[12][94] ในช่วงสงครามโลกครั้งที่หนึ่ง นักเคมีชาวอังกฤษ Henry Drysdale Dakin และศัลยแพทย์ชาวฝรั่งเศส Alexis Carrel ได้พัฒนามาตรฐานการทำความสะอาดและการฆ่าเชื้อแผลกับแผลไหม้โดยใช้สารละลายโซเดียมไฮโปคลอไรต์ซึ่งลดอัตราตายอย่างสำคัญ[12] ในคริสต์ทศวรรษ 1940 ความสำคัญในการตัดหนัง/อวัยวะออกและการปลูกถ่ายหนังก็รู้แล้ว ในเวลาเดียวกัน การให้น้ำเกลือและสูตรการให้ก็ได้พัฒนาขึ้น[12] ในคริสต์ทศวรรษ 1970 นักวิจัยได้แสดงความสำคัญของภาวะมีเมแทบอลิซึมเกินที่ติดตามแผลไหม้ขนาดใหญ่[12]
เชิงอรรถ
[แก้]อ้างอิง
[แก้]- ↑ "Burns - British Association of Plastic Reconstructive and Aesthetic Surgeons". BAPRAS. เก็บจากแหล่งเดิมเมื่อ 2020-08-10.
- ↑ 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.07 2.08 2.09 2.10 2.11 2.12 2.13 2.14 2.15 2.16 2.17 2.18 2.19 2.20 2.21 2.22 2.23 2.24 2.25 2.26 2.27 2.28 2.29 2.30 2.31 2.32 2.33 2.34 2.35 2.36 2.37 2.38 2.39 2.40 2.41 2.42 2.43 2.44 2.45 2.46 2.47 2.48 2.49 2.50 2.51 2.52 2.53 2.54 2.55 2.56 2.57 2.58 2.59 2.60 2.61 2.62 2.63 2.64 2.65 2.66 2.67 Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. pp. 1374–1386. ISBN 978-0-07-148480-0.
- ↑ 3.00 3.01 3.02 3.03 3.04 3.05 3.06 3.07 3.08 3.09 3.10 3.11 3.12 3.13 3.14 Herndon, D, บ.ก. (2012). "Chapter 3: Epidemiological, Demographic, and Outcome Characteristics of Burn Injury". Total burn care (4th ed.). Edinburgh: Saunders. p. 23. ISBN 978-1-4377-2786-9.
- ↑ 4.0 4.1 4.2 4.3 4.4 4.5 4.6 4.7 4.8 Herndon, D, บ.ก. (2012). "Chapter 4: Prevention of Burn Injuries". Total burn care (4th ed.). Edinburgh: Saunders. p. 46. ISBN 978-1-4377-2786-9.
- ↑ 5.0 5.1 5.2 5.3 5.4 5.5 5.6 5.7 "Burns". World Health Organization. September 2016. เก็บจากแหล่งเดิมเมื่อ 2017-07-21. สืบค้นเมื่อ 2017-08-01.
- ↑ 6.0 6.1 6.2 Vos, Theo; Allen, Christine; Arora, Megha; Barber, Ryan M.; Bhutta, Zulfiqar A.; Brown, Alexandria; Carter, Austin; Casey, Daniel C.; Charlson, Fiona J.; Chen, Alan Z.; Coggeshall, Megan; Cornaby, Leslie; Dandona, Lalit; Dicker, Daniel J.; Dilegge, Tina; Erskine, Holly E.; Ferrari, Alize J.; Fitzmaurice, Christina; Fleming, Tom; Forouzanfar, Mohammad H.; Fullman, Nancy; Gething, Peter W.; Goldberg, Ellen M.; Graetz, Nicholas; Haagsma, Juanita A.; Hay, Simon I.; Johnson, Catherine O.; Kassebaum, Nicholas J.; Kawashima, Toana; และคณะ (October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ↑ 7.0 7.1 7.2 Wang, Haidong; Naghavi, Mohsen; Allen, Christine; Barber, Ryan M.; Bhutta, Zulfiqar A.; Carter, Austin; Casey, Daniel C.; Charlson, Fiona J.; Chen, Alan Zian; Coates, Matthew M.; Coggeshall, Megan; Dandona, Lalit; Dicker, Daniel J.; Erskine, Holly E.; Ferrari, Alize J.; Fitzmaurice, Christina; Foreman, Kyle; Forouzanfar, Mohammad H.; Fraser, Maya S.; Fullman, Nancy; Gething, Peter W.; Goldberg, Ellen M.; Graetz, Nicholas; Haagsma, Juanita A.; Hay, Simon I.; Huynh, Chantal; Johnson, Catherine O.; Kassebaum, Nicholas J.; Kinfu, Yohannes; และคณะ (October 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1459–1544. doi:10.1016/S0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ↑ 8.0 8.1 "Burns Fact sheet N°365". WHO. April 2014. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2015-11-10. สืบค้นเมื่อ 2016-03-03.
- ↑ 9.00 9.01 9.02 9.03 9.04 9.05 9.06 9.07 9.08 9.09 9.10 9.11 9.12 9.13 9.14 9.15 9.16 Granger, Joyce (Jan 2009). "An Evidence-Based Approach to Pediatric Burns". Pediatric Emergency Medicine Practice. 6 (1). เก็บจากแหล่งเดิมเมื่อ 2013-10-17.
- ↑ Ferri, Fred F. (2012). Ferri's netter patient advisor (2nd ed.). Philadelphia, PA: Saunders. p. 235. ISBN 9781455728268. เก็บจากแหล่งเดิมเมื่อ 2016-12-21.
- ↑ 11.0 11.1 11.2 Haagsma, JA; Graetz, N; Bolliger, I; Naghavi, M; Higashi, H; Mullany, EC; และคณะ (February 2016). "The global burden of injury: incidence, mortality, disability-adjusted life years and time trends from the Global Burden of Disease study 2013". Injury Prevention. 22 (1): 3–18. doi:10.1136/injuryprev-2015-041616. PMC 4752630. PMID 26635210.
- ↑ 12.0 12.1 12.2 12.3 12.4 12.5 12.6 12.7 12.8 Herndon, D, บ.ก. (2012). "Chapter 1: A Brief History of Acute Burn Care Management". Total burn care (4th ed.). Edinburgh: Saunders. p. 1. ISBN 978-1-4377-2786-9.[ลิงก์เสีย]
- ↑ 13.0 13.1 13.2 "Burn Incidence and Treatment in the United States: 2012 Fact Sheet". American Burn Association. 2012. เก็บจากแหล่งเดิมเมื่อ 2013-02-21. สืบค้นเมื่อ 2013-04-20.
- ↑ 14.00 14.01 14.02 14.03 14.04 14.05 14.06 14.07 14.08 14.09 Herndon, D, บ.ก. (2012). "Chapter 10: Evaluation of the burn wound: management decisions". Total burn care (4th ed.). Edinburgh: Saunders. p. 127. ISBN 978-1-4377-2786-9.
- ↑ 15.00 15.01 15.02 15.03 15.04 15.05 15.06 15.07 15.08 15.09 15.10 15.11 15.12 15.13 15.14 15.15 15.16 15.17 15.18 Brunicardi, Charles (2010). "Chapter 8: Burns". Schwartz's principles of surgery (9th ed.). New York: McGraw-Hill, Medical Pub. Division. ISBN 978-0-07-154769-7.
- ↑ 16.0 16.1 16.2 Goutos, I; Dziewulski, P; Richardson, PM (Mar–Apr 2009). "Pruritus in burns: review article". Journal of Burn Care & Research. 30 (2): 221–8. doi:10.1097/BCR.0b013e318198a2fa. PMID 19165110. S2CID 3679902.
{{cite journal}}: CS1 maint: date format (ลิงก์) - ↑ 17.0 17.1 17.2 17.3 17.4 17.5 17.6 Marx, John (2010). "Chapter 140: Electrical and Lightning Injuries". Rosen's emergency medicine : concepts and clinical practice (7th ed.). Philadelphia: Mosby/Elsevier. ISBN 978-0-323-05472-0.
- ↑ 18.00 18.01 18.02 18.03 18.04 18.05 18.06 18.07 18.08 18.09 18.10 18.11 18.12 18.13 Peck, MD (November 2011). "Epidemiology of burns throughout the world. Part I: Distribution and risk factors". Burns. 37 (7): 1087–100. doi:10.1016/j.burns.2011.06.005. PMID 21802856.
- ↑ 19.0 19.1 Lloyd, EC; Rodgers, BC; Michener, M; Williams, MS (January 2012). "Outpatient burns: prevention and care". American Family Physician. 85 (1): 25–32. PMID 22230304.
- ↑ Buttaro, Terry (2012). Primary Care: A Collaborative Practice. Elsevier Health Sciences. p. 236. ISBN 978-0-323-07585-5. เก็บจากแหล่งเดิมเมื่อ 2016-05-13.
- ↑ Rosdahl, Caroline Bunker; Kowalski, Mary T (2008). Textbook of basic nursing (9th ed.). Philadelphia: Lippincott Williams & Wilkins. p. 1109. ISBN 978-0-7817-6521-3. เก็บจากแหล่งเดิมเมื่อ 2016-05-12.
- ↑ National Burn Repository Pg. i
- ↑ 23.0 23.1 23.2 Forjuoh, SN (August 2006). "Burns in low- and middle-income countries: a review of available literature on descriptive epidemiology, risk factors, treatment, and prevention". Burns. 32 (5): 529–37. doi:10.1016/j.burns.2006.04.002. PMID 16777340.
- ↑ "Death rate from fires and burns, 2017". Our World in Data. เก็บจากแหล่งเดิมเมื่อ 2020-07-27. สืบค้นเมื่อ 2019-11-17.
- ↑ Eisen, Sarah; Murphy, Catherine (2009). Murphy, Catherine; Gardiner, Mark; Eisen, Sarah (บ.ก.). Training in paediatrics : the essential curriculum. Oxford: Oxford University Press. p. 36. ISBN 978-0-19-922773-0. เก็บจากแหล่งเดิมเมื่อ 2016-04-25.
- ↑ 26.0 26.1 26.2 26.3 Maguire, S; Moynihan, S; Mann, M; Potokar, T; Kemp, AM (December 2008). "A systematic review of the features that indicate intentional scalds in children". Burns. 34 (8): 1072–81. doi:10.1016/j.burns.2008.02.011. PMID 18538478.
- ↑ Peden, Margie (2008). World report on child injury prevention. Geneva, Switzerland: World Health Organization. p. 86. ISBN 978-92-4-156357-4. เก็บจากแหล่งเดิมเมื่อ 2016-04-24.
- ↑ World Health Organization. "World report on child injury prevention" (PDF). เก็บ (PDF)จากแหล่งเดิมเมื่อ May 2008.
- ↑ 29.0 29.1 Hardwicke, J; Hunter, T; Staruch, R; Moiemen, N (May 2012). "Chemical burns--an historical comparison and review of the literature". Burns. 38 (3): 383–7. doi:10.1016/j.burns.2011.09.014. PMID 22037150.
- ↑ 30.0 30.1 Makarovsky, I; Markel, G; Dushnitsky, T; Eisenkraft, A (May 2008). "Hydrogen fluoride--the protoplasmic poison". The Israel Medical Association Journal. 10 (5): 381–5. PMID 18605366.
- ↑ Edlich, RF; Farinholt, HM; Winters, KL; Britt, LD; Long, WB (2005). "Modern concepts of treatment and prevention of lightning injuries". Journal of Long-Term Effects of Medical Implants. 15 (2): 185–96. doi:10.1615/jlongtermeffmedimplants.v15.i2.60. PMID 15777170.
- ↑ Prahlow, Joseph (2010). Forensic pathology for police, death investigators, and forensic scientists. Totowa, N.J.: Humana. p. 485. ISBN 978-1-59745-404-9. เก็บจากแหล่งเดิมเมื่อ 2016-05-20.
- ↑ Kearns, RD; Cairns, CB; Holmes, JH; Rich, PB; Cairns, BA (January 2013). "Thermal burn care: a review of best practices. What should prehospital providers do for these patients?". EMS World. 42 (1): 43–51. PMID 23393776.
- ↑ Balk, SJ (March 2011). "Ultraviolet radiation: a hazard to children and adolescents". Pediatrics. 127 (3): e791-817. doi:10.1542/peds.2010-3502. PMID 21357345.
- ↑ 35.0 35.1 35.2 Marx, John (2010). "Chapter 144: Radiation Injuries". Rosen's emergency medicine : concepts and clinical practice (7th ed.). Philadelphia: Mosby/Elsevier. ISBN 978-0-323-05472-0.
- ↑ 36.0 36.1 Krieger, John (2001). Clinical environmental health and toxic exposures (2nd ed.). Philadelphia, Pa. [u.a.]: Lippincott Williams & Wilkins. p. 205. ISBN 978-0-683-08027-8. เก็บจากแหล่งเดิมเมื่อ 2016-05-05.
- ↑ 37.0 37.1 37.2 37.3 Peck, MD (August 2012). "Epidemiology of burns throughout the World. Part II: intentional burns in adults". Burns. 38 (5): 630–7. doi:10.1016/j.burns.2011.12.028. PMID 22325849.
- ↑ 38.0 38.1 Gondim, RM; Muñoz, DR; Petri, V (June 2011). "Child abuse: skin markers and differential diagnosis". Anais Brasileiros de Dermatologia. 86 (3): 527–36. doi:10.1590/S0365-05962011000300015. PMID 21738970.
- ↑ 39.0 39.1 Herndon, D, บ.ก. (2012). "Chapter 61: Intential burn injuries". Total burn care (4th ed.). Edinburgh: Saunders. pp. 689–698. ISBN 978-1-4377-2786-9.
- ↑
Jutla, RK; Heimbach, D (Mar–Apr 2004). "Love burns: An essay about bride burning in India". The Journal of Burn Care & Rehabilitation. 25 (2): 165–70. doi:10.1097/01.bcr.0000111929.70876.1f. PMID 15091143.
{{cite journal}}: CS1 maint: date format (ลิงก์) - ↑ Peden, Margie (2008). World report on child injury prevention. Geneva, Switzerland: World Health Organization. p. 82. ISBN 978-92-4-156357-4. เก็บจากแหล่งเดิมเมื่อ 2016-06-17.
- ↑ 42.0 42.1 42.2 42.3 42.4 42.5 42.6 42.7 Marx, John (2010). "Chapter 60: Thermal Burns". Rosen's emergency medicine : concepts and clinical practice (7th ed.). Philadelphia: Mosby/Elsevier. ISBN 978-0-323-05472-0.
- ↑ 43.0 43.1 43.2 43.3 43.4 Rojas, Y; Finnerty, CC; Radhakrishnan, RS; Herndon, DN (December 2012). "Burns: an update on current pharmacotherapy". Expert Opinion on Pharmacotherapy. 13 (17): 2485–94. doi:10.1517/14656566.2012.738195. PMC 3576016. PMID 23121414.
- ↑ Hannon, Ruth (2010). Porth pathophysiology : concepts of altered health states (1st Canadian ed.). Philadelphia, PA: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 1516. ISBN 978-1-60547-781-7. เก็บจากแหล่งเดิมเมื่อ 2016-05-01.
- ↑ 45.0 45.1 45.2 45.3 Mahadevan, SV; Garmel, GM, บ.ก. (2012). An introduction to clinical emergency medicine (2nd ed.). Cambridge: Cambridge University Press. pp. 216–219. ISBN 978-0-521-74776-9. เก็บจากแหล่งเดิมเมื่อ 2016-05-20.
- ↑ "ABC of burns: Initial management of a major burn: II—assessment and resuscitation". July 2004. doi:10.1136/bmj.329.7457.101.
{{cite journal}}: Cite journal ต้องการ|journal=(help) - ↑ Jeschke, Marc (2012). Handbook of Burns Volume 1: Acute Burn Care. Springer. p. 46. ISBN 978-3-7091-0348-7. เก็บจากแหล่งเดิมเมื่อ 2016-05-17.
- ↑ Klingensmith, M, บ.ก. (2007). The Washington manual of surgery (5th ed.). Philadelphia, Pa.: Lippincott Williams & Wilkins. p. 422. ISBN 978-0-7817-7447-5. เก็บจากแหล่งเดิมเมื่อ 2016-05-20.
- ↑ Rousseau, AF; Losser, MR; Ichai, C; Berger, MM (August 2013). "ESPEN endorsed recommendations: nutritional therapy in major burns". Clinical Nutrition (ภาษาอังกฤษ). 32 (4): 497–502. doi:10.1016/j.clnu.2013.02.012. PMID 23582468.
- ↑ Cianci, P; Slade, JB; Sato, RM; Faulkner, J (Jan–Feb 2013). "Adjunctive hyperbaric oxygen therapy in the treatment of thermal burns". Undersea & Hyperbaric Medicine. 40 (1): 89–108. PMID 23397872.
{{cite journal}}: CS1 maint: date format (ลิงก์) - ↑ 51.0 51.1 Enoch, S; Roshan, A; Shah, M (April 2009). "Emergency and early management of burns and scalds". BMJ. 338: b1037. doi:10.1136/bmj.b1037. PMID 19357185. S2CID 40561988.
- ↑ Hettiaratchy, S; Papini, R (July 2004). "Initial management of a major burn: II--assessment and resuscitation". BMJ. 329 (7457): 101–3. doi:10.1136/bmj.329.7457.101. PMC 449823. PMID 15242917.
- ↑ Jeschke, Marc (2012). Handbook of Burns Volume 1: Acute Burn Care. Springer. p. 77. ISBN 978-3-7091-0348-7. เก็บจากแหล่งเดิมเมื่อ 2016-05-19.
- ↑ Endorf, FW; Ahrenholz, D (December 2011). "Burn management". Current Opinion in Critical Care. 17 (6): 601–5. doi:10.1097/MCC.0b013e32834c563f. PMID 21986459. S2CID 5525939.
- ↑ Lewis, SR; Pritchard, MW; Evans, DJ; Butler, AR; Alderson, P; Smith, AF; Roberts, I (August 2018). "Colloids versus crystalloids for fluid resuscitation in critically ill people". The Cochrane Database of Systematic Reviews. 8: CD000567. doi:10.1002/14651858.CD000567.pub7. PMC 6513027. PMID 30073665.
- ↑ Eljaiek, R; Heylbroeck, C; Dubois, MJ (February 2017). "Albumin administration for fluid resuscitation in burn patients: A systematic review and meta-analysis". Burns. 43 (1): 17–24. doi:10.1016/j.burns.2016.08.001. PMID 27613476.
- ↑ Curinga, G; Jain, A; Feldman, M; Prosciak, M; Phillips, B; Milner, S (August 2011). "Red blood cell transfusion following burn". Burns. 37 (5): 742–52. doi:10.1016/j.burns.2011.01.016. PMID 21367529.
- ↑ 58.0 58.1 Wasiak, J; Cleland, H; Campbell, F; Spinks, A (March 2013). "Dressings for superficial and partial thickness burns". The Cochrane Database of Systematic Reviews. 3 (3): CD002106. doi:10.1002/14651858.CD002106.pub4. hdl:10072/58266. PMC 7065523. PMID 23543513.
- ↑ 59.0 59.1 59.2 Avni, T; Levcovich, A; Ad-El, DD; Leibovici, L; Paul, M (February 2010). "Prophylactic antibiotics for burns patients: systematic review and meta-analysis". BMJ. 340: c241. doi:10.1136/bmj.c241. PMC 2822136. PMID 20156911.
- ↑ Hoogewerf, Cornelis J.; Van Baar, Margriet E.; Hop, M. Jenda; Nieuwenhuis, Marianne K.; Oen, Irma M. M. H.; Middelkoop, Esther (2013-01-31). "Topical treatment for facial burns". The Cochrane Database of Systematic Reviews (1): CD008058. doi:10.1002/14651858.CD008058.pub2. ISSN 1469-493X. PMID 23440823.
- ↑ Barajas-Nava, Leticia A.; López-Alcalde, Jesús; Roqué i Figuls, Marta; Solà, Ivan; Bonfill Cosp, Xavier (2013-06-06). "Antibiotic prophylaxis for preventing burn wound infection". The Cochrane Database of Systematic Reviews (6): CD008738. doi:10.1002/14651858.CD008738.pub2. ISSN 1469-493X. PMID 23740764.
- ↑ Storm-Versloot, MN; Vos, CG; Ubbink, DT; Vermeulen, H (March 2010). Storm-Versloot, Marja N (บ.ก.). "Topical silver for preventing wound infection". The Cochrane Database of Systematic Reviews (3): CD006478. doi:10.1002/14651858.CD006478.pub2. PMID 20238345.
- ↑ Dumville, JC; Munson, C; Christie, J (December 2014). "Negative pressure wound therapy for partial-thickness burns". The Cochrane Database of Systematic Reviews. 12 (12): CD006215. doi:10.1002/14651858.CD006215.pub4. PMC 7389115. PMID 25500895.
- ↑ Chaganti, P; Gordon, I; Chao, JH; Zehtabchi, S (June 2019). "A systematic review of foam dressings for partial thickness burns". The American Journal of Emergency Medicine. 37 (6): 1184–1190. doi:10.1016/j.ajem.2019.04.014. PMID 31000315.
- ↑ Zachariah, JR; Rao, AL; Prabha, R; Gupta, AK; Paul, MK; Lamba, S (August 2012). "Post burn pruritus--a review of current treatment options". Burns. 38 (5): 621–9. doi:10.1016/j.burns.2011.12.003. PMID 22244605.
- ↑ 66.0 66.1 Herndon, D, บ.ก. (2012). "Chapter 64: Management of pain and other discomforts in burned patients". Total burn care (4th ed.). Edinburgh: Saunders. p. 726. ISBN 978-1-4377-2786-9.
- ↑ Wasiak, J; Mahar, PD; McGuinness, SK; Spinks, A; Danilla, S; Cleland, H; Tan, HB (October 2014). "Intravenous lidocaine for the treatment of background or procedural burn pain". The Cochrane Database of Systematic Reviews. 10 (10): CD005622. doi:10.1002/14651858.CD005622.pub4. PMC 6508369. PMID 25321859.
- ↑ Herndon, D, บ.ก. (2012). "Chapter 31: Etiology and prevention of multisystem organ failure". Total burn care (4th ed.). Edinburgh: Saunders. p. 664. ISBN 978-1-4377-2786-9.
- ↑ Breederveld, RS; Tuinebreijer, WE (September 2014). "Recombinant human growth hormone for treating burns and donor sites". The Cochrane Database of Systematic Reviews. 9 (9): CD008990. doi:10.1002/14651858.CD008990.pub3. PMC 7119450. PMID 25222766.
- ↑ Snell, JA; Loh, NH; Mahambrey, T; Shokrollahi, K (October 2013). "Clinical review: the critical care management of the burn patient". Critical Care. 17 (5): 241. doi:10.1186/cc12706. PMC 4057496. PMID 24093225.
- ↑ Jeschke, Marc (2012). Handbook of Burns Volume 1: Acute Burn Care. Springer. p. 266. ISBN 978-3-7091-0348-7. เก็บจากแหล่งเดิมเมื่อ 2016-05-10.
- ↑ 72.0 72.1 72.2 72.3 Orgill, DP; Piccolo, N (Sep–Oct 2009). "Escharotomy and decompressive therapies in burns". Journal of Burn Care & Research. 30 (5): 759–68. doi:10.1097/BCR.0b013e3181b47cd3. PMID 19692906.
{{cite journal}}: CS1 maint: date format (ลิงก์) - ↑ "General data about burns". Burn Centre Care. เก็บจากแหล่งเดิมเมื่อ 2020-07-27.
- ↑ Barqouni, Loai; Abu Shaaban, Nafiz; Elessi, Khamis (2014-06-04). Cochrane Wounds Group (บ.ก.). "Interventions for treating phosphorus burns". Cochrane Database of Systematic Reviews (ภาษาอังกฤษ) (6): CD008805. doi:10.1002/14651858.CD008805.pub3. PMC 7173745. PMID 24896368.
- ↑ Wijesinghe, M; Weatherall, M; Perrin, K; Beasley, R (May 2009). "Honey in the treatment of burns: a systematic review and meta-analysis of its efficacy". The New Zealand Medical Journal. 122 (1295): 47–60. PMID 19648986.
- ↑ Norman, G; Christie, J; Liu, Z; Westby, MJ; Jefferies, JM; Hudson, T; และคณะ (July 2017). "Antiseptics for burns". The Cochrane Database of Systematic Reviews. 7: CD011821. doi:10.1002/14651858.cd011821.pub2. PMC 6483239. PMID 28700086.
- ↑ Jull, AB; Cullum, N; Dumville, JC; Westby, MJ; Deshpande, S; Walker, N (March 2015). "Honey as a topical treatment for wounds". The Cochrane Database of Systematic Reviews. 3 (3): CD005083. doi:10.1002/14651858.CD005083.pub4. PMID 25742878.
- ↑ 78.0 78.1 Dat, AD; Poon, F; Pham, KB; Doust, J (February 2012). "Aloe vera for treating acute and chronic wounds". The Cochrane Database of Systematic Reviews. 2 (2): CD008762. doi:10.1002/14651858.CD008762.pub2. PMID 22336851.[ลิงก์เสีย]
- ↑ Maenthaisong, R; Chaiyakunapruk, N; Niruntraporn, S; Kongkaew, C (September 2007). "The efficacy of aloe vera used for burn wound healing: a systematic review". Burns. 33 (6): 713–8. doi:10.1016/j.burns.2006.10.384. PMID 17499928.
- ↑ Bahramsoltani, R; Farzaei, MH; Rahimi, R (September 2014). "Medicinal plants and their natural components as future drugs for the treatment of burn wounds: an integrative review". Archives of Dermatological Research. 306 (7): 601–17. doi:10.1007/s00403-014-1474-6. PMID 24895176. S2CID 23859340.
- ↑ 81.0 81.1 Juckett, G; Hartman-Adams, H (August 2009). "Management of keloids and hypertrophic scars". American Family Physician. 80 (3): 253–60. PMID 19621835.
- ↑ Turkington, Carol; Dover, Jeffrey S; Cox, Birck (2007). The encyclopedia of skin and skin disorders (3rd ed.). New York, NY: Facts on File. p. 64. ISBN 978-0-8160-7509-6. เก็บจากแหล่งเดิมเมื่อ 2016-05-18.
- ↑ 83.0 83.1 National Burn Repository, Pg. 10
- ↑ Fleisman, Ross J; Ma, O John (2016). "Chapter 255: Trauma in the Elderly". ใน Tintinalli, Judith E.; Stapczynski, J. Stephan; Ma, O. John; Yealy, Donald M.; Meckler, Garth D.; Cline, David M. (บ.ก.). Tintinalli’s Emergency Medicine: A Comprehensive Study Guide (8th ed.). New York, NY: McGraw-Hill Education. p. 1689. ISBN 978-0071794763.
{{cite book}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ King, Christopher; Henretig, Fred M.; King, Brent R.; Loiselle, John; Ruddy, Richard M.; Wiley II, James F., บ.ก. (2008). Textbook of pediatric emergency procedures (2nd ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 1077. ISBN 978-0-7817-5386-9. เก็บจากแหล่งเดิมเมื่อ 2016-05-22.
- ↑ 86.0 86.1 Roberts, Michael C. (2009). Handbook of pediatric psychology (4th ed.). New York: Guilford. p. 421. ISBN 978-1-60918-175-8. เก็บจากแหล่งเดิมเมื่อ 2016-04-30.
- ↑ "WHO Disease and injury country estimates". World Health Organization. 2009. เก็บจากแหล่งเดิมเมื่อ 2009-11-11. สืบค้นเมื่อ 2009-11-11.
- ↑ GBD 2013 Mortality Causes of Death Collaborators (January 2015). "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 385 (9963): 117–71. doi:10.1016/s0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
{{cite journal}}:|author1=มีชื่อเรียกทั่วไป (help) - ↑ Lozano, R; Naghavi, M; Foreman, K; Lim, S; Shibuya, K; Aboyans, V; และคณะ (December 2012). "Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2095–128. doi:10.1016/S0140-6736(12)61728-0. hdl:10536/DRO/DU:30050819. PMID 23245604. S2CID 1541253.
- ↑ Edlich, RF; Farinholt, HM; Winters, KL; Britt, LD; Long, WB (2005). "Modern concepts of treatment and prevention of electrical burns". Journal of Long-Term Effects of Medical Implants. 15 (5): 511–32. doi:10.1615/jlongtermeffmedimplants.v15.i5.50. PMID 16218900.
- ↑ 91.0 91.1 91.2 Ahuja, RB; Bhattacharya, S (August 2004). "Burns in the developing world and burn disasters". BMJ. 329 (7463): 447–9. doi:10.1136/bmj.329.7463.447. PMC 514214. PMID 15321905.
- ↑ Gupta (2003). Textbook of Surgery. Jaypee Brothers Publishers. p. 42. ISBN 978-81-7179-965-7. เก็บจากแหล่งเดิมเมื่อ 2016-04-27.
- ↑ Pećanac, M; Janjić, Z; Komarcević, A; Pajić, M; Dobanovacki, D; Misković, SS (2013). "Burns treatment in ancient times". Medicinski Pregled. 66 (5–6): 263–7. doi:10.1016/s0264-410x(02)00603-5. PMID 23888738.
- ↑ 94.0 94.1 Song, David (2012-09-05). Plastic surgery (3rd ed.). Edinburgh: Saunders. p. 393.e1. ISBN 978-1-4557-1055-3. เก็บจากแหล่งเดิมเมื่อ 2016-05-02.
- ↑ Wylock, Paul (2010). The life and times of Guillaume Dupuytren, 1777-1835. Brussels: Brussels University Press. p. 60. ISBN 978-90-5487-572-7. เก็บจากแหล่งเดิมเมื่อ 2016-05-16.
อ้างอิงอื่น ๆ
[แก้]- National Burn Repository (PDF). American Burn Association. 2012. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2016-03-03. สืบค้นเมื่อ 2013-04-20.
แหล่งข้อมูลอื่น
[แก้]| การจำแนกโรค | |
|---|---|
| ทรัพยากรภายนอก |
- Parkland Formula เก็บถาวร 2016-11-03 ที่ เวย์แบ็กแมชชีน
- "Burns". MedlinePlus. U.S. National Library of Medicine.

