โรคนิ่วไต
| โรคนิ่วไต (Kidney stone disease) | |
|---|---|
| ชื่ออื่น | Urolithiasis, kidney stone, renal calculus, nephrolith, kidney stone disease[1] |
 | |
| นิ่วไตขนาด 8 มิลลิเมตร | |
| สาขาวิชา | วิทยาทางเดินปัสสาวะ วักกวิทยา |
| อาการ | ปวดหลังหรือปวดท้องส่วนล่างอย่างรุนแรง เลือดออกในปัสสาวะ อาเจียน[2] |
| สาเหตุ | ปัจจัยทางพันธุกรรมและสิ่งแวดล้อม[2] |
| วิธีวินิจฉัย | อาศัยอาการ การตรวจปัสสาวะ และภาพฉายรังสี[2] |
| โรคอื่นที่คล้ายกัน | หลอดเลือดแดงในช่องท้องโป่งพอง (Abdominal aortic aneurysm), ถุงยื่นในลำไส้ใหญ่อักเสบ (diverticulitis), ไส้ติ่งอักเสบ, กรวยไตอักเสบ[3] |
| การป้องกัน | ทานของเหลวให้ถ่ายปัสสาวะมากกว่า 2 ลิตรทุก ๆ วัน[4] |
| การรักษา | ยาแก้ปวด, การใช้คลื่นเสียงนอกกายสลายนิ่ว (extracorporeal shock wave lithotripsy), การส่องกล้องท่อไต (ureteroscopy), การผ่าตัดนิ่วผ่านผิวหนัง (percutaneous nephrolithotomy)[2] |
| ความชุก | 22.1 ล้าน (พ.ศ. 2558)[5] |
| การเสียชีวิต | 16,100 (พ.ศ. 2558)[6] |
โรคนิ่วไต (อังกฤษ: kidney stone disease, urolithiasis) เป็นก้อนวัสดุแข็งที่เกิดในทางเดินปัสสาวะ[2] นิ่วไตปกติจะเกิดในไตแล้วออกจากร่างกายผ่านปัสสาวะ[2] โดยก้อนเล็ก ๆ อาจจะผ่านออกโดยไม่มีปัญหาอะไร[2] แต่ถ้าใหญ่เกินกว่า 5 มิลลิเมตร ก็อาจขวางท่อไตมีผลให้เจ็บอย่างรุนแรงที่หลังหรือท้องส่วนล่าง[2][7] นิ่วยังอาจทำให้เลือดออกในปัสสาวะ ทำให้อาเจียน หรือทำให้เจ็บเมื่อถ่ายปัสสาวะ (dysuria)[2] คนไข้ประมาณครึ่งหนึ่งจะเกิดนิ่วอีกภายใน 10 ปี[8]
นิ่วโดยมากมีเหตุจากพันธุกรรมและสิ่งแวดล้อม[2] ปัจจัยเสี่ยงรวมทั้งระดับแคลเซียมสูงในปัสสาวะ (hypercalciuria) โรคอ้วน อาหารบางชนิด ยาบางชนิด การทานแคลเซียมเป็นอาหารเสริม ระดับฮอร์โมนพาราไทรอยด์เกินในเลือด (hyperparathyroidism) โรคเกาต์ และดื่มน้ำไม่พอ[2][8] นิ่วจะเกิดในไตเมื่อแร่ในปัสสาวะเข้มข้นมาก[2] การวินิจฉัยปกติจะอาศัยอาการ การตรวจปัสสาวะ และภาพฉายรังสี[2] โดยการตรวจเลือดอาจมีประโยชน์[2] นิ่วมักจะจัดกลุ่มตามตำแหน่งที่อยู่ คือ nephrolithiasis (ในไต) ureterolithiasis (ในท่อไต) cystolithiasis (ในกระเพาะปัสสาวะ) หรือโดยองค์ประกอบของนิ่ว เช่น แคลเซียมออกซาเลต (calcium oxalate), กรดยูริก, สตรูไวท์ (struvite), ซิสทีน (cystine) เป็นต้น[2]
คนไข้ที่มีนิ่วสามารถป้องกันโดยดื่มน้ำให้ผลิตปัสสาวะมากกว่า 2 ลิตรต่อวัน[4] ถ้ายังไม่พอ อาจทานยาไทอะไซด์ (thiazide), ไซเตรต (citrate, กรดไซตริก) หรืออัลโลพิวรีนอล (allopurinol)[4] คนไข้ควรเลี่ยงดื่มน้ำอัดลม (เช่น โคลา)[4] ถ้านิ่วไม่มีอาการ ก็ไม่จำเป็นต้องรักษา[2] ไม่เช่นนั้นแล้ว ยาแก้ปวดเป็นการรักษาเบื้องต้น โดยใช้ยาเช่น ยาแก้อักเสบชนิดไม่ใช่สเตอรอยด์ (NSAID) หรือโอปิออยด์[7][9] นิ่วที่ใหญ่เพิ่มขึ้นอาจขับออกได้โดยใช้ยา tamsulosin[10] หรืออาจต้องปฏิบัติการอื่น ๆ เช่น การใช้คลื่นเสียงนอกกายสลายนิ่ว (extracorporeal shock wave lithotripsy), การส่องกล้องท่อไต (ureteroscopy), หรือการผ่าตัดนิ่วผ่านผิวหนัง (percutaneous nephrolithotomy)[2]
คนทั่วโลกประมาณ 1-15% จะมีนิ่วไตในช่วงหนึ่งของชีวิต[8] ในปี 2558 มีคนไข้ 22.1 ล้านราย[5] ทำให้เสียชีวิต 16,100 ราย[6] เป็นโรคที่สามัญยิ่งขึ้นในโลกตะวันตกตั้งแต่ช่วงคริสต์ทศวรรษ 1970[8] โดยทั่วไป ชายจะเป็นมากกว่าหญิง[2] นิ่วไตเป็นโรคที่ปรากฏตลอดประวัติศาสตร์มนุษย์ โดยมีการกล่าวถึงการผ่าตัดเพื่อเอาออกเริ่มตั้งแต่ 600 ปีก่อน ค.ศ.[1]
อาการ[แก้]

ลักษณะเฉพาะของนิ่วที่ขวางท่อไตหรือกรวยไตก็คือ ความเจ็บปวดรุนแรงแบบเป็น ๆ หาย ๆ ที่แผ่ไปจากเอวไปยังบริเวณขาหนีบหรือขาอ่อนด้านใน[11] อาการปวดนิ่วไตบ่อยครั้งกล่าวว่า เป็นความรู้สึกเจ็บปวดที่สุดอย่างหนึ่งของมนุษย์[12] อาการปวดจากนิ่วไตมักจะเกิดร่วมกับการปวดปัสสาวะ ความกระสับกระส่าย เลือดในปัสสาวะ เหงื่อออก คลื่นไส้ และอาเจียน ความปวดจะเกิดเป็นระลอก ๆ ครั้งละ 20-60 นาที โดยมีเหตุจากการหดเร็งของท่อไตเนื่องกับการบีบรูด (peristalsis) เพื่อจะขับนิ่วออก[11]
ความสัมพันธ์เมื่อเป็นตัวอ่อนระหว่างทางเดินปัสสาวะ ระบบสืบพันธุ์ และทางเดินอาหาร เป็นมูลฐานของการแผ่ความเจ็บปวดไปยังอวัยวะเพศ และของความคลื่นไส้อาเจียนที่สามัญในโรคนิ่วปัสสาวะ[13] อาการ postrenal azotemia คือ เลือดขาออกจากไตมีไนโตรเจนมากเกิน และไตเสื่อมแบบบวมน้ำ (hydronephrosis) จะเกิดเมื่อมีการขัดปัสสาวะที่ไหลออกจากท่อไตท่อหนึ่งหรือทั้งสอง[14] ความเจ็บปวดที่ส่วนล่างด้านซ้ายของหลัง/ท้อง บางครั้งจะสับสนกับอาการถุงยื่นอักเสบ (diverticulitis) เพราะลำไส้ใหญ่ส่วนคด (sigmoid) จะซ้อนทับอยู่กับท่อไต และตำแหน่งที่เจ็บอาจกำหนดให้ถูกที่ได้ยากเพราะอวัยวะเหล่านี้อยู่ใกล้กัน
ปัจจัยเสี่ยง[แก้]
ภาวะขาดน้ำเนื่องจากดื่มน้ำน้อยเป็นปัจจัยเสี่ยงสำคัญในการเกิดนิ่ว[11][15] โรคอ้วนก็เป็นปัจจัยเสี่ยงด้วย
การทานอาหารมากที่มีโปรตีนสัตว์[11] โซเดียม น้ำตาลทราย ฟรักโทส น้ำเชื่อมข้าวโพดที่มีฟรักโทสสูง[16] ออกซาเลต[17] น้ำองุ่น และน้ำแอปเปิล อาจเพิ่มความเสี่ยงการเกิดนิ่วไต[15] นิ่วไตยังอาจเป็นผลของอาการทางเมแทบอลิซึมอย่างใดอย่างหนึ่ง เช่น ภาวะกรดเกินเหตุปลายหลอดไตฝอย (distal renal tubular acidosis)[18], Dent's disease[19], ภาวะฮอร์โมนพาราไทรอยด์เกินในเลือด (hyperparathyroidism)[20], ภาวะออกซาเลตเกินในปัสสาวะหลัก (primary hyperoxaluria)[21], หรือ medullary sponge kidney คนไข้ที่มีนิ่วไต 3-20% จะมีโรค medullary sponge kidney[22][23] และนิ่วไตก็สามัญในคนไข้ Crohn's disease[24] ซึ่งเป็นโรคที่สัมพันธ์กับทั้งภาวะออกซาเลตเกินในปัสสาวะและการดูดซึมแมกนีเซียมที่ผิดปกติ[25]
คนไข้ที่มีนิ่วไตอีกอาจควรตรวจคัดกรองโรคเหล่านั้น ซึ่งปกติจะทำภายใน 24 ชม. หลังเก็บปัสสาวะ คือจะตรวจวิเคราะห์ปัสสาวะหาเหตุต่าง ๆ ที่ช่วยสร้างนิ่ว[14]

แคลเซียมออกซาเลต[แก้]
แคลเซียมเป็นองค์ประกอบอย่างหนึ่งของโรคนิ่วไตประเภทที่สามัญที่สุดในมนุษย์ คือแบบแคลเซียมออกซาเลต งานศึกษาบางงานแสดงว่า บุคคลที่ทานแคลเซียมหรือวิตามินดีเป็นอาหารเสริม จะเสี่ยงเกิดนิ่วไตสูงกว่า ในสหรัฐอเมริกา การเกิดนิ่วเคยใช้เป็นตัวบ่งชี้ว่าทานแคลเซียมมากเกิน[26]
ในต้นคริสต์ทศวรรษ 1990 งานศึกษาในโครงการริเริ่มสุขภาพหญิง (Women's Health Initiative) ในสหรัฐพบว่า หญิงหลังหมดประจำเดือนที่บริโภคอาหารเสริมคือแคลเซียมเป็นจำนวน 1,000 มิลลิกรัม และวิตามินดี 400 IU ต่อวันเป็นเวลา 7 ปีจะเสี่ยงเกิดนิ่วไต 17% สูงกว่าหญิงที่ทานยาหลอก[27] และโครงการศึกษาสุขภาพพยาบาล (Nurses' Health Study) ก็แสดงความสัมพันธ์ระหว่างการบริโภคอาหารเสริมคือแคลเซียมและการเกิดนิ่วไต[17]
แต่ไม่เหมือนกับอาหารเสริม การบริโภคอาหารปกติที่มีแคลเซียมสูงดูเหมือนจะไม่เป็นเหตุให้เกิดนิ่วไต และจริง ๆ อาจช่วยป้องกันนิ่ว[17][27] นี่อาจเกี่ยวกับบทบาทของแคลเซียมในการเข้ายึดกับออกซาเลตที่ผ่านทางเดินอาหาร เมื่อปริมาณแคลเซียมลดลง ปริมาณออกซาเลตที่สามารถดูดซึมเข้าในเลือดก็จะเพิ่มขึ้น และไตก็จะต้องขับออกซาเลตออกทางปัสสาวะมากขึ้น ในปัสสาวะ ออกซาเลตเป็นตัวเสริมแคลเซียมออกซาเลตให้ตกผลึกโดยมีฤทธิ์แรงกว่าแคลเซียมประมาณ 15 เท่า
งานปี ค.ศ. 2004 พบว่า อาหารที่มีแคลเซียมต่ำสัมพันธ์กับความเสี่ยงทั่วไปในการเกิดนิ่วไตที่สูงกว่า[28] แต่สำหรับบุคคลส่วนมาก ปัจจัยเสี่ยงอื่น ๆ ต่อนิ่วไต เช่น การทานออกซาเลตในอาหารมาก ดื่มน้ำน้อย จะสำคัญกว่าการทานแคลเซียม[29]
อิเล็กโทรไลต์อื่น ๆ[แก้]
แคลเซียมไม่ใช่อิเล็กโทรไลต์ชนิดเดียวที่มีอิทธิพลต่อการเกิดนิ่วไต ยกตัวอย่างเช่น เพราะเพิ่มการขับแคลเซียมออกทางปัสสาวะ การทานโซเดียมมากอาจเพิ่มความเสี่ยงการเกิดนิ่ว[17] การดื่มน้ำที่เติมฟลูออไรด์อาจเพิ่มความเสี่ยงการเกิดนิ่วโดยกลไกคล้าย ๆ กัน แม้จำเป็นต้องมีงานศึกษาทางวิทยาการระบาดเพิ่มขึ้นเพื่อกำหนดว่า ฟลูออไรด์ในน้ำดื่มสัมพันธ์กับความชุกนิ่วไตที่เพิ่มขึ้นหรือไม่[30] การทานโพแทสเซียมมากดูเหมือนจะลดความเสี่ยงการเกิดนิ่ว เพราะโพแทสเซียมเสริมการขับไซเตรตออกทางปัสาสวะ ซึ่งเป็นสารยับยั้งการตกผลึกของแคลเซียม[ต้องการอ้างอิง] นิ่วไตมีโอกาสเกิดและใหญ่ขึ้นสูง ถ้าบุคคลทานแมกนีเซียมน้อย เพราะแมกนีเซียมห้ามการเกิดนิ่ว[31]
โปรตีนสัตว์[แก้]
อาหารแบบคนตะวันตกปกติจะมีโปรตีนสัตว์ในสัดส่วนสูง การบริโภคโปรตีนสัตว์จะสร้างภาวะกรดที่เพิ่มการขับแคลเซียมและกรดยูริกออกทางปัสสาวะพร้อมทั้งลดไซเตรต การถ่ายออกทางปัสสาวะสารที่เกินต่าง ๆ เนื่องจากโปรตีนสัตว์ รวมทั้งกรดอะมิโนแบบมีกำมะถัน (เช่น cysteine และ methionine) กรดยูริก และเมแทบอไลต์ที่เป็นกรดอื่น ๆ จะทำให้ปัสสาวะเป็นกรด ซึ่งเสริมให้เกิดนิ่วไต[32] การขับไซเตรตออกทางปัสสาวะต่ำก็สามัญกว่าในบุคคลที่ทานโปรตีนสัตว์มาก เทียบกับคนทานเจที่มักจะขับไซเตรตออกทางปัสสาวะสูงกว่า[17] และการมีไซเตรตในปัสสาวะต่ำ ก็เสริมการเกิดนิ่วไตด้วย[32]
วิตามิน[แก้]
หลักฐานที่สัมพันธ์การทานอาหารเสริมคือวิตามินซีกับอัตราการมีนิ่วไตมากขึ้นยังไม่สามารถสรุปได้[33] แม้การทานวิตามินซีเกินแต่ละวันอาจเพิ่มความเสี่ยงการเกิดนิ่วแบบแคลเซียมออกซาเลต แต่จริง ๆ นี่พบน้อยมาก ความสัมพันธ์ระหว่างการทานวิตามินดีกับนิ่วไตก็ไม่สำคัญด้วย การทานวิตามินดีเกินอาจเพิ่มความเสี่ยงการเกิดนิ่วโดยเพิ่มการดูดซึมแคลเซียมของลำไส้ แต่การทานวิตามินแก้การขาดก็ไม่เพิ่ม[17]
อื่น ๆ[แก้]
ไม่มีข้อมูลที่สรุปความสัมพันธ์โดยเป็นเหตุผลระหว่างการดื่มแอลกอฮอล์กับนิ่วไต แต่ก็มีสมมติฐานว่า พฤติกรรมบางอย่างที่สัมพันธ์กับการดื่มเหล้าบ่อย ๆ หรือมาก สามารถทำให้ขาดน้ำ ซึ่งก็จะนำไปสู่การเกิดนิ่วไต สมาคมวิทยาทางเดินปัสสาวะอเมริกันพยากรณ์ว่า ปรากฏการณ์โลกร้อนจะเพิ่มความชุกโรคนิ่วไตในสหรัฐอเมริกาโดยขยายพื้นที่ที่เรียกว่า "เขตโรคนิ่ว" ทางใต้ของสหรัฐ[34]
คนไข้โรคที่ผลิตลิมโฟไซต์มากเกิน (lymphoproliferative disorders) หรือที่ไขกระดูกผลิตเซลล์มากเกิน (myeloproliferative disorders) ผู้รักษาด้วยเคมีบำบัด 1.8% จะเกิดนิ่วไตที่มีอาการ[35]

พยาธิสรีรวิทยา[แก้]
ภาวะไซเตรตในปัสสาวะต่ำ (Hypocitraturia)[แก้]
ภาวะไซเตรตในปัสสาวะต่ำ (Hypocitraturia) หรือการขับไซเตรตทางปัสสาวะต่ำ คือน้อยกว่า 320 มิลลิกรัมต่อวัน อาจทำให้เกิดนิ่วไตในกรณีถึง 2/3 ฤทธิ์ป้องกันของไซเตรตมีกลไกหลายอย่าง คือ ไซเตรตจะลดความอิ่มตัวเกินของเกลือแคลเซียม โดยสร้างคอมเพล็กซ์กับไอออนแคลเซียมที่ละลายน้ำได้ และยับยั้งการรวมตัวและการเติบโตของผลึก การรักษาด้วยโพแทสเซียมไซเตรต (potassium citrate) หรือแมกนีเซียมโพแทสเซียมไซเตรต (magnesium potassium citrate) จึงมักใช้เพิ่มไซเตรตในปัสสาวะและลดอัตราการเกิดนิ่ว[36]
ความอิ่มตัวเกินของปัสสาวะ[แก้]
เมื่อปัสสาวะถึงความอิ่มตัวยวดยิ่ง (supersaturation) คือเมื่อปัสสาวะมีสารละลายเกินกว่าที่มันจะละลายได้ พร้อมกับสารที่ก่อผลึก ตัวล่อผลึกก็อาจเกิดผ่านกระบวนการ nucleation[22] โดยกระบวนการแบบ heterogeneous nucleation ที่มีผิวแข็งให้ผลึกเติบโตได้ จะเป็นไปได้เร็วกว่า homogeneous nucleation ที่ผลึกต้องโตขึ้นในของเหลวที่ไม่มีผิวแข็ง เพราะใช้พลังงานน้อยกว่า คือโดยยึดกับเซลล์ที่ผิวของปุ่มไต (renal papilla) ตัวล่อผลึกจะสามารถโตและงอกเป็นก้อนใหญ่ โดยขึ้นอยู่กับองค์ประกอบทางเคมีของผลึก กระบวนการก่อผลึกอาจเป็นไปเร็วกว่าเมื่อความเป็นกรดของปัสสาวะสูงหรือต่ำกว่าปกติ[37]
ความอิ่มตัวเกินของปัสสาวะร่วมกับการมีสารประกอบก่อผลึกจะขึ้นอยู่กับค่า pH ยกตัวอย่างเช่น ที่ pH 7.0 ความละลายได้ของกรดยูริกในปัสสาวะอยู่ที่ 158 มิลลิกรัม/100 มิลลิลิตร ถ้าลดค่าเหลือ 5.0 ความละลายได้จะลดลงเหลือน้อยกว่า 8 mg/100 ml การเกิดนิ่วกรดยูริกจะต้องมีทั้งกรดยูริกเกินในปัสสาวะ (hyperuricosuria) และค่า pH ของปัสสาวะที่ต่ำ ภาวะกรดยูริกเกินในปัสสาวะอย่างเดียวไม่สัมพันธ์กับการเกิดนิ่วกรดยูริกถ้าค่า pH ของปัสสาวะเป็นด่าง[38] ความอิ่มตัวเกินของปัสสาวะจึงเป็นปัจจัยที่จำเป็นแต่ไม่เพียงพอให้เกิดนิ่ว[22]
ความอิ่มตัวเกินน่าจะเป็นเหตุมูลฐานของนิ่วแบบกรดยูริกและนิ่วแบบซิสทีน แต่นิ่วแคลเซียม (โดยเฉพาะแบบแคลเซียมออกซาเลต) อาจมีเหตุที่ซับซ้อนกว่า[39]
สารยับยั้งการเกิดนิ่ว[แก้]
ปัสสาวะปกติจะมีสารคีเลชัน เช่น ไซเตรต ที่ยับยั้งกระบวนการ nucleation ยับยั้งการเติบโตและการรวมตัวของผลึกที่มีแคลเซียม สารยับยั้งธรรมชาติอื่น ๆ รวมทั้ง calgranulin ซึ่งเป็นโปรตีนกลุ่ม S-100 ที่จับแคลเซียม, โปรตีน Tamm-Horsfall, ไกลโคสะมิโนไกลแคน, uropontin ซึ่งเป็นรูปแบบหนึ่งของ osteopontin, nephrocalcin ซึ่งเป็นไกลโคโปรตีนที่เป็นกรด, prothrombin F1 peptide, และ bikunin แม้กลไกทางเคมีชีวิภาพของสารเหล่านี้ยังไม่ชัดเจน แต่เมื่อมีต่ำกว่าปกติ นิ่วสามารถเกิดจากผลึกที่รวมตัวกัน[40]
การทานอาหารที่มีแมกนีเซียมและไซเตรตเพียงพอ จะห้ามการเกิดของนิ่วแบบแคลเซียมออกซาเลตและแคลเซียมฟอสเฟต นอกจากนั้น แมกนีเซียมและไซเตรตยังทำงานร่วมกันเพื่อห้ามนิ่วไต ประสิทธิผลของแมกนีเซียมในการยับยั้งการเกิดและการเติบโตของนิ่วจะขึ้นอยู่กับปริมาณที่บริโภค[17][31][41]
การวินิจฉัย[แก้]
การวินิจฉัยว่ามีนิ่วไตจะขึ้นอยู่กับประวัติคนไข้ การตรวจร่างกาย การตรวจปัสสาวะ และภาพรังสี[42] ส่วนการวินิจฉัยทางคลินิก (ที่ไม่ได้อาศัยการทดสอบเพื่อวินิจฉัย) จะขึ้นอยู่กับตำแหน่งและความรุนแรงของความเจ็บ ซึ่งปกติจะเป็น ๆ หาย ๆ เป็นระลอก ๆ โดยหลังจะปวดถ้านิ่วอุดท่อไต[43] การตรวจร่างกายอาจพบไข้และการเจ็บที่ไต (จุดระหว่างซี่โครงกับกระดูกสันหลัง) ในข้างที่มีปัญหา[42]
ภาพรังสี[แก้]
ในผู้ที่มีประวัติเกี่ยวกับนิ่ว ผู้ที่มีอายุน้อยกว่า 50 ปี และมีอาการของนิ่วโดยไม่มีอาการน่าเป็นห่วงอย่างอื่น ๆ ไม่จำเป็นต้องเอกซเรย์คอมพิวเตอร์ (helical CT scan)[44] เด็กก็ไม่แนะนำให้เอกซเรย์คอมพิวเตอร์ด้วย[45]
ไม่เช่นนั้นแล้ว การถ่ายเอกซเรย์คอมพิวเตอร์แบบ helical CT scan โดยไม่ใช้สารเปรียบต่าง และมีภาพตัดขนาด 5 มม. เป็นวิธีประเมินทางภาพรังสีที่ดีสำหรับคนไข้ที่สงสัยว่ามีโรคนิ่วไต[13][42][46][47][7] นิ่วทุกอย่างจะสามารถเห็นได้ในเอกซเรย์คอมพิวเตอร์ ยกเว้นนิ่วน้อยมากที่ประกอบด้วยส่วนตกค้างของยาบางชนิดในปัสสาวะ[48] เช่นที่มาจากอินดินาเวียร์ นิ่วที่มีแคลเซียมค่อนข้างจะทึบต่อรังสี และสามารถเห็นในภาพเอกซเรย์ธรรดาของท้องซึ่งรวมไต ท่อไต และกระเพาะปัสสาวะ (KUB)[48] นิ่วไตประมาณ 60% จะทึบรังสี[46][49] โดยทั่วไป นิ่วแบบแคลเซียมฟอสเฟตจะทึบที่สุด ตามด้วยแบบแคลเซียมออกซาเลตและแบบแอมโมเนียมแมกนีเซียมฟอสเฟต นิ่วแบบซิสทีนจะมองเห็นแค่ลาง ๆ เทียบกับนิ่วกรดยูริกที่โปร่งรังสี[50]
เมื่อไม่สามารถใช้เอกซเรย์คอมพิวเตอร์ ภาพรังสีทางเดินปัสสาวะ (intravenous pyelogram) อาจใช้เพื่อยืนยันวินิจฉัยว่ามีโรคนิ่วปัสสาวะ (urolithiasis) โดยฉีดสารเปรียบต่าง (radiocontrast) แล้วจึงถ่ายเอกซเรย์ (KUB) นิ่วปัสสาวะ (urolith) ที่มีในไต ท่อไต หรือกระเพาะปัสสาวะอาจมองเห็นได้ดีกว่าโดยใช้วิธีนี้
นิ่วยังสามารถเห็นได้โดย retrograde pyelogram ทำโดยฉีดสารเปรียบต่างคล้าย ๆ กันเข้าโดยตรงที่รูส่วนปลายของท่อไต (จุดที่ท่อไตมาสุดที่กระเพาะปัสสาวะ)[46]
ภาพคลื่นเสียงความถี่สูงของไต (Renal ultrasonograph) บางครั้งมีประโยชน์ เพราะให้รายละเอียดเกี่ยวกับโรคไตเสื่อมแบบบวมน้ำ (hydronephrosis) ซึ่งแสดงนัยว่า นิ่วขัดการไหลออกของปัสสาวะ[48] นิ่วที่โปร่งรังสี ซึ่งไม่ปรากฏบนฟิล์มเอกซ์เรย์ KUB อาจเห็นได้ในภาพคลื่นเสียงความถี่สูง ประโยชน์อื่น ๆ ของวิธีนี้รวมทั้งมีค่าใช้จ่ายต่ำและไม่ต้องฉายรังสี ภาพเช่นนี้สามารถใช้ตรวจนิ่วในสถานการณ์ที่ไม่ควรใช้เอกซเรย์ธรรมดาหรือเอกซเรย์คอมพิวเตอร์ เช่น ในเด็กหรือหญิงตั้งครรภ์
แม้จะมีประโยชน์เยี่ยงนี้ แต่โดยปี ค.ศ. 2009 ภาพคลื่นเสียงความถี่สูงก็ไม่ได้พิจารณาว่าสามารถแทนเอกซเรย์คอมพิวเตอร์ที่ไม่ใช้สารเปรียบต่าง (noncontrast helical CT scan) เพื่อวินิจฉัยโรคนิ่วไตในเบื้องต้น[47] เหตุผลหลักก็คือ เมื่อเทียบกับเอกซเรย์คอมพิวเตอร์ ภาพคลื่นเสียงความถี่สูงของไตมักพลาดการตรวจจับนิ่วเล็ก ๆ (โดยเฉพาะนิ่วท่อไต) และความผิดปกติสำคัญอื่น ๆ ที่อาจเป็นเหตุของอาการ[11] งานศึกษาปี 2014 ยืนยันว่า การบันทึกด้วยคลื่นเสียงความถี่สูงเมื่อเทียบกับเอกซเรย์คอมพิวเตอร์เพื่อวินิจฉัยในเบื้องต้น ช่วยให้ประสบกับรังสีน้อยกว่าโดยไม่มีผลเสียในด้านอื่น ๆ รวมทั้งสมรรถภาพในการวินิจฉัยคนไข้ความเสี่ยงสูงผู้มีภาวะแทรกซ้อน[51]

การทดสอบในห้องปฏิบัติการ[แก้]
การทดสอบในห้องปฏิบัติการที่มักทำรวมทั้ง[42][47][48][52]
- การตรวจปัสสาวะด้วยกล้องจุลทรรศน์ ซึ่งอาจเห็นเม็ดเลือดแดง, แบคทีเรีย, เม็ดเลือดขาว, Urinary cast, และผลึกนิ่ว
- การเพาะเชื้อในปัสสาวะเพื่อระบุเชื้อโรคที่มีในทางเดินปัสสาวะ และตรวจดู (เช่นโดย Kirby-Bauer antibiotic testing) ว่าเชื้อโรคเหล่านี้ทนยาปฏิชีวนะโดยเฉพาะ ๆ ได้ดีแค่ไหน
- การตรวจนับเม็ดเลือดอย่างสมบูรณ์เพื่อดูว่า แกรนูโลไซต์คือ neutrophil เพิ่มขึ้นหรือไม่ ซึ่งเป็นตัวบ่งการติดเชื้อ ดังที่พบในนิ่วแบบสตรูไวท์
- การตรวจการทำหน้าที่ของไตเพื่อหาภาวะแคลเซียมสูงเกินในเลือด (hypercalcemia)
- การเก็บปัสสาวะตลอด 24 ชม. เพื่อวัดปริมาณต่อวันของปัสสาวะ แมกนีเซียม โซเดียม กรดยูริก แคลเซียม ไซเตรต ออกซาเลต และฟอสเฟต
- การเก็บนิ่ว (ด้วยถ้วยกรองเก็บนิ่วหรือเครื่องกรองธรรมดา) อาจมีประโยชน์ การวิเคราะห์ก้อนนิ่วทางเคมีสามารถแสดงองค์ประกอบ ซึ่งช่วยแนะแนวทางรักษาและป้องกัน
องค์ประกอบ[แก้]
| ประเภทนิ่ว | สัดส่วน | สถานการณ์ | สี | ความไวรังสี | รายละเอียด |
|---|---|---|---|---|---|
| Calcium oxalate | 80% | เมื่อปัสสาวะเป็นกรด (คือค่า pH ต่ำ)[53] | ดำ/น้ำตาลเข้ม | ทึบรังสี | ร่างกายเป็นผู้ผลิตออกซาเลตในปัสสาวะบางส่วน แม้แคลเซียมและออกซาเลตในอาหารจะมีบทบาท แต่ก็ไม่ใช่ปัจจัยเดียวต่อการเกิดนิ่วแบบแคลเซียมออกซาเลต ออกซาเลตพบในผัก ผลไม้ และถั่วหลายชนิด แคลเซียมจากกระดูกอาจมีบทบาทต่อการเกิดนิ่วไต |
| Calcium phosphate | 5-10% | เมื่อปัสสาวะเป็นด่าง (ค่า pH สูง) | ขาวหม่น | ทึบรังสี | มักจะใหญ่ขึ้นในปัสสาวะที่เป็นด่างโดยเฉพาะเมื่อมีแบคทีเรีย Proteus |
| กรดยูริก | 5-10% | เมื่อปัสสาวะเป็นกรดอย่างคงยืน | เหลือง/น้ำตาลแดง | โปร่งรังสี | อาหารที่สมบูรณ์ด้วยโปรตีนสัตว์และพิวรีน ซึ่งมีอยู่ตามธรรมชาติแต่มีมากในเครื่องใน ปลา และหอย |
| Struvite | 10-15% | ไตติดเชื้อ | ขาวสกปรก | ทึบรังสี | การป้องกันนิ่วแบบสตรูไวท์ขึ้นอยู่กับการไม่ติดเชื้อ อาหารไม่ปรากฏว่ามีผลต่อการเกิดนิ่วแบบสตรูไวท์ |
| Cystine | 1-2%[54] | ความผิดปกติทางพันธุกรรมที่มีน้อย | ชมพู/เหลือง | ทึบรังสี | ซิสทีนซึ่งเป็นกรดอะมิโน (คือหน่วยพื้นฐานในการประกอบโปรตีน) จะรั่วผ่านไตเข้าไปในปัสสาวะแล้วก่อผลึก |
| Xanthine[55] | น้อยมาก | แดงเหมือนอิฐ | โปร่งรังสี |



นิ่วแบบแคลเซียม[แก้]
โดยทิ้งขาด นิ่วไตชนิดที่สามัญที่สุดในโลกจะมีแคลเซียม ยกตัวอย่างเช่น นิ่วมีแคลเซียมจะเกิดในกรณีคนไข้นิ่ว 80% ทั้งหมดในสหรัฐอเมริกา ซึ่งปกติจะมีแคลเซียมออกซาเลตไม่ว่าจะโดยลำพังหรือโดยผสมกับแคลเซียมฟอสเฟต และอยู่ในรูปแบบของแร่อะพาไทต์หรือ brushite[22][40]
ปัจจัยต่าง ๆ ที่เสริมให้ออกซาเลตตกผลึกในปัสสาวะ เช่น ภาวะออกซาเลตเกินในปัสสาวะหลัก จะสัมพันธ์กับการเกิดนิ่วแบบแคลเซียมออกซาเลต[21] การเกิดนิ่วแบบแคลเซียมฟอสเฟตสัมพันธ์กับอาการต่าง ๆ เช่น ภาวะฮอร์โมนพาราไทรอยด์เกินในเลือด[20] และภาวะกรดเกินเหตุหลอดไตฝอย (renal tubular acidosis)[56] ออกซาเลตในปัสสาวะจะเพิ่มขึ้นในคนไข้ที่มีโรคทางเดินอาหารบางอย่างรวมทั้งโรคลำไส้อักเสบ (inflammatory bowel disease) เช่น Crohn disease หรือในคนไข้ที่ได้ผ่าตัดลำไส้เล็กออก หรือผ่าตัดเลี่ยงลำไส้เล็ก (small bowel bypass) แต่ก็จะเพิ่มขึ้นด้วยในคนไข้ที่บริโภคอาหารซึ่งมีออกซาเลตเพิ่มขึ้น (ที่มีในผักและถั่ว) ภาวะออกซาเลตเกินในปัสสาวะหลัก เป็นโรคพันธุกรรมแบบยีนด้อยในออโตโซมที่มีน้อยและปกติจะปรากฏตั้งแต่วัยเด็ก[57]
ผลึกแคลเซียมออกซาเลตในปัสสาวะจะปรากฏเป็นรูป "ซองจดหมาย" ในระดับจุลทรรศน์ ซึ่งอาจจะเป็นเหมือนดัมเบล (ลูกตุ้มน้ำหนัก) ได้ด้วย[57]
นิ่วแบบสตรูไวท์[แก้]
นิ่วปัสสาวะประมาณ 10-15% จะประกอบด้วยสตรูไวท์ (แอมโมเนียมแมกนีเซียมฟอสเฟต) โดยมีสูตร NH4MgPO4·6H2O[58] นิ่วแบบสตรูไวท์ (infection stone, urease stone, triple-phosphate stone) เกิดบ่อยที่สุดเมื่อติดเชื้อแบคทีเรียที่สลายยูเรียโดยใช้เอนไซม์ยูรีส (urease) เป็นแอมโมเนียและคาร์บอนไดออกไซด์ ซึ่งสร้างความเป็นด่างให้แก่ปัสสาวะ ทำให้มีสภาพเหมาะสมเพื่อเกิดนิ่วแบบสตรูไวท์
สิ่งมีชีวิตสามัญตามที่สกัดได้มากที่สุดก็คือ Proteus mirabilis, Proteus vulgaris, และ Morganella morganii และที่สามัญน้อยกว่ารวมทั้ง Ureaplasma urealyticum และบางสปีชีส์ของสกุล Providencia, Klebsiella, Serratia, และ Enterobacter
นิ่วแบบติดเชื้อเช่นนี้มักจะพบในบุคคลที่มีปัจจัยเสี่ยงให้ติดเชื้อในระบบทางเดินปัสสาวะ เช่นผู้บาดเจ็บที่ไขสันหลัง, ผู้มีกระเพาะปัสสาวะทำงานผิดปกติเหตุประสาท (neurogenic bladder dysfunction), ผู้ผ่านการผ่าตัดเปลี่ยนทางออกของปัสสาวะแบบ ileal conduit urinary diversion, ผู้มีปัสสาวะไหลย้อนเข้าท่อไต (vesicoureteral reflux), และผู้มีโรคทางเดินปัสสาวะแบบอุดตัน (obstructive uropathy) และก็ยังพบอย่างสามัญในคนไข้ที่มีโรคทางเมแทบอลิซึม เช่น ภาวะปัสสาวะมีแคลเซียมมากซึ่งไม่ทราบสาเหตุ, ภาวะฮอร์โมนพาราไทรอยด์เกินในเลือด, และโรคเกาต์ นิ่วเช่นนี้สามารถโตขึ้นอย่างรวดเร็ว มีรูปร่างคล้ายเขากวางที่จำเป็นต้องผ่าตัด เช่นด้วยการผ่านิ่วไตออกผ่านผิวหนัง (percutaneous nephrolithotomy) เพื่อรักษา[58] นิ่วแบบสตรูไวท์ (triple phosphate/magnesium ammonium phosphate) จะมีสัณฐานเป็น "ฝาโลงศพ" หากดูด้วยกล้องจุลทรรศน์[57]
นิ่วแบบกรดยูริก[แก้]
นิ่วประมาณ 5-10% ทั้งหมดเกิดจากกรดยูริก[18] คนไข้ที่มีโรคทางเมแทบอลิซึมรวมทั้งโรคอ้วน[17] อาจมีนิ่วแบบกรดยูริก แต่ก็อาจเกิดสัมพันธ์กับอาการต่าง ๆ ที่ก่อให้เกิดภาวะกรดยูริกเกินในปัสสาวะ (hyperuricosuria) โดยจะมีหรือไม่มีภาวะกรดยูริกเกินในเลือด (hyperuricemia) ก็ได้ และก็สามารถเกิดสัมพันธ์กับโรคทางเมแทบอลิซึมที่ทำให้ปัสสาวะเป็นกรดเกิน ซึ่งทำให้กรดยูริกตกผลึก
การวินิจฉัยโรคนิ่วปัสสาวะ (urolithiasis) เนื่องจากกรดยูริกจะอาศัยการมีนิ่วที่โปร่งรังสีเมื่อปัสสาวะเป็นกรดอย่างคงยืน บวกกับการพบผลึกกรดยูริกในตัวอย่างปัสสาวะที่ยังใหม่อยู่[59] ดังที่กล่าวถึงมาก่อน (ในส่วนเกี่ยวกับนิ่วแบบแคลเซียมออกซาเลต) คนไข้ที่มีโรคลำไส้อักเสบ (เช่น Crohn's disease, ulcerative colitis) มักจะมีภาวะออกซาเลตเกินในปัสสาวะและเกิดนิ่วออกซาเลต แต่ก็มักจะเกิดนิ่วแบบกรดยูริก/ยูเรตด้วย นิ่วแบบยูเรตจะสามัญเป็นพิเศษหลังการผ่าตัดลำไส้ใหญ่
นิ่วแบบกรดยูริกอาจปรากฏเป็นผลึกหลายรูปแบบ ปกติเหมือนเพชร อาจเป็นรูปสี่เหลี่ยมหรือเป็นแท่ง[57]
คนไข้ภาวะกรดยูริกเกินในปัสสาวะสามารถรักษาด้วยาอัลโลพิวรีนอลซึ่งลดการเกิดยูเรต การทำปัสสาวะให้เป็นด่างก็อาจช่วยในกรณีนี้ด้วย
แบบอื่น ๆ[แก้]
ผู้ที่มีความผิดพลาดทางเมแทบอลิซึมซึ่งมีน้อยบางอย่าง มักสะสมวัสดุที่สร้างผลึกในปัสสาวะ ยกตัวอย่างเช่น คนไข้ภาวะปัสสาวะมีซิสทีน (cystinuria), cystinosis, และ Fanconi syndrome อาจเกิดนิ่วที่ประกอบด้วยซิสทีน นิ่วแบบซิสทีนสามารถรักษาด้วยการทำปัสสาวะให้เป็นด่างและการจำกัดโปรตีนในอาหาร
คนไข้ภาวะปัสสาวะมีแซนทีน บ่อยครั้งจะเกิดนิ่วที่ประกอบด้วยแซนทีน คนไข้ adenine phosphoribosyltransferase deficiency อาจเกิดนิ่วแบบ 2,8-dihydroxyadenine[60] คนไข้ alkaptonuria จะเกิดนิ่วแบบ homogentisic acid และคนไข้ iminoglycinuria จะเกิดนิ่วแบบไกลซีน, แบบ proline, และแบบ hydroxyproline[61][62]
โรคนิ่วปัสสาวะยังเกิดเมื่อใช้ยารักษา โดยผลึกของยาจะเกิดภายในทางเดินระบบไตสำหรับบางคนที่กำลังรักษาด้วยยาต่าง ๆ เช่น อินดินาเวียร์[63] ซัลฟาไดอะซีน[64] และ triamterene[65]
ตำแหน่ง[แก้]
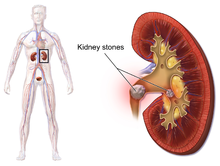
โรคนิ่วปัสสาวะ (urolithiasis) หมายถึงนิ่วที่เกิดภายในระบบปัสสาวะทั้งหมด รวมทั้งไตและกระเพาะปัสสาวะ[13] โรคนิ่วไต (nephrolithiasis) หมายถึงการมีนิ่วเช่นนี้ในไต นิ่วหลอดกลีบเกลี้ยง (calyceal calculi) หมายถึงก้อนนิ่วที่หลอดกลีบเกลี้ยงรอง (minor calyx) หรือหลอดกลีบเกลี้ยงหลัก (major calyx) ซึ่งเป็นส่วนของไตที่ส่งปัสสาวะเข้าไปในท่อไต ซึ่งเชื่อมไตกับกระเพาะปัสสาวะ โรคจะเรียกว่า โรคนิ่วท่อไต (ureterolithiasis) ถ้านิ่วเกิดในท่อไต นิ่วยังอาจเกิดที่กระเพาะปัสสาวะหรือหลุดเข้าไปในกระเพาะปัสสาวะ ซึ่งเรียกว่า นิ่วกระเพาะปัสสาวะ (bladder stone)[66]

ขนาด[แก้]
นิ่วที่มีเส้นผ่าศูนย์กลางเล็กกว่า 5 มม. จะหลุดออกเองในคนไข้ 98% ในขณะที่นิ่วซึ่งมีเส้นผ่าศูนย์กลางระหว่าง 5-10 มม. จะหลุดออกเองในกรณีน้อยกว่า 53%[67] นิ่วที่ใหญ่เต็มหลอดกลีบเกลี้ยงจะเรียกว่า นิ่วรูปเขากวาง (staghorn stone) ซึ่งประกอบด้วยสตรูไวท์ในกรณีโดยมาก ซึ่งจะเกิดก็ต่อเมื่อมีแบคทีเรียที่ใช้เอนไซม์ยูรีส นิ่วรูปแบบอื่น ๆ ที่อาจโตจนเป็นนิ่วรูปเขากวางรวมทั้งนิ่วที่ประกอบด้วยซิสทีน แคลเซียมออกซาเลตโมโนไฮเดรต (calcium oxalate monohydrate) และกรดยูริก[68]
การป้องกัน[แก้]
การป้องกันจะขึ้นอยู่กับประเภทของนิ่ว สำหรับผู้มีนิ่วแบบแคลเซียม การดื่มน้ำมาก ๆ และการใช้ยาขับปัสสาวะกลุ่มไทอะไซด์กับยาไซเตรตจะมีประสิทธิผล เหมือนกับที่อัลโลพิวรีนอลจะมีผลต่อผู้ที่มีระดับกรดยูริกสูงในเลือดหรือปัสสาวะ[69][70]
อาหาร[แก้]
การรักษาควรทำโดยเฉพาะกับประเภทของนิ่ว อาหารอาจมีผลมากต่อการเกิดนิ่วไต กลยุทธ์การป้องกันรวมทั้งการเปลี่ยนอาหาร และการใช้ยาที่มีผลลดการทำงานของไตในการขับสารประกอบที่ก่อนิ่วออกทางปัสสาวะ[28][71][72] คำแนะนำเกี่ยวกับอาหารโดยปี ค.ศ. 2010 เพื่อลดการก่อนิ่วไตให้น้อยที่สุดรวมทั้ง
- ดื่มน้ำเพิ่มเพื่อให้ปัสสาวะมากกว่า 2 ลิตรต่อวัน
- เพิ่มอาหารที่มีกรดซิตริก โดยน้ำเลมอนหรือมะนาวจะเป็นแหล่งที่สมบูรณ์ที่สุด[73]
- ทานอาหารที่มีแคลเซียมพอประมาณ
- จำกัดอาหารที่มีโซเดียม
- หลีกเลี่ยงการทานวิตามินซีเป็นอาหารเสริมเป็นปริมาณมาก
- จำกัดทานอาหารโปรตีนสัตว์ไม่ให้เกิน 2 มื้อในแต่ละวัน เพราะการบริโภคโปรตีนสัตว์สัมพันธ์กับการเกิดนิ่วไตอีกในชาย[74]
- จำกัดการดื่มน้ำอัดลมโคลา[69] ซึ่งมีกรดฟอสฟอริก ให้น้อยกว่าหนึ่งลิตรต่ออาทิตย์[75]
การดื่มน้ำให้ปัสสาวะเจือจาง เป็นวิธีที่มีประโยชน์ต่อนิ่วไตทุกประเภท ดังนั้น การเพิ่มปริมาณปัสสาวะจึงเป็นหลักสำคัญในการป้องกันนิ่วไต การดื่มน้ำควรเพียงพอให้ปัสสาวะอย่างน้อย 2 ลิตรต่อวัน[70] การดื่มน้ำให้มากสัมพันธ์กับการลดความเสี่ยงการเกิดนิ่วอีกถึง 40%[47] แต่คุณภาพหลักฐานนี้ก็ไม่ค่อยดี[70]
แคลเซียมจะยึดกับออกซาเลตที่มีในทางเดินอาหาร และดังนั้น จะป้องกันไม่ให้มันดูดซึมเข้าไปในกระแสเลือด และการลดการดูดซึมออกซาเลตก็จะลดความเสี่ยงการเกิดนิ่วสำหรับผู้ที่มีโอกาสเป็นได้ง่าย[76] เพราะเหตุนี้ แพทย์ไตและแพทย์ทางเดินปัสสาวะจึงแนะนำให้เคี้ยวแคลเซียมเมื่อทานอาหารที่มีออกซาเลต[77] อาหารเสริมคือแคลเซียมไซเตรตสามารถทานพร้อมกับอาหารถ้าไม่สามารถเพิ่มทานแคลเซียมได้โดยวิธีอื่น ๆ และแคลเซียมที่ดีสุดสำหรับผู้เสี่ยงเกิดนิ่วก็คือแคลเซียมไซไตรต เพราะมันเพิ่มไซเตรตในปัสสาวะด้วย[72]
นอกจากจะเพิ่มการดื่มน้ำและการทานแคลเซียมเพิ่ม กลยุทธ์ป้องกันอื่น ๆ รวมทั้งการหลีกเลี่ยงการทานวิตามินซีเป็นจำนวนมาก และการจำกัดอาหารที่สมบูรณ์ด้วยออกซาเลตรวมทั้งผักใบ พืชสกุลโกฐน้ำเต้า ผลิตภัณฑ์ถั่วเหลือง และช็อกโกแลต[78] แต่ก็ยังไม่มีงานทดลองแบบสุ่มและมีกลุ่มควบคุมเพื่อตรวจสอบสมมติฐานว่า การจำกัดออกซาเลตมีผลลดความชุกการเกิดนิ่ว[77] มีหลักฐานบ้างว่า การทานแมกนีเซียมลดความเสี่ยงต่อนิ่วไต (nephrolithiasis) ที่มีอาการ[78]
การเพิ่มความด่างของปัสสาวะ[แก้]
แนวทางการรักษานิ่วแบบกรดยูริกหลักอย่างหนึ่งก็คือ การเพิ่มความด่างของปัสสาวะ นิ่วแบบกรดยูริกเป็นแบบหนึ่งในบรรดาน้อยอย่างที่สามารถรักษาด้วยการสลาย ซึ่งเรียกว่า chemolysis และปกติทำโดยการใช้ยาทาน แต่ในบางกรณี ยาที่ให้ทางหลอดเลือดดำหรือแม้แต่การหยอดยาที่มีฤทธิ์ชะล้างเข้าโดยตรงที่นิ่วอาจทำได้ผ่านการเจาะไต (antegrade nephrostomy) หรือหลอดสวนท่อไตย้อนทาง (retrograde ureteral catheter)[38]
ยา acetazolamide (Diamox) สามารถใช้ทำปัสสาวะให้เป็นด่าง อนึ่ง โดยสามารถใช้เพิ่มเติมต่อยา หรือเป็นทางเลือก อาหารเสริมบางอย่างก็สามารถสร้างความเป็นด่างในปัสสาวะได้ด้วย รวมทั้งโซเดียมไบคาร์บอเนต (sodium bicarbonate), โพแทสเซียมไนเตรต (potassium citrate), แมกนีเซียมไซเตรต (magnesium citrate), และ Bicitra (ซึ่งเป็นการผสม citric acid monohydrate และ sodium citrate dihydrate)[79] นอกจากจะทำปัสสาวะให้เป็นด่าง อาหารเสริมเหล่านี้ยังเพิ่มระดับไซเตรตในปัสสาวะ ซึ่งช่วยลดการรวมตัวของนิ่วแบบแคลเซียมออกซาเลต[38]
การเพิ่มค่า pH ของปัสสาวะไปที่ราว ๆ 6.5 จะสร้างภาวะดีสุดเพื่อสลายนิ่วกรดยูริก แต่การเพิ่มไปจนเกิน 7.0 จะเพิ่มความเสี่ยงการเกิดนิ่วแบบแคลเซียมฟอสเฟต การทดสอบปัสสาวะเป็นระยะ ๆ ด้วยกระดาษชุบ nitrazine จะช่วยให้แน่ใจได้ว่า ค่า pH ดำรงในพิสัยดีสุด โดยวิธีนี้ อัตราการสลายนิ่วสามารถหวังได้ที่ประมาณ 10 มม. (โดยรัศมี) ต่อเดือน[38]
ยาขับปัสสาวะ[แก้]
การป้องกันนิ่วที่ยอมรับอย่างหนึ่งก็คือการใช้ยาขับปัสสาวะกลุ่มไทอะไซด์และยากลุ่มซัลโฟนะไมด์ (sulfonamide) เช่น chlorthalidone และ indapamide ยาเหล่านี้ห้ามการเกิดนิ่วแบบแคลเซียมโดยลดการขับแคลเซียมออกทางปัสสาวะ[11] การจำกัดการบริโภคโซเดียมจำเป็นเพื่อให้ไทอะไซด์ได้ผล เพราะโซเดียมที่เกินจะเสริมการขับแคลเซียมออก ไทอะไซด์จะได้ผลดีสุดในกรณีที่แคลเซียมเกินในปัสสาวะเพราะไตรั่วคือเป็นความผิดปกติหลักของไต ไทอะไซด์มีประโยชน์ในการรักษาภาวะแคลเซียมเกินในปัสสาวะเนื่องจากการดูดซึม (absorptive hypercalciuria) คือดูดซึมแคลเซียมมากเกินในทางเดินอาหาร[40]
อัลโลพิวรีนอล (allopurinol)[แก้]
สำหรับคนไข้ภาวะกรดยูริกเกินในปัสสาวะและโรคนิ่ว อัลโลพิวรีนอลเป็นยาหนึ่งในบรรดาน้อยอย่างที่มีหลักฐานว่าลดการเกิดขึ้นอีกของนิ่วไต เพราะขัดขวางการผลิตกรดยูริกในตับ ยายังใช้ในคนไข้โรคเกาต์หรือภาวะกรดยูริกเกินในเลือดอีกด้วย[80]
แพทย์จะปรับขนาดยาเพื่อดำรงการลดขับกรดยูริกออกทางปัสสาวะ ระดับกรดยูริกในเลือดที่หรือต่ำกว่า 6 mg/100 ml บ่อยครั้งเป็นเป้าหมายการรักษา แต่ภาวะกรดยูริกเกินในเลือดไม่จำเป็นต้องทำให้เกิดนิ่วกรดยูริก เพราะกรดยูริกในปัสสาวะอาจเกินแม้เมื่อระดับกรดยูริกในเลือดปกติหรือต่ำกว่าปกติ แพทย์บางท่านสนับสนุนให้เพิ่มอัลโลพิวรีนอลแก่คนไข้โดยเฉพาะ ๆ เท่านั้น คือที่มีกรดยูริกเกินในปัสสาวะและมีกรดยูริกเกินในเลือดแบบไม่หาย แม้จะได้ใช้สารทำปัสสาวะให้เป็นด่าง เช่น โซเดียมไบคาร์บอเนตหรือโพแทสเซียมไนเตรตแล้ว[38]
การรักษา[แก้]
ขนาดของนิ่วจะมีอิทธิพลต่ออัตราการหลุดออกเอง ยกตัวอย่างเช่น สำหรับนิ่วขนาดเล็กคือมีเส้นผ่าศูนย์กลางเล็กกว่า 5 มม. 98% อาจหลุดออกเองในปัสสาวะภายใน 4 อาทิตย์หลังจากเริ่มอาการ[7] แต่สำหรับนิ่วที่ใหญ่กว่าคือมีเส้นผ่าศูนย์กลางระหว่าง 5-10 มม. อัตราการหลุดออกเองจะลดลงเหลือน้อยกว่า 53%[67]
ตำแหน่งเริ่มต้นของนิ่วยังมีอิทธิพลต่อโอกาสหลุดออกเองด้วย อัตราจะเพิ่มจาก 48% สำหรับนิ่วที่อยู่ในท่อไตส่วนต้นไปเป็น 79% สำหรับนิ่วซึ่งอยู่ที่จุดเชื่อมท่อไต-กระเพาะปัสสาวะ (vesicoureteric junction) ไม่ว่าจะมีขนาดเท่าไร[67] ถ้าไม่ขัดมากหรือติดเชื้อในทางเดินปัสสาวะ และอาการค่อนข้างน้อย ปฏิบัติการที่ไม่ใช่การผ่าตัดสามารถใช้ช่วให้นิ่วหลุด[38] คนที่มีนิ่วเกิดขึ้นอีกจะได้ประโยชน์จากการรักษาที่เข้มขึ้น เช่น การดื่มน้ำให้เหมาะสมและการใช้ยาบางชนิด นอกจากนั้น การสอดส่องดูแลอย่างระมัดระวังก็จำเป็นเพื่อให้ได้ผลการรักษาดีที่สุด[81]
การบรรเทาความเจ็บปวด[แก้]
ความเจ็บปวดบ่อยครั้งจะรักษาด้วยยาแก้อักเสบชนิดไม่ใช่สเตอรอยด์ (NSAID) หรือโอปิออยด์โดยให้ทางเส้นเลือดดำ[11] NSAID ดูเหมือนจะดีกว่าโอปิออยด์หรือพาราเซตามอลสำหรับคนไข้ที่ไตทำงานได้ปกติ[82]ยาทานบ่อยครั้งมีประสิทธิผลสำหรับอาการที่เจ็บน้อย แต่การให้ยาแก้เกร็งไม่ได้ให้ผลดีเพิ่มขึ้น[9]
การรักษาด้วยการขับออก (expulsive therapy)[แก้]
การใช้ยาทำให้นิ่วในท่อไตหลุดเองเร็วขึ้นเป็นการรักษาด้วการขับออก (expulsive therapy)[83][84] ยาหลายอย่างรวมทั้งยากลุ่ม alpha adrenergic blocker (เช่น tamsulosin) และแคลเซียมแชนแนลบล็อกเกอร์ (เช่น nifedipine) ได้พบว่ามีประสิทธิผล[83] คือยากลุ่ม alpha blocker ดูเหมือนจะเพิ่มอัตราการหลุดออกทั้งเร็วขึ้นและมากขึ้น[85] แต่ก็ดูเหมือนจะมีประสิทธิผลในแค่นิ่วที่มีขนาดระหว่าง 4-10 มม.[86] ส่วน tamsulosin อาจมีผลดีกว่าถ้าใช้ร่วมกับ corticosteroid[83] การรักษาเช่นนี้ก็ดูมีประโยชน์ถ้าใช้เพิ่มเมื่อกำลังรักษาด้วยการสลายนิ่ว (lithotripsy)[7]
การสลายนิ่ว[แก้]


การใช้คลื่นเสียงนอกกายสลายนิ่ว (extracorporeal shock wave lithotripsy, ESWL) เป็นเทคนิคการกำจัดนิ่วไตโดยไม่ต้องผ่าต้องเจาะ ซึ่งโดยมากจะใช้เมื่อนิ่วอยู่ใกล้ ๆ กรวยไต (renal pelvis) ESWL ใช้เครื่องสลายนิ่วที่ส่งอิมพัลส์คลื่นเสียงความถี่สูงอย่างมีกำลังและรวมจุด โดยแตะที่ร่างกายภายนอก เพื่อทำให้นิ่วแตกในชั่วระยะเวลาประมาณ 30-60 นาที หลังจากที่ได้วางตลาดในสหรัฐปี 1984 ESWL ก็กลายเป็นวิธีการรักษาทางเลือกที่ยอมรับสำหรับนิ่วไตและนิ่วท่อไต[87]
ปัจจุบันมักใช้สำหรับรักษานิ่วกรณีที่ไม่ยุ่งยาก ซึ่งอยู่ที่ไตและท่อไตส่วนบน โดย aggregate stone burden ของนิ่ว (คือขนาดและหมายเลข) จะไม่เกิน 20 มม. และส่วนไตที่เกี่ยวข้องก็มีลักษณะทางกายวิภาคเป็นปกติ[88][89] แต่สำหรับนิ่วที่ใหญ่กว่า 10 มม. อาจไม่สามารถสลายนิ่วด้วยการรักษารอบเดียว ดังนั้น อาจต้องทำ 2-3 รอบ นิ่วไตธรรมดา ๆ 80-85% สามารถรักษาได้ด้วย ESWL อย่างมีประสิทธิผล[7] มีปัจจัยหลายอย่างที่มีอิทธิพลต่อประสิทธิผลของการรักษา รวมทั้งองค์ประกอบทางเคมีของนิ่ว, ความผิดปกติทางกายวิภาคของไต, ตำแหน่งโดยเฉพาะของนิ่วภายในไต, การมีภาวะไตเสื่อมแบบบวมน้ำ (hydronephrosis), ดัชนีมวลกาย, และความลึกตื้นของนิ่วจากผิวหนัง[87]
ผลไม่พึงประสงค์ของ ESWL รวมทั้งการบาดเจ็บฉับพลัน เช่น รอยฟกช้ำตรงบริเวณที่รักษา และความเสียหายต่อเส้นเลือดไต[90][91] จริง ๆ แล้ว คนโดยมากที่รักษาด้วยคลื่นกระแทกในระดับที่ยอมรับเพื่อรักษา มีโอกาสเกิดไตเสียหายเฉียบพลันในบางระดับ[87]
ความบาดเจ็บฉับพลันที่ไตซึ่งมีเหตุจาก ESWL จะขึ้นอยู่กับขนาดที่ใช้ คือจะเพิ่มตามจำนวนคลื่นกระแทกที่ใช้รักษาและตามกำลังของคลื่น โดยอาจเป็นถึงรุนแรงได้[87] ซึ่งรวมทั้งเลือดออกภายใน และการคั่งเลือดใต้ถุงหุ้ม (subcapsular hematoma) ในกรณีที่มีน้อย อาจจะต้องถ่ายเลือดและแม้แต่ทำให้ไตวาย อัตราการคั่งเลือดอาจสัมพันธ์กับประเภทเครื่องสลายที่ใช้ โดยมีรายงานน้อยกว่า 1% สำหรับบางประเภท และมากถึง 13% สำหรับบางประเภท[91] งานศึกษาเมื่อไม่นานแสดงการบาดเจ็บฉับพลันที่ลดลง เมื่อเกณฑ์วิธีรักษารวมการหยุดพักช่วงสั้น ๆ หลังเริ่มรักษา และอัตราคลื่นกระแทกที่ช้ากว่า จะทั้งเพิ่มการสลายนิ่วและลดการบาดเจ็บ[87]
นอกจากโอกาสที่ไตจะบาดเจ็บอย่างฉับพลัน งานศึกษาในสัตว์แสดงนัยว่า อาจเกิดแผลเป็นและทำให้ไตทำงานได้ลดลง[90][91] งานศึกษาตามรุ่นตามแผนเร็ว ๆ นี้ยังบ่งด้วยว่า คนชรามีโอกาสเสี่ยงเกิดความดันโลหิตสูงกรณีใหม่หลังจากรักษาด้วย ESWL นอกจากนั้น งานศึกษาตามรุ่นย้อนหลังปี 2006 ยังพบความเสี่ยงการเกิดโรคเบาหวานและความดันโลหิตสูงที่เพิ่มขึ้น ในบุคคลที่รักษาแบบ ESWL เทียบกับกลุ่มควบคุมอายุและเพศเดียวกันผู้ได้รักษาแบบไม่ใช่การผ่าตัด การลุกลามเป็นผลระยะยาว น่าจะขึ้นอยู่กับปัจจัยหลายอย่างรวมทั้งระดับคลื่นกระแทกที่ใช้ (คือ จำนวนคลื่นที่ใช้ อัตราการส่งคลื่น กำลังคลื่น ลักษณะทางเสียงของเครื่องสลายนิ่วนั้น ๆ และความถี่ในการรักษาอีก) และปัจจัยเสี่ยงทางพยาธิสรีรวิทยาอื่น ๆ ที่สร้างปัญหา[87]
เพื่อจัดการปัญหาเหล่านี้ สมาคมวิทยาทางเดินปัสสาวะอเมริกันได้ตั้งคณะทำงานเฉพาะกิจการสลายนิ่วด้วยคลื่นกระแทก เพื่อให้ความเห็นของผู้เชี่ยวชาญในเรื่องความปลอดภัยและอัตราความเสี่ยงโดยเทียบกับประโยชน์ของ ESWL คณะทำงานได้พิมพ์รายงานที่สรุปความเห็นว่า อัตราความเสี่ยง-ผลประโยชน์ยังดีสำหรับคนหลายคน[87] ประโยชน์ของ ESWL รวมทั้งไม่จำเป็นต้องผ่าต้องตัด รักษานิ่วทางเดินปัสสาวะส่วนบนโดยมากได้ง่าย และอย่างน้อย ๆ ก็โดยระยะสั้น มันเป็นการรักษาที่อดทนได้ดี และสร้างพยาธิสภาวะน้อย สำหรับคนโดยมาก แต่ก็แนะนำให้ลดอัตราการยิงคลื่นกระแทกลงจาก 120 พัลส์ต่อนาที ให้เหลือ 60 พัลส์ต่อนาที เพื่อลดความเสี่ยงความบาดเจ็บต่อไต และเพิ่มการสลายตัวของนิ่ว[87]
การผ่าตัด[แก้]
นิ่วขนาดน้อยกว่า 5 มม. โดยมากจะหลุดออกไปเอง[28][7] แต่การผ่าตัดอย่างท่วงทีก็ยังอาจจำเป็นสำหรับคนไข้ที่มีไตทำงานได้เพียงแค่ข้างเดียว หรือมีนิ่วอุดไตทั้งสองข้าง หรือติดเชื้อทางเดินปัสสาวะและโดยอนุมานติดเชื้อที่ไตด้วย หรือเจ็บไม่หาย[92] เริ่มตั้งแต่กลางคริสต์ทศวรรษ 1980 การรักษาที่ต้องผ่าต้องตัดน้อยกว่าเช่น การใช้คลื่นเสียงนอกกายสลายนิ่ว, การส่องกล้องท่อไต (ureteroscopy), และการผ่าตัดนิ่วไตทางผิวหนัง (percutaneous nephrolithotomy) ก็เริ่มเลือกใช้รักษาแทนที่การผ่าตัดทั่วไปเมื่อต้องผ่าตัดนิ่ว[7] งานวิจัยปี 2012 ใช้กล้องท่อไตสายอ่อน (flexible ureteroscopy) ปรับเพื่อสร้างทางแบบสวนทาง (retrograde nephrostomy) เพื่อการผ่าตัดนิ่วผ่านผิวหนัง (percutaneous nephrolithotomy) แม้จะยังเป็นเทคนิคที่ยังตรวจสอบอยู่ แต่ผลเบื้องต้นก็ดูดี[93] การผ่าตัดนิ่วไตทางผิวหนัง หรือน้อยครั้งมากการผ่านิ่วออกทั่วไป (lithotomy) เป็นการรักษาดีสุดสำหรับนิ่วที่ใหญ่หรือยุ่งยาก (เช่น นิ่วรูปเขากวาง) หรือนิ่วที่ไม่สามารถเอาออกได้โดยวิธีอื่น[42][7]
การผ่าตัดโดยกล้องท่อไต[แก้]
การส่องกล้องท่อไต (ureteroscopy) ได้กลายเป็นที่นิยมมากขึ้นเมื่อกล้องใยแก้วนำแสงทั้งแบบแข็งแบบอ่อนได้เล็กลง ๆ วิธีการรักษาหนึ่งเป็นการใส่ท่อเปิดท่อไต (ureteral stent) ซึ่งเป็นท่อเล็ก ๆ ที่ยื่นจากกระเพาะปัสสาวะไปถึงท่อไตและเข้าไปในไต เพื่อบรรเทาอาการไตที่อุดตันแบบฉับพลัน การใส่ท่อเปิดท่อไตอาจมีประโยชน์เพื่อรักษาไตที่เสี่ยงต่อการวายฉับพลันเพราะเหตุที่เกิดต่อจากไต (postrenal acute renal failure) เนื่องจากความดันน้ำที่สูงขึ้น, อาการบวมและการติดเชื้อ (ไตและกรวยไตอักเสบ [pyelonephritis] และไตเป็นหนอง [pyonephrosis]) เนื่องจากนิ่วที่อุดตันไต
ท่อเปิดท่อไตจะยาวต่าง ๆ กันตั้งแต่ 24-30 ซม. และมีรูปร่างที่เรียกทั่ว ๆ ไปว่า "double-J" หรือ หางหมูคู่ เพราะมันม้วนงอที่ปลายทั้งสองข้าง เป็นอุปกรณ์ที่ออกแบบให้ปัสสาวะไหลผ่านสิ่งอุดตันในท่อไตได้ ซึ่งอาจจะทิ้งไว้เป็นวัน ๆ หรืออาทิตย์ ๆ จนกว่าจะหายติดเชื้อ และจนกว่านิ่วจะสลายหรืออแตกโดย ESWL หรือการรักษาอื่น ๆ ท่อจะขยายเปิดท่อไต ซึ่งช่วยอำนวยเครื่องมือ และเป็นเครื่องหมายสังเกตแสดงท่อไตและนิ่วในท่อภายในภาพรังสี การมีท่อเปิดท่อไตอาจทำให้เจ็บเพียงเล็กน้อยจนถึงปานกลาง กลั้นปัสสาวะไม่ได้ และติดเชื้อ ซึ่งโดยทั่วไปจะหายเองเมื่อเอาออก ท่อเปิดท่อไตโดยมากสามารถเอาออกโดยใช้กล้องส่องตรวจกระเพาะปัสสาวะ (cystoscope) ในแผนกผู้ป่วยนอกโดยใช้ยาชาเฉพาะที่หลังจากที่นิ่วหายแล้ว[94]
เทคนิคการเอานิ่วออกผ่านกล้องส่องท่อไตต่าง ๆ ที่ไม่ใช่แค่เลี่ยงสิ่งอุดตัน รวมทั้งการเอาออกโดยตะกร้า (basket extraction) และการสลายนิ่วในท่อไตโดยคลื่นเสียงความถี่สูง (ultrasound ureterolithotripsy) การสลายนิ่วด้วยเลเซอร์ (laser lithotripsy) เป็นอีกวิธีหนึ่ง โดยใช้เลเซอร์แบบ โฮลเมียม:yttrium aluminium garnet (Ho:YAG) เพื่อทำนิ่วให้แตกในกระเพาะปัสสาวะ ท่อไต หรือไต[95] เทคนิคที่ใช้กล้องส่องท่อไตโดยทั่วไปจะมีประสิทธิผลดีกว่า ESWL ในการรักษานิ่วที่อยู่ในท่อไตส่วนล่าง โดยมีอัตราสำเร็จ 93-100% ถ้าสลายนิ่วด้วยเลเซอร์ Ho:YAG[67]
แม้แพทย์จะชอบใช้ ESWL เพื่อรักษานิ่วที่อยู่ที่ท่อไตด้านบน แต่ประสบการณ์เร็ว ๆ นี้แสดงนัยว่า การส่องกล้องท่อไตก็มีข้อได้เปรียบในการรักษานิ่วในท่อไตด้านบนด้วย โดยเฉพาะก็คือ อัตราสำเร็จทั่วไปจะสูงกว่า จำเป็นต้องรักษาอีกและมาหาแพทย์หลังผ่าตัดน้อยกว่า และมีค่าใช้จ่ายน้อยกว่า ข้อได้เปรียบเหล่านี้จะชัดยิ่งขึ้นสำหรับนิ่วที่มีเส้นผ่านศูนย์กลางใหญ่กว่า 10 มม. อย่างไรก็ดี เพราะการส่องกล้องท่อไตด้านบนยังยากกว่า ESWL มาก แพทย์ทางเดินปัสสาวะหลายท่านก็ยังชอบใช้ ESWL เพื่อรักษาในขั้นแรกสำหรับนิ่วที่เล็กกว่า 10 มม. และใช้กล้องส่องท่อไตสำหรับนิ่วที่มีเส้นผ่านศูนย์กลางเกิน 10 มม.[67]
การส่องกล้องท่อไตเป็นวิธีการักษาที่ดีสำหรับผู้ตั้งครรภ์ ผู้มีโรคอ้วนขั้นรุนแรง และผู้มีเลือดออกผิดปกติ (bleeding disorder)[7]
วิทยาการระบาด[แก้]
| ประเทศ | ความชุกเมื่อก่อน (ปี)[96] | ความชุกภายหลัง (ปี)[96] |
|---|---|---|
| สหรัฐอเมริกา | 2.6% (1964-1972) | 5.2% (1988-1994) |
| อิตาลี | 1.2% (1983) | 1.7% (1993-1994) |
| สกอตแลนด์ | 3.8% (1977) | 3.5% (1987) |
| สเปน | 0.1% (1977) | 10.0% (1991) |
| ตุรกี | - | 14.8% (1989) |
| ประเทศ | คนไข้ใหม่ต่อแสนคน (ปี)[96] | ทิศทาง |
|---|---|---|
| สหรัฐอเมริกา | 116 (2000) | ลด |
| เยอรมนี | 720 (2000) | เพิ่ม |
| ญี่ปุ่น | 114.3 (2005) | เพิ่ม |
| สเปน | 270 (1984) | ลด |
| สวีเดน | 200 (1969) | เพิ่ม |

โรคนิ่วไตมีผลต่อประชากรทุกภูมิภาค ทุกวัฒนธรรม และทุกเชื้อชาติ อัตราเสี่ยงตลอดชีวิตอยู่ที่ประมาณ 10-15% ในประเทศพัฒนาแล้ว แต่อาจสูงถึง 20-25% ในตะวันออกกลาง การเพิ่มความเสี่ยงภาวะขาดน้ำในภูมิอากาศร้อน บวกกับอาหารที่มีแคลเซียม 50% ต่ำกว่า และมีออกซาเลต 250% สูงกว่า เทียบกับอาหารชาวตะวันตก เป็นคำอธิบายความเสี่ยงสุทธิที่สูงกว่าในตะวันออกกลาง[97] ในตะวันออกกลาง นิ่วแบบกรดยูริกยังสามัญกว่านิ่วที่มีแคลเซียมอีกด้วย[22] ผู้เสียชีวิตทั่วโลกเนื่องกับนิ่วไตประเมินที่ 19,000 ต่อปี ซึ่งค่อนข้างสม่ำเสมอระหว่างปี 1990-2010[98]
ในอเมริกาเหนือและยุโรป จำนวนคนไข้ใหม่ต่อปีของนิ่วไตอยู่ที่ประมาณ 0.5% ในสหรัฐอเมริกา อัตราความถี่โรคนิ่วไตได้เพิ่มจาก 3.2% เป็น 5.2% ระหว่างกลางคริสต์ทศวรรษ 1970 และกลางคริสต์ทศวรรษ 1990[18] ในสหรัฐ ประชากรทั้งหมดประมาณ 9% มีหรือเคยมีนิ่วไตมาก่อน[2] ค่ารักษาโรคนิ่วไตอยู่ที่ 2,000 ล้านเหรียญสหรัฐในปี 2003[48]
ประมาณ 65-80% เป็นคนไข้ชาย นิ่วโดยมากในหญิงมีเหตุจากความผิดปกติทางเมแทบอลิซึม (เช่น ภาวะซีสทีนเกินในปัสสาวะ) หรือจากการติดเชื้อ[58][99][100] ชายส่วนมากประสบกับนิ่วอันแรกระหว่างอายุ 30-40 ปี เทียบกับหญิงที่จะมีตอนอายุมากกว่า[58] อายุที่เกิดนิ่วของหญิงแบ่งเป็นสองภาค คือ ที่อายุ 35 ปี และ 55 ปี[48] อัตราการเกิดอีกประเมินที่ 50% ในช่วง 10 ปี หรือ 75% ในช่วง 20 ปี[18] โดยมีบางคนที่มีนิ่วกว่า 10 รอบในชั่วชีวิต[58]
งานทบทวนปี 2010 สรุปว่า อัตราการเกิดโรคกำลังลดลง[96]
ประวัติ[แก้]
มีการบันทึกถึงนิ่วไตเป็นครั้งแรกเมื่อหลายพันปีก่อน และการผ่านิ่วออกเป็นเทคนิคทางศัลยกรรมซึ่งเก่าแก่ที่สุดอย่างหนึ่ง ในปี 1901 มีการค้นพบนิ่วในเชิงกรานของมัมมี่อียิปต์โบราณ โดยหาอายุได้เป็น 4,800 ปีก่อน ค.ศ. วรรณกรรมการแพทย์โบราณจากเมโสโปเตเมีย อินเดีย จีน เปอร์เซีย กรีซ และโรม ล้วนกล่าวถึงนิ่ว ส่วนหนึ่งของคำสัตย์ปฏิญาณฮิปพอคราทีสแสดงนัยว่า มีศัลยแพทย์ในกรีซโบราณที่แพทย์สามารถส่งต่อคนไข้เพื่อผ่าตัดนิ่ว นิพนธ์การแพทย์โรมัน คือ De Medicina ของ Aulus Cornelius Celsus ได้อธิบายวิธีการผ่านิ่วออก[101] ซึ่งเป็นมูลฐานของปฏิบัติการเยี่ยงนี้จนถึงคริสต์ศตวรรษที่ 18 ในประเทศตะวันตก[102] ชาวตะวันตกที่มีชื่อเสียงและมีนิ่วรวมทั้งจักรพรรดินโปเลียนที่ 1, จักรพรรดินโปเลียนที่ 3, จักรพรรดิปีเตอร์ที่ 1 แห่งรัสเซีย, พระเจ้าหลุยส์ที่ 14 แห่งฝรั่งเศส, พระเจ้าจอร์จที่ 4 แห่งสหราชอาณาจักร, โอลิเวอร์ ครอมเวลล์, ลินดอน บี. จอห์นสัน, เบนจามิน แฟรงคลิน, ฟรานซิส เบคอน, ไอแซก นิวตัน, ซามูเอล พีพส์, และวิลเลียม ฮาร์วีย์[103]
มีเทคนิคผ่าตัดนิ่วใหม่ ๆ ที่เกิดเริ่มตั้งแต่ปี 1520 แต่ก็ยังเป็นปฏิบัติการที่เสี่ยงอยู่ หลังจากแพทย์ชาวอเมริกัน นพ. Henry Jacob Bigelow สร้างความนิยมต่อเทคนิคขบล้างนิ่ว (litholapaxy) ในปี 1878[104] อัตราการตายก็ลดลงจาก 24% เหลือ 2.4% แต่วิธีการรักษาอื่น ๆ ก็ยังมีอัตราการตายสูง โดยเฉพาะที่ทำโดยแพทย์วิทยาทางเดินปัสสาวะผู้ไม่ชำนาญ[102][103] ในปี 1980 บริษัทเยอรมัน Dornier MedTech ได้วางตลาดเครื่องสลายนิ่วด้วยคลื่นกระแทกนอกกาย ซึ่งต่อมากลายมาเป็นเทคนิคที่ใช้อย่างกว้างขวาง[87]
ประวัติคำภาษาตะวันตก[แก้]
คำว่า Renal calculus (นิ่วไต) มาจากคำภาษาละติน rēnēs แปลว่า "ไต" และ calculus แปลว่า "ก้อนหิน" Lithiasis (โรคก้อนหิน) ในไตเรียกว่า nephrolithiasis (/ˌnɛfroʊlɪˈθaɪəsɪs/) แปลในภาษาไทยว่า "โรคนิ่วไต"[105] มาจากคำว่า nephro- แปลว่า ไต บวกกับคำว่า -lith หมายถึงก้อนหิน และ -iasis หมายถึงความผิดปกติ/โรค
งานวิจัย[แก้]
การตกผลึกของแคลเซียมออกซาเลตดูเหมือนจะยับยั้งได้โดยสารบางอย่างในปัสสาวะ ที่ชะลอการเกิด การเติบโต การรวมตัว และการติดผลึกที่เซลล์ไต เมื่อกลั่นปัสสาวะโดยกระบวนการตกผลึกเกลือ, isoelectric focusing, และ size-exclusion chromatography นักวิจัยได้พบโปรตีนเกิดในไตที่เรียกว่า calgranulin ซึ่งมีฤทธิ์ยับยั้งการเกิดผลึกแคลเซียมออกซาเลตภายในกาย ดังนั้น มันจึงอาจเป็นปัจจัยธรรมชาติที่สำคัญเพื่อป้องกันโรคนิ่วไต
เด็ก[แก้]
แม้นิ่วไตจะไม่ค่อยเกิดในเด็ก แต่ความชุกก็กำลังสูงขึ้น[106] นิ่วจะอยู่ในไตในกรณีคนไข้ 2/3 และในท่อไตในกรณีที่เหลือ โดยเด็กอายุมากกว่าก็จะเสี่ยงสูงกว่าต่างหากจากการมีเพศสัมพันธ์[107]
เหมือนกับในผู้ใหญ่ นิ่วในเด็กโดยมากจะประกอบด้วยแคลเซียมออกซาเลต ส่วนนิ่วแบบสตรูไวท์และแคลเซียมฟอสเฟตจะน้อยกว่า นิ่วแบบแคลเซียมออกซาเลตในเด็กสัมพันธ์กับแคลเซียม, ออกซาเลต, และแมกนีเซียมระดับสูงในปัสสาวะที่เป็นกรด[108]
สัตว์อื่น ๆ[แก้]
ในสัตว์เคี้ยวเอื้อง นิ่วปัสสาวะมักจะเป็นปัญหาในตัวผู้มากกว่าตัวเมีย เพราะทางเดินปัสสาวะของตัวผู้จะโค้งเป็นตัวเอส จึงทำให้มีโอกาสอุดตันมากกว่า ตัวผู้ที่ถูกตอนตั้งแต่เล็ก ๆ จะเสี่ยงสูงสุด เพราะท่อปัสสาวะเล็กกว่า[109]
การกินอาหารที่มีอัตราส่วน แคลเซียม:โพแทสเซียม ต่ำทำให้สามารถเกิดนิ่วแบบมีฟอสเฟต (คือแบบสตรูไวท์) ได้มากกว่า[109] เช่น แกะที่ถูกตอนจะมีความชุกของโรคต่ำสุดถ้ากินอาหารที่มีอัตราส่วน 2:1[109][110]
ส่วนความเป็นด่างจะทำให้เกิดนิ่วแบบคาร์บอเนตและฟอสเฟตได้ง่าย ดังนั้น สำหรับสัตว์เคี้ยวเอื้องเลี้ยง อัตราแคตไอออน:แอนไอออน ที่ได้จากอาหารบางครั้งจะปรับเพื่อให้ปัสสาวะเป็นกรดเล็กน้อย เพื่อป้องกันนิ่ว[109]
ความเป็นกรดด่างมีผลต่อนิ่วแบบซิลิเคตที่ต่างกัน[109][111] ในเรื่องนี้ มีข้อสังเกตว่า ภายใต้สถานการณ์บางอย่าง แคลเซียมคาร์บอเนตจะเกิดพร้อมกับซิลิกาในนิ่ว[112]
อาหารเม็ดอาจนำไปสู่การเกิดนิ่วแบบฟอสเฟต เพราะปัสสาวะจะมีฟอสฟอรัสเพิ่มขึ้น นี่มีเหตุจากการผลิตน้ำลายน้อยกว่าเมื่อกินอาหารเม็ดที่มีองค์ประกอบซึ่งบดอย่างละเอียด เพราะฟอสเฟตในเลือดนำมาใช้ในน้ำลายน้อยลง ก็จึงต้องขับออกทางปัสสาวะมากขึ้น[113] ส่วนฟอสเฟตในน้ำลายโดยมากจะขับออกทางอุจจาระ[114]
นิ่วแบบออกซาเลตก็สามารถเกิดในสัตว์เคี้ยวเอื้องด้วย แม้ปัญหาการกินออกซาเลตอาจเป็นเรื่องไม่ค่อยสามัญ แต่ก็มีรายงานเกี่ยวกับนิ่วในสัตว์เคี้ยวเอื้องที่สัมพันธ์กับการกินออกซาเลต[115] ถึงอย่างนั้น สำหรับลูกแกะอายุเกินปีแต่ยังไม่ถึงสองปี ที่กินอาหารมีออกซาเลตซึ่งละลายได้โดยมีสัดส่วน 6.5% ของอาหารแห้งแต่ละวันเป็นระยะ 100 วัน ก็ไม่พบความเสียหายต่อหลอดไตหรือมีการตกผลึกแคลเซียมออกซาเลตที่มองเห็นได้ในไต[116]
ภาวะที่จำกัดการกินน้ำอาจทำให้เกิดนิ่ว[117]
การผ่าตัดรักษาต่าง ๆ เช่น การตัด urethral process ที่ฐานของมันใกล้หัวองคชาต (glans penis) ในสัตว์ตัวผู้, การเจาะระบายท่อปัสสาวะที่ฝีเย็บ (perineal urethrostomy), หรือการเจาะท่อระบายปัสสาวะ (tube cystostomy) สามารถใช้บรรเทาอาการนิ่วแบบอุดตัน[117]
เชิงอรรถและอ้างอิง[แก้]
- ↑ 1.0 1.1 Schulsinger, David A. (2014). Kidney Stone Disease: Say NO to Stones! (ภาษาอังกฤษ). Springer. p. 27. ISBN 9783319121055. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 8 September 2017.
- ↑ 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.07 2.08 2.09 2.10 2.11 2.12 2.13 2.14 2.15 2.16 2.17 2.18 "Kidney Stones in Adults". February 2013. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 11 May 2015. สืบค้นเมื่อ 22 May 2015.
- ↑ Knoll T, Pearle MS (2012). Clinical Management of Urolithiasis (ภาษาอังกฤษ). Springer Science & Business Media. p. 21. ISBN 9783642287329. เก็บจากแหล่งเดิมเมื่อ 8 กันยายน 2017.
- ↑ 4.0 4.1 4.2 4.3 Qaseem, A; Dallas, P; Forciea, MA; Starkey, M; และคณะ (4 November 2014). "Dietary and pharmacologic management to prevent recurrent nephrolithiasis in adults: A clinical practice guideline from the American College of Physicians". Annals of Internal Medicine. 161 (9): 659–67. doi:10.7326/M13-2908. PMID 25364887.
- ↑ 5.0 5.1 Vos, Theo; และคณะ (GBD 2015 Disease and Injury Incidence and Prevalence Collaborators) (October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ↑ 6.0 6.1 Wang, Haidong; และคณะ (GBD 2015 Disease and Injury Incidence and Prevalence Collaborators) (October 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ↑ 7.00 7.01 7.02 7.03 7.04 7.05 7.06 7.07 7.08 7.09 Miller, NL; Lingeman, JE (2007). "Management of kidney stones" (PDF). BMJ. 334 (7591): 468–72. doi:10.1136/bmj.39113.480185.80. PMC 1808123. PMID 17332586. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 27 December 2010.
- ↑ 8.0 8.1 8.2 8.3 Morgan, MS; Pearle, MS (14 March 2016). "Medical management of renal stones". BMJ (Clinical research ed.). 352: i52. doi:10.1136/bmj.i52. PMID 26977089.
- ↑ 9.0 9.1 Afshar, K; Jafari, S; Marks, AJ; Eftekhari, A; MacNeily, AE (29 June 2015). "Nonsteroidal anti-inflammatory drugs (NSAIDs) and non-opioids for acute renal colic". The Cochrane Database of Systematic Reviews. 6: CD006027. doi:10.1002/14651858.CD006027.pub2. PMID 26120804.
- ↑ Wang, RC; Smith-Bindman, R; Whitaker, E; Neilson, J; Allen, IE; Stoller, ML; Fahimi, J (7 September 2016). "Effect of Tamsulosin on Stone Passage for Ureteral Stones: A Systematic Review and Meta-analysis". Annals of Emergency Medicine. doi:10.1016/j.annemergmed.2016.06.044. PMID 27616037.
- ↑ 11.0 11.1 11.2 11.3 11.4 11.5 11.6 Preminger GM (2007). "Chapter 148: Stones in the Urinary Tract". ใน Cutler RE (บ.ก.). The Merck Manual of Medical Information Home Edition (3rd ed.). Whitehouse Station, New Jersey: Merck Sharp and Dohme Corporation. เก็บจากแหล่งเดิมเมื่อ 8 December 2014. สืบค้นเมื่อ 7 August 2011.
- ↑ Nephrolithiasis~Overview จาก eMedicine § Background.
- ↑ 13.0 13.1 13.2 Pearle MS, Calhoun EA, Curhan GC (2007). "Ch. 8: Urolithiasis" (PDF). ใน Litwin MS, Saigal CS (บ.ก.). Urologic Diseases in America (NIH Publication No. 07–5512). Bethesda, Maryland: National Institute of Diabetes and Digestive and Kidney Diseases, National Institutes of Health, United States Public Health Service, United States Department of Health and Human Services. pp. 283–319. เก็บ (PDF)จากแหล่งเดิมเมื่อ 18 ตุลาคม 2011.
- ↑ 14.0 14.1 Cavendish M (2008). "Kidney disorders". Diseases and Disorders. Vol. 2 (1st ed.). Tarrytown, New York: Marshall Cavendish Corporation. pp. 490–3. ISBN 978-0-7614-7772-3. เก็บจากแหล่งเดิมเมื่อ 14 April 2021. สืบค้นเมื่อ 6 November 2020.
- ↑ 15.0 15.1 Curhan, GC; Willett, WC; Rimm, EB; Spiegelman, D; และคณะ (February 1996). "Prospective study of beverage use and the risk of kidney stones" (PDF). American Journal of Epidemiology. 143 (3): 240–7. doi:10.1093/oxfordjournals.aje.a008734. PMID 8561157.
- ↑ Knight J, Assimos DG, Easter L, Holmes RP (November 2010). "Metabolism of fructose to oxalate and glycolate". Hormone and Metabolic Research. 42 (12): 868–73. doi:10.1055/s-0030-1265145. PMC 3139422. PMID 20842614.
- ↑ 17.0 17.1 17.2 17.3 17.4 17.5 17.6 17.7 Johri N, Cooper B, Robertson W, Choong S, Rickards D, Unwin R (2010). "An update and practical guide to renal stone management". Nephron Clinical Practice. 116 (3): c159-71. doi:10.1159/000317196. PMID 20606476. เก็บจากแหล่งเดิมเมื่อ 31 January 2021. สืบค้นเมื่อ 18 May 2019.
- ↑ 18.0 18.1 18.2 18.3 Moe OW (มกราคม 2006). "Kidney stones: pathophysiology and medical management" (PDF). Lancet. 367 (9507): 333–44. doi:10.1016/S0140-6736(06)68071-9. PMID 16443041. S2CID 26581831. เก็บ (PDF)จากแหล่งเดิมเมื่อ 15 สิงหาคม 2011.
- ↑ Thakker RV (มีนาคม 2000). "Pathogenesis of Dent's disease and related syndromes of X-linked nephrolithiasis" (PDF). Kidney International. 57 (3): 787–93. doi:10.1046/j.1523-1755.2000.00916.x. PMID 10720930. เก็บ (PDF)จากแหล่งเดิมเมื่อ 5 พฤศจิกายน 2012.
- ↑ 20.0 20.1 National Endocrine and Metabolic Diseases Information Service (2006). "Hyperparathyroidism (NIH Publication No. 6–3425)". Information about Endocrine and Metabolic Diseases: A-Z list of Topics and Titles. Bethesda, Maryland: National Institute of Diabetes and Digestive and Kidney Diseases, National Institutes of Health, Public Health Service, US Department of Health and Human Services. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 24 พฤษภาคม 2011. สืบค้นเมื่อ 27 กรกฎาคม 2011.
- ↑ 21.0 21.1 Hoppe B, Langman CB (October 2003). "A United States survey on diagnosis, treatment, and outcome of primary hyperoxaluria". Pediatric Nephrology. 18 (10): 986–91. doi:10.1007/s00467-003-1234-x. PMID 12920626. S2CID 23503869.
- ↑ 22.0 22.1 22.2 22.3 22.4 Reilly RF, Ch. 13: "Nephrolithiasis". In Reilly & Perazella 2005, pp. 192–207.
- ↑ National Kidney and Urologic Diseases Information Clearinghouse (2008). "Medullary Sponge Kidney (NIH Publication No. 08–6235)". Kidney & Urologic Diseases: A-Z list of Topics and Titles. Bethesda, Maryland: National Institute of Diabetes and Digestive and Kidney Diseases, National Institutes of Health, Public Health Service, US Department of Health and Human Services. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 7 สิงหาคม 2011. สืบค้นเมื่อ 27 กรกฎาคม 2011.
- ↑ National Digestive Diseases Information Clearinghouse (2006). "Crohn's Disease (NIH Publication No. 06–3410)". Digestive Diseases: A-Z List of Topics and Titles. Bethesda, Maryland: National Institute of Diabetes and Digestive and Kidney Diseases, National Institutes of Health, United States Public Health Service, United States Department of Health and Human Services. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 9 มิถุนายน 2014. สืบค้นเมื่อ 27 กรกฎาคม 2011.
- ↑ Farmer, RG; Hossein Mir-Madjlessi, S; Kiser, WS (1974). "Urinary excretion of oxalate, calcium, magnesium, and uric acid in inflammatory bowel disease: Relationship to urolithiasis". Cleveland Clinic Quarterly. 41 (3): 109–17. doi:10.3949/ccjm.41.3.109. PMID 4416806.
- ↑ "Summary". In Committee to Review Dietary Reference Intakes for Vitamin D and Calcium 2011, pp. 1–14.
- ↑ 27.0 27.1 "Tolerable upper intake levels: Calcium and vitamin D". In Committee to Review Dietary Reference Intakes for Vitamin D and Calcium 2011, pp. 403–56.
- ↑ 28.0 28.1 28.2 Parmar MS (June 2004). "Kidney stones". BMJ. 328 (7453): 1420–4. doi:10.1136/bmj.328.7453.1420. PMC 421787. PMID 15191979.
- ↑ Liebman M, Al-Wahsh IA (พฤษภาคม 2011). "Probiotics and other key determinants of dietary oxalate absorption" (PDF). Advances in Nutrition. 2 (3): 254–60. doi:10.3945/an.111.000414. PMC 3090165. PMID 22332057. เก็บ (PDF)จากแหล่งเดิมเมื่อ 16 มกราคม 2016.
- ↑ Committee on Fluoride in Drinking Water of the National Academy of Sciences (2006). "Chapter 9: Effects on the Renal System". Fluoride in Drinking Water: A Scientific Review of EPA's Standards. Washington, DC: The National Academies Press. pp. 236–48. ISBN 978-0-309-65799-0. เก็บจากแหล่งเดิมเมื่อ 30 กรกฎาคม 2011.
- ↑ 31.0 31.1 Riley, JM; Kim, H; Averch, TD; Kim, HJ (October 2013). "Effect of magnesium on calcium and oxalate ion binding". J Endourol. 27 (12): 1487–92. doi:10.1089/end.2013.0173. PMC 3883082. PMID 24127630.
- ↑ 32.0 32.1 Negri, AL; Spivacow, FR; Del Valle, EE (2013). "[Diet in the treatment of renal lithiasis. Pathophysiological basis]". Medicina (B Aires). 73 (3): 267–71. PMID 23732207.
- ↑ Goodwin JS, Tangum MR (November 1998). "Battling quackery: attitudes about micronutrient supplements in American academic medicine". Archives of Internal Medicine. 158 (20): 2187–91. doi:10.1001/archinte.158.20.2187. PMID 9818798.
- ↑ Brawer, MK; Makarov, DV; Partin, AW; Roehrborn, CG; และคณะ (2008). "Best of the 2008 AUA Annual Meeting: Highlights from the 2008 Annual Meeting of the American Urological Association, May 17-22, 2008, Orlando, FL". Reviews in Urology. 10 (2): 136–56. PMC 2483319. PMID 18660856.
- ↑ Mirheydar, Hossein S.; Banapour, Pooya; Massoudi, Rustin; Palazzi, Kerrin L.; Jabaji, Ramzi; Reid, Erin G.; Millard, Frederick E.; Kane, Christopher J.; Sur, Roger L. (December 2014). "What is the Incidence of Kidney Stones after Chemotherapy in Patients with Lymphoproliferative or Myeloproliferative Disorders?". Int Braz J Urol. 40 (6): 772–80. doi:10.1590/S1677-5538.IBJU.2014.06.08. PMID 25615245.
- ↑ Caudarella, R; Vescini, F (September 2009). "Urinary citrate and renal stone disease: the preventive role of alkali citrate treatment". Archivio Italiano di Urologia, Andrologia. 81 (3): 182–7. PMID 19911682.
- ↑ Perazella MA, Ch. 14: "Urinalysis". In Reilly & Perazella 2005, pp. 209–26.
- ↑ 38.0 38.1 38.2 38.3 38.4 38.5 Knudsen BE, Beiko DT, Denstedt JD, Ch. 16: "Uric Acid Urolithiasis". In Stoller & Meng 2007, pp. 299–308.
- ↑ Nephrolithiasis~Overview จาก eMedicine § Pathophysiology.
- ↑ 40.0 40.1 40.2 Coe FL, Evan A, Worcester E (October 2005). "Kidney stone disease". The Journal of Clinical Investigation. 115 (10): 2598–608. doi:10.1172/JCI26662. PMC 1236703. PMID 16200192.
- ↑ del Valle, EE; Spivacow, FR; Negri, AL (2013). "Citrate and renal stones". Medicina (B Aires). 73 (4): 363–8. PMID 23924538.
- ↑ 42.0 42.1 42.2 42.3 42.4 Anoia EJ, Paik ML, Resnick MI (2009). "Ch. 7: Anatrophic Nephrolithomy". ใน Graham SD, Keane TE (บ.ก.). Glenn's Urologic Surgery (7th ed.). Philadelphia: Lippincott Williams & Wilkins. pp. 45–50. ISBN 978-0-7817-9141-0. เก็บจากแหล่งเดิมเมื่อ 14 April 2021. สืบค้นเมื่อ 6 November 2020.
- ↑ Weaver SH, Jenkins P (2002). "Ch. 14: Renal and Urological Care". Illustrated Manual of Nursing Practice (3rd ed.). Lippincott Williams & Wilkins. ISBN 978-1-58255-082-4.
- ↑ American College of Emergency Physicians (27 October 2014). "Ten Things Physicians and Patients Should Question". Choosing Wisely. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 7 March 2014. สืบค้นเมื่อ 2015-01-14.
- ↑ "American Urological Association | Choosing Wisely". www.choosingwisely.org. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 23 February 2017. สืบค้นเมื่อ 28 May 2017.
- ↑ 46.0 46.1 46.2 Smith RC, Varanelli M (July 2000). "Diagnosis and management of acute ureterolithiasis: CT is truth". AJR. American Journal of Roentgenology. 175 (1): 3–6. doi:10.2214/ajr.175.1.1750003. PMID 10882237. S2CID 73387308.
- ↑ 47.0 47.1 47.2 47.3 Fang LS (2009). "Chapter 135: Approach to the Paient with Nephrolithiasis". ใน Goroll AH, Mulley AG (บ.ก.). Primary care medicine: office evaluation and management of the adult patient (6th ed.). Philadelphia: Lippincott Williams & Wilkins. pp. 962–7. ISBN 978-0-7817-7513-7. เก็บจากแหล่งเดิมเมื่อ 21 March 2021. สืบค้นเมื่อ 6 November 2020.
- ↑ 48.0 48.1 48.2 48.3 48.4 48.5 Pietrow PK, Karellas ME (กรกฎาคม 2006). "Medical management of common urinary calculi" (PDF). American Family Physician. 74 (1): 86–94. PMID 16848382. เก็บ (PDF)จากแหล่งเดิมเมื่อ 23 พฤศจิกายน 2011.
- ↑ Bushinsky D, Coe FL, Moe OW (2007). "Ch. 37: Nephrolithiasis". ใน Brenner BM (บ.ก.). Brenner and Rector's The Kidney. Vol. 1 (8th ed.). Philadelphia: WB Saunders. pp. 1299–349. ISBN 978-1-4160-3105-5. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 8 ตุลาคม 2011.
- ↑ Smith RC, Levine J, Rosenfeld AT (September 1999). "Helical CT of urinary tract stones. Epidemiology, origin, pathophysiology, diagnosis, and management". Radiologic Clinics of North America. 37 (5): 911–52, v. doi:10.1016/S0033-8389(05)70138-X. PMID 10494278.
- ↑ Smith-Bindman, R; Aubin, C; Bailitz, J; Bengiamin, RN; และคณะ (18 September 2014). "Ultrasonography versus computed tomography for suspected nephrolithiasis". The New England Journal of Medicine. 371 (12): 1100–1110. doi:10.1056/NEJMoa1404446. PMID 25229916.
- ↑ National Kidney and Urologic Diseases Information Clearinghouse (2007). "Kidney Stones in Adults (NIH Publication No. 08–2495)". Kidney & Urologic Diseases: A-Z list of Topics and Titles. Bethesda, Maryland: National Institute of Diabetes and Digestive and Kidney Diseases, National Institutes of Health, Public Health Service, US Department of Health and Human Services. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 26 กรกฎาคม 2011. สืบค้นเมื่อ 27 กรกฎาคม 2011.
- ↑ Becker KL (2001). Principles and practice of endocrinology and metabolism (3 ed.). Philadelphia, Pa. [u.a.]: Lippincott, Williams & Wilkins. p. 684. ISBN 978-0-7817-1750-2. เก็บจากแหล่งเดิมเมื่อ 8 กันยายน 2017.
- ↑ "Cystine stones". UpToDate. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 26 February 2014. สืบค้นเมื่อ 20 February 2014.
- ↑ Bailey & Love's/25th/1296
- ↑ National Endocrine and Metabolic Diseases Information Service (2008). "Renal Tubular Acidosis (NIH Publication No. 09–4696)". Kidney & Urologic Diseases: A-Z list of Topics and Titles. Bethesda, Maryland: National Institute of Diabetes and Digestive and Kidney Diseases, National Institutes of Health, Public Health Service, US Department of Health and Human Services. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 28 กรกฎาคม 2011. สืบค้นเมื่อ 27 กรกฎาคม 2011.
- ↑ 57.0 57.1 57.2 57.3 De Mais, Daniel (2009). ASCP Quick Compendium of Clinical Pathology (2nd ed.). Chicago: ASCP Press.
- ↑ 58.0 58.1 58.2 58.3 58.4 Weiss M, Liapis H, Tomaszewski JE, Arend LJ (2007). "Chapter 22: Pyelonephritis and Other Infections, Reflux Nephropathy, Hydronephrosis, and Nephrolithiasis". ใน Jennette JC, Olson JL, Schwartz MM, Silva FG (บ.ก.). Heptinstall's Pathology of the Kidney. Vol. 2 (6th ed.). Philadelphia: Lippincott Williams & Wilkins. pp. 991–1082. ISBN 978-0-7817-4750-9. เก็บจากแหล่งเดิมเมื่อ 20 March 2021. สืบค้นเมื่อ 6 November 2020.
- ↑ Halabe A, Sperling O (1994). "Uric acid nephrolithiasis". Mineral and Electrolyte Metabolism. 20 (6): 424–31. PMID 7783706.
- ↑ Kamatani N (December 1996). "[Adenine phosphoribosyltransferase(APRT) deficiency]". Nihon Rinsho. Japanese Journal of Clinical Medicine (ภาษาญี่ปุ่น). 54 (12): 3321–7. PMID 8976113.
- ↑ Rosenberg LE, Durant JL, Elsas LJ (June 1968). "Familial iminoglycinuria. An inborn error of renal tubular transport". The New England Journal of Medicine. 278 (26): 1407–13. doi:10.1056/NEJM196806272782601. PMID 5652624.
- ↑ Coşkun T, Ozalp I, Tokatli A (1993). "Iminoglycinuria: a benign type of inherited aminoaciduria". The Turkish Journal of Pediatrics. 35 (2): 121–5. PMID 7504361.
- ↑ "Patient Information about Crixivan for HIV (Human Immunodeficiency Virus) Infection" (PDF). Crixivan® (indinavir sulfate) Capsules. Whitehouse Station, New Jersey: Merck Sharp & Dohme Corporation. 2010. เก็บ (PDF)จากแหล่งเดิมเมื่อ 15 สิงหาคม 2011. สืบค้นเมื่อ 27 กรกฎาคม 2011.
- ↑ Schlossberg D, Samuel R (2011). "Sulfadiazine". Antibiotic Manual: A Guide to Commonly Used Antimicrobials (1st ed.). Shelton, Connecticut: People's Medical Publishing House. pp. 411–12. ISBN 978-1-60795-084-4. เก็บจากแหล่งเดิมเมื่อ 20 March 2021. สืบค้นเมื่อ 25 August 2020.
- ↑ Carr MC, Prien EL, Babayan RK (December 1990). "Triamterene nephrolithiasis: renewed attention is warranted". The Journal of Urology. 144 (6): 1339–40. doi:10.1016/S0022-5347(17)39734-3. PMID 2231920.
- ↑ McNutt WF (1893). "Section IV: Diseases of the Bladder, Chapter VII: Vesical Calculi (Cysto-lithiasis)". Diseases of the Kidneys and Bladder: A Text-Book for Students of Medicine. Philadelphia: J.B. Lippincott Company. pp. 185–6. เก็บจากแหล่งเดิมเมื่อ 14 April 2021. สืบค้นเมื่อ 6 November 2020.
- ↑ 67.0 67.1 67.2 67.3 67.4 Gettman MT, Segura JW (March 2005). "Management of ureteric stones: issues and controversies". BJU International. 95 (Suppl 2): 85–93. doi:10.1111/j.1464-410X.2005.05206.x. PMID 15720341. S2CID 36265416.
- ↑ Segura, Joseph W. (1997). "STAGHORN CALCULI". Urologic Clinics of North America. 24 (1): 71–80. doi:10.1016/S0094-0143(05)70355-4. ISSN 0094-0143.
- ↑ 69.0 69.1 Fink, HA; Wilt, TJ; Eidman, KE; Garimella, PS; และคณะ (2 April 2013). "Medical management to prevent recurrent nephrolithiasis in adults: A systematic review for an American College of Physicians clinical guideline". Annals of Internal Medicine. 158 (7): 535–43. doi:10.7326/0003-4819-158-7-201304020-00005. PMID 23546565.
- ↑ 70.0 70.1 70.2 Qaseem, A; Dallas, P; Forciea, MA; Starkey, M; Denberg, TD; Clinical Guidelines Committee of the American College of, Physicians (4 November 2014). "Dietary and pharmacologic management to prevent recurrent nephrolithiasis in adults: a clinical practice guideline from the American College of Physicians". Annals of Internal Medicine. 161 (9): 659–67. doi:10.7326/m13-2908. PMID 25364887.
- ↑ Goldfarb DS, Coe FL (พฤศจิกายน 1999). "Prevention of recurrent nephrolithiasis". American Family Physician. 60 (8): 2269–76. PMID 10593318. เก็บจากแหล่งเดิมเมื่อ 22 สิงหาคม 2005.
- ↑ 72.0 72.1 Finkielstein VA, Goldfarb DS (พฤษภาคม 2006). "Strategies for preventing calcium oxalate stones". CMAJ. 174 (10): 1407–9. doi:10.1503/cmaj.051517. PMC 1455427. PMID 16682705. เก็บจากแหล่งเดิมเมื่อ 15 ตุลาคม 2008.
- ↑ "Citric Acid and Kidney Stones" (PDF). uwhealth.org. เก็บ (PDF)จากแหล่งเดิมเมื่อ 2010-07-05.
- ↑ Taylor, EN; Curhan, GC (September 2006). "Diet and fluid prescription in stone disease". Kidney International. 70 (5): 835–9. doi:10.1038/sj.ki.5001656. PMID 16837923.
- ↑ "What are kidney stones?". kidney.org. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 14 May 2013. สืบค้นเมื่อ 19 August 2013.
- ↑ Heaney RP (มีนาคม 2006). "Nutrition and chronic disease". Mayo Clinic Proceedings. 81 (3): 297–9. doi:10.4065/81.3.297. PMID 16529131.
- ↑ 77.0 77.1 Tiselius HG (May 2003). "Epidemiology and medical management of stone disease". BJU International. 91 (8): 758–67. doi:10.1046/j.1464-410X.2003.04208.x. PMID 12709088. S2CID 28256459.
- ↑ 78.0 78.1 Taylor EN, Stampfer MJ, Curhan GC (December 2004). "Dietary factors and the risk of incident kidney stones in men: new insights after 14 years of follow-up" (PDF). Journal of the American Society of Nephrology. 15 (12): 3225–32. doi:10.1097/01.ASN.0000146012.44570.20. PMID 15579526. เก็บ (PDF)จากแหล่งเดิมเมื่อ 21 September 2017. สืบค้นเมื่อ 3 June 2011.
- ↑ Cicerello, E; Merlo, F; Maccatrozzo, L (September 2010). "Urinary alkalization for the treatment of uric acid nephrolithiasis". Archivio Italiano di Urologia, Andrologia. 82 (3): 145–8. PMID 21121431.
- ↑ Cameron JS, Simmonds HA (June 1987). "Use and abuse of allopurinol". British Medical Journal. 294 (6586): 1504–5. doi:10.1136/bmj.294.6586.1504. PMC 1246665. PMID 3607420.
- ↑ Macaluso JN (November 1996). "Management of stone disease--bearing the burden". The Journal of Urology. 156 (5): 1579–80. doi:10.1016/S0022-5347(01)65452-1. PMID 8863542.
- ↑ Pathan SA, Mitra B, Cameron PA (April 2018). "A Systematic Review and Meta-analysis Comparing the Efficacy of Nonsteroidal Anti-inflammatory Drugs, Opioids, and Paracetamol in the Treatment of Acute Renal Colic". European Urology. 73 (4): 583–595. doi:10.1016/j.eururo.2017.11.001. PMID 29174580.
- ↑ 83.0 83.1 83.2 Seitz, C; Liatsikos, E; Porpiglia, F; Tiselius, HG; และคณะ (September 2009). "Medical therapy to facilitate the passage of stones: What is the evidence?". European Urology. 56 (3): 455–71. doi:10.1016/j.eururo.2009.06.012. PMID 19560860.
- ↑ Campschroer, T; Zhu, Y; Duijvesz, D; Grobbee, DE; และคณะ (2 April 2014). "Alpha-blockers as medical expulsive therapy for ureteral stones". The Cochrane Database of Systematic Reviews. 4 (4): CD008509. doi:10.1002/14651858.CD008509.pub2. PMID 24691989.
- ↑ Campschroer, T; Zhu, Y; Duijvesz, D; Grobbee, DE; Lock, MT (2 April 2014). "Alpha-blockers as medical expulsive therapy for ureteral stones". The Cochrane Database of Systematic Reviews. 4 (4): CD008509. doi:10.1002/14651858.CD008509.pub2. PMID 24691989.
- ↑ Wang, Ralph C.; Smith-Bindman, Rebecca; Whitaker, Evans; Neilson, Jersey; Allen, Isabel Elaine; Stoller, Marshall L.; Fahimi, Jahan (September 2016). "Effect of Tamsulosin on Stone Passage for Ureteral Stones: A Systematic Review and Meta-analysis". Annals of Emergency Medicine. doi:10.1016/j.annemergmed.2016.06.044. PMID 27616037.
- ↑ 87.0 87.1 87.2 87.3 87.4 87.5 87.6 87.7 87.8 Shock Wave Lithotripsy Task Force (2009). "Current Perspective on Adverse Effects in Shock Wave Lithotripsy" (PDF). Clinical Guidelines. Linthicum, Maryland: American Urological Association. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 18 กรกฎาคม 2013. สืบค้นเมื่อ 13 ตุลาคม 2015.
- ↑ Lingeman JE, Matlaga BR, Evan AP (2007). "Surgical Management of Urinary Lithiasis". ใน Wein AJ, Kavoussi LR, Novick AC, Partin AW, Peters CA (บ.ก.). Campbell-Walsh Urology. Philadelphia: W. B. Saunders. pp. 1431–1507.
- ↑ Preminger GM, Tiselius HG, Assimos DG, Alken P, Buck C, Gallucci M, Knoll T, Lingeman JE, Nakada SY, Pearle MS, Sarica K, Türk C, Wolf JS (December 2007). "2007 guideline for the management of ureteral calculi". The Journal of Urology. 178 (6): 2418–34. doi:10.1016/j.juro.2007.09.107. PMID 17993340.
- ↑ 90.0 90.1 Evan AP, McAteer JA (1996). "Ch. 28: Q-effects of Shock Wave Lithotripsy". ใน Coe FL, Favus MJ, Pak CY, Parks JH, Preminger GM (บ.ก.). Kidney Stones: Medical and Surgical Management. Philadelphia: Lippincott-Raven. pp. 549–60. ISBN 9780781702638.
- ↑ 91.0 91.1 91.2 Evan AP, Willis LR (2007). "Ch. 41: Extracorporeal Shock Wave Lithotripsy: Complications". ใน Smith AD, Badlani GH, Bagley DH, Clayman RV, Docimo SG (บ.ก.). Smith's Textbook on Endourology. Hamilton, Ontario, Canada: B C Decker, Inc. pp. 353–65.
- ↑ Young JG, Keeley FX, Ch. 38: "Indications for Surgical Removal, Including Asymptomatic Stones" in Rao, Preminger & Kavanagh 2011, pp. 441–454.
- ↑ Wynberg, JB; Borin, JF; Vicena, JZ; Hannosh, V; Salmon, SA (October 2012). "Flexible ureteroscopy-directed retrograde nephrostomy for percutaneous nephrolithotomy: description of a technique". J Endourol. 26 (10): 1268–74. doi:10.1089/end.2012.0160. PMID 22563900.
- ↑ Lam JS, Gupta M, Ch. 25: "Ureteral Stents". In Stoller & Meng 2007, pp. 465–83.
- ↑ Marks AJ, Qiu J, Milner TE, Chan KF, Teichman JM (6 January 2011), Ch. 26: "Laser Lithotripsy Physics", Springer, ISBN 9781848003620, เก็บจากแหล่งเดิมเมื่อ 20 February 2021, สืบค้นเมื่อ 6 November 2020 in Rao, Preminger & Kavanagh 2011, pp. 301–310.
- ↑ 96.0 96.1 96.2 96.3 Romero V, Akpinar H, Assimos DG (2010). "Kidney stones: a global picture of prevalence, incidence, and associated risk factors". Reviews in Urology. 12 (2–3): e86-96. PMC 2931286. PMID 20811557.
- ↑ Lieske JC, Segura JW (2004). "Ch. 7: Evaluation and Medical Management of Kidney Stones". ใน Potts JM (บ.ก.). Essential Urology: A Guide to Clinical Practice (1st ed.). Totowa, New Jersey: Humana Press. pp. 117–52. ISBN 978-1-58829-109-7.
- ↑ Lozano, R; Naghavi, Mohsen; Foreman, Kyle; Lim, Stephen; และคณะ (15 December 2012). "Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2095–128. doi:10.1016/S0140-6736(12)61728-0. hdl:10536/DRO/DU:30050819. PMID 23245604.
- ↑ Windus D (2008). The Washington manual nephrology subspecialty consult (2nd ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins Health. p. 235. ISBN 978-0-7817-9149-6. เก็บจากแหล่งเดิมเมื่อ 9 กันยายน 2016.
- ↑ Lewis SM (2017). Medical-surgical nursing : assessment and management of clinical problems. Elsevier. ISBN 978-0-323-32852-4. OCLC 944472408.
- ↑ Celsus AC (1831). "Book VII, Chapter XXVI: Of the operation necessary in a suppression of urine, and lithotomy". ใน Collier GF (บ.ก.). A translation of the eight books of Aul. Corn. Celsus on medicine (2nd ed.). London: Simpkin and Marshall. pp. 306–14. เก็บจากแหล่งเดิมเมื่อ 8 กรกฎาคม 2014.
- ↑ 102.0 102.1 Shah J, Whitfield HN (May 2002). "Urolithiasis through the ages". BJU International. 89 (8): 801–10. doi:10.1046/j.1464-410X.2002.02769.x. PMID 11972501. S2CID 44311421.
- ↑ 103.0 103.1 Ellis H (1969). A History of Bladder Stone. Oxford, England: Blackwell Scientific Publications. ISBN 978-0-632-06140-2.
- ↑ Bigelow HJ (1878). Litholapaxy or rapid lithotrity with evacuation. Boston: A. Williams and Company. p. 29. เก็บจากแหล่งเดิมเมื่อ 14 April 2021. สืบค้นเมื่อ 25 August 2020.
- ↑ "nephrolithiasis", ศัพท์บัญญัติอังกฤษ-ไทย, ไทย-อังกฤษ ฉบับราชบัณฑิตยสถาน (คอมพิวเตอร์) รุ่น ๑.๑ ฉบับ ๒๕๔๕,
(แพทยศาสตร์) โรคนิ่วไต
- ↑ Dwyer, Moira E.; Krambeck, Amy E.; Bergstralh, Eric J.; Milliner, Dawn S.; Lieske, John C.; Rule, Andrew D. (July 2012). "Temporal Trends in Incidence of Kidney Stones Among Children: A 25-Year Population Based Study". Pediatric Urology. 188 (1): 247–252. doi:10.1016/j.juro.2012.03.021. PMC 3482509. PMID 22595060.
- ↑ "Diet and Definition of Kidney Stones, Renal Calculi". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 17 November 2007. สืบค้นเมื่อ 11 October 2013.
- ↑ Kirejczyk, JK.; Porowski, T.; Filonowicz, R.; Kazberuk, A.; Stefanowicz, M.; Wasilewska, A.; Debek, W. (August 2013). "An association between kidney stone composition and urinary metabolic disturbances in children". J Pediatr Urol. 10 (1): 130–5. doi:10.1016/j.jpurol.2013.07.010. PMID 23953243.
- ↑ 109.0 109.1 109.2 109.3 109.4 Pugh, D. G. (2002). Sheep and goat medicine. Philadelphia: Saunders. p. 468.
- ↑ Bushman, D. H.; Emerick, R. J.; Embry, L. B. (1965). "Urolithiasis: relationships involving dietary calcium, phosphorus and magnesium". J. Nutr. 87: 499–504. doi:10.1093/jn/87.4.499.
- ↑ Stewart, S. R.; Emerick, R. J.; Pritchard, R. H. (1991). "Effects of dietary ammonium chloride and variations in calcium to phosphorus ratio on silica urolithiasis in sheep". J. Anim. Sci. 69: 2225–2229. doi:10.2527/1991.6952225x.
- ↑ Forman, S. A.; Whiting, F.; Connell, R. (1959). "Silica urolithiasis in beef cattle. 3. Chemical and physical composition of the uroliths". Can. J. Compar. Med. 23 (4): 157–162.
- ↑ Scott, D.; Buchan, W. (1988). "The effects of feeding pelleted diets made from either coarsely or finely ground hay on phosphorus balance and on the partition of phosphorus excretion between urine and faeces in the sheep". Q. J. Exp. Physiol. 73: 315–322. doi:10.1113/expphysiol.1988.sp003148.
- ↑ Bravo, D.; Sauvant, D.; Bogaert, C.; Meschy, F. (2003). "III. Quantitative aspects of phosphorus excretion in ruminants". Reprod. Nutr. Dev. 43: 285–300. doi:10.1051/rnd:2003021.
- ↑ Waltner-Toews, D; Meadows, DH (1980). "Case report: Urolithiasis in a herd of beef cattle associated with oxalate ingestion". Can. Vet. J. 21: 61–62.
- ↑ James, L. F.; Butcher, J. E. (1972). "Halogeton poisoning of sheep: effect of high level oxalate intake. J. Anim". Sci. 35: 1233–1238. doi:10.2527/jas1972.3561233x.
- ↑ 117.0 117.1 Kahn, C. M., บ.ก. (2005). Merck veterinary manual (9th ed.). Whitehouse Station: Merck & Co.
แหล่งอ้างอิงอื่น ๆ[แก้]
- Committee to Review Dietary Reference Intakes for Vitamin D and Calcium, Institute of Medicine of the National Academies (2011). Ross AC, Taylor CL, Yaktine AL, Del HB (บ.ก.). Dietary Reference Intakes for Calcium and Vitamin D. Washington, DC: The National Academies Press. doi:10.17226/13050. ISBN 978-0-309-16394-1. PMID 21796828. S2CID 58721779. เก็บจากแหล่งเดิมเมื่อ 9 September 2014. สืบค้นเมื่อ 21 June 2011.
- Rao PN, Preminger GM, Kavanagh JP, บ.ก. (2011). Urinary Tract Stone Disease (1st ed.). London: Springer-Verlag. doi:10.1007/978-1-84800-362-0_26. ISBN 978-1-84800-361-3.
- Reilly RF, Perazella MA, บ.ก. (2005). Nephrology in 30 Days (1st ed.). New York: The McGraw-Hill Companies, Inc. ISBN 978-0-07-143701-1. เก็บจากแหล่งเดิมเมื่อ 14 April 2021. สืบค้นเมื่อ 25 August 2020.
- Stoller ML, Meng MV, บ.ก. (2007). Urinary stone disease: the practical guide to medical and surgical management (1st ed.). Totowa, New Jersey: Humana Press. ISBN 978-1-59259-972-1.
แหล่งข้อมูลอื่น[แก้]
| การจำแนกโรค | |
|---|---|
| ทรัพยากรภายนอก |
- โรคนิ่วไต ที่เว็บไซต์ Curlie
- Information from the European Urological Association เก็บถาวร 22 กันยายน 2016 ที่ เวย์แบ็กแมชชีน





