ผลต่างระหว่างรุ่นของ "ยาปฏิชีวนะ"
Thomson Walt (คุย | ส่วนร่วม) |
|||
| บรรทัด 30: | บรรทัด 30: | ||
== ศัพทมูลวิทยา == |
== ศัพทมูลวิทยา == |
||
==Etymology== |
|||
{{โครงส่วน}} |
|||
คำว่า 'antibiosis' ซึ่งมีความหมายว่า "ต่อต้านชีวิต" ถูกนำมาใช้เป็นครั้งแรกโดยนักจุลชีววิทยาชาวฝรั่งเศส ''[[ฌอง ปอล วูยล์ลีแม็ง]]'' (Jean Paul Vuillemin) เพื่ออธิบายปรากฏการณ์การออกฤทธิ์ต้านเซลล์สิ่งมีชีวิตของยาปฏิชีวนะที่ถูกค้นพบในช่วงแรก<ref name="CALDERIN2007"/><ref name=Saxena/><ref>{{cite journal | vauthors = Foster W, Raoult A | title = Early descriptions of antibiosis | journal = J R Coll Gen Pract | volume = 24 | issue = 149 | pages = 889–94 | date = December 1974 | pmid = 4618289 | pmc = 2157443 }}</ref> ทั้งนี้ได้มีการอธิบายปรากฏการณ์การเกิด 'antibiosis' ใน[[แบคทีเรีย]]ขึ้นเป็นครั้งแรกในปี ค.ศ. 1877 เมื่อ ''[[หลุยส์ ปาสเตอร์]]'' และ [[โรเบิร์ต คอค]] พบว่า[[แบคทีเรีย]][[bacillus|สกุลบาซิลลัส]]ในอากาศสามารถยับยั้งการเจริญเติบโตของแบคทีเรีย ''[[Bacillus anthracis]]'' ได้<ref name=Saxena>Sanjai Saxena, Applied Microbiology</ref><ref>{{cite journal |first= H |last= Landsberg |title= Prelude to the discovery of penicillin |journal= Isis |volume= 40 |issue= 3 |pages= 225–7 |year= 1949 |doi=10.1086/349043}}</ref> ซึ่งต่อมาคำดังกล่าวได้ถูกเปลี่ยนเป็น 'antibiotic' โดย [[เซลมัน แวกส์มัน]] – นักจุลชีววิทยาชาวอเมริกัน เมื่อ ค.ศ. 1942<ref name="CALDERIN2007"/><ref name=Saxena/><ref name="Wakeman1947"/> |
|||
คำว่า ''antibiotic'' นั้นปรากฏเป็นครั้งแรกในบทความวารสารทางการแพทย์ใน ปี ค.ศ. 1942 โดย [[เซลมัน แวกส์มัน]] และทีมนักวิจัยของเขา เพื่อใช้สื่อถึงสารที่มีความเจือจางสูงชนิดใดๆ ที่จุลชีพสายพันธุ์หนึ่งๆ |
|||
สร้างขึ้นเพื่อต่อต้านหรือยับยั้งการเจริญเติบโตของจุลชีพสายพันธุ์อื่น<ref name=Saxena/><ref name="Wakeman1947"/> ซึ่งนิยามนี้จะไม่รวมสารที่ออกฤทธิ์ฆ่าแบคทีเรียแต่ไม่ได้ถูกสร้างขึ้นโดยจุลชีพ (เช่น [[น้ำย่อย]] และ[[ไฮโดรเจนเพอร์ออกไซด์]]) รวมไปถึงสารประกอบที่สังเคราะห์เลียนแบบสารที่ได้จากแบคทีเรีย เช่น [[ซัลโฟนาไมด์|ยากลุ่มซัลโฟนาไมด์]] ในการนิยามความหายของคำว่า ''antibiotic'' หรือยาปฏิชีวนะในปัจจุบันนั้น จะหมายความรวมไปถึงยาใดๆก็ตามที่ออกฤทธิ์ฆ่าหรือยับยั้งการเจริญเติบโตของแบคทีเรีย ไม่ว่ายานั้นๆจะถูกสร้างจากจุลชีพหรือไม่ก็ตาม<ref>{{Cite book|title=The Antimicrobial Drugs|last=Scholar E. M.|first=Pratt W. B.|publisher=Oxford University Press, USA|year=2000|isbn=978-0195125290|location=|pages=3|via=}}</ref><ref>{{Cite journal|last=Davies|first=Julian|last2=Davies|first2=Dorothy|date=1 September 2010|title=Origins and evolution of antibiotic resistance|journal=Microbiology and molecular biology reviews: MMBR|volume=74|issue=3|pages=417–433|doi=10.1128/MMBR.00016-10|issn=1098-5557|pmc=2937522|pmid=20805405}}</ref> |
|||
คำว่า "antibiotic" นั้นมีรากศัพท์จากคำ 2 คำ คือ ''anti'' ซึ่งมีความหมายว่า ''ต่อต้าน'' กับ βιωτικός (''biōtikos'') ที่มีความหายว่า "เหมาะกับชีวิต, มีชีวิต"<ref>{{cite book |url= http://www.perseus.tufts.edu/hopper/text?doc=Perseus%3Atext%3A1999.04.0057%3Aentry%3Dbiwtiko%2Fs |chapter= βιωτικός |editor1-first= Henry George |editor1-last= Liddell |editor2-first= Robert |editor2-last= Scott |title= A Greek-English Lexicon |via= [[Perseus Project]]}}</ref> ซึ่งคำว่า ''βιωτικός'' นั้นก็เกิดจากคำ 2 คำ คือ βίωσις (''biōsis'') ที่แปลว่า "หนทางแห่งชีวิต"<ref>{{cite book |url= http://www.perseus.tufts.edu/hopper/text?doc=Perseus%3Atext%3A1999.04.0057%3Aentry%3Dbi%2Fwsis |chapter= βίωσις |editor1-first= Henry George |editor1-last= Liddell |editor2-first= Robert |editor2-last= Scott |title= A Greek-English Lexicon |via= [[Perseus Project]]}}</ref>และคำว่า βίος (''bios'') ที่หมายถึง "ชีวิต"<ref name="Antibiotics FAQ" /><ref>{{cite book |url= http://www.perseus.tufts.edu/hopper/text?doc=Perseus%3Atext%3A1999.04.0057%3Aentry%3Dbi%2Fos1 |chapter= βίος |editor1-first= Henry George |editor1-last= Liddell |editor2-first= Robert |editor2-last= Scott |title= A Greek-English Lexicon |via= [[Perseus Project]]}}</ref> ส่วนอีกคำหนึ่งให้ความหมายเหมือน "antibiotic" คือคำว่า "antibacterial" ซึ่งมาจาก[[ภาษากรีก]] ἀντί (''anti'') ที่มีความหมายว่า "ต่อต้าน"<ref>{{cite book |url= http://www.perseus.tufts.edu/hopper/text?doc=Perseus%3Atext%3A1999.04.0057%3Aentry%3Da%29nti%2F |chapter= ἀντί |editor1-first= Henry George |editor1-last= Liddell |editor2-first= Robert |editor2-last= Scott |title= A Greek-English Lexicon |via= [[Perseus Project]]}}</ref> กับคำว่า βακτήριον (''baktērion'') ซึ่งแผลงมาจากคำว่า βακτηρία (''baktēria'') ซึ่งมีความหมายว่า "[[พลอง]], [[กระป๋อง]]"<ref>{{cite book |url= http://www.perseus.tufts.edu/hopper/text?doc=Perseus%3Atext%3A1999.04.0057%3Aentry%3Dbakthri%2Fa |chapter= βακτηρία |editor1-first= Henry George |editor1-last= Liddell |editor2-first= Robert |editor2-last= Scott |title= A Greek-English Lexicon |via= [[Perseus Project]]}}</ref> ทั้งนี้ เนื่องจาก[[แบคทีเรีย]]สายพันธุ์แรกที่ถูกค้นพบนั้นมีรูปร่างเป็นแท่งคล้ายรูปทรงของพลองหรือกระป๋อง<ref>[http://oxforddictionaries.com/definition/bacterium?q=bacterial#bacterium__2 bacterial], on Oxford Dictionaries</ref> |
|||
== ประวัติและการค้นพบ == |
== ประวัติและการค้นพบ == |
||
=== การสกัดยาปฏิชีวนะจากรา === |
=== การสกัดยาปฏิชีวนะจากรา === |
||
รุ่นแก้ไขเมื่อ 14:50, 18 มกราคม 2561
| ยาปฏิชีวนะ | |
|---|---|
| ระดับชั้นของยา | |
 การทดสอบความไวของแบคทีเรีย Staphylococcus aureus ต่อยาปฏิชีวนะด้วยวิธี Kirby-Bauer disk diffusion method โดยยาปฏิชีวนะจะกระจายเข้าไปในจานเพาะเลี้ยงที่มีเชื้อแบคทีเรียอยู่และส่งผลยับยั้งการเจริญเติบโตของ S. aureus ทำให้เกิดวงยับยั้งเชื้อ (Zone of inhibition) ขึ้น | |
| In Wikidata |
ยาปฏิชีวนะ (อังกฤษ: Antibiotics จากภาษากรีซโบราณ αντιβιοτικά, antiviotika) หรือเรียกอีกชื่อหนึ่งว่า ยาฆ่าเชื้อแบคทีเรีย (Antibacterials) เป็นกลุ่มย่อยของยาอีกกลุ่มหนึ่งในกลุ่มยาต้านจุลชีพ (Antimicrobial drugs)[1] ซึ่งเป็นยาที่ถูกใช้ในการรักษาและป้องกันการติดเชื้อแบคทีเรีย[2][3] โดยอาจออกฤทธิ์ฆ่าหรือยับยั้งการเจริญเติบโตของแบคทีเรียอย่างใดอย่างหนึ่งหรือทั้งสอง ยาปฏิชีวนะบางชนิดอาจมีคุณสมบัติเป็นมีคุณสมบัติเป็นสารต้านโพรโทซัวได้ เช่น เมโทรนิดาโซล[4][5] ทั้งนี้ ยาปฏิชีวนะไม่มีฤทธิ์ในการต้านไวรัสที่เป็นสาเหตุของโรคต่างๆ เช่น ไข้หวัด หรือ ไข้หวัดใหญ่ เป็นต้น โดยยาที่มีฤทธิ์ต่อเชื้อไวรัสจะถูกจัดอยู่ในกลุ่มยาต้านไวรัส ซึ่งเป็นกลุ่มย่อยอีกกลุ่มหนึ่งของยาต้านจุลชีพ
ในบางครั้ง คำว่า ยาปฏิชีวนะ (ซึ่งหมายถึง "การต่อต้านชีวิต") ถูกนำมาใช้เพื่อสื่อความถึงสารใดๆที่นำมาใช้เพื่อต้านจุลินทรีย์[6] ซึ่งมีความหมายเดียวกันกับคำว่า ยาต้านจุลชีพ[7] บางแหล่งมีการใช้คำว่า ยาปฏิชีวนะ และ ยาฆ่าเชื้อแบคทีเรีย ในความหมายที่แยกจากกันไป โดยคำว่า ยา (สาร) ฆ่าเชื้อแบคทีเรีย จะสื่อความถึง สบู่ และน้ำยาฆ่าเชื้อ ขณะที่คำว่า ยาปฏิชีวนะ จะหมายถึงยาที่ใช้ในทางการแพทย์เพื่อฆ่าเชื้อแบคทีเรีย[8]
การพัฒนายาปฏิชีวนะเริ่มต้นในช่วงศตวรรษที่ 20[9] พร้อมกับการพัฒนาเรื่องการให้วัคซีนเพื่อป้องกันโรคจากเชื้อจุลชีพต่างๆ การเกิดขึ้นของยาปฏิชีวนะนำมาซึ่งการกำจัดโรคติดเชื้อแบคทีเรียต่างๆ ออกไปหลายชนิด เช่น กรณีของวัณโรคที่ระบาดในประเทศกำลังพัฒนา อย่างไรก็ตาม ด้วยประสิทธิภาพที่ดีและการเข้าถึงยาที่ง่ายนำไปสู่การใช้ยาปฏิชีวนะในทางที่ผิด [10][11][12] พร้อมๆกับการที่แบคทีเรียมีการพัฒนาจนกลายพันธุ์เป็นเชื้อแบคทีเรียที่ดื้อต่อยาปฏิชีวนะ[2][13] ปัญหาดังข้างต้นได้แพร่กระจายเป็นวงกว้าง จนเป็นปัญหาสำคัญของการสาธารณสุขในทุกประเทศทั่วโลก จนองค์การอนามัยโลก (World Health Organization) ได้ประกาศให้ปัญหาการดื้อยาของเชื้อแบคทีเรียเป็น "ปัญหาสำคัญเร่งด่วนที่สุดที่เกิดขึ้นในทุกภูมิภาคทั่วโลกและทุกคนล้วนจะต้องได้รับผลกระทบจากปัญหานี้ ไม่ว่าวัยใด หรือประเทศใดก็ตาม"[14]
ศัพทมูลวิทยา
Etymology
คำว่า 'antibiosis' ซึ่งมีความหมายว่า "ต่อต้านชีวิต" ถูกนำมาใช้เป็นครั้งแรกโดยนักจุลชีววิทยาชาวฝรั่งเศส ฌอง ปอล วูยล์ลีแม็ง (Jean Paul Vuillemin) เพื่ออธิบายปรากฏการณ์การออกฤทธิ์ต้านเซลล์สิ่งมีชีวิตของยาปฏิชีวนะที่ถูกค้นพบในช่วงแรก[15][16][17] ทั้งนี้ได้มีการอธิบายปรากฏการณ์การเกิด 'antibiosis' ในแบคทีเรียขึ้นเป็นครั้งแรกในปี ค.ศ. 1877 เมื่อ หลุยส์ ปาสเตอร์ และ โรเบิร์ต คอค พบว่าแบคทีเรียสกุลบาซิลลัสในอากาศสามารถยับยั้งการเจริญเติบโตของแบคทีเรีย Bacillus anthracis ได้[16][18] ซึ่งต่อมาคำดังกล่าวได้ถูกเปลี่ยนเป็น 'antibiotic' โดย เซลมัน แวกส์มัน – นักจุลชีววิทยาชาวอเมริกัน เมื่อ ค.ศ. 1942[15][16][19]
คำว่า antibiotic นั้นปรากฏเป็นครั้งแรกในบทความวารสารทางการแพทย์ใน ปี ค.ศ. 1942 โดย เซลมัน แวกส์มัน และทีมนักวิจัยของเขา เพื่อใช้สื่อถึงสารที่มีความเจือจางสูงชนิดใดๆ ที่จุลชีพสายพันธุ์หนึ่งๆ สร้างขึ้นเพื่อต่อต้านหรือยับยั้งการเจริญเติบโตของจุลชีพสายพันธุ์อื่น[16][19] ซึ่งนิยามนี้จะไม่รวมสารที่ออกฤทธิ์ฆ่าแบคทีเรียแต่ไม่ได้ถูกสร้างขึ้นโดยจุลชีพ (เช่น น้ำย่อย และไฮโดรเจนเพอร์ออกไซด์) รวมไปถึงสารประกอบที่สังเคราะห์เลียนแบบสารที่ได้จากแบคทีเรีย เช่น ยากลุ่มซัลโฟนาไมด์ ในการนิยามความหายของคำว่า antibiotic หรือยาปฏิชีวนะในปัจจุบันนั้น จะหมายความรวมไปถึงยาใดๆก็ตามที่ออกฤทธิ์ฆ่าหรือยับยั้งการเจริญเติบโตของแบคทีเรีย ไม่ว่ายานั้นๆจะถูกสร้างจากจุลชีพหรือไม่ก็ตาม[20][21]
คำว่า "antibiotic" นั้นมีรากศัพท์จากคำ 2 คำ คือ anti ซึ่งมีความหมายว่า ต่อต้าน กับ βιωτικός (biōtikos) ที่มีความหายว่า "เหมาะกับชีวิต, มีชีวิต"[22] ซึ่งคำว่า βιωτικός นั้นก็เกิดจากคำ 2 คำ คือ βίωσις (biōsis) ที่แปลว่า "หนทางแห่งชีวิต"[23]และคำว่า βίος (bios) ที่หมายถึง "ชีวิต"[24][25] ส่วนอีกคำหนึ่งให้ความหมายเหมือน "antibiotic" คือคำว่า "antibacterial" ซึ่งมาจากภาษากรีก ἀντί (anti) ที่มีความหมายว่า "ต่อต้าน"[26] กับคำว่า βακτήριον (baktērion) ซึ่งแผลงมาจากคำว่า βακτηρία (baktēria) ซึ่งมีความหมายว่า "พลอง, กระป๋อง"[27] ทั้งนี้ เนื่องจากแบคทีเรียสายพันธุ์แรกที่ถูกค้นพบนั้นมีรูปร่างเป็นแท่งคล้ายรูปทรงของพลองหรือกระป๋อง[28]
ประวัติและการค้นพบ
การสกัดยาปฏิชีวนะจากรา
ส่วนนี้รอเพิ่มเติมข้อมูล คุณสามารถช่วยเพิ่มข้อมูลส่วนนี้ได้ |
การสังเคราะห์ยาปฏิชีวนะจากสีย้อม
ส่วนนี้รอเพิ่มเติมข้อมูล คุณสามารถช่วยเพิ่มข้อมูลส่วนนี้ได้ |
การใช้ประโยชน์ทางการแพทย์
ยาปฏิชีวนะเป็นยาที่ถูกใช้ในการรักษาและป้องกันการติดเชื้อแบคทีเรีย[2][29] และในบางครั้งถูกใช้เป็นยาต้านโพรโทซัว (เมโทรนิดาโซล สำหรับรักษาโรคที่เกิดจากการติดเชื้อโพรโตซัวบางสายพันธุ์ และในบางครั้งก็อาจถูกนำมาใช้เป็นยาต้านปรสิตได้เช่นกัน เมื่อพบว่ามีการติดเชื้อแบคทีเรียหรือมีอาการที่อาจบ่งบอกได้ว่าเป็นการติดเชื้อแบคทีเรีย แต่ยังไม่สามารถจำแนกสายพันธุ์ของเชื้อก่อโรคได้ จะมีการให้การรักษาด้วยยาปฏิชีวนะที่เรียกว่า การให้ยาปฏิชีวนะแบบครอบคลุมเชื้ออย่างกว้าง (empiric therapy) เพื่อให้ครอบคลุมเชื้อที่อาจเป็นสาเหตุทั้งหมด[30] อย่างไรก็ตาม การให้ยาปฏิชีวนะที่ออกฤทธิ์กว้าง (broad-spectrum antibiotic) จะขึ้นอยู่อาการและอาการแสดงของผู้ป่วยและผลการจรวจทางห้องปฏิบัติการในแต่ละวัน ซึ่งอาจต้องใช้เวลาหลายวันในการระบุเชื้อสาเหตุที่แน่ชัดได้[29][30]
เมื่อทราบถึงสายพันธุ์ของเชื้อก่อโรคดังข้างต้นแล้ว แบบแผนการรักษาด้วยยาปฏิชีวนะจะถูกปรับเปลี่ยนให้จำเพาะเจาะจงกับเชื้อสาเหตุนั้นๆมากขึ้น โดยทั่วไปมักเลือกใช้ยาปฏิชีวนะที่มีขอบเขตการออกฤทธิ์ครอบคลุมเชื้อที่แคบลง (narrow-spectrum antibiotic) ทั้งนี้ การปรับเปลี่ยนแบบแผนการรักษานี้จะขึ้นอยู่กับข้อบ่งใช้ ราคา ประสิทธิภาพ ความปลอดภัย และความสะดวกในการใช้ยานั้น การระบุชนิดของเชื้อก่อโรคที่จำเพาะถือเป็นจุดสำคัญในการรักษา เนื่องจากจะช่วยลดค่าใช้จ่าย รวมไปถึงความเสี่ยงที่อาจเกิดพิษหรืออาการไม่พึงประสงค์ จากการที่ต้องได้รับการรักษายาปฏิชีวนะที่ออกฤทธิ์กว้างหรือหลายชนิดร่วมกัน อีกทั้งยังช่วยลดความเป็นไปได้ที่จะเกิดภาวะเสี่ยงจากการดื้อยาของเชื้อแบคทีเรียได้ด้วย[30] ในอีกกรณีหนึ่ง การมีการใช้ยาปฏิชีวนะในผู้ป่วยที่มีภาวะไส้ติ่งอักเสบเฉียบพลัน เป็นการรักษาอีกหนึ่งทางเลือกโดยไม่ต้องทำการผ่าตัด[31]
นอกจากนี้แล้ว ยังมีการใช้ยาปฏิชีวนะเพื่อเป็นการป้องกัน (prophylactic) เฉพาะในผู้ที่มีความเสี่ยงต่อการติดเชื้อแบคทีเรียสูง เช่น ผู้ที่มีภูมิคุ้มกันบกพร่อง (โดยเฉพาะผู้ป่วยเอดส์ เพื่อป้องกันโรคปอดบวม), ผู้ที่กำลังอยู่ระหว่างการใช้ยากดภูมิคุ้มกัน, ผู้ป่วยมะเร็ง และผู้ป่วยที่ต้องได้รับการผ่าตัด[29] อาจการใช้ยาปฏิชีวนะก่อนและหลังการผ่าตัดเพื่อช่วยป้องกันการติดเชื้อแบคทีเรียบริเวณแผล และมีการใช้ในทางทันตกรรมเพื่อเป็นการป้องกันการติดเชื้อแบคทีเรียในกระแสเลือดและการเกิดภาวะเยื่อบุหัวใจอักเสบติดเชื้อ รวมไปถึงการใช้ยาปฏิชีวนะในการป้องกันการติดเชื้อแบคทีเรียในผู้ป่วยที่มีนิวโตรฟิลในเลือดต่ำ โดยเฉพาะอย่างยิ่ง ในผู้ป่วยมะเร็ง[32][33]
การบริหารยา
การบริหารยาปฏิชีวนะนั้นสามารถกระทำได้หลายช่องทาง โดยปกติแล้วมักใช้การบริหารยาโดยการรับประทานทางปาก แต่ในกรณีที่ผู้ป่วยมีอาการรุนแรง โดยเฉพาะอย่ายิ่ง ในผู้ป่วยที่มีการติดเชื้อในกระแสเลือดอย่างรุนแรง จะบริหารยาให้แก่ผู้ป่วยด้วยวิธีการฉีดเข้าหลอดเลือดดำ หรือการฉีดอื่น[2][30] ในกรณีที่ตำแหน่งที่เกิดการติดเชื้ออยู่ในบริเวณที่ยาปฏิชีวนะสามารถแพร่กระจายเข้าไปได้โดยง่าย อาจบริหารยาปฏิชีวนะนั้นๆได้ด้วยการใช้ในรูปแบบยาใช้ภายนอก อาทิ การใช้ยาหยอดตาหยอดลงเยื่อบุตาในกรณีเยื่อบุตาอักเสบ หรือการใช้ยาหยอดหู ในกรณีติดเชื้อแบคทีเรียในหูหรือหูชั้นนอกอักเสบเฉียบพลัน (acute otitis externa) ยาใช้ภายนอกในรูปแบบยาทาเป็นอีกทางเลือกหนึ่งสำหรับผู้ที่มีการติดเชื้อบริเวณผิวหนังที่ไม่รุนแรง เช่น สิวอักเสบจากการติดเชื้อแบคทีเรีย (acne vulgaris) และเซลล์เนื้อเยื่ออักเสบ (Cellulitis)[34] โดยประโยชน์จากการใช้ยาปฏิชีวนะในรูปแบบยาใช้ภายนอก ได้แก่ บริเวณที่เกิดการติดเชื้อจะมีความเข้มข้นของยาสูงและมีความสม่ำเสมอ, ลดความเสี่ยงที่อาจเกิดพิษหรืออาการไม่ประสงค์บางอย่างจากการใช้ยา, และปริมาณยาที่ต้องใช้ในการรักษาลดลง นอกจากนี้ยังลดปริมาณการใช้ยาปฏิชีวนะในทางที่ผิดได้อีกด้วย[35] นอกจากนี้ การทายาปฏิชีวนะชนิดทาในกรณีแผลผ่าตัดนั้นก็สามารถลดความเสี่ยงในการเกิดการติดเชื้อในแผลผ่าตัดได้[36] อย่างไรก็ตาม ยังมีบางประเด็นที่กังวลเกี่ยวกับการใช้ยาปฏิชีวนะชนิดใช้ภายนอก เนื่องจากอาจมีการดูดซึมยาเข้าสู่กระแสเลือดได้ในบางกรณี, ปริมาณยาที่ใช้ในแต่ละครั้งนั้นยากที่จะกำหนดให้แม่นยำได้ และอาจทำให้เกิดภาวะภูมิไวเกิน หรือผื่นแพ้สัมผัสได้[35]
อาการไม่พึงประสงค์

ยาปฏิชีวนะนั้นจำเป็นต้องมีการศึกษาทดลองเพื่อค้นหาอาการไม่พึงประสงค์ต่างๆของยาที่อาจเกิดขึ้นได้ก่อนจะมีการอนุมัติให้ใช้เพื่อการบำบัดรักษาโรคในมนุษย์ และยาได้รับอนุมัตินั้นต้องมีความปลอดภัยและผู้ป่วยสามารถยอมรับหรือทนต่ออาการข้างเคียงที่อาจเกิดขึ้นได้ อย่างไรก็ตาม ยาปฏิชีวนะบางชนิดนั้นมีความสัมพันธ์กับการเกิดอาการไม่พึงประสงค์หลายอย่าง ตั้งแต่รุนแรงเล้กน้อยไปขนถึงรุนแรงมาก ขึ้นอยู่กับชนิดของยาปฏิชีวนะที่ถูกใช้, จุลชีพเป้าหมาย, และปัจจัยอื่นที่เป็นปัจเจก[37][38] อาการไม่พึงประสงค์จากยานั้นอาจเป็นผลมาจากมาจากคุณสมบัติทางเภสัชวิทยาหรือพิษวิทยาของยานั้นหรือเกิดจากการเหนี่ยวนำให้เกิดภาวะภูมิไวเกิน หรือปฏิกิริยาการแพ้ยา[5] โดยอาการไม่พึงประสงค์ที่เกิดขึ้นอาจมีตั้งแต่ ไข้ หนาวสั่น คลื่นไส้ ไปจนถึงอาการที่รุนแรงอย่างปฏิกิริยาการแพ้ยาได้ เช่น ผื่นแพ้แสงแดด (photodermatitis) และปฏิกิริยาภูมิแพ้เฉียบพลันรุนแรง (Anaphylaxis) [39] ทั้งนี้ ข้อมูลด้านความปลอดภัยของยาใหม่นั้น โดยปกติแล้วมักมีข้อมูลไม่ครอบคลุมอาการไม่พึงประสงค์ที่อาจเกิดขึ้นได้เทียบเท่ากับยาเก่าที่มีการใช้ในมนุษย์มาเป็นเวลานาน[37]
อาการไม่พึงประสงค์จากยาปฏิชีวนะที่เกิดขึ้นได้ทั่วไปในผู้ที่ได้รับการรักษาด้วยยาปฏิชีวนะอย่าง อาการท้องเสียนั้นเป็นผลมาจากการรบกวนสมดุลเชื้อจุลินทรีย์ประจำถิ่นในลำไส้ (intestinal flora) ทำให้เกิดการเจริญเติบโตของเชื้อแบคทีเรียก่อโรคอื่นๆ เช่น Clostridium difficile[40] นอกจากนี้ ยาปฏิชีวนะยังส่งผลต่อสมดุลเชื้อจุลินทรีย์ประจำถิ่นในช่องคลอด (vaginal flora) ได้ด้วย ทำให้เกิดการเพิ่มจำนวนขึ้นของยีสต์สกุลแคนดิดาในช่องคลอดและบริเวณปากช่องคลอดได้[41] ทั้งนี้ อาการไม่พึงประสงค์จากยาปฏิชีวนะอาจเกิดขึ้นได้จากการเกิดอันตรกิริยาระหว่างยา (drug interaction) ระหว่างยาปฏิชีวนะกับยาอื่นได้ เช่น ความเสี่ยงที่อาจเกิดความเสียหายต่อเอ็นกล้ามเนื้อ (tendon) จากการใช้ยาปฏิชีวนะกลุ่มควิโนโลน (quinolone antibiotic) ร่วมกับคอร์ติโคสเตอรอยด์ที่ให้ผ่านทางระบบ[42]
สหสัมพันธ์กับโรคอ้วน
การสัมผัสกับยาปฏิชีวนะในช่วงต้นของชีวิตมีความสัมพันธ์กับการเพิ่มขึ้นของมวลกายในมนุษย์และหนูทดลอง[43] ทั้งนี้ เนื่องมาจากในช่วงตอนต้นของชีวิตนั้นเป็นช่วงที่มีการสร้างสมจุลินทรีย์ประจำถิ่นในลำไส้ และการพัฒนาระบบเมแทบอลิซึมของร่างกาย[44] ในหนูทดลองที่สัมผัสกับยาปฏิชีวนะในระดับที่ต่ำกว่าที่ใช้ในการรักษาโรค (subtherapeutic antibiotic treatment; STAT) ชนิดใดชนืดหนึ่ง ได้แก่ เพนิซิลลิน, แวนโคมัยซิน, หรือ คลอร์เตตราไซคลีน นั้นจะเกิดการรบกวนการสร้างสมจุลินทรีย์ประจำถิ่นในลำไส้ รวมไปถึงความสามารถในการเผาผลาญสารอาหารของร่างกาย (metabolism)[45] มีการศึกษาที่พบว่าหนูไมซ์ (mice) ที่ได้รับยาเพนิซิลลินในขนาดต่ำ (1 ไมโครกรัม/น้ำหนักตัว 1 กรัม) ตั้งแต่แรกเกิดจนถึงช่วงหย่านม มีการเพิ่มขึ้นของมวลร่างกายและมวลไขมัน, มีการเจริญเติบโตที่เร็วมากขึ้น, และมีการเพิ่มการแสดงออกของยีนของตับที่เหนี่ยวนำให้เกิดกระบวนการสร้างเซลล์ไขมัน ในอัตราที่มากกว่าหนูตัวอื่นในกลุ่มควบคุมที่ไม่ได้รับยาปฏิชีวนะ[46] นอกจากนี้ การได้รับเพนิซิลลินร่วมกับอาหารที่มีปริมาณไขมันสูงนั้นมีผลเพิ่มระดับอินซูลินขณะที่ท้องว่างในหนูไมซ์[46] อย่างไรก็ตาม ยังไม่เป็นทราบแน่ชัดว่า โดยแท้จริงแล้วยาปฏิชีวนะเป็นสาเหตุหนึ่งที่ทำให้เกิดโรคอ้วนในมนุษย์ได้หรือไม่ การศุกษาบางการศึกษาพบการมีสหสัมพันธ์ระหว่างการได้รับยาปฏิชีวนะตั้งแต่ในวัยทารก (อายุ <6 เดือน) กับการเพิ่มขึ้นของมวลกาย (ที่อายุ 10 และ 20 เดือน)[47] อีกการศึกษาหนึ่งพบว่า ชนิดของยาปฏิชีวนะที่ได้รับนั้นมีความสัมพันธ์กับการเกิดโรคอ้วน โดยผู้ที่ได้รับยากลุ่มแมโครไลด์ จะมีความเสี่ยงต่อการเกิดภาวะน้ำหนักเกินสูงกว่าผู้ที่ได้รับยาเพนิซิลลินหรือเซฟาโลสปอรินอย่างมีนัยสำคัญ[48] ดังนั้น จึงอาจสรุปได้ว่าการได้รับยาปฏิชีวนะในช่วงวัยทารกนั้นมีความสัมพันธ์กับการเกิดโรคอ้วนในมนุษย์ แต่ความสัมพันธ์เชิงเหตุผลในประเด็นดังกล่าวนั้นยังไม่เป็นที่ทราบแน่ชัด ทั้งนี้ ถึงแม้ว่าจะมีความสัมพันธ์ระหว่างการเกิดโรคอ้วนกับการได้รับยาปฏิชีวนะก็ตาม การใช้ยาปฏิชีวนะในทารกก็ควรที่จะชั่งน้ำหนักถึงความเสี่ยงที่อาจเกิดขึ้นกับประโยชน์ทางคลินิกที่จะได้รับอยู่เฉกเช่นเดิมเสมอ[44]
อันตรกิริยา
ยาเม็ดคุมกำเนิด
การศึกษาทางคลินิกที่มีคุณภาพสูงที่ศึกษาเกี่ยวกับความสัมพันธ์ระหว่างผลของการยาปฏิชีวนะต่อประสิทธิภาพในการคุมกำเนิดของยาเม็ดคุมกำเนิดชนิดรับประทานนั้นยังมีไม่มากนัก[49] การศึกษาหลายการศึกษาให้ผลลัพธ์ที่บ่งชี้ว่ายาปฏิชีวนะไม่มีผลรบกวนการออกฤทธิ์คุมกำเนิดของยาเม็ดคุมกำเนิดชนิดรับประทานแต่อย่างใด[50] นอกจากนี้ การศึกษาเหล่านั้นยังลงความเห็นไว้ว่า อัตราการคุมกำเนิดล้มเหลวในผู้ที่ใช้วิธีการคุมกำเนิดโดยการรับประทานยาเม็ดคุมกำเนิดนั้นอยู่ในสัดส่วนที่ต่ำมาก (ประมาณร้อยละ 1)[51] โดยสภาวะที่อาจเพิ่มความเสี่ยงต่อการคุมกำเนิดด้วยาเม็ดคุมกำเนิดแล้วล้มเหลวนั้นได้แก่ ความร่วมมือในการใช้ยา (ลืมรับประทานยา), อาเจียน หรือท้องเสีย ความผิดปกติของระบบทางเดินอาหาร หรือความแตกต่างของปัจจัยอื่นระดับบุคคลที่ส่งผลต่อการดูดซึมนั้นจะส่งผลต่อระดับความเข้มข้นของฮอร์โมนเอทินิลเอสทราไดออลในกระแสเลือดได้[49] นอกจากนี้ ผู้หญิงที่มีประจำมาไม่ปกติเป็นประจำอาจเพิ่มความเสี่ยงต่อการเกิดความล้มเหลวในการคุมกำเนิดด้วยาคุมกำเนิดชนิดรับประทานได้ และควรได้รับคำแนะนำให้ใช้วิธีการคุมกำเนิดอื่นร่วมด้วยเพิ่มเติมในช่วงเวลาที่จำเป็นต้องใช้ยาปฏิชีวนะเพื่อรักษาโรคและในช่วง 1 สัปดาห์หลังหยุดใช้ยาปฏิชีวนะ หากพบว่าผู้ป่วยมีความเสี่ยงอื่นใดที่ส่งผลลดประสิทธิภาพของยาเม็ดคุมกำเนิดชนิดรับประทาน แนะนำให้ใช้วิธีการคุมกำเนิดอย่างอื่นร่วมด้วย เพื่อลดความเสี่ยงในการตั้งครรภ์[49]
ในกรณที่พบว่ายาปฏิชีวนะมีผลต่อประสิทธิภาพในการคุมกำเนิดของยาเม็ดคุมกำเนิด เช่น ในกรณีของไรแฟมพิซิน ซึ่งเป็นยาปฏิชีวนะนั้นออกฤทธิ์กว้างครอบคลุมเชื้อแบคทีเรียหลายชนิด โดยยานี้จะส่งผลต่อประเด็นดังกล่าวได้เนื่องจากยาจะทำให้เอนไซม์ของตับทำงานมากขึ้น ทำให้มีการกำจัดฮอร์โมนเอทินิลเอสทราไดออล ซึ่งเป็นฮอร์โมนที่ใช้ในการคุมกำเนิด ออกจากร่างกายในอัตราที่มากขึ้น ซึ่งจะส่งผลเพิ่มความเสี่ยงต่อการตั้งครรภ์ได้มากกว่าปกติ[50] นอกจากนี้ ยาปฏิชีวนะดังกล่าวจะทำลายจุลินทรีย์ประจำถิ่นในทางเดินอาหาร ซึ่งทำหน้าที่ในการเปลี่ยนเมตาบอไลต์ของเอทินิลเอสทราไดออลให้อยู่ในรูปที่ถูกดูดซึมกลับเข้าไปในกระแสเลือดได้ใหม่อีกครั้ง การที่จุลินทรีย์ประจำถิ่นในทางเดินอาหารถูกทำลาย จะทำให้การดูดซึมกลับฮอร์โมนคุมกำเนิดลดน้อยลงได้ อย่างไรก็ตาม ในปัจจุบัน ประเด็นที่เกี่ยวเนื่องกับจุลินทรีย์ประจำถิ่นในทางเดินอาหารนี้ยังเป็นที่ถกเถียงกันอยู่ในทางวิชาการและยังไม่สามารถหาข้อสรุปที่แน่ชัดได้[52][53] ดังนั้น บุคลากรทางการแพทย์จึงควรให้คำแนะนำแก่ผู้อยู่ระหว่างการคุมกำเนิดด้วยาเม็ดคุมกำเนิดชนิดรับประทานที่จำเป็นต้องที่ได้รับการรักษาด้วยยาปฏิชีวนะที่อาจส่งผลต่อประสิทธิภาพในการคุมกำเนิดให้ใช้วิธีการคุมกำเนิดอื่นร่วมด้วย เพื่อลดความเสี่ยงในการตั้งครรภ์ไม่พึงประสงค์[50] แต่ในท้ายที่สุดแล้ว ผลของยาปฏิชีวนะต่อประสิทธิภาพในการคุมกำเนิดของยาเม็ดคุมกำเนิดชนิดรับประทานนั้นยังจำเป็นต้องอาศัยข้อมูลจากการศึกษาวิจัยทางคลินิกเพิ่มเติมอีกในอนาคต เพื่อหาข้อสรุปและปัจจัยต่างๆที่มีผลให้แน่ชัดมากขึ้น[49]
เครื่องดื่มแอลกอฮอล์
อันตรกิริยาระหว่างแอลกอฮอล์กับยาปฏิชีวนะนั้นอาจพบเกิดขึ้นได้ในบางกรณี โดยอาจทำให้เกิดอาการไม่พึงประสงค์ในระดับที่เล็กน้อยไปจนถึงระดับที่อันตรายถึงชีวิต หรือในบางครั้งอันตรกิริยานี้อาจส่งผลลดประสิทธิภาพในการรักษาของยาปฏิชีวนะชนิดนั้นๆลงได้[54][55] การบริโภคเครื่องดื่มแอลกอฮอล์ในปริมาณเพียงเล็กน้อยถึงปานกลางนั้นพบว่าไม่มีผลรบกวนการออกฤทธิ์หรือประสิทธิภาพของยาปฏิชีวนะทั่วไป แต่ยาปฏิชีวนะบางกลุ่มนั้น การบริโภคเครื่องดื่มแอลกอฮอล์ร่วมด้วยแม้เพียงในปริมาณเล็กน้อยก็อาจทำให้เกิดอาการไม่พึงประสงค์จากยาได้[56] ทั้งนี้ ความรุนแรงของอาการไม่พึงประสงค์ที่เกิดขึ้นและประสิทธิภาพของยาปฏิชีวนะที่เปลี่ยนแปลงไปจากสาเหตุข้างต้นนั้นจะขึ้นอยู่กับชนิดและรูปแบบของยาปฏิชีวนะที่ได้รับอยู่ในขณะนั้นด้วย[57]
ยาปฏิชีวนะบางชนิดอย่างเมโทรนิดาโซล, ทินิดาโซล, เซฟาแมนโดล, ลาตามอกเซฟ, เซโฟเพอราโซน, เซฟมีนอกซิม, และฟูราโซลิโดน นั้นสามารถทำให้เกิดกลุ่มอาการคล้ายปฏิกิริยาจากยาไดซัลฟิแรม (Disulfiram-like Reaction) ได้หากมีการบริโภคเครื่องดื่มแอลกอฮอล์ร่วมด้วยระหว่างที่ได้รับยาเหล่านี้ โดยแอลกอฮอล์จะถูกเปลี่ยนแปลงในร่างกายได้น้อยลง เนื่องจากยามีผลยับยั้งการทำงานของเอนไซม์ acetaldehyde dehydrogenase ซึ่งทำหน้าที่เปลี่ยนแปลงแอซีทาลดีไฮด์ซึ่งเป็นสารพิษที่ได้จากการเปลี่ยนแปลงแอลกอฮอล์ของร่างกายให้เป็นกรดแอซิติก ซึ่งเป็นรูปสารที่ไม่ก่อให้เกิดอันตรายแก่ร่างกาย และกกรดแอซิติกนี้จะถูกกำจัดออกจากร่างกายต่อไปทางปัสสาวะ โดยกลุ่มอาการคล้ายปฏิกิริยาจากยาไดซัลฟิแรมนี้จะมีอาการสำคัญ คือ คลื่นไส้ อาเจียน หายใจหอบเหนื่อย หน้าแดง ความดันโลหิตเพิ่มขึ้น[56] นอกจากนี้ ดอกซีไซคลีน และอิริโทรมัยซิน ซัคซิเนท อาจมีประสิทธิภาพลดลงได้หากดื่มเครื่องดื่มแอลกอฮอล์ในระหว่างที่ได้รับการรักษาด้วยยาชนิดนี้ [58] ส่วนผลอื่นๆของแอลกอฮอล์ต่อการออกฤทธิ์ของยาปฏิชีวนะนั้นอาจเป็นผลมาจากการที่แอลกอฮอล์รบกวนการทำงานของเอนไซม์ตับ ซึ่งอาจทำให้ยาปฏิชีวนะบางชนิดถูกกำจัดออกจากร่างกายได้มากขึ้นได้[24]
เภสัชพลศาสตร์
ผลลัพธ์ที่ดีจากการได้รับการรักษาด้วยาปฏิชีวนะนั้นขึ้นอยู่กับหลายปัจจัย ได้แก่ ระบบภูมิคุ้มกันของแต่ละคน, ตำแหน่งที่เกิดการติดเชื้อแบคทีเรีย, และคุณสมบัติทางเภสัชพลศาสตร์และเภสัชจลนศาสตร์ของยาปฏิชีวนะที่ใช้ในการรักษา[59] ฤทธิ์ในการฆ่าเชื้อแบคทีเรียของยาปฏิชีวนะนั้นอาจจะขึ้นอยู่กับระยะการเจริญเติบโตของแบคทีเรียก่อโรค และอัตราการเกิดเมแทบอลิซึมภายในเซลล์ของแบคทีเรีย รวมไปถึงความเร็วในการแบ่งตัวของแบคทีเรียชนิดนั้นๆอีกด้วย[60] โดยปัจจัยที่กล่าวมาดังข้างต้นล้วนเป็นผลลัพธ์ที่ได้มาจากการศึกษาทดลองภายในห้องปฏิบัติการและล้วนให้ผลที่สอดคล้องกับการบำบัดรักษาจริงในทางคลินิก[59][61] ทั้งนี้ เนื่องจากการออกฤทธิ์ในการต้านแบคทีเรียของยาปฏิชีวนะนั้นขึ้นอยู่กับความเข้นข้นของยาปฏิชีวนะชนิดนั้นๆ[62] การศึกษานอกร่างกายมนุษย์ ซึ่งทดลองภายในห้องปฏิบัติการ (in vitro) ได้มีการจำแนกประสิทธิภาพในการออกฤทธิ์ต้านแบคทีเรียของยาปฏิชีวนะโดยใช้ ความเข้มข้นของยาต่ำสุดที่สามารถยับยั้งการเจริญเติบโตของเชื้อแบคทีเรีย (minimum inhibitory concentration; MIC) และ ความเข้มข้นยาต่ำสุดที่ฆ่าแบคทีเรียได้ร้อยละ 90 (minimum bactericidal concentration; MBC)[59][63] โดยใช้ค่าดังกล่าว ร่วมกับคุณสมบัติทางเภสัชจลนศาสตร์ของยาปฏิชีวนะชนิดนั้นๆ และคุณลักษณะอื่นทางเภสัชวิทยาในการทำนายประสิทธิภาพและผลลัพธ์การรักษาของยาปฏิชีวนะชนิดใดชนิดหนึ่งในทางคลินิก[64]
การใช้ยาปฏิชีวนะหลายขนาน
ในการรักษาโรคที่เกิดจากการติดเชื้อแบคทีเรียที่รุนแรงบางชนิด เช่น วัณโรค เป็นต้น การรักษาด้วยยาหลายขนาน (การรักษาด้วยยาปฏิชีวนะอย่างน้อย 2 ชนิดขึ้นไป) จะถูกนำมาพิจารณาใช้เพื่อชะลอหรือป้องกันการดื้อต่อยาปฏิชีวนะของเชื้อสาเหตุ ในกรณีที่เป็นการติดเชื้อแบคทีเรียแบบเฉียบพลัน ยาปฏิชีวนะที่เลือกใช้ในการรักษาด้วยยาหลายขนานนี้จะต้องเป็นยาเสริมฤทธิ์ซึ่งกันและกันจะทำให้มีประสิทธิภาพในการรักษามากกว่าการใช้ยาปฏิชีวนะเพียงชนิดเดียว[65][66] เช่น ในกรณีการติดเชื้อ Staphylococcus aureus ที่ดื้อต่อเมทิซิลลินนั้น อาจให้การรักษาด้วยกรดฟูซิดิค และไรแฟมพิซินร่วมกัน[65] ในทางตรงกันข้าม ยาปฏิชีวนะบางชนิดนั้นเมื่อถูกนำมาใช้ร่วมกันอาจแสดงคุณสมบัติต้านฤทธิ์ซึ่งกันและกัน และทำให้ผลลัพธ์และประสิทธิภาพในการรักษานั้นต่ำกว่าเมื่อใช้ยาปฏิชีวนะชนิดนั้นเพียงชนิดเดียวได้เช่นกัน[65] เช่น คลอแรมเฟนิคอล และเตตราไซคลีน จะต้านฤทธิ์ของยากลุ่มเพนิซิลลิน และอะมิโนไกลโคไซด์ อย่างไรก็ตาม การเลือกใช้ยาปฏิชีวนะในกรณีนั้นมีความหลากหลายมากขึ้นอยู่กับชนิดของเชื้อสาเหตุและตำแหน่งที่เกิดการติดเชื้อแบคทีเรีย[67] แต่โดยปกติแล้ว ยาปฏิชีวนะที่ออกฤทธิ์ต้านการเจริญเติบโตของแบคทีเรีย (bacteriostatic antibiotic) มักออกฤทธิ์ต้านกันกับยาปฏิชีวนะที่ออกฤทธิ์ฆ่าเชื้อแบคทีเรีย (bactericidal antibiotic)[65][66]
การแบ่งกลุ่มยาปฏิชีวนะ
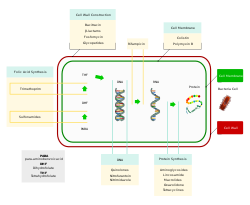
โดยปกติแล้วการแบ่งกลุ่มยาปฏิชีวนะนั้นจะแบ่งตามกลไกการออกฤทธิ์, โครงสร้างทางเคมี หรือขอบเขตการออกฤทธิ์ โดยมีเป้าหมายการออกฤทธิ์มุ่งไปที่การขัดขวางการทำงานในระดับเซลล์หรือการเจริญเติบโตของแบคทีเรีย[15] ซึ่งเป้าหมายเหล่านั้นอาจเป็นผนังเซลล์ (กลุ่มเพนิซิลลิน และกลุ่มเซฟาโลสปอริน) หรือเยื่อหุ้มเซลล์ (พอลีมิกซิน) หรือรบกวนการทำงานของเอนไซม์ที่จำเป็นของแบคทีเรีย (กลุ่มไรฟามัยซิน, กลุ่มลิปิอาร์มัยซิน, กลุ่มควิโนโลน, และกลุ่มซัลโฟนาไมด์) โดยที่ออกฤทธิ์ที่ตำแหน่งดังข้างต้นนั้นจะมีคุณสมบัติเป็น ยาปฏิชีวนะที่ออกฤทธิ์ฆ่าเชื้อแบคทีเรีย (bactericidal antibiotic) ส่วนยาปฏิชีวนะอื่นที่ออกฤทธิ์ยับยั้งการสังเคราะห์โปรตีนของแบคทีเรีย (กลุ่มแมโครไลด์, กลุ่มลินโคซาไมด์ และเตตราไซคลีน) จะเป็น ยาปฏิชีวนะที่ออกฤทธิ์ยับยั้งการเจริญเติบโตเชื้อแบคทีเรีย (bacteriostatic antibiotic) ยกเว้นกลุ่มอะมิโมไกลโคไซด์ที่ออกฤทธิ์ฆ่าเชื้อแบคทีเรีย[68] นอกเหนือไปจากนี้มักเป็นการแบ่งตามความจำเพาะในการออกฤทะ์กับเป้าหมาย ยกตัวอย่างเช่น ยาปฏิชีวนะที่มีขอบเขตการออกฤทธิ์แคบ (Narrow-spectrum antibiotics) จะหมายถึงยาปฏิชีวนะที่ออกฤทธิ์จำเพาะต่อแบคทีเรียกลุ่มใดกลุ่มหนึ่ง อาทิ แบคทีเรียแกรมลบ หรือแบคทีเรียแกรมบวก เป็นต้น ในขณะที่ ยาปฏิชีวนะที่มีขอบเขตการออกฤทธิ์กว้าง (Broad-spectrum antibiotics) จะออกฤทธิ์ต่อแบคทีเรียได้หลายกลุ่ม นอกไปจากการแบ่งกลุ่มดังข้างต้น เป็นเวลามากกว่า 40 ปีแล้วนับตั้งแต่ที่มีการค้นพบสารประกอบกลุ่มใหม่ที่มีคุณสมบัติในการต้านแบคทีเรีย ในช่วงปลายทศวรรตที่ 2000 และต้นทศวรรตที่ 2010 ได้มีการพัฒนาคิดค้นยาปฏิชีวนะกลุ่มใหม่ขึ้นได้สำเร็จและถูกนำมาใช้ทางคลินิกมากถึง 4 กลุ่ม ได้แก่ กลุ่มไลโปเพปไทด์ (เช่น แดพโตมัยซิน), กลุ่มไกลซิลไซคลีน (เช่น ไทกีไซคลีน), กลุ่มออกซาโซลิไดโอน (เช่น ไลนิโซลิด), และ กลุ่มลิปิอาร์มัยซิน (เช่น ฟิแดกโซมัยซิน)[69][70]
ทั้งนี้ การแบ่งยาปฏิชีวนะตามกลไกการออกฤทธิ์โดยสังเขปแล้วสามารถแบ่งได้ตามตารางต่อไปนี้:
| ชื่อสามัญทางยา | ชื่อการค้า | ข้อบ่งใช้ | อาการไม่พึงประสงค์[71] | กลไกการออกฤทธิ์[71] |
|---|---|---|---|---|
| อะมิโนไกลโคไซด์ | ||||
| อะมิกาซิน[72] | Amikin | การติดเชื้อแบคทีเรียแกรมลบอย่างรุนแรง ได้แก่ Escherichia coli และ Klebsiella. โทบรามัยซิน ออกฤทธิ์ต่อ Pseudomonas aeruginosa ได้ดีมาก. นีโอมัยซิน สามารถใช้เพื่อป้องกันการติดเชื้อแบคทีเรียในผู้ที่ต้องได้รับการผ่าตัดบริเวณช่องท้องได้. ยากลุ่มนี้มีประสิทธิภาพดีในการรักษาโรคที่เกิดจากการติดเชื้อที่เกิดจากเชื้อแบคทีเรียกลุ่มที่ไม่ใช้ออกซิเจน (ยกเว้นสายพันธุ์ที่เจริญได้ทั้งที่มีและไม่มีออกซิเจน; Facultative anaerobe) เนติลมัยซิน สามารถออกฤทธิ์ต่อเชื้อแบคทีเรียที่ดื้อต่อเจนตามัยซินและโทบรามัยซินได้ดี[73] |
|
ยับยั้งการสังเคราะห์โปรตีน โดยจับกับหน่วยย่อย 30 เอสของไรโบโซมแบคทีเรีย ทำให้การแปรรหัสพันธุกรรมผิดพลาด และได้โปรตีนที่ไม่สามารถทำงานได้ |
| เจนตามัยซิน | Garamicina | |||
| กานามัยซิน | Kantrex | |||
| นีโอมัยซิน | Neosporin | |||
| เนติลมัยซิน | Netromicina | |||
| สเตรปโตมัยซิน | ||||
| โทบรามัยซิน | Nebcin | |||
| พาโรโมมัยซิน | Humatin | |||
| เอนซามัยซิน | ||||
| เกลดานามัยซิน | ใช้ในการทดลอง: ยาปฏิชีวนะยับยั้งเนื้องอก |
|
เกลดานามัยซินจะออกฤทธิ์ยับยั้งการทำงานของ Hsp90 (Heat Shock Protein 90) โดยจะเข้าจับกับ ADP/ATP-binding pocket ของโปรตีนแปลกปลอม และขัดขวางการวมตัวกันของ Hsp23 ไปเป็น 90/90- Imph Trimer ซึ่งจะส่งผลต่อการก่อตัวของ HER-2 oncogene ส่วนเฮอร์บิมัยซินจะออกฤทธิ์ลดการเกิดปฏิกิริยาฟอสโฟริเลชันของหมู่ไทโรซีนและลดการทำงานของ Cox-2 แบบจำเพาะเจาะจงโดยไม่มีผลต่อ Cox-1.[75] | |
| เฮอร์บิมัยซิน | Herbamicina A | |||
| คาร์บาซีเฟม | ||||
| ลอราคาร์เบฟ | Lorabid | การติดเชื้อแบคทีเรียในระบบหายใจส่วนบนและการติดเชื้อแบคทีเรียในระบบทางเดินปัสสาวะ | ยับยั้งการสังเคราะห์ผนังเซลล์ของแบคทีเรีย | |
| คาร์บาพีแนม | ||||
| เออร์ตาพีแนม | Invanz | ฆ่าได้ทั้งเชื้อแบคทีเรียแกรมบวกและแกรมลบ จึงนิยมใช้สำหรับการให้ยาปฏิชีวนะแบบครอบคลุมเชื้ออย่างกว้าง (empiric therapy) (Staphylococcus aureus ที่ดื้อต่อเมทิซิลลินจะดื้อต่อยากลุ่มนี้ด้วย) การใช้อีมิพีแนมร่วมกับซิลาสเตตินจะช่วยลดการที่อีมิพีแนมถูกทำให้หมดฤทธิ์โดยเอนไซม์ในร่างกายมุนษย์และช่วยลดความเสี่ยงในการเกิดพิษต่อไต ในกลุ่มนี้เออร์ตาพีแนมจะออกฤทธิ์ต้านแบคทีเรียวงศ์เอนเทอร์โรแบคทีเรียซีอีได้ดีที่สุด[77] |
|
ออกฤทธิ์โดยอาศัยวงบีตา-แลคแตม: ยับยั้งการแบ่งตัวของแบคทีเรียโดยการยับยั้งการสร้างผนังเซลล์ของแบคทีเรีย |
| โดริพีแนม | Finibax | |||
| อีมิพีแนม | ||||
| อีมิพีแนม/ซิลาสเตติน | Primaxina | |||
| มีโรพีแนม | Merrem | |||
| เซฟาโลสปอริน (รุ่นที่ 1) | ||||
| เซฟาดรอกซิล | Duricef | เนื่องจากยาทุกชนิดในกลุ่มเซฟาโลสปอรินนี้มีวงบีตา-แลคแตม จึงมีคุณสมบัติเป็นยาปฏิชีวนะที่ออกฤทธิ์ฆ่าเชื้อแบคทีเรีย (Bacteriacidal agents) เช่นเดียวกันกับกลุ่มเพนิซิลลิน โดยจะออกฤทธิ์ต่อแบคทีเรียแกรมบวกได้ดี เช่น สกุลโปรตีอัส, Escherichia coli และสกุลเคลบซิลลา |
|
ออกฤทธิ์เช่นเดียวกับยาอื่นในกลุ่มบีตา-แลคแตม โดยจะรบกวนการสร้างเปบทิโดไกลแคน ซึ่งเป็นส่วนประกอบที่สำคัญของผนังเซลล์ของแบคทีเรีย ยากลุ่มนี้มีความไวต่อเอนไซม์บีตาแลคตาเมสต่ำ |
| เซฟาโซลิน | Ancef | |||
| เซฟาโลติน | Keflin | |||
| เซฟาเลกซิน | Keflex | |||
| เซฟราดีน | Veracef | |||
| เซฟาโลสปอริน (รุ่นที่ 2) | ||||
| เซฟาคลอร์ | Ceclor | มีประสิทธิภาพมากกว่าเพนิซิลลินในการต้านเชื้อแบคทีเรียแกรมลบรูปแท่ง แต่มีประสิทธิภาพเทียบเท่ากันในการต้านแบคทีเรียแกรมบวกรูปวงกลม[78] โดยยากลุ่มนี้จะออกฤทธิ์ครอบคลุมเชื้อต่อไปนี้ได้ดี แบคทีเรียแกรมบวกรูปวงกลม, Haemophilus influenzae, Enterobacter, Neisseria, Proteus, Escherichia coli และ Klebsiella |
|
ออกฤทธิ์เช่นเดียวกับยาอื่นในกลุ่มบีตา-แลคแตม โดยจะรบกวนการสร้างเปบทิโดไกลแคน ซึ่งเป็นส่วนประกอบที่สำคัญของผนังเซลล์ของแบคทีเรีย |
| เซฟาแมนโดล | Mandol | |||
| เซโฟซิติน | Mefoxitin | |||
| เซฟโปรซิล | Cefzil | |||
| เซฟูรอกซิม | Ceftina, Zinnat | |||
| เซฟาโลสปอริน (รุ่นที่ 3) | ||||
| เซฟิซิม | Suprax | เซฟาโลสปอรินกลุ่มนี้จะใช้ในการรักษาโรคติดเชื้อแบคทีเรียยที่รุนแรงอันเนื่องมาจากเชื้อสาเหตุเป็นเชื้อที่ดื้อต่อยาปฏิชีวนะชนิดอื่นในกลุ่มบีตา-แลคแตม เช่น เยื่อหุ้มสมองอักเสบ เป็นต้น ใช้เป็นยาป้องกันการจิดเชื้อแบคทีเรียก่อนการทำศัลยศาสตร์ออร์โทพีดิกส์ หรือการผ่าตัดบริเวณหน้าท้อง หรืออุ้งเชิงกราน |
|
ออกฤทธิ์เช่นเดียวกับยาอื่นในกลุ่มบีตา-แลคแตม โดยจะรบกวนการสร้างเปบทิโดไกลแคน ซึ่งเป็นส่วนประกอบที่สำคัญของผนังเซลล์ของแบคทีเรีย |
| เซฟดิเนียร์ | Omnicef | |||
| เซฟดิตอเรน | Meiact | |||
| เซโฟเพอราโซน | Cefobid | |||
| เซฟโฟแทกซิม | Claforan | |||
| เซฟโปดอกซิม | Vantin | |||
| เซฟตาซิดิม | Fortaz | |||
| เซฟติบูเตน | Cedax | |||
| เซฟติซอกซีม | Cefizox | |||
| เซฟไตรอะโซน | Rocephin | |||
| เซฟาโลสปอริน (รุ่นที่ 4) | ||||
| เซฟีพิม | Maxipime | ออกฤทธิ์ครอบคลุมสกุล Pseudomonas มากขึ้น รวมถึงแบคทีเรียแกรมบวกด้วย |
|
รบกวนการสร้างเปบทิโดไกลแคน |
| เซฟาคลิดีน | Cefclidin | |||
| เซฟาโลสปอริน (รุ่นที่ 5) | ||||
| เซฟโตบิโพรล | Zevtera | มีฤทธิ์ต้าน Staphylococcus aureus ที่ดื้อต่อเมทิซิลลินได้ดี |
|
รบกวนการสร้างเปบทิโดไกลแคน |
| ไกลโคเปปไทด์ | ||||
| ไทโคพลานิน | Targocid | ใช้สำหรับผู้ป่วยในระยะวิกฤติที่แพ้ต่อยากลุ่มบีตา-แลคแตม | เป็นอาการข้างเคียงที่ผันกลับมาเป็นปกติได้:
|
|
| แวนโคมัยซิน | Vancocin | |||
| แมโครไลด์ | ||||
| อะซิโทรมัยซิน | Zitromax, Sumamed, Zitrocin | การติดเชื้อแบคทีเรียสกุลสเตรปโตคอกคัส, ซิฟิลิส, การติดเชื้อแบคทีเรียในระบบทางเดินหายใจ, การติดเชื้อแบคทีเรียสกุลไมโคพลาสมา, โรคไลม์ | ยับยั้งการสังเคราะห์โปรตีนของแบคทีเรีย โดยจับกับหน่วยย่อย 50 เอสของไรโบโซมแบคทีเรีย | |
| คลาริโทรมัยซิน | Klaricid | |||
| ดิริโทรมัยซิน | Dynabac | |||
| อิริโทรมัยซิน | Eritocina, Eritroped | |||
| ร็อกซิโทรมัยซิน | Roxitrol | |||
| โทรลีแอนโดมัยซิน | (TAO) | |||
| เทลิโทรมัยซิน | Ketek | ปอดบวม | การมองเห็นผิดปกติ, เกิดพิษต่อตับ[79] | |
| สเปคติโนมัยซิน | Trobicin | Antimetabolite, มะเร็ง และหนองใน[80] | ||
| มอนอแบคแตม | ||||
| แอซทรีโอแนม | Azactam | การติดเชื้อแบคทีเรียแกรมลบชนิดใช้ออกซิเจน เช่น วงศ์เอนเทอร์โรแบคทีเรียซีอี และสกุลเยอซิเนีย, สกุลเพลสสิโอโมแนส, สกุลแอโรโมแนส, และสกุลไนซีเรีย[81] ไม่มีผลต่อแบคทีเรียแกรมบวกรูปทรงกลม, แบคทีเรียที่ไม่ใช้ออกซิเจน และสกุลอซีเนโตแบคเตอร์[77] | ผื่น, ผลการตรวจการตรวจการทำงานของตับผิดปกติ. สามารถใช้ยานี้ได้อย่างปลอดภัยในผู้ที่แพ้เพนิซิลลิน[77] | เช่นเดียวกันกับยาอื่นในกลุ่มบีตา-แลคแตม: ยับยั้งการสร้างเปบทิโดไกลแคนของแบคทีเรีย ซึ่งเป็นส่วนประกอบที่สำคัญของผนังเซลล์, จับกับเอนไซม์ Penicillin-binding protein 3 (PBP3) ในแบคทีเรียแกรมลบ[77] |
| เพนิซิลลิน | ||||
| อะม็อกซีซิลลิน | Novamox, Amoxil | ใช้รักษาโณคที่เกิดจากการติดเชื้อได้อย่างหลากหลายขึ้นกับชนิดของยา เช่น การติดเชื้อแบคทีเรียสกุลสเตรปโตคอกคัส, ซิฟิลิส, โรคไลม์ |
|
ช่นเดียวกันกับยาอื่นในกลุ่มบีตา-แลคแตม: ยับยั้งการสร้างเปบทิโดไกลแคนของแบคทีเรีย ซึ่งเป็นส่วนประกอบที่สำคัญของผนังเซลล์ |
| แอมพิซิลลิน | Unasayn | |||
| อะโซลซิลลิน | Securopen | |||
| คาร์เบนิซิลลิน | Pyopen | |||
| คลอกซาซิลลิน | Anaclosil | |||
| ไดคลอกซาซิลลิน | Dicloran | |||
| ฟลูคลอกซาซิลลิน | Floxapen | |||
| เมซโลซิลลิน | Baypen | |||
| เมทิซิลลิน | Staphcillin | |||
| นาฟซิลลิน | Nallpen | |||
| ออกซาซิลลิน | Prostafilina | |||
| เบนซิลเพนิซิลลิน (G) | ||||
| ปิปเปอราซิลลิน | Pipracil | |||
| ไทคาร์ซิลลิน | Timentin | |||
| พอลิเพปไทด์ | ||||
| แบซิทราซิน | การติดเชื้อแบคทีเรียที่ตา, หู, กระเพาะปัสสาวะ โดยปกติมักบริหารยาโดยการทาหรือหยอดลงบนบริเวณที่ติดเชื้อโดยตรง พบเห็นการบริหารยาโดยการฉีดได้น้อยมาก | เกิดพิษต่อไตและระบบประสาท หากบริหารยาโดยการฉีด | ยับยั้งการสร้างเปบทิโดไกลแคนของแบคทีเรีย ซึ่งเป็นส่วนประกอบที่สำคัญของผนังเซลล์[82] | |
| โคลิสติน | รบกวนการผ่านเข้าออกของสารต่างๆ (permeability) ของเซลล์แบคทีเรีย โดยเข้าจับกับเยื่อหุ้มเซลล์ของแบคทีเรีย | |||
| พอลีมิกซิน บี | ||||
| ควิโนโลน | ||||
| ซิโปรฟลอกซาซิน | Cipro, Ciproxin, Ciprobay | การติดเชื้อแบคทีเรียในระบบทางเดินปัสสาวะ, ต่อมลูกหมากอักเสบจากการติดเชื้อแบคทีเรีย, โรคปอดอักเสบชุมชน, ท้องเสียจากการติดเชื้อแบคทีเรีย, การติดเชื้อสกุลไมโคพลาสมา, และหนองใน ยากลุ่มนี้มีผลต่อแบคทีเรียที่ไม่ใช้ออกซิเจนน้อยมาก[77] | คลื่นไส้ (น้อยมาก), เส้นเอ็นอักเสบเรื้อรัง (น้อยมาก)[77] | ยับยั้งเอนไซม์ Topoisomerase, DNA gyrase และเอนไซม์อื่นอีกหลายชนิด, ยับยั้งการถ่ายแบบดีเอ็นเอและการถอดรหัสพันธุกรรม |
| อีนอกซาซิน | Enoxin | |||
| กาติฟลอกซาซิน | Tequin | |||
| ลีโวฟลอกซาซิน | Tavanic | |||
| โลมิฟลอกซาซิน | Loflox | |||
| มอกซิฟลอกซาซิน | Avelox | |||
| นอร์ฟลอกซาซิน | Noroxin | |||
| ออฟลอกซาซิน | Ocuflox | |||
| โทรวาฟลอกซาซิน | Trovan | |||
| ซัลโฟนาไมด์ | ||||
| เมฟีไนด์ | การติดเชื้อแบคทีเรียในระบบทางเดินปัสสาวะ (ยกเว้นซัลฟาซีตาไมด์ และเมฟีไนด์) ; เมฟีไนด์ใช้เป็นยาทาแผลไฟไหม้ |
|
ยับยั้งการสังเคราะห์กรดโฟลิก ซึ่งเป็นสารที่มีความสำคัญต่อการสังเคราะห์ดีเอ็นเอและอาร์เอ็นเอ | |
| พรอนโตซิล (ยาเก่า) | ||||
| ซัลฟาซีตาไมด์ | ||||
| ซัลฟาเมไทโซล | ||||
| ซัลฟานิลาไมด์ (ยาเก่า) | ||||
| ซัลฟาซาลาซีน | ||||
| ซัลฟาฟูราโซล | ||||
| ไตรเมโทพริม | ||||
| ไตรเมโทพริม/ซัลฟาเมโทซาโซล (โคไตรมอกซาโซล หรือ แบคตริม) | ||||
| เตตราไซคลีน | ||||
| เดเมโคลไซคลีน | ซิฟิลิส หรือการติดเชื้อแบคทีเรียที่มีสาเหตุมาจากแบคทีเรียสกุลคลามัยเดีย, สกุลไมโคพลาสมา และสกุลสกุลริคเค็ทเซีย รวมไปถึงสิวที่เกิดจากการติดเชื้อแบคทีเรีย | ยับยั้งการสังเคราะห์โปรตีนของแบคทีเรียโดยการเข้าจับกับหน่วยย่อย 30 เอสของไรโบโซมแบคทีเรีย[83] | ||
| ดอกซีไซคลีน | Vibramicina | |||
| มิโนไซคลีน | Minocin | |||
| ออกซิเตตราไซคลีน | Terramicina | |||
| เตตราไซคลีน | Sumycin | |||
| เอมเฟนิคอล | ||||
| คลอแรมเฟนิคอล | Chloromycetin | มีประสิทธิภาพในการต้านแบคทีเรียทั้งแกรมบวกและแกรมลบ รวมไปถึงพวกที่ไม่ใช้ออกซิเจน | การเกิดพิษองยาจะสัมพันธ์กับขนาดยา โดยอาจเกิดการกดไขกระดูก นำไปสู่การเกิดโรคโลหิตจางจากไขกระดูกฝ่อได้ [84]แต่ส่วนใหญ่สามารถผันกลับเป็นปรกติได้หลังการหยุดใช้ยา | เข้าจับกับหน่วยย่อย 50 เอสของไรโบโซมแบคทีเรียแบบผันกลับได้ ส่งผลให้การสังเคราะห์โปรตีนของแบคทีเรียหยุดชะงักและสิ้นสุดลงเร็วกว่าปกติ[73] |
| อื่นๆ | ||||
| อาร์สเฟนามินา | Salvarsan | การติดเชื้อแบคทีเรียชั้นสไปโรคีท (เลิกใช้แล้ว) | เกิดพิษจากสารหนู | ปลดปล่อยอนุภาค RAs (OH)2, ออกมา ซึ่งอนุภาคนี้จะก่อให้เกิดพิษต่อแบคทีเรีย Treponema pallidum |
| คลินดามัยซิน | Cleocin | การติดเชื้อเชื้อแบคทีเรียที่ไม่ใช้ออกซิเจน, สิวจากการติดเชื้อแบคทีเรีย, ใช้ป้องกันการติดเชื้อแบคทีเรียของงแผนก่อนทำการผ่าตัด, และใช้กรณีติดเชื้อแบคทีเรีย Staphylococcus aureus ที่ดื้อต่อเมทิซิลลิน (MRSA)[85] | มักพบการเกิดอาการท้องเสียจากการติดเชื้อแบคทีเรีย Clostridium difficile ซึ่งมักนำไปสู่การเกิดภาวะลำไส้ใหญ่อักเสบ Pseudomembranous colitis (PMC)[86] | ยับยั้งการสังเคราะห์โปรตีนของแบคทีเรีย โดยเข้าจับกับหน่วยย่อย 50 เอสของไรโบโซมแบคทีเรีย[87] |
| ลินโคมัยซิน | Lincocin | สิวอักเสบจากการติดเชื้อแบคทีเรีย, ป้องกันการติดเชื้อแบคทีเรียของแผลหลังการผ่าตัด, โรคที่เกิดจากการติดเชื้อแบคทีเรียในไฟลัมแอคติโนมัยสีท, สกุลไมโคพลาสมา และสกุลพลาสโมเดียมบางสายพันธุ์ | ลำไส้ใหญ่อักเสบ ซึ่งในบางรายอาการอาจรุนแรงจนเสียชีวิตได้ | เช่นเดียวกับกลุ่มแมโครไลด์ โดยจะเข้าจับกับหน่วยย่อย 50 เอสของไรโบโซมแบคทีเรีย เพื่อยับยั้งการสังเคราะห์โปรตีน |
| อีแทมบูทอล | Myambutol (ตัวย่อ: EMB) | ยาต้านวัณโรค[88] | ส่วนใหญ่มักเกิดภาวะเส้นประสาทตาอักเสบ[89] ดังนั้นจึงห้ามใช้ในเด็กอายุต่ำกว่า 6 ปี | ยับยั้งการสร้างผนังเซลล์ของแบคทีเรีย |
| ฟอสโฟมัยซิน | Monurol | การติดเชื้อแบคทีเรียในระบบทางเดินปัสสาวะ | อาการไม่พึงประสงค์น้อย ในบางรายอาจมีอาการคลื่นไส้, อาเจียน | ยับยั้งการสร้างผนังเซลล์ของแบคทีเรีย |
| กรดฟูซิดิค | Fucidin | โดยส่วนใหญ่จะออกฤทธิ์ต่อแบคทีเรียแกรมบวก เช่น สกุลสแตฟฟิโลคอคคัส, สกุลสเตรปโตคอกคัส และสกุลโครีนีแบคทีเรียม | ดีซ่าน, ปัสสาวะสีน้ำตาลคล้ำ ทั้งนี้อาการผิดปกติดังกล่าวสามารถกลับคืนเป็นปกติได้หลังจากหยุดใช้ยา | ยับยั้งการสังเคราะห์โปรตีน โดยขัดขวางกระบวนการการนำสารตัวกลางที่ใช้ในการต่อลำดับกรดอะมิโนกลับมาใช้ใหม่ (Elongation factor) |
| ฟูราโซลิโดน | Furoxone | ท้องเสีย และลำไส้เล็กอักเสบที่มีสาเหตุมาจากการติดเชื้อโปรโทซัว, อหิวาตกโรค และเจียอาร์ไดอาซิส | อาการไม่พึงประสงค์ที่พบได้บ่อยคือ สั่น, ไม่สบายท้อง, คลื่นไส้, อาเจียน, เส้นประสาทอักเสบ (neuritis) | สร้างการเชื่อมโยงข้าม (cross-link) กับดีเอ็นเอของแบคทีเรีย |
| ไอโซไนอะซิด | Laniazid | ยารักษาวัณโรค | ชาตามมือ-เท้า, ตับอักเสบ, คลื่นไส้, อาเจียน, ผื่น | ยับยั้งการสังเคราะห์โปรตีนของเชื้อแบคทีเรีย |
| ไลนิโซลิด | Zyvoxid | การติดเชื้อที่มีสาเหตุมาจากแบคทีเรียแกรมบวกที่ดื้อต่อยาปฏิชีวนะชนิดอื่น | ปวดศีรษะ, คลื่นไส้, อาเจียน, ท้องผูก, ปฏิกิริยาการแพ้ยา, ตับอ่อนอักเสบ, และมีการเพิ่มขึ้นของเอนไซม์ทรานซามิเนส โดยความเสี่ยงในการเกิดอาการไม่พึงประสงค์จะเพิ่มมากขึ้นเมื่อใช้ยาในขนาดสูงหรือต่อเนื่องนานเกินไป | ยับยั้งการสังเคราะห์โปรตีนของแบคทีเรีย โดยเข้าจับกับไรโบโซม |
| เมโทรนิดาโซล | Flagyl หรือ Flegyl | โรคที่เกิดจากการติดเชื้อโปรโทซัว และเชื้อแบคทีเรียที่ไม่ใช้ออกซิเจน ซึ่งรวมถึง Bacteroides fragilis, สกุลฟูโซแบคทีเรียม, สกุลเวอิลโลเนลลา, Clostridium difficile และ C. perfringens, สกุลยูแบคทีเรียม, สกุลเพพโทคอคคัส, สกุลไกอาร์เดีย และสกุลเปปโตสเตรปโตคอกคัส | ปัสสาวะสีแดง, การรับรสผิดปกติ, การใช้ยาต่อเนื่องเป็นระยะเวลานานอาจทำให้เกิดปลายประสาทอักเสบได้[73] | ยับยั้งการสังเคราะห์กรดนิวคลีอิกของแบคทีเรีย โดยทำให้เกิดการแตกออกของดีเอ็นเอ [90][91][92] |
| มูพิโรซิน | Bactroban | ออกฤทธิ์กว้าง โดยที่ความเข้มข้นต่ำจะออกฤทธิ์ต้านการเจริญเติบโตของเชื้อแบคทีเรีย แต่จะออกฤทธิ์ฆ่าเชื้อแบคทีเรียเมื่อมีความเข้มข้นสูง | แบคทีเรียดื้อต่อยานี้ได้ง่าย | ยับยั้งการสังเคราะห์โปรตีนของแบคทีเรีย |
| ไนโตรฟูรานโทอิน | Macrodantina, Macrobido | โดยทั่วไปใช้สำหรับรักษาการติดเชื้อแบคทีเรียในระบบทางเดินปัสสาวะ | ส่วนใหญ่มักมีอาการคลื่นไส้, อาเจียน พบการเกิดอาการทางระบบหายใจที่เกี่ยวเนื่องกับการแพ้ยาได้บ้างเล็กน้อย[93], เกิดพิษต่อระบบทางเดินหายใจ[94][95] | สร้างความเสียหายแก่ดีเอ็นเอ โดยเฉพาะในรูปที่ถูกรีดิวซ์จะออกฤทธิ์ได้ดี[93][96] |
| พลาเทนซิมัยซิน | อยู่ในระหว่างการศึกษาทางคลินิก ซึ่งพบว่าออกฤทธิ์ต้านแบคทีเรีย Staphylococcus aureus ที่ดื้อต่อเมทิซิลลิน (MRSA) ในหนูทดลองได้ดี[97] | ยังไม่ทราบแน่ชัด เนื่องจากกำลังอยู่ในขั้นการศึกษาทางคลินิก | ยับยั้งเอนไซม์ beta-ketoacyl synthases I/II (FabF/B) ซึ่งเป็นเอนไซม์หลักที่ทำหน้าเกี่ยวกับการสังเคราะห์กรดไขมันที่เป็นส่วนประกอบของเยื่อหุ้มเซลล์ของแบคทีเรีย[98] | |
| ไพราซินาไมด์ | ตัวย่อ: PZA | ยารักษาวัณโรค[99] | ปวดตามข้อ แต่ส่วนใหญ่อาการมักไม่รุนแรง,[100][101] ตับอักเสบ[102], คลื่นไส้, อาเจียน, เบื่ออาหาร, ผื่น[99] | ยับยั้งเอนไซม์ Fatty acid synthase (FAS) ซึ่งทำหน้าที่ในการสังเคราะห์กรดไขมันที่เป็นส่วนประกอบของเยื่อหุ้มเซลล์แบคทีเรีย[103] |
| ควินูปริสติน/ดาลโฟปริสติน | Synercid | สกุลสแตฟฟิโลคอคคัส และ Enterococcus faecium ที่ดื้อต่อยาแวนโคมัยซิน[104][105] | ปวดในข้อ, คลื่นไส้, อาเจียน, ท้องเสีย, ผื่น, คัน, ปวดศีรษะ,หลอดเลือดดำอักเสบ, ภาวะบิลิรูบินในเลือดสูง[106] นอกจากนี้ยังส่งผลยับยั้งการทำงานของระบบเอนไซม์ไซโทโครม P450 (CYP 450)[104] | ยับยั้งการสังเคราะห์โปรตีนของแบคทีเรีย โดยยาทั้งสองจะเสริมฤทธิ์กัน[107] ดาลโฟปริสติน จะเข้าจับกับยูนิตย่อย 23 เอสของหน่วยย่อย 50 เอสบนไรโบโซมของแบคทีเรีย ส่งผลให้รูปร่างของไรโบโซมเปลี่ยนไป และช่วยให้ควินูปริสตินเข้าจับกับหน่วยย่อย 50 เอสบนไรโบโซมได้มากขึ้น ซึ่งจะยับยั้งการต่อสายพอลิเปปไทด์[107] |
| ไรแฟมพิซิน หรือ ไรแฟมพิน | Rifaldin | รักษาโรคเรื้อน, วัณโรค และโรคลีเจียนเนลโลสิส โดยใช้ร่วมกับยาปฏิชีวนะอื่น ยกเว้นในกรณีเพื่อป้องกันการติดเชื้อ Haemophilus influenzae ชนิด บี และไข้กาฬหลังแอ่น ในผู้ที่มีความเสี่ยงต่อโรคดังกล่าว[108] | คลื่นไส้, อาเจียน, ท้องเสีย หรือ ไม่อยากอาหาร น้ำปัสสาวะและเหงื่อเป็นสีแดงออกส้ม ตับอักเสบ และยังอาจก่อให้เกิดการแพ้ยาได้[108] | ขัดขวางการสร้างอาร์เอ็นเอของแบคทีเรีย[108] ผ่านการยับยั้งการทำงานของเอนไซม์ DNA-dependent RNA polymerase ของแบคทีเรีย[109] |
| ทินิดาโซล | Fasigyn, Simplotan, Tindamax | ท่อปัสสาวะอักเสบ, ภาวะช่องคลอดอักเสบ, บิดมีตัว และเจียอาร์ไดอาซิส[110][111] | ง่วงซึม, ปวดศีรษะ, มึนงง หากรับประทานพร้อมเครื่องดื่มแอลกอฮอล์จะทำให้เกิดกลุ่มอาการคล้ายปฏิกิริยาจากยาไดซัลฟิแรม (Disulfiram-like Reaction) ได้ เช่น คลื่นไส้ อาเจียน ปวดศีรษะ ความดันโลหิตสูงขึ้น หน้าแดง หายใจหอบเหนื่อย เป็นต้น[110] | ปลดปล่อยอนุมูลอิสระที่เป็นพิษต่อเซลล์ปรสิต[110] |
| ชื่อสามัญทางยา | ชื่อการค้า | ข้อบ่งใช้ | อาการไม่พึงประสงค์[71] | กลไกการออกฤทธิ์[71] |
การผลิต
การผลิตยาปฏิชีวนะ ส่วนใหญ่จะใช้วิธีการหมัก (fermentation)
ส่วนนี้รอเพิ่มเติมข้อมูล คุณสามารถช่วยเพิ่มข้อมูลส่วนนี้ได้ |
การดื้อยาของจุลชีพ
ส่วนนี้รอเพิ่มเติมข้อมูล คุณสามารถช่วยเพิ่มข้อมูลส่วนนี้ได้ |
การใช้ยาปฏิชีวนะในทางที่ผิด
ส่วนนี้รอเพิ่มเติมข้อมูล คุณสามารถช่วยเพิ่มข้อมูลส่วนนี้ได้ |
การศึกษาทดลอง
ส่วนนี้รอเพิ่มเติมข้อมูล คุณสามารถช่วยเพิ่มข้อมูลส่วนนี้ได้ |
อ้างอิง
- ↑ "Utilizing antibiotics agents effectively will preserve present day medication". News Ghana. 21 November 2015. สืบค้นเมื่อ 21 November 2015.
- ↑ 2.0 2.1 2.2 2.3 "Antibiotics". NHS. 5 June 2014. สืบค้นเมื่อ 17 January 2015.
- ↑ "Factsheet for experts". European Centre for Disease Prevention and Control. สืบค้นเมื่อ 21 December 2014.
- ↑ "Metronidazole". The American Society of Health-System Pharmacists. สืบค้นเมื่อ 31 July 2015.
- ↑ 5.0 5.1 Chemical Analysis of Antibiotic Residues in Food (PDF). John Wiley & Sons, Inc. 2012. pp. 1–60. ISBN 9781449614591.
- ↑ "American Heritage Dictionary of the English Language" (5th ed.). 2011.
A substance, such as penicillin or erythromycin, produced by or derived from certain microorganisms, including fungi and bacteria, that can destroy or inhibit the growth of other microorganisms, especially bacteria. Antibiotics are widely used in the prevention and treatment of infectious diseases.
- ↑ Mosby's Medical Dictionary (9th ed.). Elsevier. 2013.
1. pertaining to the ability to destroy or interfere with the development of a living organism. 2. an antimicrobial agent, derived from cultures of a microorganism or produced semi-synthetically, used to treat infections
- ↑ "General Background: Antibiotic Agents". Alliance for the Prudent Use of Antibiotics. สืบค้นเมื่อ 21 December 2014.
- ↑ Gualerzi, Claudio O.; Brandi, Letizia; Fabbretti, Attilio; Pon, Cynthia L. (4 December 2013). Antibiotics: Targets, Mechanisms and Resistance. John Wiley & Sons. p. 1. ISBN 9783527333059.
- ↑ "Antibiotics being incorrectly prescribed in Australian nursing homes, prompting superbug fears". ABC Australia. 10 June 2016. สืบค้นเมื่อ 12 June 2016.
- ↑ "UK study warns of threat of antibiotics overuse, lack of new drugs". CCTV America. 19 May 2016. สืบค้นเมื่อ 12 June 2016.
- ↑ "Superbugs could kill more people than cancer, report warns". CBS News. 19 May 2016. สืบค้นเมื่อ 12 June 2016.
- ↑ Brooks, Megan (16 November 2015). "Public Confused About Antibiotic Resistance, WHO Says". Medscape Multispeciality. สืบค้นเมื่อ 21 November 2015.
- ↑ "Antimicrobial resistance: global report on surveillance" (PDF). The World Health Organization. April 2014. ISBN 978 92 4 156474 8. สืบค้นเมื่อ 13 June 2016.
- ↑ 15.0 15.1 15.2 Calderon CB, Sabundayo BP (2007). CRC Press (บ.ก.). Antimicrobial Classifications: Drugs for Bugs. In Schwalbe R, Steele-Moore L, Goodwin AC. Antimicrobial Susceptibility Testing Protocols. Taylor & Frances group=. ISBN 978-0-8247-4100-6.
- ↑ 16.0 16.1 16.2 16.3 Sanjai Saxena, Applied Microbiology
- ↑ Foster W, Raoult A (December 1974). "Early descriptions of antibiosis". J R Coll Gen Pract. 24 (149): 889–94. PMC 2157443. PMID 4618289.
- ↑ Landsberg, H (1949). "Prelude to the discovery of penicillin". Isis. 40 (3): 225–7. doi:10.1086/349043.
- ↑ 19.0 19.1 อ้างอิงผิดพลาด: ป้ายระบุ
<ref>ไม่ถูกต้อง ไม่มีการกำหนดข้อความสำหรับอ้างอิงชื่อWakeman1947 - ↑ Scholar E. M., Pratt W. B. (2000). The Antimicrobial Drugs. Oxford University Press, USA. p. 3. ISBN 978-0195125290.
- ↑ Davies, Julian; Davies, Dorothy (1 September 2010). "Origins and evolution of antibiotic resistance". Microbiology and molecular biology reviews: MMBR. 74 (3): 417–433. doi:10.1128/MMBR.00016-10. ISSN 1098-5557. PMC 2937522. PMID 20805405.
- ↑ Liddell, Henry George; Scott, Robert (บ.ก.). "βιωτικός". A Greek-English Lexicon – โดยทาง Perseus Project.
- ↑ Liddell, Henry George; Scott, Robert (บ.ก.). "βίωσις". A Greek-English Lexicon – โดยทาง Perseus Project.
- ↑ 24.0 24.1 McGill Student Information: Student Health Service (16 February, 2008). "Antibiotics". McGill University. Canada. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 17 February, 2008. สืบค้นเมื่อ 16 January, 2018.
{{cite web}}: ตรวจสอบค่าวันที่ใน:|accessdate=,|date=และ|archivedate=(help) - ↑ Liddell, Henry George; Scott, Robert (บ.ก.). "βίος". A Greek-English Lexicon – โดยทาง Perseus Project.
- ↑ Liddell, Henry George; Scott, Robert (บ.ก.). "ἀντί". A Greek-English Lexicon – โดยทาง Perseus Project.
- ↑ Liddell, Henry George; Scott, Robert (บ.ก.). "βακτηρία". A Greek-English Lexicon – โดยทาง Perseus Project.
- ↑ bacterial, on Oxford Dictionaries
- ↑ 29.0 29.1 29.2 Antibiotics Simplified. Jones & Bartlett Publishers. 2011. pp. 15–17. ISBN 9781449614591.
- ↑ 30.0 30.1 30.2 30.3 Leekha, Surbhi; Terrell, Christine L.; Edson, Randall S. (1 February 2011). "General principles of antimicrobial therapy". Mayo Clinic Proceedings. 86 (2): 156–167. doi:10.4065/mcp.2010.0639. ISSN 1942-5546. PMC 3031442. PMID 21282489.
- ↑ Rollins, KE; Varadhan, KK; Neal, KR; Lobo, DN (19 May 2016). "Antibiotics Versus Appendicectomy for the Treatment of Uncomplicated Acute Appendicitis: An Updated Meta-Analysis of Randomised Controlled Trials". World journal of surgery. 40: 2305–2318. doi:10.1007/s00268-016-3561-7. PMID 27199000.
- ↑ Flowers, Christopher R.; Seidenfeld, Jerome; Bow, Eric J.; Karten, Clare; Gleason, Charise; Hawley, Douglas K.; Kuderer, Nicole M.; Langston, Amelia A.; Marr, Kieren A. (20 February 2013). "Antimicrobial prophylaxis and outpatient management of fever and neutropenia in adults treated for malignancy: American Society of Clinical Oncology clinical practice guideline". Journal of Clinical Oncology: Official Journal of the American Society of Clinical Oncology. 31 (6): 794–810. doi:10.1200/JCO.2012.45.8661. ISSN 1527-7755. PMID 23319691.
- ↑ Bow, Eric J. (1 July 2013). "Infection in neutropenic patients with cancer". Critical Care Clinics. 29 (3): 411–441. doi:10.1016/j.ccc.2013.03.002. ISSN 1557-8232. PMID 23830647.
- ↑ Pangilinan, Ronald; Tice, Alan; Tillotson, Glenn (1 October 2009). "Topical antibiotic treatment for uncomplicated skin and skin structure infections: review of the literature". Expert Review of Anti-Infective Therapy. 7 (8): 957–965. doi:10.1586/eri.09.74. ISSN 1744-8336. PMID 19803705.
- ↑ 35.0 35.1 Lipsky, Benjamin A.; Hoey, Christopher (15 November 2009). "Topical antimicrobial therapy for treating chronic wounds". Clinical Infectious Diseases. 49 (10): 1541–1549. doi:10.1086/644732. ISSN 1537-6591. PMID 19842981.
- ↑ Heal, Clare F; Banks, Jennifer L; Lepper, Phoebe D; Kontopantelis, Evangelos; van Driel, Mieke L. "Topical antibiotics for preventing surgical site infection in wounds healing by primary intention". Cochrane Database of Systematic Reviews 2016 (11). doi:10.1002/14651858.CD011426.pub2.
- ↑ 37.0 37.1 Slama TG, Amin A, Brunton SA; และคณะ (July 20015). "A clinician's guide to the appropriate and accurate use of antibiotics: the Council for Appropriate and Rational Antibiotic Therapy (CARAT) criteria". Am J Med. 118 Suppl 7A (7): 1S–6S. doi:10.1016/j.amjmed.2005.05.007. PMID 15993671.
{{cite journal}}: ตรวจสอบค่าวันที่ใน:|date=(help); ใช้ et al. อย่างชัดเจน ใน|author=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ "Antibiotics and Selective Toxicity – Boundless Open Textbook". Boundless. สืบค้นเมื่อ 12 February 2016.
- ↑ "Antibiotics – Side effects". NHS Choices. National Health Service (NHS), UK. 6 May 2014. สืบค้นเมื่อ 6 February 2016.
- ↑ "Antibiotic-Associated Diarrhea – All you should know". สืบค้นเมื่อ 28 December 2014.
- ↑ Pirotta MV, Garland SM (2006). ""Genital Candida species detected in samples from women in Melbourne, Australia, before and after treatment with antibiotics"". J Clin Microbiol. 44 (9): 3213–3217. doi:10.1128/JCM.00218-06. PMC 1594690. PMID 16954250.
- ↑ Lewis, Trevor; Cook, Jill (1 January 2014). "Fluoroquinolones and Tendinopathy: A Guide for Athletes and Sports Clinicians and a Systematic Review of the Literature". Journal of Athletic Training. 49 (3): 422–427. doi:10.4085/1062-6050-49.2.09. ISSN 1062-6050. PMC 4080593. PMID 24762232.
- ↑ Ray, Katrina (September 2012). "Adding weight to the microbiota's role in obesity—exposure to antibiotics early in life can lead to increased adiposity". Nature Reviews Endocrinology. 8: 623. doi:10.1038/nrendo.2012.173.
- ↑ 44.0 44.1 Jess, Tine (December 2014). "Microbiota, Antibiotics, and Obesity". The New England Journal of Medicine. 371: 2526–2528. doi:10.1056/NEJMcibr1409799.
- ↑ Cho, Ilseung; และคณะ (August 2012). "Antibiotics in early life alter the murine colonic microbiome and adiposity". Nature. 488: 621–6. doi:10.1038/nature11400. PMC 3553221. PMID 22914093.
- ↑ 46.0 46.1 Cox, Laura; และคณะ (14 August 2014). "Altering the intestinal microbiota during a critical developmental window has lasting metabolic consequences". Cell. 158 (4): 705–21. doi:10.1016/j.cell.2014.05.052. PMC 4134513. PMID 25126780.
- ↑ Trasande, L.; Blustein, J.; Liu, M.; Corwin, E.; Cox, L. M.; Blaser, M. J. (1 January 2013). "Infant antibiotic exposures and early-life body mass". International Journal of Obesity (ภาษาอังกฤษ). 37 (1): 16–23. doi:10.1038/ijo.2012.132. ISSN 0307-0565. PMC 3798029. PMID 22907693.
- ↑ Thorpe, Karen; Staton, Sally; Sawyer, Emily; Pattinson, Cassandra; Haden, Catherine; Smith, Simon (1 July 2015). "Napping, development and health from 0 to 5 years: a systematic review". Archives of Disease in Childhood (ภาษาอังกฤษ). 100 (7): 615–622. doi:10.1136/archdischild-2014-307241. PMID 25691291.
- ↑ 49.0 49.1 49.2 49.3 Anderson, Keri C.; Schwartz, Michael D.; Lieu, Siam O. (1 January 2013). "Antibiotics and OC effectiveness". JAAPA: official journal of the American Academy of Physician Assistants. 26 (1): 11. doi:10.1097/01720610-201301000-00002. ISSN 1547-1896. PMID 23355994.
- ↑ 50.0 50.1 50.2 Weaver K, Glasier A (1999). "Interaction between broad-spectrum antibiotics and the combined oral contraceptive pill. A literature review". Contraception. 59 (2): 71–8. doi:10.1016/S0010-7824(99)00009-8. PMID 10361620.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Weisberg E (1999). "Interactions between oral contraceptives and antifungals/antibacterials. Is contraceptive failure the result?". Clin Pharmacokinet. 36 (5): 309–13. doi:10.2165/00003088-199936050-00001. PMID 10384856.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Hassan T (1987). "Pharmacologic considerations for patients taking oral contraceptives". Conn Dent Stud J. 7: 7-8. PMID 3155374.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Orme ML, Back DJ (1990). ""Factors affecting the enterohepatic circulation of oral contraceptive steroids"". Am. J. Obstet. Gynecol. 163 (6 Pt 2): 2146–52. doi:10.1016/0002-9378(90)90555-L. PMID 2256523.
{{cite journal}}: ตรวจสอบค่าวันที่ใน:|archivedate=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Lwanga, J; Mears, A; Bingham, J S; Bradbeer, C S (2008). "Do antibiotics and alcohol mix? The beliefs of genitourinary clinic attendees". BMJ. 337: a2885. doi:10.1136/bmj.a2885.
{{cite journal}}: Cite ไม่รู้จักพารามิเตอร์ว่างเปล่า :|month=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ James M. Steckelberg (18 November, 2010). "What are the effects of drinking alcohol while taking antibiotics?". Mayo Foundation for Medical Education and Research. สืบค้นเมื่อ 16 January, 2018.
{{cite web}}: ตรวจสอบค่าวันที่ใน:|accessdate=และ|date=(help) - ↑ 56.0 56.1 NHS Choices (8 May, 2015). "Can I drink alcohol while taking antibiotics?". National Health Service. สืบค้นเมื่อ 16 January, 2018.
{{cite web}}: ตรวจสอบค่าวันที่ใน:|accessdate=และ|date=(help) - ↑ Moore, Alison A.; Whiteman, Elizabeth J.; Ward, Katherine T. (1 March 2007). "Risks of Combined Alcohol-Medication Use in Older Adults". The American journal of geriatric pharmacotherapy. 5 (1): 64–74. doi:10.1016/j.amjopharm.2007.03.006. ISSN 1543-5946. PMC 4063202. PMID 17608249.
- ↑ Stockley, IH (2002). Stockley's Drug Interactions (6th ed.). London: Pharmaceutical Press.
- ↑ 59.0 59.1 59.2 Pankey GA, Sabath LD (2004). "Clinical relevance of bacteriostatic versus bactericidal mechanisms of action in the treatment of Gram-positive bacterial infections". Clin Infect Dis. 38 (6): 864–870. doi:10.1086/381972. PMID 14999632.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Mascio CT, Alder JD, Silverman JA (2007). ""Bactericidal action of daptomycin against stationary-phase and nondividing Staphylococcus aureus cells"". Antimicrob. Agents Chemother. p. 4255–60. doi:10.1128/AAC.00824-07. PMC 2167999. PMID 17923487.
{{cite web}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Pelczar MJ, Chan EC, Krieg NR (2010). "Host-Parasite Interaction; Nonspecific Host Resistance". Microbiology Concepts and Applications (6th ed.). New York: McGraw-Hill. pp. 478–479.
{{cite book}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ Rhee KY, Gardiner DF (2004). ""Clinical relevance of bacteriostatic versus bactericidal activity in the treatment of gram-positive bacterial infections"". Clin. Infect. Dis. p. 755-6. doi:10.1086/422881. PMID 15356797.
{{cite web}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Wiegand I, Hilpert K, Hancock RE (2008). ""Agar and broth dilution methods to determine the minimal inhibitory concentration (MIC)of antimicrobial substances"". Nature Protocols. p. 163-75. doi:10.1038/nprot.2007.521. PMID 18274517.
{{cite web}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Dalhoff A, Ambrose PG, Mouton JW (August 2009). "A long journey from minimum inhibitory concentration testing to clinically predictive breakpoints: deterministic and probabilistic approaches in deriving breakpoints". Infection. 37 (4): 296–305. doi:10.1007/s15010-009-7108-9. PMID 19629383.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ 65.0 65.1 65.2 65.3 Ocampo, Paolo S.; Lázár, Viktória; Papp, Balázs; Arnoldini, Markus; Abel zur Wiesch, Pia; Busa-Fekete, Róbert; Fekete, Gergely; Pál, Csaba; Ackermann, Martin (1 August 2014). "Antagonism between bacteriostatic and bactericidal antibiotics is prevalent". Antimicrobial Agents and Chemotherapy. 58 (8): 4573–4582. doi:10.1128/AAC.02463-14. ISSN 1098-6596. PMC 4135978. PMID 24867991.
- ↑ 66.0 66.1 Bollenbach, Tobias (1 October 2015). "Antimicrobial interactions: mechanisms and implications for drug discovery and resistance evolution". Current Opinion in Microbiology. 27: 1–9. doi:10.1016/j.mib.2015.05.008. ISSN 1879-0364. PMID 26042389.
- ↑ "antagonism". สืบค้นเมื่อ 25 August 2014.
- ↑ Finberg RW, Moellering RC, Tally FP; และคณะ (2004). ""The importance of bactericidal drugs: future directions in infectious disease"". Clin. Infect. Dis. 39 (9): 1314–20. doi:10.1086/425009. PMID 15494908.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Cunha BA. Antibiotic Essentials 2009. Jones & Bartlett Learning, ISBN 978-0-7637-7219-2 p. 180, for example.
- ↑ Srivastava A, Talaue M, Liu S, Degen D, Ebright RY, Sineva E, Chakraborty A, Druzhinin SY, Chatterjee S, Mukhopadhyay J, Ebright YW, Zozula A, Shen J, Sengupta S, Niedfeldt RR, Xin C, Kaneko T, Irschik H, Jansen R, Donadio S, Connell N, Ebright RH (2011). "New target for inhibition of bacterial RNA polymerase: 'switch region'". Curr. Opin. Microbiol. 14 (5): 532–43. doi:10.1016/j.mib.2011.07.030. PMC 3196380. PMID 21862392.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ 71.0 71.1 71.2 71.3 For common Uses and possible side effects reference is: Robert Berkow (ed.) El manual de Merck|The Merck Manual of Medical Information - Home Edition. Pocket (septiembre 1999), ISBN 0-671-02727-1.
- ↑ MedlinePlus (January, 2003). "Inyección de Sulfato de amikacina". Enciclopedia médica en español. สืบค้นเมื่อ 2 September.
{{cite web}}: ตรวจสอบค่าวันที่ใน:|accessdate=และ|year=(help) - ↑ 73.0 73.1 73.2 Townsend 2005, p. 275
- ↑ Supko JG, Hickman RL, Grever MR y Malspeis L. (1995). "Preclinical pharmacologic evaluation of geldanamycin as an antitumor agent". Cancer Chemother Pharmacol. 36 (4): 305-15. PMID 7628050. สืบค้นเมื่อ 4 April, 2011.
{{cite journal}}: ตรวจสอบค่าวันที่ใน:|accessdate=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Blanco AN, Habib A, Levy-Toledano S, Maclouf J (1995). "Participación de las tirosin-quinasas en la inducción de la ciclooxigenasa-2 en células endoteliales humanas". Revista Medicina. 55 (5): 509. ISSN 0025-7680. สืบค้นเมื่อ 4 de abril de 2011.
{{cite journal}}: ตรวจสอบค่าวันที่ใน:|accessdate=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Aljitawi OS, Krishnan K, Curtis BR, Bougie DW, Aster RH (May, 2003). "Serologically documented loracarbef (Lorabid) -induced immune thrombocytopenia". Am J Hematol. 73 (1): 41-3. สืบค้นเมื่อ 2 September, 2008.
{{cite journal}}: ตรวจสอบค่าวันที่ใน:|accessdate=และ|year=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ 77.0 77.1 77.2 77.3 77.4 77.5 Townsend 2005, p. 274
- ↑ Enciclopedia Microsoft® Encarta® Online, บ.ก. (2008). "Antibiótico". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 5 de diciembre de 2008. สืบค้นเมื่อ 2 September, 2008.
{{cite web}}: ตรวจสอบค่าวันที่ใน:|accessdate=และ|archivedate=(help) - ↑
Splete; Kerri, Heidi (March, 2006). "Liver toxicity reported with Ketek". Internal Medicine News.
{{cite journal}}:|first3=ไม่มี|last3=(help); ตรวจสอบค่าวันที่ใน:|year=(help) - ↑ E Navas Elorza (2002). "Tetraciclinas, fenicoles, lincosamidas, polimixinas, espectinomicina, fosfomicina". Medicine. 8 (70): 3763-3770.
- ↑ Celaya Rodríguez M, Moreno Navarrete J. (2001). "Estudio bacteriológico y determinación de la sensibilidad a 21 antibióticos, en una población de pacientes atendidos en el Hospital General de México durante el año 1999" (PDF). Enf. Infec. y Micro. (ภาษาภาษาสเปน). 21 (4): 129-144.
{{cite journal}}: CS1 maint: unrecognized language (ลิงก์) - ↑ K. John Stone and Jack L. Strominger (1971). "Mechanism of Action of Bacitracin: Complexation with Metal Ion and C55-Isoprenyl Pyrophosphate]". PNAS. 68 (12): 3223-3227. สืบค้นเมื่อ 29 April, 2011.
{{cite journal}}: ตรวจสอบค่าวันที่ใน:|accessdate=(help) - ↑ Life-Extension-Drugs.com. "Doxycycline". สืบค้นเมื่อ 29 April, 2011.
{{cite web}}: ตรวจสอบค่าวันที่ใน:|accessdate=(help) - ↑ Rich M, Ritterhoff R, Hoffmann R (December, 1950). "A fatal case of aplastic anemia following chloramphenicol (chloromycetin) therapy". Ann Intern Med. 33 (6): 1459–67. PMID 14790529.
{{cite journal}}: ตรวจสอบค่าวันที่ใน:|year=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Daum RS (2007). "Clinical practice. Skin and soft-tissue infections caused by methicillin-resistant Staphylococcus aureus". N Engl J Med. 357 (4): 380–90. doi:10.1056/NEJMcp070747. PMID 17652653.
- ↑ Thomas C, Stevenson M, Riley TV (2003). "Antibiotics and hospital-acquired Clostridium difficile-associated diarrhoea: a systematic review" (PDF). J Antimicrob Chemother. 51 (6): 1339–50. doi:10.1093/jac/dkg254. PMID 12746372.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Merck & Co., บ.ก. (November, 2005). "Lincosamides, Oxazolidinones, and Streptogramins". Merck Manual of Diagnosis and Therapy. สืบค้นเมื่อ 1 December, 2007.
{{cite web}}: ตรวจสอบค่าวันที่ใน:|accessdate=และ|year=(help) - ↑ Yendapally R, Lee RE (2008). (08) 00082-6 "Design, synthesis, and evaluation of novel ethambutol analogues". Bioorg. Med. Chem. Lett. 18 (5): 1607–11. doi:10.1016/j.bmcl.2008.01.065. PMC 2276401. PMID 18242089.
{{cite journal}}: ตรวจสอบค่า|url=(help) - ↑ Lim SA (2006). "Ethambutol-associated optic neuropathy" (PDF). Ann. Acad. Med. Singap. 35 (4): 274–8. PMID 16710500.
- ↑ Swaney SM, Aoki H, Ganoza MC, Shinabarger DL (1998). "The oxazolidinone linezolid inhibits initiation of protein synthesis in bacteria" (PDF). Antimicrobial Agents and Chemotherapy. 42 (12): 3251–5. ISSN 0066-4804. PMC 106030. PMID 9835522.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Ament PW, Jamshed N, Horne JP (2002). "Linezolid: its role in the treatment of gram-positive, drug-resistant bacterial infections". American Family Physician. 65 (4): 663–70. ISSN 0002-838X. PMID 11871684.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ "Flagyl, Flagyl ER (metronidazole) dosing, indications, interactions, adverse effects, and more". Medscape Reference. WebMD. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 7 April 2014. สืบค้นเมื่อ 3 April 2014.
{{cite web}}: ไม่รู้จักพารามิเตอร์|deadurl=ถูกละเว้น แนะนำ (|url-status=) (help) - ↑ 93.0 93.1 "Macrobid Drug Label" (PDF). FDA. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 21 April 2014. สืบค้นเมื่อ 21 April 2014.
{{cite web}}: ไม่รู้จักพารามิเตอร์|deadurl=ถูกละเว้น แนะนำ (|url-status=) (help) - ↑ Jick, S S; Jick, H; Walker, A M; Hunter, J R (1989-09-01). "Hospitalizations for pulmonary reactions following nitrofurantoin use". Chest. 96 (3): 512–515. doi:10.1378/chest.96.3.512. ISSN 0012-3692.
- ↑ Huttner, Angela; Verhaegh, Els M.; Harbarth, Stephan; Muller, Anouk E.; Theuretzbacher, Ursula; Mouton, Johan W. (2015-09-01). "Nitrofurantoin revisited: a systematic review and meta-analysis of controlled trials". Journal of Antimicrobial Chemotherapy (ภาษาอังกฤษ). 70 (9): 2456–2464. doi:10.1093/jac/dkv147. ISSN 0305-7453. PMID 26066581.
- ↑ Tu Y, McCalla DR (1975). "Effect of activated nitrofurans on DNA,". Biochim Biophys Acta. 402: 142–49.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ J. Wang, S.M. Soisson, K .Young, S.B. Singh etc (2006). Nature. 441: 358-61.
{{cite journal}}:|title=ไม่มีหรือว่างเปล่า (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ D T. Manallack, I T. Crosby, Y. Khakham and B. Capuano (2008). "Current Medicinal Chemistry". 15: 705-710.
{{cite journal}}: Cite journal ต้องการ|journal=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ 99.0 99.1 "Pyrazinamide". The American Society of Health-System Pharmacists. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 20 December 2016. สืบค้นเมื่อ 8 December 2016.
{{cite web}}: ไม่รู้จักพารามิเตอร์|deadurl=ถูกละเว้น แนะนำ (|url-status=) (help) - ↑ East and Central African/Medical Research Council Fifth Collaborative Study (1983). "Controlled clinical trial of 4 short-course regimens of chemotherapy (three 6-month and one 9-month) for pulmonary tuberculosis". Tubercle. 64 (3): 153–166. doi:10.1016/0041-3879(83)90011-9. PMID 6356538.
- ↑ British Thoracic Society (1984). "A controlled trial of 6 months chemotherapy in pulmonary tuberculosis, final report: results during the 36 months after the end of chemotherapy and beyond". Br J Dis Chest. 78 (4): 330–336. doi:10.1016/0007-0971(84)90165-7. PMID 6386028.
- ↑ Yee D และคณะ (2003). "Incidence of serious side effects from first-line antituberculosis drugs among patients treated for active tuberculosis". Am J Respir Crit Care Med. 167 (11): 1472–7. doi:10.1164/rccm.200206-626OC. PMID 12569078.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|authors=(help)CS1 maint: uses authors parameter (ลิงก์) - ↑ Zimhony O, Cox JS, Welch JT, Vilchèze C, Jacobs WR (2000). "Pyrazinamide inhibits the eukaryotic-like fatty acid synthetase I (FASI) of Mycobacterium tuberculosis". Nature Medicine. 6 (9): 1043–47. doi:10.1038/79558. PMID 10973326. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (abstract)เมื่อ 2009-02-28.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|deadurl=ถูกละเว้น แนะนำ (|url-status=) (help)CS1 maint: uses authors parameter (ลิงก์) - ↑ 104.0 104.1 "Quinupristin-dalfopristin: a new antibiotic for severe gram-positive infections". Am Fam Physician. 64 (11): 1863–6. December, 2001. PMID 11764864.
{{cite journal}}: ตรวจสอบค่าวันที่ใน:|date=(help) - ↑ "Quinupristin/dalfopristin: a review of its use in the management of serious gram-positive infections". Drugs. 58 (6): 1061–97. December 1999. doi:10.2165/00003495-199958060-00008. PMID 10651391.
- ↑ Allington, DR; Rivey, MP. (Jan 2001). "Quinupristin/dalfopristin: a therapeutic review". Clin Ther. 23 (1): 24–44. doi:10.1016/S0149-2918(01)80028-X. PMID 11219478.
- ↑ 107.0 107.1 William Barry Hugo, Stephen P. Denyer, Norman A. Hodges, Sean P. Gorman (2004). Hugo and Russell's pharmaceutical microbiology (7, illustrated ed.). Wiley-Blackwell. p. 212. ISBN 978-0-632-06467-0.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 108.0 108.1 108.2 "Rifampin". The American Society of Health-System Pharmacists. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2015-09-07. สืบค้นเมื่อ Aug 1, 2015.
{{cite web}}: ไม่รู้จักพารามิเตอร์|deadurl=ถูกละเว้น แนะนำ (|url-status=) (help) - ↑ Calvori, C.; Frontali, L.; Leoni, L.; Tecce, G. (1965). "Effect of rifamycin on protein synthesis". Nature. 207 (995): 417–8. doi:10.1038/207417a0. PMID 4957347.
- ↑ 110.0 110.1 110.2 Ebel, K., Koehler, H., Gamer, A. O., & Jäckh, R. (2002). Imidazole and Derivatives. In: Ullmann’s Encyclopedia of Industrial Chemistry. Wiley-VCH. doi:10.1002/14356007.a13_661.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Edwards, David I. (1993). "Nitroimidazole drugs - action and resistance mechanisms. I. Mechanism of action". Journal of Antimicrobial Chemotherapy. 31: 9-20. doi:10.1093/jac/31.1.9.
- ^ The Merck Manual of Medical Information - Home Edition, Robert Berkow (Ed.) , Pocket (September, 1999) , ISBN 0-671-02727-1.
แหล่งข้อมูลอื่น
- Antibiotic News from Genome News Network (GNN)
- Bruce Sterling's Bitter Resistance
- JAAPA: New antibiotics useful in primary care
- A new method for controlling bacterial activity without antibiotics - Research conducted at the Hebrew University
