เดกซาเมทาโซน
 | |
 | |
| ข้อมูลทางคลินิก | |
|---|---|
| ชื่อทางการค้า | Decadron, Ozurdex, Dexycu, อื่น ๆ |
| AHFS/Drugs.com | โมโนกราฟ |
| MedlinePlus | a682792 |
| ข้อมูลทะเบียนยา |
|
| ระดับความเสี่ยงต่อทารกในครรภ์ |
|
| ช่องทางการรับยา | ทางปาก, ฉีดเข้าหลอดเลือดดำ, ฉีดเข้ากล้ามเนื้อ, ฉีดเข้าชั้นใต้ผิวหนัง, ฉีดเข้าโพรงกระดูก, intravitreal, หยดเข้าตา |
| รหัส ATC | |
| กฏหมาย | |
| สถานะตามกฏหมาย | |
| ข้อมูลเภสัชจลนศาสตร์ | |
| ชีวประสิทธิผล | 80–90% |
| การจับกับโปรตีน | 77% |
| การเปลี่ยนแปลงยา | ตับ |
| ครึ่งชีวิตทางชีวภาพ | ครึ่งชีวิตทางชีวภาพ: 36 ถึง 54 ชั่วโมง; ครึ่งชีวิตทางพลาสมา: 4 ถึง 5 ชั่วโมง[7][8] |
| การขับออก | ปัสสาวะ (65%) |
| ตัวบ่งชี้ | |
| |
| เลขทะเบียน CAS | |
| PubChem CID | |
| IUPHAR/BPS | |
| DrugBank | |
| ChemSpider | |
| UNII | |
| KEGG | |
| ChEBI | |
| ChEMBL | |
| PDB ligand | |
| ECHA InfoCard | 100.000.004 |
| ข้อมูลทางกายภาพและเคมี | |
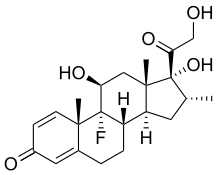
| สูตร | C22H29FO5 |
| มวลต่อโมล | 392.467 g·mol−1 |
| แบบจำลอง 3D (JSmol) | |
| จุดหลอมเหลว | 262 องศาเซลเซียส (504 องศาฟาเรนไฮต์) |
| |
| |
| | |
เดกซาเมทาโซน (Dexamethasone) เป็นยาคอร์ติโคสเตอรอยด์ชนิดหนึ่ง[9] มีฤทธิในการลดการอักเสบและกดภูมิคุ้มกัน ใช้ในการรักษาอาการป่วยต่าง ๆ รวมทั้งปัญหาโรครูมาติก, โรคผิวหนัง, ภูมิแพ้, โรคหืด, โรคปอดอุดกั้นเรื้อรัง, กล่องเสียงอักเสบอุดกั้น, สมองบวม อาการปวดตาภายหลังการผ่าตัดตา และใช้ควบคู่กับยาปฏิชีวนะในผู้ป่วยวัณโรค[9] และในผู้ป่วยภาวะต่อมหมวกไตทำงานไม่เพียงพอ จะใช้ควบคู่กับยาสเตอรอยด์ที่มีผลต่อฮอร์โมนมินเนอราโลคอร์ติคอยด์ (mineralocorticoid) มากกว่า อย่างฟลูโดรคอร์ติโซน (Fludrocortisone)[9] ในการคลอดก่อนกำหนดอาจใช้เพื่อปรับปรุงภาวะในทารก[9] สามารถรับยาได้หลายวิธี ทั้งโดยการรับประทาน, ฉีดเข้าหลอดเลือดดำ, ฉีดเข้ากล้ามเนื้อ, ฉีดเข้าชั้นใต้ผิวหนัง หรือฉีดเข้าโพรงกระดูก[9] ยาเดกซาเมทาโซนจะออกฤทธิ์ภายในหนึ่งวัน และคงฤทธิ์ประมาณสามวัน[9]
การใช้เดกซาเมทาโซนในระยะยาวอาจส่งผลให้เกิดโรคต่างๆ ได้แก่ เชื้อราในปาก, โรคกระดูกพรุน, ต้อกระจก, ฟกช้ำง่าย หรือกล้ามเนื้ออ่อนแรง[9] สตรีมีครรภ์สามารถใช้ยานี้ได้[1] แต่สตรีให้นมบุตรควรงดใช้ยานี้ เนื่องจากจะไปกดฮอร์โมนการเจริญเติบโตของทารก[9]
เดกซาเมทาโซนถูกคิดค้นขึ้นใน พ.ศ. 2500[10] โดยฟิลิป โชวอลเตอร์ เฮนช์ และได้รับการอนุมัติให้ใช้ในการแพทย์ใน พ.ศ. 2504[11][12] ได้รับการขึ้นทะเบียนเป็นยาหลักขององค์การอนามัยโลก[13] และเป็นยาในบัญชียาหลักแห่งชาติของไทย เป็นหนึ่งในยาที่มีประสิทธิผลและปลอดภัย เดกซาเมทาโซนมีราคาไม่สูง ในสหรัฐยาสำหรับหนึ่งเดือนปรกติมีราคาน้อยกว่า 25 เหรียญสหรัฐ[9] ในอินเดียสำหรับการรักษาผู้ใช้แรงงานที่คลอดก่อนกำหนดมีค่าใช้จ่ายประมาณ 0.50 ดอลลาร์สหรัฐ[14] ยามีในพื้นที่ส่วนใหญ่ของโลก[14] การจ่ายยาชนิดนี้ในประเทศไทยต้องมีใบสั่งยาจากแพทย์เท่านั้น
การใช้ทางการแพทย์
[แก้]
ต้านการอักเสบ
[แก้]เดกซาเมทาโซน ใช้รักษาอาการอักเสบและแพ้ภูมิตัวเองหลายอย่าง เช่นโรคข้ออักเสบรูมาตอยด์ และหลอดลมหดเกร็ง[15] สำหรับโรคเกล็ดเลือดต่ำโดยไม่มีสาเหตุ (Idiopathic thrombocytopenic purpura) ซึ่งจำนวนเกล็ดเลือดลดลงเนื่องจากปัญหาภูมิคุ้มกัน ขนาดยาที่ให้คือ 40 มิลลิกรัมต่อวัน เป็นเวลาสี่วัน ยาอาจจะออกฤทธิ์ในวัฏจักร 14 วัน ไม่มีความชัดเจนว่าเดกซาเมทาโซน ดีกว่ากลูโคคอร์ติคอยด์อื่น ๆ หรือไม่ สำหรับภาวะของโรคนี้[16]
มีการให้ยาในปริมาณน้อย[17] ก่อนและ/หรือ หลังการผ่าตัดทางทันตกรรมบางรูปแบบเช่น การถอนฟันกรามซี่สุดท้าย ซึ่งการผ่าตัดมักจะทำให้ผู้ป่วยมีอาการบวมบริเวณแก้ม
โดยทั่วไปแล้วเดกซาเมทาโซน จะใช้ในการรักษาอาการอักเสบของกล่องเสียงและหลอดลมในเด็กที่เกี่ยวข้องกับการติดเชื้อ เนื่องจากการฉีดเพียงครั้งเดียวสามารถลดอาการบวมของทางเดินหายใจ เพื่อแก้ไขและลดอาการหายใจไม่สะดวก[18]
เดกซาเมทาโซนถูกฉีดเข้าไปในส้นเท้าเพี่อรักษาโรครองช้ำ (plantar fasciitis) บางครั้งใช้ร่วมกับ triamcinolone acetonide
ยาใช้ประโยชน์ในการรับมือกับอาการแพ้ที่เกิดภาวะแอนาฟิแล็กซิส โดยให้ยาในปริมาณสูง
ยามีในรูปแบบยาหยอดตาซึ่งใช้โดยเฉพาะหลังจากการผ่าตัดตา - และในแบบสเปรย์พ่นจมูกและยาหยอดหู (สามารถใช้ร่วมกับยาปฏิชีวนะและยาต้านเชื้อรา) การฝังยาเดกซาเมทาโซน (ในรูปของแข็ง) เข้าในน้ำวุ้นตา (Dexamethasone intravitreal steroid implants) ได้รับการอนุมัติจากองค์การอาหารและยาสหรัฐในการรักษาพยาธิสภาพของตาเช่น อาการจุดภาพชัดบวมจากเบาหวานเข้าจอตา (diabetic macular edema), โรคหลอดเลือดดำจอประสาทตาอุดตัน (central retinal vein occlusion) และภาวะม่านตาอักเสบ (uveitis)[19] นอกจากนี้ยังมีการใช้เดกซาเมทาโซน ร่วมกับยาปฏิชีวนะในการรักษาการติดเชื้อภายในลูกตาเฉียบพลัน (acute endophthalmitis)[20]
เดกซาเมทาโซน ใช้ในการใส่สายเครื่องกระตุ้นการเต้นของหัวใจผ่านทางหลอดเลือดดำ นำไปสู่การลดการตอบสนองการอักเสบของกล้ามเนื้อหัวใจ สเตอรอยด์จะถูกปล่อยเข้าสู่กล้ามเนื้อหัวใจทันทีที่สกรูบริเวณปลายสายยื่นออกมา และสามารถมีบทบาทสำคัญในการลดการกระตุ้นหัวใจอย่างฉับพลันเนื่องจากการตอบสนองต่อการอักเสบลดลง ปริมาณทั่วไปที่ใช้สำหรับนำยาไปในปลายสายคือน้อยกว่า 1.0 มิลลิกรัม
อาจมีการให้ยาเดกซาเมทาโซนก่อนยาปฏิชีวนะ ในกรณีของเยื่อหุ้มสมองอักเสบจากเชื้อแบคทีเรีย ยาทำหน้าที่เพื่อลดการตอบสนองการอักเสบของร่างกายต่อแบคทีเรียที่ถูกฆ่าโดยยาปฏิชีวนะ (การตายของแบคทีเรียปล่อยสารตั้งต้นชักนำการอักเสบซึ่งนำไปสู่การตอบสนองที่เป็นอันตราย) จึงลดการสูญเสียการได้ยินและความเสียหายทางระบบประสาท[21]

โรคมะเร็ง
[แก้]ผู้ป่วยโรคมะเร็งที่ได้รับเคมีบำบัดมักได้รับยาเดกซาเมทาโซน ในการต่อต้านผลข้างเคียงจากการรักษาด้วยยาต้านมะเร็ง เดกซาเมทาโซนสามารถเพิ่มฤทธิ์ต้านอาการคลื่นไส้และอาเจียนจากสารต้านตัวรับเซโรโทนิน 5 เอชที 3 (5-HT3) เช่น ยาออนดานเซตรอน (Ondansetron)[22] กลไกที่แน่นอนของปฏิสัมพันธ์นี้ไม่ได้ถูกนิยามไว้อย่างดี แต่ก็มีทฤษฎีที่ว่าผลที่เกิดขึ้นนี้อาจเกิดจากสาเหตุอื่น ๆ หลายประการ เช่น การยับยั้งการสังเคราะห์โพรสตาแกลนดิน, ฤทธิ์ต้านการอักเสบ, ฤทธิ์กดภูมิคุ้มกัน, การลดการหลั่งโอปิออยด์ในร่างกาย หรือการรวมกันของสาเหตุดังกล่าว[23]
โรคมะเร็งสมอง (ในชนิดปฐมภูมิ หรือในชนิดแพร่กระจาย) เดกซาเมทาโซนถูกใช้เพื่อต่อต้านพัฒนาการของอาการบวมน้ำ ซึ่งในที่สุดสามารถบีบอัดโครงสร้างสมองอื่น ๆ และยายังถูกใช้ในกรณีไขสันหลังถูกกดจากเนื้องอก
เดกซาเมทาโซน ยังใช้เป็นยาเคมีบำบัดโดยตรงในมะเร็งโลหิตวิทยาบางชนิดโดยเฉพาะอย่างยิ่งในการรักษามะเร็งเม็ดเลือดขาวชนิดมัยอิโลมา ซึ่งจะใช้ยาเดกซาเมทาโซนเพียงอย่างเดียว หรือใช้ร่วมกับยาเคมีบำบัดอื่น ๆ รวมถึงที่มีการใช้เป็นส่วนใหญ่มักจะใช้ร่วมกับ ทาลิโดไมด์ (thalidomide; Thal-dex), เลนาลิโดไมด์ (lenalidomide), บอร์ทิโซมิบ (bortezomib; Velcade, Vel-dex)[24] หรือกับยาสูตรรวมของ ดอกโซรูบิซิน (doxorubicin; Adriamycin) และ วินคริสติน (vincristine) หรือใช้เป็นยาสูตรรวม bortezomib/lenalidomide/dexamethasone
ภาวะของต่อมไร้ท่อ
[แก้]เดกซาเมทาโซนใช้ในการรักษาความผิดปกติที่หายากมากของการดื้อต่อ กลูโคคอร์ติคอยด์ (glucocorticoid)[25][26]
ในต่อมหมวกไตและโรคแอดดิสันมีการสั่งจ่ายยาเดกซาเมทาโซน เมื่อผู้ป่วยมีการตอบสนองที่ไม่ดีกับยากลุ่มเพรดนิโซน (Prednisone) หรือยา เมทิลเพรดนิโซโลน (Methylprednisolone)
สามารถใช้ในภาวะต่อมหมวกไตผลิตฮอร์โมนมากผิดปรกติแต่กำเนิด (congenital adrenal hyperplasia) ในผู้ป่วยที่เป็นวัยรุ่นตอนปลายและวัยผู้ใหญ่ เพื่อลดการสร้างฮอร์โมนอะดริโนคอร์ติโคโทปิก (ACTH) โดยทั่วไปแล้วจะให้ยาก่อนนอนในเวลากลางคืน[27]
ในหญิงตั้งครรภ์
[แก้]อาจให้ยาเดกซาเมทาโซน กับหญิงที่เสี่ยงต่อการคลอดก่อนกำหนดเพื่อสนับสนุนการเจริญของปอดของทารกในครรภ์ การใช้ยานี้ซึ่งให้จนถึงหนึ่งสัปดาห์ก่อนคลอด พบว่าสัมพันธ์กับภาวะที่มีน้ำหนักแรกคลอดต่ำ ถึงแม้ว่าจะไม่เพิ่มอัตราการเสียชีวิตของทารกแรกเกิด[28]
นอกจากนี้ยังใช้เดกซาเมทาโซนนอกข้อบ่งใช้ (off-label) ในการรักษาระหว่างการตั้งครรภ์สำหรับอาการต่อมหมวกไตผลิตฮอร์โมนมากผิดปรกติแต่กำเนิด (congenital adrenal hyperplasia; CAH) ในทารกเพศหญิง ภาวะ CAH ทำให้เกิดความหลากหลายของความผิดปกติทางร่างกาย โดยเฉพาะความไม่ชัดเจนของอวัยวะเพศ การรักษาอาการ CAH ก่อนคลอดตั้งแต่แรก ๆ ได้แสดงการลดอาการ CAH บางอย่าง แต่ไม่ได้รักษาความผิดปกติแต่กำเนิดมูลฐาน การใช้แบบนี้เป็นที่ถกเถียงกันว่า เป็นการศึกษาที่ไม่เพียงพอ ประมาณหนึ่งในสิบของทารกในครรภ์ของผู้หญิงที่ได้รับการรักษานั้นมีความเสี่ยงที่จะเกิดภาวะดังกล่าว และมีรายงานเหตุการณ์ไม่พึงประสงค์ที่ร้ายแรง[29] การทดลองใช้เดกซาเมทาโซนในหญิงตั้งครรภ์ เพื่อรักษาทารกในครรภ์ที่มีภาวะ CAH ถูกยกเลิกในสวีเดน เมื่อผู้ป่วยหนึ่งในห้ารายมีอาการไม่พึงประสงค์[30]
การทดลองทางคลินิกขนาดเล็กพบว่ามีผลระยะยาวต่อความจำในการใช้ภาษาในกลุ่มเล็ก ๆ ของเด็กที่ได้รับการรักษาก่อนคลอด แต่ไม่สามารถสรุปผลได้เนื่องจากขนาดของการทดลอง[31][32]
กลุ่มอาการเจ็บป่วยจากการขึ้นที่สูง
[แก้]เดกซาเมทาโซน ใช้ในการรักษาภาวะสมองบวมจากการอยู่ในพื้นที่สูง (high-altitude cerebral edema; HACE) รวมถึงภาวะปอดบวมน้ำจากการอยู่ในพื้นที่สูง (high-altitude pulmonary edema; HAPE) เป็นปกติที่มีการนำยานี้ติดตัวไปด้วยในคณะนักปีนเขา เพื่อช่วยให้นักปีนเขาจัดการกับภาวะแทรกซ้อนของการเจ็บป่วยจากระดับความสูง[33][34]
อาการคลื่นไส้และอาเจียน
[แก้]การให้ยาเดกซาเมทาโซน ทางหลอดเลือดดำมีประสิทธิภาพในการป้องกันอาการคลื่นไส้และอาเจียนในผู้ที่ได้รับการผ่าตัด และมีอาการปวดหลังการผ่าตัด โดยให้ร่วมกับยาโอปิออยด์ที่ออกฤทธิ์ยาวทางไขสันหลังหรือช่องเหนือไขสันหลัง[35]
การรวมกันของเดกซาเมทาโซน และสารต้านตัวรับเซโรโทนิน 5 เอชที 3 เช่น ออนดานเซตรอน (Ondansetron) มีประสิทธิภาพมากกว่าสารต้านตัวรับ 5-HT3 เพียงอย่างเดียวในการป้องกันอาการคลื่นไส้และอาเจียนหลังการผ่าตัด[36]
เดกซาเมทาโซน เมื่อใช้เป็นยาแก้อาเจียนระหว่างการผ่าตัด ไม่ปรากฏว่าเพิ่มอัตราการติดเชื้อที่แผล และไม่มีความชัดเจนว่ายามีผลต่อการหายของแผล[37]
อาการเจ็บคอ
[แก้]การให้ยาเดกซาเมทาโซนครั้งเดียว หรือยาสเตอรอยด์อื่น ช่วยเพิ่มความเร็วในการหายจากอาการเจ็บคอ[38]
ข้อห้ามการใช้ยา
[แก้]ข้อห้ามของเดกซาเมทาโซน (แต่ไม่จำกัดเพียงกรณีเหล่านี้) ได้แก่:[39][40]
- การติดเชื้อที่ไม่สามารถควบคุมได้
- ภาวะภูมิไวเกินต่อยาเดกซาเมทาโซน (ที่ทราบก่อน)
- มาลาเรียขึ้นสมอง
- การติดเชื้อราทั่วร่างกาย
- การรักษาพร้อมกันกับวัคซีนไวรัสแบบเชื้อเป็น (รวมถึงวัคซีนไข้ทรพิษ)
ผลข้างเคียง
[แก้]ไม่ปรากฏอุบัติการณ์ที่แน่นอนของผลข้างเคียงของการใช้ยาเดกซาเมทาโซน ดังนั้นการประมาณการจึงถูกทำขึ้นโดย อุบัติการณ์ของผลข้างเคียงตามรายการที่แสดง เป็นไปตามผลข้างเคียงของยาคอร์ติโคสเตอรอยด์ที่ใกล้เคียง และจากเอกสารกำกับยาเดกซาเมทาโซน[40][41][42]
ทั่วไป
[แก้]- สิว
- โรคนอนไม่หลับ
- วิงเวียน
- เพิ่มความอยากอาหาร
- น้ำหนักเพิ่มขึ้น, อ้วนขึ้น
- สูญเสียความสมบูรณ์ของผิวหนัง
- โรคซึมเศร้า
- ภาวะเคลิ้มสุข
- ความดันโลหิตสูง
- เพิ่มความเสี่ยงของการติดเชื้อ
- เพิ่มความดันลูกตา
- อาเจียน
- อาหารไม่ย่อย
- อาการสับสน
- ความจำเสื่อม
- หงุดหงิด
- คลื่นไส้
- วิงเวียน
- ปวดหัว
- ต้อกระจก (ในกรณีของการรักษาระยะยาว เกิดขึ้นในผู้ป่วยประมาณ 10%)
ไม่ทราบความถี่
[แก้]- จานประสาทตาบวม
- ต่อมหมวกไตทำงานไม่เพียงพอ
- ภาวะแคระแกร็น (ในเด็ก)
- กลุ่มอาการคุชชิง
- แผลในกระเพาะอาหาร
- โรคกระดูกพรุน
- ภาวะกล้ามเนื้ออ่อนแรง
- เบาหวานประเภทที่ 2
- น้ำตาลในเลือดสูง
- ตับอ่อนอักเสบ
- ภาวะการคั่งของน้ำและเกลือแร่
- อาการฟุ้งพล่าน
- โรคจิต
- ต้อหิน
- โรคกล้ามเนื้อหัวใจ
- อาการท้องอืด
- กระจกตาหรือตาขาวบางลง
- โรคติดเชื้อแคนดิดา
- ผิวหนังฝ่อ
- อาการช้ำ
- ภาวะเส้นเลือดฝอยขยายตัว
- ผิวแตกลาย
- ภาวะเม็ดเลือดขาวสูง
- ลิ่มเลือดอุดตัน
- ภาวะติดยาทางจิตใจ
- กระดูกสันหลังยุบ
- แผลในหลอดอาหาร
- อาการชัก
- ภาวะไตรกลีเซอไรด์ในเลือดสูง
- ความดันโลหิตในกะโหลกศีรษะสูง (การใช้ยาระยะยาว)
- ภาวะใบหน้าแดง
- ภาวะโพแทสเซียมในเลือดตำ่
- ภาวะแคลเซียมในเลือดต่ำ
- กล้ามเนื้อลีบ
- การพร่องไนโตรเจนเนื่องจากเมแทบอลิซึมของโปรตีน
- ปฏิกิริยาการแพ้รวมถึง แอนาฟิแล็กซิส
การถอนยา
[แก้]การขาดยาทันทีหลังจากการรักษาด้วยคอร์ติโคสเตอรอยด์ในระยะยาวสามารถนำไปสู่:[40]
- ภาวะต่อมหมวกไตทำงานไม่เพียงพอ
- ความดันโลหิตต่ำ
- มีไข้
- ปวดกล้ามเนื้อ
- อาการปวดข้อ
- ริดสีดวงจมูก
- เยื่อบุตาอักเสบ
- ตุ่มนูนคันและเจ็บบนผิวหนัง
- น้ำหนักลด
- เสียชีวิต
อันตรกิริยาระหว่างยา
[แก้]ปฏิกิริยาระหว่างยาที่เป็นที่ทราบได้แก่:[40]
- สารเหนี่ยวนำเอนไซม์ในไมโครโซมจากตับ เช่น บาร์บิทูเรต, เฟนิโทอิน และ ไรแฟมพิซิน สามารถลดครึ่งชีวิตของยาเดกซาเมทาโซน
- การใช้เดกซาเมทาโซนร่วมกับยาคุมกำเนิดชนิดรับประทานสามารถเพิ่ม ปริมาตรกระจายตัวของยาได้
เภสัชวิทยา
[แก้]เดกซาเมทาโซนเป็นยาในกลุ่มกลูโคคอร์ติคอยด์ ทำหน้าที่เป็นตัวกระตุ้นตัวรับกลูโคคอร์ติคอยด์ (glucocorticoid receptor; GR) แต่ไม่มีกิจกรรมกับฮอร์โมนมินเนอราโลคอร์ติคอยด์ (mineralocorticoid)[43][44]
เคมี
[แก้]เดกซาเมทาโซนเป็นเพรกเนนคอร์ติโคสเตอรอยด์สังเคราะห์ (synthetic pregnane corticosteroid) และอนุพันธ์ของคอร์ติซอล (ไฮโดรคอร์ติโซน; hydrocortisone) และยังเป็นที่รู้จักกันในนาม 1-dehydro-9α-fluoro-16α-methylhydrocortisone หรือ 9α-fluoro-11β,17α,21-trihydroxy-16α-methylpregna-1,4-diene-3,20-dione[45][46] โครงสร้างโมเลกุลและผลึกของเดกซาเมทาโซน ได้รับการอธิบายแล้วโดยใช้การศึกษาโครงสร้างผลึกด้วยรังสีเอกซ์ (X-ray crystallography)
การสังเคราะห์
[แก้]ในการสังเคราะห์เดกซาเมทาโซน สาร 16β-methylprednisolone acetate จะผ่านปฏิกิริยาการควบแน่นเพื่อนำโมเลกุลน้ำออก ได้เป็นเป็นสารอนุพันธ์ 9,11-dehydro[47][48] ปฏิกิริยานี้จะเกิดขึ้นกับแหล่งที่มาของไฮโปโบรไมต์ (hypobromite) เช่นโมเลกุลพื้นฐาน N-bromosuccinimide เพื่อก่อให้เกิดอนุพันธ์ 9α-bromo-11β-hydrin ซึ่งต่อมาวงโมเลกุลจะปิดกลายเป็นสารอีพอกไซด์ ปฏิกิริยาการเปิดวงโมเลกุลด้วยไฮโดรเจนฟลูออไรด์ในเตตระไฮโดรฟิวแรน จะให้ผลเป็นเดกซาเมทาโซน

ประวัติ
[แก้]เดกซาเมทาโซน ถูกสังเคราะห์ครั้งแรกโดยฟิลิป โชวอลเตอร์ เฮนช์ (Philip Showalter Hench) ในปี พ.ศ. 2500 (ค.ศ.1957)[10][11] และเริ่มนำมาใช้ในทางการแพทย์ในปีถัดมา[44]
สังคมและวัฒนธรรม
[แก้]ราคา
[แก้]เดกซาเมทาโซนมีราคาไม่สูง[14] ในสหรัฐ ยาสำหรับหนึ่งเดือนมักจะมีราคาต่ำกว่า 25 เหรียญสหรัฐ[9] ในอินเดียชุดการรักษาสำหรับผู้ใช้แรงงานที่คลอดก่อนกำหนดนั้น อยู่ที่ประมาณ 0.50 ดอลลาร์สหรัฐ[14] ยาชนิดนี้มีอยู่ในพื้นที่ส่วนใหญ่ของโลก[14]
ทางให้ยา
[แก้]อาจให้ยาทางปากในรูปแบบยาเม็ดหรือสารละลายแอลกอฮอล์ (อีลิกเซอร์; elixir), ให้โดยฉีดเข้ากล้ามเนื้อ, การฉีดเข้าหลอดเลือดดำ หรือโดยการหยอดตา[9]
การใช้งานที่ไม่ใช่ทางการแพทย์
[แก้]เดกซาเมทาโซนถูกใช้ในสถานบริการค้าประเวณีที่ถูกกฎหมายในบังคลาเทศ สำหรับโสเภณีที่ยังไม่บรรลุนิติภาวะเพื่อทำให้น้ำหนักเพิ่มขึ้น โดยมีจุดมุ่งหมายเพื่อทำให้พวกเธอดูมีอายุและมีสุขภาพดีต่อผู้ใช้บริการและตำรวจ[49]
เดกซาเมทาโซนและกลูโคคอร์ติคอยด์ส่วนใหญ่ ถูกแบนโดยองค์กรกีฬารวมถึงองค์กรต่อต้านการใช้สารต้องห้ามโลก (World Anti-Doping Agency)[50]
การวิจัย
[แก้]โควิด-19
[แก้]ในเดือนมิถุนายน พ.ศ. 2563 โครงการทดลอง RECOVERY (Randomised Evaluation of COVID-19 Therapy) โดยมหาวิทยาลัยออกซฟอร์ด ประกาศผลเบื้องต้นระบุว่าเดกซาเมทาโซน ช่วยเพิ่มอัตราการรอดชีวิตของผู้ป่วยในโรงพยาบาลจากโรค COVID-19[51] สำหรับผู้ป่วยที่ใช้เครื่องช่วยหายใจอัตราการเสียชีวิตลดลงจาก 40% เป็น 28% และสำหรับผู้ป่วยที่ได้รับออกซิเจนลดจาก 25% เป็น 20%[52][53] ยาไม่ได้ต่อสู้กับไวรัส แต่หน่วงปฏิกิริยาพายุไซโตไคน์ซึ่งมากเกินไปของระบบภูมิคุ้มกันในหลายกรณีที่รุนแรง การรักษาด้วยเดกซาเมทาโซนไม่มีผลในเชิงบวกในผู้ป่วยที่ไม่ต้องรับออกซิเจน ผู้เชี่ยวชาญหลายคนเรียกร้องให้มีการเผยแพร่ชุดข้อมูลฉบับเต็มอย่างรวดเร็ว เพื่อให้สามารถวิเคราะห์ผลลัพธ์ได้กว้างขึ้น[54][55] หัวหน้าผู้ตรวจสอบการทดลอง ศ.ปีเตอร์ ฮอร์นบี ระบุว่า "ถึงตอนนี้ นี่เป็นยาเดียวที่ช่วยลดอัตราการเสียชีวิตได้ และลดได้อย่างมาก นี่เป็นความสำเร็จครั้งใหญ่" สำหรับหัวหน้านักวิจัย ศ.มาร์ติน แลนด์เรย์ กล่าวว่า "วิธีรักษาคือใช้ยาเดกซาเมทาโซน 10 วัน ซึ่งใช้เงินวันละราว 5 ปอนด์ ต่อคนไข้หนึ่งคน ดังนั้นก็คือใช้เงินแค่ 35 ปอนด์ในการรักษาหนึ่งราย และยานี้ก็สามารถหาได้ทั่วโลก"[56] รัฐมนตรีว่าการกระทรวงสาธารณสุขสหราชอาณาจักร ประกาศในช่วงกลางเดือนมิถุนายนว่า เดกซาเมทาโซนถูกบรรจุในรายการข้อปฏิบัติมาตรฐานในการรักษาโควิด-19[57] องค์การอนามัยโลก (WHO) ระบุว่าเดกซาเมทาโซน ควรสงวนไว้สำหรับผู้ป่วยที่ป่วยหนักและวิกฤตที่ได้รับการรักษาด้วยกระบวนการรักษาโควิด-19 ในโรงพยาบาล[58]
การใช้ในทางการสัตวแพทย์
[แก้]เดกซาเมทาโซนรวมกับยาปฏิชีวนะมาร์โบฟล็อกซาซิน (Marbofloxacin) และคลอไตรมาโซล (Clotrimazole) นั้นมีชื่อทางการค้าว่า Aurizon (หมายเลข CAS 115550-35-1) ใช้รักษาอาการติดเชื้อที่หูที่รักษายากโดยเฉพาะในสุนัข นอกจากนี้ยังสามารถใช้ร่วมกับไตรคลอร์เมไทอะไซด์ (Trichlormethiazide) เพื่อรักษาม้าที่มีอาการบวมของขาส่วนปลายและอาการฟกช้ำทั่วไป[59]
ดูเพิ่ม
[แก้]อ้างอิง
[แก้]- ↑ 1.0 1.1 "Dexamethasone Use During Pregnancy". Drugs.com. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 17 May 2016. สืบค้นเมื่อ 9 June 2016.
Dexamethasone is only recommended for use during pregnancy when there are no alternatives and benefit outweighs risk.
- ↑ "Ozurdex EPAR". European Medicines Agency (EMA). สืบค้นเมื่อ 24 October 2020.
- ↑ "Neofordex EPAR". European Medicines Agency (EMA). สืบค้นเมื่อ 24 October 2020.[ลิงก์เสีย]
- ↑ "Ozurdex- dexamethasone implant". DailyMed. 30 October 2020. สืบค้นเมื่อ 27 March 2022.
- ↑ "Dexamethasone sodium phosphate solution/ drops". DailyMed. 31 July 2020. สืบค้นเมื่อ 27 March 2022.
- ↑ "Dexycu- dexamethasone injection, suspension". DailyMed. 20 December 2021. สืบค้นเมื่อ 27 March 2022.
- ↑ Dogra P, Vijayashankar NP (September 14, 2020). "Dexamethasone Suppression Test". StatPearls (September 14, 2020). PMID 31194457.
- ↑ Jobe AH, Milad MA, Peppard T, Jusko WJ (March 2020). "Pharmacokinetics and Pharmacodynamics of Intramuscular and Oral Betamethasone and Dexamethasone in Reproductive Age Women in India". Clinical and Translational Science. 13 (2): 391–99. doi:10.1111/cts.12724. PMC 7070803. PMID 31808984.
- ↑ 9.00 9.01 9.02 9.03 9.04 9.05 9.06 9.07 9.08 9.09 9.10 "Dexamethasone". The American Society of Health-System Pharmacists. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2017-08-31. สืบค้นเมื่อ July 29, 2015.
- ↑ 10.0 10.1 "Dexamethasone". 17 June 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-10-01. สืบค้นเมื่อ 2020-06-22.
- ↑ 11.0 11.1 Rankovic, Zoran; Hargreaves, Richard; Bingham, Matilda (2012). Drug discovery and medicinal chemistry for psychiatric disorders. Cambridge: Royal Society of Chemistry. p. 286. ISBN 9781849733656. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-03-05.
- ↑ Fischer, Jnos; Ganellin, C. Robin (2006). Analogue-based Drug Discovery. John Wiley & Sons. p. 485. ISBN 9783527607495.
- ↑ World Health Organization (2019). World Health Organization model list of essential medicines: 21st list 2019. Geneva: World Health Organization. hdl:10665/325771. WHO/MVP/EMP/IAU/2019.06. License: CC BY-NC-SA 3.0 IGO.
- ↑ 14.0 14.1 14.2 14.3 14.4 "Dexamethasone for Accelerating Lung Maturation in Preterm Babies" (PDF). คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 22 December 2015. สืบค้นเมื่อ 29 July 2015.
- ↑ Till J. "Paramedic Clinical Training Aid". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 31 March 2012. สืบค้นเมื่อ 30 August 2011.
- ↑ Provan D, Stasi R, Newland AC, และคณะ (January 2010). "International consensus report on the investigation and management of primary immune thrombocytopenia". Blood. 115 (2): 168–86. doi:10.1182/blood-2009-06-225565. PMID 19846889.
- ↑ Schmelzeisen R, Frölich JC (1993). "Prevention of postoperative swelling and pain by dexamethasone after operative removal of impacted third molar teeth". European Journal of Clinical Pharmacology. 44 (3): 275–77. doi:10.1007/BF00271371. PMID 8491244. S2CID: 12528750
- ↑ "Croup- Diagnosis & Treatment". Mayo Clinic. สืบค้นเมื่อ 13 October 2017.
Dexamethasone is usually recommended because of its long-lasting effects (up to 72 hours).
- ↑ Brady CJ, Villanti AC, Law HA, และคณะ (2016). "Corticosteroid implants for chronic non-infectious uveitis". Cochrane Database Syst Rev. 2: CD010469. doi:10.1002/14651858.CD010469.pub2. PMC 5038923. PMID 26866343.
- ↑ Kim CH, Chen MF, Coleman AL (2017). "Adjunctive steroid therapy versus antibiotics alone for acute endophthalmitis". Cochrane Database Syst Rev. 2: CD012131. doi:10.1002/14651858.CD012131.pub2. PMC 5419424. PMID 28225198.
- ↑ Brouwer MC, McIntyre P, de Gans J, Prasad K, van de Beek D (September 2010). Van De Beek D (บ.ก.). "Corticosteroids for acute bacterial meningitis". The Cochrane Database of Systematic Reviews (9): CD004405. doi:10.1002/14651858.CD004405.pub3. PMID 20824838.
- ↑ Roila F, Ballatori E, Ruggeri B, DeAngelis V (May 2000). "Dexamethasone Alone or in Combination with Ondansetron for the Prevention of Delayed Nausea and Vomiting Induced by Chemotherapy". N Engl J Med. 342 (21): 1554–59. doi:10.1056/NEJM200005253422102. PMID 10824073.
- ↑ Holte K; Kehlet H (November 2002). "Perioperative single-dose glucocorticoid administration: pathophysiologic effects and clinical implications". J Am Coll Surg. 195 (5): 694–712. doi:10.1016/s1072-7515(02)01491-6. PMID 12437261.
- ↑ Harousseau JL, Attal M, Leleu X, และคณะ (November 2006). "Bortezomib plus dexamethasone as induction treatment prior to autologous stem cell transplantation in patients with newly diagnosed multiple myeloma: results of an IFM phase II study". Haematologica. 91 (11): 1498–505. PMID 17043025.
- ↑ Chrousos GP, Detera-Wadleigh SD, Karl M (December 1993). "Syndromes of glucocorticoid resistance" (PDF). Ann. Intern. Med. 119 (11): 1113–24. doi:10.7326/0003-4819-119-11-199312010-00009. PMID 8239231. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2017-08-14. สืบค้นเมื่อ 2021-08-10. S2CID: 26040431
- ↑ Charmandari E, Kino T, Ichijo T, Chrousos GP (May 2008). "Generalized glucocorticoid resistance: clinical aspects, molecular mechanisms, and implications of a rare genetic disorder". J. Clin. Endocrinol. Metab. 93 (5): 1563–72. doi:10.1210/jc.2008-0040. PMC 2386273. PMID 18319312.
- ↑ Dan L. Longo, Anthony Fauci, Dennis Kasper, Stephen Hauser, J. Jerry Jameson and Joseph Loscalzo, Harrison's Principles of Internal Medicine, 18th edition, p. 3055
- ↑ Bloom SL, Sheffield JS, McIntire DD, Leveno KJ (April 2001). "Antenatal dexamethasone and decreased birth weight". Obstet Gynecol. 97 (4): 485–90. doi:10.1016/S0029-7844(00)01206-0. PMID 11275014. S2CID: 33601749
- ↑ Elton, Catherine (18 June 2010). "A Prenatal Treatment Raises Questions of Medical Ethics". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 31 August 2016 – โดยทาง content.time.com.
- ↑ Hirvikoski T, Nordenström A, Wedell A, และคณะ (June 2012). "Prenatal dexamethasone treatment of children at risk for congenital adrenal hyperplasia: the Swedish experience and standpoint". The Journal of Clinical Endocrinology and Metabolism. 97 (6): 1881–83. doi:10.1210/jc.2012-1222. PMID 22466333.
- ↑ Hirvikoski T, Nordenström A, Lindholm T, และคณะ (February 2007). "Cognitive functions in children at risk for congenital adrenal hyperplasia treated prenatally with dexamethasone". J. Clin. Endocrinol. Metab. 92 (2): 542–48. doi:10.1210/jc.2006-1340. PMID 17148562.
- ↑ Lajic S, Nordenström A, Hirvikoski T (2011). "Long-term outcome of prenatal dexamethasone treatment of 21-hydroxylase deficiency". Endocr Dev. Endocrine Development. 20: 96–105. doi:10.1159/000321228. ISBN 978-3-8055-9643-5. PMID 21164263.
- ↑ Cymerman A; Rock PB (1994). Medical Problems in High Mountain Environments. A Handbook for Medical Officers (PDF) (Technical report). US Army Research Inst. of Environmental Medicine Thermal and Mountain Medicine Division Technical Report. USARIEM-TN94-2. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 17 มิถุนายน 2017. สืบค้นเมื่อ 17 มิถุนายน 2020.
- ↑ Eledrisi MS (April 2007). "First-line therapy for hypertension". Annals of Internal Medicine. 146 (8): 615. doi:10.7326/0003-4819-146-8-200704170-00021. PMID 17438328.
- ↑ Grape S, Usmanova I, Kirkham KR, Albrecht E (April 2018). "Intravenous dexamethasone for prophylaxis of postoperative nausea and vomiting after administration of long-acting neuraxial opioids: a systematic review and meta-analysis". Anaesthesia. 73 (4): 480–89. doi:10.1111/anae.14166. PMID 29226971.
- ↑ Kovac AL (May 2006). "Meta-analysis of the use of rescue antiemetics following PONV prophylactic failure with 5-HT3 antagonist/dexamethasone versus single-agent therapies". Ann Pharmacother. 40 (5): 873–87. doi:10.1345/aph.1G338. PMID 16670361. S2CID: 32843029
- ↑ Polderman JA, Farhang-Razi V, Van Dieren S, และคณะ (Cochrane Anaesthesia Group) (November 2018). "Adverse side effects of dexamethasone in surgical patients". The Cochrane Database of Systematic Reviews. 11: CD011940. doi:10.1002/14651858.CD011940.pub3. PMC 6426282. PMID 30480776.
- ↑ Sadeghirad B, Siemieniuk RA, Brignardello-Petersen R, และคณะ (September 2017). "Corticosteroids for treatment of sore throat: systematic review and meta-analysis of randomised trials". BMJ. 358: j3887. doi:10.1136/bmj.j3887. PMC 5605780. PMID 28931508.
- ↑ "Decadron, Dexamethasone Intensol (dexamethasone) dosing, indications, interactions, adverse effects, and more". Medscape Reference. WebMD. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 12 December 2013. สืบค้นเมื่อ 11 December 2013.
- ↑ 40.0 40.1 40.2 40.3 "Product Information Dexamethsone (dexamethasone)" (PDF). TGA eBusiness Services. Aspen Pharmacare Australia Pty Ltd. 10 August 2010. สืบค้นเมื่อ 11 December 2013., "Product Information Dexmethsone Injection" (PDF). TGA eBusiness ServicesAspen Pharmacare Australia Pty Ltd. Aspen Pharmacare Australia Pty Ltd. 2 March 2011. สืบค้นเมื่อ 11 December 2013.
- ↑ "Dexamethasone tablet [ECR Pharmaceuticals]". DailyMed. ECR Pharmaceuticals. December 2010. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 13 December 2013. สืบค้นเมื่อ 11 December 2013.
- ↑ "Dexamethasone Tablet BP 2.0 mg – Summary of Product Characteristics (SPC)". electronic Medicines Compendium. Merck Sharp & Dohme Limited. 26 January 2018. สืบค้นเมื่อ 17 June 2020., "Dexamethasone 4.0 mg/ml injection – Summary of Product Characteristics (SPC)". electronic Medicines Compendium. Merck Sharp & Dohme Limited. 4 December 2013. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 8 May 2015. สืบค้นเมื่อ 11 December 2013.
- ↑ De Groot LJ, Chrousos G, Dungan K, และคณะ (2000). "Glucocorticoid Therapy and Adrenal Suppression". Endotext [Internet]. PMID 25905379.
- ↑ 44.0 44.1 Khan MO, Park KK, Lee HJ (2005). "Antedrugs: an approach to safer drugs". Curr. Med. Chem. 12 (19): 2227–39. doi:10.2174/0929867054864840. PMID 16178782.
- ↑ Elks J (14 November 2014). The Dictionary of Drugs: Chemical Data: Chemical Data, Structures and Bibliographies. Springer. pp. 366–. ISBN 978-1-4757-2085-3. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 15 February 2017.
- ↑ Index Nominum 2000: International Drug Directory. Taylor & Francis. January 2000. pp. 310–. ISBN 978-3-88763-075-1. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2017-08-24.
- ↑ Arth GE, Fried J, Johnston DBR, และคณะ (1958). "16-Methylated steroids. II. 16α-Methyl analogs of cortisone, a new group of anti-inflammatory steroids. 9α-Halo derivatives". Journal of the American Chemical Society. 80 (12): 3161–63. doi:10.1021/ja01545a063.
- ↑ Taub D, Hoffsommer RD, Slates HL, lWendler NL (1958). "16β-Methyl cortical steroids". Journal of the American Chemical Society. 80 (16): 4435. doi:10.1021/ja01549a095.
- ↑ Mark Dummett (2010-05-30). "Bangladesh's dark brothel steroid secret". BBC News Online. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2012-02-22.
- ↑ "Prohibited In-Competition: Glucocorticoids". World Anti-Doping Agency. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2018-07-16. สืบค้นเมื่อ 2020-06-22.
- ↑ "Dexamethasone in COVID-19" (PDF). www.gpni.co.uk. 16 June 2020. สืบค้นเมื่อ 18 June 2020.
- ↑ Low-cost dexamethasone reduces death by up to one third in hospitalised patients with severe respiratory complications of COVID-19. University announcement Oxford from June 16, 2020.
- ↑ "WHO feiert Studienergebnisse zu Covid-19-Medikament als „Durchbruch"" (ภาษาเยอรมัน). Handelsblatt. 17 มิถุนายน 2020.
- ↑ "Steroid drug hailed as 'breakthrough' for seriously ill COVID-19 patients". Reuters. 17 June 2020. สืบค้นเมื่อ 18 June 2020.
- ↑ Ducharme, Jamie. "A Low-Cost Steroid Shows Promise for Treating COVID-19. But Take the News With a Grain of Salt". Time. สืบค้นเมื่อ 18 June 2020.
- ↑ "โควิด-19 : เดกซาเมทาโซน สเตียรอยด์ที่ผู้เชี่ยวชาญอังกฤษระบุช่วยผู้ป่วยหนักจากไวรัสโคโรนาสายพันธุ์ใหม่ได้". BBC Thai. 17 June 2020.
- ↑ FAZ.net: Billig-Arznei bewährt sich bei schwerem Covid-19-Verlauf
- ↑ "Important to use dexamethasone only for serious COVID cases - WHO". 17 June 2020. สืบค้นเมื่อ 18 June 2020.
- ↑ "Trichlormethiazide and Dexamethasone for veterinary use". Wedgewood Pharmacy. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2007-12-12. สืบค้นเมื่อ 2008-01-23.
แหล่งข้อมูลอื่น
[แก้]- "Dexamethasone". Drug Information Portal. หอสมุดแพทย์แห่งชาติอเมริกัน.
- "Dexamethasone Ophthalmic". MedlinePlus.
- "Dexamethasone Injection". MedlinePlus.
