แอนาฟิแล็กซิส
| แอนาฟิแล็กซิส (Anaphylaxis) | |
|---|---|
| ชื่ออื่น | Anaphylactoid, anaphylactic shock |
 | |
| แองจิโออีดีมาบนใบหน้าเด็ก ทำให้ลืมตาไม่ได้ เกิดจากการแพ้ | |
| สาขาวิชา | โรคภูมิแพ้และวิทยาภูมิคุ้มกัน |
| อาการ | ผื่นคัน, คอบวม, หายใจลำบาก, เวียนศีรษะ[1] |
| การตั้งต้น | ไม่กี่นาทีหรือไม่กี่ชั่วโมงหลังรับสารก่อภูมิแพ้[1] |
| สาเหตุ | สัมผัสสารก่อภูมิแพ้ เช่น แมลงกัดต่อย, อาหาร, ยา[1] |
| วิธีวินิจฉัย | วินิจฉัยจากอาการ[2] |
| โรคอื่นที่คล้ายกัน | ภูมิแพ้, แองจิโออีดีมา, อาการหืดกำเริบ, กลุ่มอาการคาร์ซินอยด์[2] |
| การรักษา | อีพิเนฟรีน, การให้สารน้ำ[1] |
| ความชุก | 0.05–2%[3] |
แอนาฟิแล็กซิส (อังกฤษ: anaphylaxis) หรือ ปฏิกิริยาการแพ้รุนแรง เป็นภาวะ ภูมิแพ้ อย่างหนึ่งซึ่งเกิดขึ้นอย่างรวดเร็วและรุนแรงจนอาจเป็นอันตรายถึงแก่ชีวิตได้ ถือเป็นภาวะฉุกเฉินทางการแพทย์[4][5] ผู้ป่วยมักมีอาการหลายอย่างพร้อมๆ กัน เช่น ผื่นคัน คอบวมหรือลิ้นบวม หายใจลำบาก อาเจียน หน้ามืด ความดันเลือดต่ำ เป็นต้น[1] โดยผู้ป่วยจะเริ่มมีอาการภายในไม่กี่นาทีหรือไม่กี่ชั่วโมงหลังสัมผัสสารก่อภูมิแพ้[1]
สารก่อภูมิแพ้ที่ทำให้เกิดแอนาฟิแล็กซิสได้บ่อย เช่น แมลงกัดต่อย อาหาร และยา เป็นต้น[1] สาเหตุอื่นๆ ที่พบได้ เช่น การสัมผัสน้ำยาง การออกกำลังกาย ผู้ป่วยบางรายอาจมีแอนาฟิแล็กซิสโดยไม่ปรากฏสาเหตุชัดเจน[1] กลไกของโรคคือสารก่อภูมิแพ้จะไปกระตุ้นเม็ดเลือดขาวบางชนิดให้หลั่งสารตัวกลางออกมา โดยอาจส่งสัญญาณผ่านระบบภูมิคุ้มกันหรือผ่านกลไกอื่นที่ไม่ใช่ระบบภูมิคุ้มกัน[6] การวินิจฉัยทำได้โดยดูจากอาการที่นำผู้ป่วยมาพบแพทย์ เปรียบเทียบกับเกณฑ์การวินิจฉัย[1]
การรักษาที่สำคัญคือการฉีดยาอีพิเนฟรีนเข้ากล้ามเนื้อ การให้สารน้ำทางหลอดเลือดดำ และการจัดท่าผู้ป่วยเพื่อช่วยการไหลเวียนเลือด[1][7] ผู้ป่วยบางรายอาจต้องฉีดอีพิเนฟรีนมากกว่าหนึ่งครั้ง[1] นอกจากนี้ยังมีการรักษาเสริมอื่นๆ ที่อาจใช้ร่วมกัน เช่น การใช้ยาต้านฮิสตามีนและคอร์ติโคสเตียรอยด์ เป็นต้น[1] ผู้ป่วยที่มีภาวะแพ้รุนแรงจะได้รับคำแนะนำให้พกอุปกรณ์ฉีดยาอีพิเนฟรีนอัตโมมัติและป้ายระบุข้อมูลเกี่ยวกับสารที่แพ้ติดตัวไว้เสมอ[1]
ประมาณเอาไว้ว่า 0.05-2% ของประชากรทั่วโลกจะเกิดแอนาฟิแล็กซิสขึ้นครั้งหนึ่งในชีวิต[3] และตัวเลขอุบัติการณ์นี้มีแนวโน้มเพิ่มขึ้น[3] พบได้บ่อยในคนอายุน้อย และพบในเพศหญิงมากกว่าเพศชาย[7][8] ข้อมูลจากสหรัฐอเมริกาพบว่าผู้ป่วยแอนาฟิแล็กซิสที่ต้องเข้ารับการรักษาในโรงพยาบาลประมาณ 99.7% จะรอดชีวิต[9] คำนี้มีที่มาจากภาษากรีก ἀνά ana, ต่อต้าน และ φύλαξις phylaxis,ป้องกัน[10]
อาการแสดงและอาการของโรค
[แก้]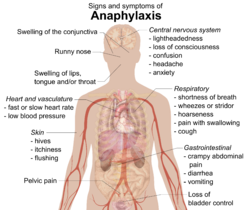
โดยทั่วไปปฏิกิริยาการแพ้รุนแรงจะแสดงอาการในหลายรูปแบบภายในเวลาไม่กี่นาทีหรือไม่กี่ชั่วโมง[11][12] ทั้งนี้โดยเฉลี่ยจะเกิดขึ้นภายในเวลา 5 ถึง 30 นาที หากเป็นการได้รับทางหลอดเลือด และ 2 ชั่วโมงสำหรับอาหาร[13] บริเวณที่ได้รับผลกระทบซึ่งพบบ่อยคือ: ผิวหนัง (80–90%) ทางเดินหายใจ (70%) ทางเดินอาหาร (30–45%) หัวใจและหลอดเลือด (10–45%) และระบบประสาทส่วนกลาง (10–15%)[12] ซึ่งมักพบว่าจะเกิดอาการตั้งแต่สองรูปแบบอย่างขึ้นไป[3]
ผิวหนัง
[แก้]
อาการโดยทั่วไป ได้แก่ อาการลมพิษทั่วตัว อาการคัน ผิวหนังแดงเพราะเลือดสูบฉีด หรือริมฝีปากบวม[14] ผู้ที่มีอาการบวมหรือ ลมพิษแองจิโออีดีมา อาจระบุถึงอาการว่าเป็นความรู้สึกปวดแสบปวดร้อนผิวที่มิใช่อาการคัน[13] การบวมของลิ้นหรือลำคอเกิดขึ้นสูงสุดประมาณ 20% ของกรณีเหล่านี้[15] รูปแบบอื่น ๆ นั้นได้แก่ น้ำมูกไหลและการบวมของ เยื่อตา[16] นอกจากนี้ผิวหนังยังอาจจะมี รอยเขียวคล้ำ เนื่องจาก ขาดออกซิเจน[16]
ระบบทางเดินหายใจ
[แก้]อาจมีอาการแสดงและอาการทางระบบทางเดินหายใจ ที่ได้แก่ หายใจถี่ หายใจมีเสียงหวีด หรือ เสียงพร่า[14] โดยทั่วไปการหายใจมีเสียงหวีดนี้เนื่องมาจากการหดเกร็งกล้ามเนื้อของ หลอดลม[17] ขณะที่เสียงพร่านั้นเกี่ยวข้องกับการกีดขวางในท่ออากาศส่วนบนที่เกิดจากการบวม[16] นอกจากนี้ยังอาจเกิดอาการเสียงแหบ เจ็บปวดเมื่อกลืน หรืออาการไอได้[13]
หัวใจ
[แก้]อาจเกิด การกระตุกของหลอดเลือดหัวใจโคโรนา ตามด้วย กล้ามเนื้อหัวใจตาย การเต้นผิดจังหวะ หรือหัวใจหยุดเต้น[12][3] ผู้ที่มีโรคหลอดเลือดหัวใจตีบเป็นโรคพื้นเดิมนั้นจะมีความเสี่ยงสูงกว่าในการเกิดอาการทางหลอดใจหัวใจจากแอนาฟิแล็กซิส[17] การกระตุกของหลอดเลือดหัวใจโคโรนานั้นเกี่ยวข้องกับการปรากฏของเซลล์การปล่อยฮีสตามีนในหัวใจ[17] ขณะที่ อัตราการเต้นของหัวใจเร็วผิดปกติ อันเป็นผลมาจากความดันเลือดต่ำนั้นก็เป็นสิ่งที่พบบ่อย[16] ทั้งนี้มีการพบ Bezold–Jarisch รีแฟลกซ์ จำนวน 10% ของกรณีทั้งหมด ขณะที่ อัตราการเต้นของหัวใจช้าผิดปกติ นั้นเกี่ยวข้องกับ ความดันเลือดต่ำ[8] การลดลงของ ความดันเลือด หรือ อาการช็อก (ทั้ง ดิสทริบิวทีฟช็อก หรือ ภาวะช็อกที่เกี่ยวข้องกับหัวใจ) อาจก่อผลที่เป็นความรู้สึกของอาการมึนเวียนศีรษะ หรือ หมดสติ[17] ภาวะความดันเลือดต่ำมากที่อาจจะเป็นอาการของแอนาฟิแล็กซิสเพียงอย่างเดียวนั้นพบได้น้อยมาก[15]
อื่น ๆ
[แก้]อาการแสดงที่ระบบทางเดินอาหารซึ่งอาจรวมถึงอาการบีบเกร็ง ปวดช่องท้อง ท้องร่วง และอาเจียน[14] ตลอดจนอาจเกิดความสับสน สูญเสียการควบคุมกระเพาะปัสสาวะหรือการปวดกระดูกเชิงกรานที่คล้ายกับอาการบีบเกร็งของ มดลูก[14][16] การขยายตัวของหลอดเลือดสมองอาจเป็นสาเหตุของการ ปวดศีรษะ[13] และมีการรายงานถึงความรู้สึกวิตกกังวล หรือ "สิ่งเลวร้ายกำลังจะเกิดขึ้นกับตน"[3]
สาเหตุ
[แก้]แอนาฟิแล็กซิสหรือปฏิกิริยาการแพ้รุนแรงสามารถเกิดขึ้นได้จากปฏิกิริยาตอบสนองต่อสารแปลกปลอม[18] สิ่งกระตุ้นที่พบบ่อยได้แก่ พิษจาก แมลงกัดต่อย อาหาร และยา[8][19] สิ่งกระตุ้นที่พบมากในเด็กและผู้ใหญ่รุ่นหนุ่มสาวคืออาหาร ขณะที่ยาและแมลงกัดต่อยนั้นพบมากในผู้ใหญ่ที่สูงวัยกว่า[3] สาเหตุที่พบไม่มากนักได้แก่ ปัจจัยทางกายภาพ สารชีวภาพ เช่น น้ำอสุจิ น้ำยาง การเปลี่ยนแปลงของฮอร์โมน สารปรุงแต่งอาหาร เช่น ผงชูรสและสีผสมอาหาร และยาสำหรับทา[16]ปัจจัยทางกายภาพ เช่น การออกกำลังกาย (ที่เรียกว่า อาการภูมิแพ้ที่เกิดขึ้นหลังจากการออกกำลังกาย) หรืออุณหภูมิ (ทั้งร้อนและเย็น) ก็อาจเป็นสิ่งกระตุ้นที่ส่งผลกระทบโดยตรงต่อการแพ้เหล่านี้ใน แมสต์เซลล์[3][20] บ่อยครั้งที่เหตุการณ์อาการภูมิแพ้ที่เกิดขึ้นหลังจากการออกกำลังกายนี้เกี่ยวข้องกับการบริโภคอาหารบางชนิด[13] ระหว่างที่เกิด การสูญเสียความรู้สึก สาเหตุที่พบบ่อยคือ กลุ่มยาหย่อนกล้ามเนื้อ ยาปฏิชีวนะ และ น้ำยาง[21] สาเหตุนี้ยังไม่เป็นที่ทราบใน 32-50% กรณี หรือที่เรียกว่า "แอนาฟิแล็กซิสซึ่งไม่ทราบสาเหตุ"[22]
อาหาร
[แก้]อาหารหลายชนิดที่สามารถกระตุ้นแอนาฟิแล็กซิส สิ่งนี้อาจเกิดขึ้นเมื่อมีการบริโภคอาหารนั้น ๆ เป็นครั้งแรก[8] อาหารที่เป็นสิ่งกระตุ้นนั้นพบได้จำนวนมากในทั่วโลก ในประเทศฝั่งตะวันตก การบริโภคหรือได้รับสัมผัสกับถั่วประเภทไม้เลื้อย ข้าวสาลี ถั่วจากต้นถั่ว อาหารทะเล ปลา นม และไข่ เป็นสาเหตุที่พบบ่อยที่สุด[12][3] งา เป็นสาเหตุที่พบบ่อยในประเทศแถบตะวันออกกลาง ขณะที่ข้าวและ ถั่วชิคพี นั้นเป็นแหล่งสาเหตุของแอนาฟิแล็กซิส ที่พบบ่อยที่สุดในประเทศแถบเอเชีย[3] กรณีที่รุนแรงนั้นมักพบว่ามีสาเหตุเนื่องจากการบริโภคอาหารที่เป็นสารก่อภูมิแพ้ [8] แต่บางคนอาจประสบกับปฏิกิริยาการแพ้ที่รุนแรงจากการได้รับสัมผัส เด็กสามารถหายจากการแพ้ของตนได้ภายในอายุ 16 ปี โดยเด็กที่มีแอนาฟิแล็กซิสต่อนมหรือไข่จำนวน 80% และมีแอนาฟิแล็กซิสเฉพาะต่อถั่วจำนวน 20% จะสามารถต้านทานอาหารเหล่านี้ได้[18]
ยา
[แก้]ยาต่าง ๆ สามารถกระตุ้นแอนาฟิแล็กซิสได้ ที่พบได้บ่อยคือ ยาปฏิชีวนะบีตา-แลคแทม (เช่น เพนิซิลลิน) ตามด้วย แอสไพริน และ เอ็นเซต [12][23] ส่วน ยาปฏิชีวนะ อื่น ๆ นั้นพบได้น้อยกว่าและปฏิกิริยาแพ้ต่อยากลุ่มเอ็นเซตนั้นเป็นปฏิกิริยาที่เฉพาะเจาะจงต่อยาตัวใดตัวหนึ่งเท่านั้น ผู้ที่แพ้ต่อเอ็นเซตเพียงตัวใดตัวหนึ่งนั้นสามารถต้านทานยาตัวอื่น ๆ ได้[23] สาเหตุที่เกี่ยวข้องอื่น ๆ ที่พบได้บ่อย ได้แก่ เคมีบำบัด วัคซีน โพรทามีน และยาเตรียมจากสมุนไพร[3][23] ยาบางอย่าง (แวนโคไมซิน มอร์ฟิน สารทึบแสงเอกซ์เรย์ เป็นต้น) เป็นสาเหตุของแอนาฟิแล็กซิสโดยทำการกระตุ้นการสลายเกร็ดของแมสต์เซลล์โดยตรง[8]
ความถี่ของปฏิกิริยาต่อสารตัวใดตัวหนึ่งนั้น ส่วนหนึ่งขึ้นอยู่กับความถี่ในการใช้สารดังกล่าวและอีกส่วนหนึ่งนั้นขึ้นอยู่กับคุณสมบัติที่แท้จริงของสารตัวนั้น ๆ[24] แอนาฟิแล็กซิสที่เกิดจากเพนิซิลลินหรือเซฟาโลสปอริน เกิดขึ้นหลังจากที่ยาเหล่านี้เกาะจับโปรตีนภายในร่างกายเท่านั้น ทั้งนี้ยาบางอย่างสามารถเกาะจับได้ดีกว่ายาอื่น ๆ[13] แอนาฟิแล็กซิสที่เกิดจาก เพนิซิลลินนั้นเกิดขึ้นหนึ่งครั้งในการรักษาทุก ๆ 2,000 ถึง 10,000 ครั้ง โดยมีการเสียชีวิตเกิดขึ้นหนึ่งครั้งในการรักษาทุก ๆ 50,000 ครั้ง[13] แอนาฟิแล็กซิสที่เกิดจากแอสไพรินและเอ็นเซตเกิดขึ้นประมาณหนึ่งรายต่อการรักษา 50,000 ราย[13] หากผู้ใดมีปฏิกิริยาแพ้ต่อเพนิซิลลิน พวกเขาจะมีความเสี่ยงต่อการเกิดปฏิกิริยาแพ้ต่อเซฟาโลสปอรินได้มากขึ้น แต่ก็ยังมีจำนวนน้อยกว่าหนึ่งใน 1,000[13] สารทึบรังสีแบบเก่าเป็นสาเหตุของปฏิกิริยาแพ้ของกรณีการแพ้ที่อัตรา 1% ขณะที่สารทึบรังสีแบบใหม่ที่มีออสโมล่าร์ต่ำกว่าเป็นสาเหตุของปฏิกิริยาแพ้ปฏิกิริยาแพ้ของกรณีการแพ้ที่อัตรา 0.04%[24]
พิษ
[แก้]พิษจากการต่อยหรือกัดของแมลง เช่น แตน (ผึ้งหรือต่อ) หรือ มวนเพชฌฆาต (คิสซิ่ง บัก) อาจอาจทำให้เกิดการภูมิแพ้ในคนที่มีภูมิไว[12][25] ปฏิกิริยาแพ้ทางระบบ ในอดีตที่ไม่ใช่เพียงแค่ปฏิกิริยาแพ้เฉพาะที่บริเวณโดยรอบตำแหน่งที่โดนกัดต่อยนั้นเป็นปัจจัยเสี่ยงของแอนาฟิแล็กซิสในอนาคต[26][27] อย่างไรก็ตาม จำนวนครึ่งหนึ่งของผู้ที่เสียชีวิตนั้นไม่มีประวัติของปฏิกิริยาแพ้ทางระบบ[28]
ปัจจัยเสี่ยง
[แก้]ผู้ที่เป็นโรค ผื่นภูมิแพ้ผิวหนัง เช่น หอบหืด ผิวหนังอักเสบ หรือ เยื่อจมูกอักเสบจากภูมิแพ้ นั้นมีความเสี่ยงสูงต่อแอนาฟิแล็กซิสจากอาหาร น้ำยาง และ สารทึบแสง แต่ไม่มีความเสี่ยงต่อยาฉีดหรือแมลงกัดต่อย[3][8] การศึกษาวิจัยในเด็กการศึกษาหนึ่งพบว่า 60% ของเด็กที่มีประวัติของโรคผื่นภูมิแพ้ผิวหนัง และผู้ที่เสียชีวิตจากแอนาฟิแล็กซิสจำนวนมากกว่า 90% เป็นโรคหอบหืด[8] ส่วนเด็กที่เป็น มาสโตไซโตซิส หรือมี ปัจจัยทางสังคม สูงกว่าก็จะมีความเสี่ยงสูงกว่า[3][8] หากมีระยะห่างนับจากการได้รับสัมผัสสารที่แพ้ครั้งสุดท้ายที่นานกว่าความเสี่ยงก็จะต่ำกว่า[13]
พยาธิสรีรวิทยา
[แก้]แอนาฟิแล็กซิสเป็นปฏิกิริยาการแพ้ที่เกิดขึ้นอย่างรุนแรงและรวดเร็วที่ส่งผลต่อ ระบบร่างกาย หลายแห่ง[5][6] อันเนื่องมาจากการปล่อยสารตัวกลางที่เกี่ยวกับการอักเสบ และ ไซโตไคน์ จากแมสต์เซลล์และเม็ดเลือดขาว เบโซฟิล โดยทั่วไปเกิดขึ้นเนื่องจาก ปฏิกิริยาภูมิคุ้มกัน แต่บางครั้งก็เป็นกลไกนอกระบบภูมิคุ้มกัน[6]
ระบบภูมิคุ้มกัน
[แก้]ในกลไกระบบภูมิคุ้มกัน อิมมูโนโกลบูลิน-อี (IgE) จะเกาะจับ แอนติเจน (สิ่งแปลกปลอมที่กระตุ้นให้เกิดการแพ้) เมื่อ IgE เกาะจับแอนติเจนแล้วก็จะสร้างตัวรับ FcεRI ในแมสต์เซลล์และเบโซฟิล สิ่งนี้มีผลทำให้เกิดการปล่อยสารตัวกลางที่เกี่ยวกับการอักเสบ เช่น ฮีสตามีน จากนั้นสารตัวกลางเหล่านี้ก็จะทำให้กล้ามเนื้อเรียบของหลอดลมหดตัวเพิ่มมากขึ้น ซึ่งเป็นการกระตุ้นการขยายตัวของหลอดเลือด เพื่อเพิ่มของเหลวในกระแสเลือดที่ขาดหายไปและเป็นสาเหตุของภาวะตกต่ำของกล้ามเนื้อหัวใจ[13][6] นอกจากนี้ก็ยังมีกลไกภูมิคุ้มกันที่ไม่พึ่งพา IgE แต่ยังไม่เป็นที่ทราบว่ากรณีนี้เกิดขึ้นในมนุษย์หรือไม่[6]
กลไกนอกระบบภูมิคุ้มกัน
[แก้]กลไกนอกระบบภูมิคุ้มกันนั้นเกี่ยวข้องกับสารต่าง ๆ ที่เป็นสาเหตุโดยตรงของ การสลายเกร็ด ของแมสต์เซลล์และเบโซฟิล สารต่าง ๆ เหล่านี้ได้แก่ สารทึบรังสี สารสกัดจากฝิ่น อุณหภูมิ (ทั้งร้อนและเย็น) และความสั่นสะเทือน[20][6]
การวินิจฉัย
[แก้]การวินิจฉัยภาวะแอนาฟิแล็กซิสทำได้โดยดูจากอาการและอาการแสดงของผู้ป่วย[3] หากผู้ป่วยมีอาการและอาการแสดงเข้าได้กับเกณฑ์ข้อใดข้อหนึ่งจากสามข้อต่อไปนี้ถือว่ามีโอกาสสูงที่จะเป็นแอนาฟิแล็กซิส[3]
- มีอาการที่ผิวหนังหรือเยื่อเมือก ร่วมกับ มีอาการหายใจลำบากหรือมีอาการของภาวะความดันเลือดต่ำ (โดยอาจมีหรือไม่มีประวัติสัมผัสสารก่อภูมิแพ้)
- มีประวัติว่าน่าจะสัมผัสสารที่น่าจะเป็นสารก่อภูมิแพ้ และมีอาการต่อไปนี้อย่างน้อยสองข้อ
- 1. มีอาการที่ผิวหนังหรือเยื่อเมือก
- 2. หายใจลำบาก
- 3. ความดันเลือดต่ำ
- 4. อาการระบบทางเดินอาหาร
- มีประวัติสัมผัสสารที่ผู้ป่วยทราบว่าแพ้มาก่อน และมีความดันเลือดต่ำ
ระหว่างที่เกิดอาการ การทดสอบเลือดเพื่อตรวจสอบ ทริปเทส หรือ ฮีสตามีน (ที่ถูกปล่อยจากแมสต์เซลล์) นั้นเป็นสิ่งที่มีประโยชน์สำหรับการวินิจฉัยแอนาฟิแล็กซิสที่มีสาเหตุจากแมลงกัดต่อยหรือยา อย่างไรก็ดี การทดสอบเหล่านี้มีข้อจำกัดการใช้หากสาเหตุมีที่มาจากอาหารหรือเมื่อผู้ป่วยมีความดันเลือดปกติ[3] และไม่มีเฉพาะเจาะจง สำหรับการวินิจฉัย[18]
การจำแนกประเภท
[แก้]แอนาฟิแล็กซิสจำแนกได้เป็นสามประเภทหลัก ได้แก่ แอนาฟีแลกติก ช็อกที่เกี่ยวข้องกับการขยายหลอดเลือดทางระบบที่ทำให้เกิดความดันเลือดต่ำ ซึ่งตามคำจำกัดความนี้มีจำนวนต่ำกว่า 30% ของเส้นฐานหรือต่ำกว่าค่ามาตรฐาน[15] แอนาฟิแล็กซิสแบบสองช่วงคืออาการกลับมาเป็นใหม่ภายในเวลา 1–72 ชั่วโมงโดยที่ไม่มีการสัมผัสกับสารก่อภูมิแพ้เพิ่มอีกแต่อย่างใด[3] รายการของอุบัติการณ์นี้มีจำนวนมาก และการศึกษาบางการศึกษาอ้างว่ากรณีมีจำนวน 20%[29] โดยการกลับมาเป็นใหม่นี้เกิดขึ้นภายใน 8 ชั่วโมง[8] การจัดการโรคประเภทนี้ดำเนินการในลักษณะเช่นเดียวกับแอนาฟิแล็กซิส[12] และ Pseudoanaphylaxis หรือปฏิกิริยา anaphylactoid เป็นแอนาฟิแล็กซิสประเภทหนึ่งที่ไม่เกี่ยวข้องกับปฏิกิริยาการแพ้ แต่มีที่มาจากการสลายเกร็ดของแมสต์เซลล์โดยตรง[8][30]แอนาฟิแล็กซิสนอกระบบภูมิคุ้มกันนี้เป็นคำศัพท์ที่ปัจจุบันใช้โดย องค์กรโรคภูมิแพ้โลก[30] พร้อมกับคำแนะนำที่ว่าคำศัพท์เดิมนั้นไม่มีการใช้อีกต่อไปแล้ว[8]
การทดสอบภูมิแพ้
[แก้]
การทดสอบภูมิแพ้ อาจช่วยในการระบุว่าสิ่งใดคือตัวกระตุ้น การทดสอบภูมิแพ้ทางผิวหนัง (เช่น การทดสอบแผ่นปะ) ซึ่งมีสำหรับการทดสอบอาหารและพิษบางอย่าง[18] การทดสอบเลือดสำหรับ IgE เฉพาะบางตัวอาจมีประโยชน์สำหรับการยืนยันการแพ้นม ไข่ ถั่ว และปลา[18] การทดสอบทางผิวหนังที่มีอยู่นั้นสำหรับยืนยันการแพ้ เพนิซิลลิน แต่ยังไม่มีสำหรับยาตัวอื่น[18] รูปแบบนอกระบบภูมิคุ้มกันของแอนาฟิแล็กซิสสามารถระบุได้โดยประวัติหรือการได้รับสัมผัสสารก่อภูมิแพ้นั้นๆ และโดยไม่ใช้การทดสอบทางผิวหนังหรือเลือด[30]
การวินิจฉัยแยกโรค
[แก้]บางครั้งก็เป็นเรื่องยากในการแยกแยะแอนาฟิแล็กซิสจาก โรคหอบหืด โรควูบ และ โรคตื่นตระหนก[3] อย่างไรก็ตาม โดยทั่วไปโรคหอบหืดไม่ก่ออาการคันหรืออาการทางระบบทางเดินอาหาร ส่วนโรควูบนั้นจะมีการแสดงความซีดขาวมากกว่าผื่นผิวหนัง และโรคตื่นตระหนกนั้นแม้อาจมีรอยแดงจากการสูบฉีดของเลือดแต่ก็จะไม่มีลมพิษ[3] ภาวะอื่น ๆ ที่อาจมีอาการแสดงคล้ายกัน ได้แก่ scrombroidosis และ โรคพยาธิอะมิซาคิเอลิส[8]
การชันสูตรสาเหตุการเสียชีวิต
[แก้]ในผู้ที่เสียชีวิตจากแอนาฟิแล็กซิส การชันสูตรพลิกศพอาจแสดง "ความว่างเปล่าของหัวใจ" ประกอบกับการลดลงในการไหลย้อนกลับของหลอดเลือดดำจากการขยายหลอดเลือด และการแจกจ่ายซ้ำของปริมาณหลอดเลือดจากศูนย์กลางไปสู่ส่วนรอบข้าง[31] อาการแสดงอื่น ๆ ได้แก่ กล่องเสียงบวม ภาวะเม็ดเลือดขาวสูงในปอด หัวใจและเนื้อเยื่อ และหลักฐานของภาวะกล้ามเนื้อหัวใจฉีดโลหิตได้น้อย[32] ผลการตรวจทางห้องปฏิบัติการอาจสามารถตรวจจับระดับการเพิ่มขึ้นของซีรั่ม ทริปเทส การเพิ่มขึ้นโดยรวมของซีรั่ม IgE ที่เฉพาะเจาะจง[32]
การป้องกัน
[แก้]ขอแนะนำให้หลีกเลี่ยงสิ่งที่เป็นตัวกระตุ้นของแอนาฟิแล็กซิส ในกรณีที่ไม่อาจหลีกเลี่ยงได้ ก็อาจใช้ทางเลือกของการขจัดภูมิไว ภูมิคุ้มกันบำบัด ร่วมกับพิษ แตน นั้นเป็นการขจัดภูมิไวที่มีประสิทธิภาพถึง 80–90% ในผู้ใหญ่และ 98% ในเด็ก สำหรับการรักษาการแพ้พิษจาก ผึ้ง ต่อ แตนยักษ์ ต่อลายดำเหลือง และ มดคันไฟ ภูมิคุ้มกันบำบัดชนิดรับประทานอาจจะมีประสิทธิภาพดีสำหรับการขจัดภูมิไวต่ออาหารบางประเภทในบางคน อาทิเช่น นม ไข่ ถั่ว แต่ทั้งนี้มักพบว่าจะเกิดผลข้างเคียง การขจัดภูมิไวนั้นยังมีความเป็นไปได้สูงสำหรับยาหลาย ๆ ตัว แต่อย่างไรก็ดีคนส่วนใหญ่มักเลือกที่จะหลีกเลี่ยงยาที่ก่อให้เกิดการแพ้ ส่วนในผู้ที่มีปฏิกิริยาต่อน้ำยางนั้น สิ่งที่อาจสำคัญคือหลีกเลี่ยงอาหารที่มีปฏิกิริยาคาบเกี่ยว เช่น อะโวคาโด กล้วย และมันฝรั่ง เป็นต้น[3]
การจัดการโรค
[แก้]แอนาฟิแล็กซิสเป็นภาวะฉุกเฉินทางการแพทย์ ที่อาจต้องใช้แบบมาตรฐานการกู้ชีพ เช่น การดูแลทางหายใจ การให้ออกซิเจน การให้ของเหลวทางหลอดเลือดในปริมาณมาก และการเฝ้าติดตามอย่างใกล้ชิด[12] การรักษาที่เป็นทางเลือกคือการให้อีพิเนปพริน ร่วมกับสารต้านฮีสตามีน และสเตียรอยด์ที่มักจะใช้เป็นการรักษาเสริม[3] ระยะเวลาสำหรับการเฝ้าสังเกตในโรงพยาบาลที่แนะนำคือระหว่าง 2 ถึง 24 ชั่วโมง สำหรับผู้ที่เมื่อได้หายกลับเป็นปกติ ทั้งนี้เนื่องจากข้อกังวลจากแอนาฟิแล็กซิสแบบสองช่วง[8][29][33][13]
อีพิเนฟริน
[แก้]
อีพิเนฟริน (อะดรีนาลีน) คือการรักษาหลักสำหรับแอนาฟิแล็กซิสที่ไม่มี ข้อห้ามเด็ดขาด ในการใช้[12] โดยมีข้อแนะนำว่าการให้สารละลายอีพิเนฟรินควรต้องเป็นการฉีดเข้า ทางกล้ามเนื้อ ช่วงกึ่งกลางต้นขาบริเวณ anterolaterial ทันทีที่วินิจฉัยว่าน่าจะเป็นโรค โดยอาจมีการฉีดยาซ้ำทุก ๆ 5 ถึง 15 นาที หากไม่มีการตอบสนองที่ดีพอ[3] ความต้องการยาครั้งที่สองนี้คิดเป็น 16 ถึง 35% ของกรณีที่เกิดขึ้น[8] แต่ความต้องการยาเกินกว่าสองครั้งนั้นมีไม่มากนัก[3] การให้ยาฉีดที่เส้นกล้ามเนื้อนั้นเป็นวิธีที่แนะนำว่าดีกว่าการฉีดยาใต้ผิวหนัง เนื่องจากวิธีการอย่างหลังอาจมีความล่าช้าในการดูดซึม[34] อาการข้างเคียงเล็กน้อยจากอีพิเนฟริน ได้แก่ การสั่น ตื่นตระหนก ปวดศีรษะ และใจสั่น[3]
ผู้ที่กำลังได้รับรักษาด้วย เบต้า-บล็อกเกอร์ อาจดื้อต่ออีพิเนฟริน[8] ในกรณีนี้ หากการให้อีพิเนฟรินโดยการให้สารละลายทางหลอดเลือดไร้ประสิทธิผล อาจสามารถให้ กูลคากอน ซึ่งมีกลไกในการออกฤทธิ์ที่เป็นอิสระจาก เบต้า-รีเซปเตอร์[8]
หากจำเป็น ก็สามารถให้ โดยการให้สารละลายทางหลอดเลือด ด้วยการใช้สารละลายเจือจางของอีพิเนฟริน อย่างไรก็ตามการให้สารละลายของอีพิเนฟรินทางหลอดเลือดนั้นมีความเกี่ยวข้องกับ การเต้นผิดจังหวะ และ กล้ามเนื้อหัวใจตายเหตุขาดเลือด[35] อุปกรณ์ฉีดยาอัตโนมัติสำหรับอีพิเนฟรินที่ใช้สำหรับการฉีดด้วยตนเอง โดยทั่วไปมีตัวยาสองขนาด ขนาดแรกสำหรับผู้ใหญ่หรือเด็กที่มีน้ำหนักมากกว่า 25 กก. และอีกขนาดหนึ่งสำหรับเด็กที่มีน้ำหนัก 10 ถึง 25 กก.[36]
การรักษาเสริม
[แก้]ยาต้านฮีสตามีน (ทั้ง H1 และ H2) ซึ่งเป็นยาที่มีการใช้อย่างแพร่หลายและสันนิษฐานว่ามีประสิทธิภาพตามเหตุผลทางทฤษฎีนั้นมีหลักฐานสนับสนุนที่อ่อนด้อย จาก การทบทวนของ Cochrane ในปี 2550 นั้นไม่พบการศึกษาที่มีคุณภาพตามพื้นฐานคำแนะนำเหล่านี้[37] และพวกเขาไม่เชื่อว่าจะมีผลกระทบต่อการบวมของทางเดินหายใจหรือการกระตุกของกล้ามเนื้อ[8] คอร์ติโคสเตอรอยด์ นั้นไม่น่าจะสร้างความแตกต่างในการสำแดงของแอนาฟิแล็กซิสในปัจจุบัน แต่อาจจะใช้โดยหวังว่าจะสามารถลดความเสี่ยงของการเกิดแอนาฟิแล็กซิสแบบสองช่วงได้ ทั้งนี้ประสิทธิผลในการป้องกันโรคของยาเหล่านี้ในสถานการณ์ต่าง ๆ นั้นไม่เป็นที่แน่นอน[29] ยา ซาบูทามอล แบบละอองพ่น อาจจะมีประสิทธิภาพสำหรับ การบีบเกร็งของหลอดลม ที่ไม่สามารถแก้ไขได้โดยอีพิเนปพริน[8] ได้มีการใช้เมทิลีนบลูในกลุ่มผู้ที่ไม่ตอบสนองต่อมาตรการรักษาอื่น ๆ ตามผลจากการสันนิษฐานที่เป็นการผ่อนคลายกล้ามเนื้อเรียบ[8]
การเตรียมพร้อม
[แก้]คำแนะนำสำหรับผู้ที่มีแนวโน้มว่าจะเกิดแอนาฟิแล็กซิสคือควรต้องมี "แผนปฏิบัติการโรคภูมิแพ้" และคำแนะนำสำหรับพ่อแม่ผู้ปกครองคือควรแจ้งให้ทางโรงเรียนทราบว่าบุตรของตนเป็นโรคภูมิแพ้ และสิ่งที่ต้องทำในกรณีฉุกเฉินของแอนาฟีแลกติก ช็อก[38] โดยทั่วไปแผนปฏิบัติการ ได้แก่ การใช้ อุปกรณ์ฉีดยาอัตโนมัติสำหรับอีพิเนฟริน แนะนำให้สวมใส่ สร้อยการแจ้งเตือนทางการแพทย์ และมีการให้คำปรึกษาเกี่ยวกับการหลีกเลี่ยงสิ่งที่เป็นตัวกระตุ้น[38] ภูมิคุ้มกันบำบัด สามารถใช้ได้สำหรับสิ่งกระตุ้นบางอย่างเพื่อการสำแดงของแอนาฟิแล็กซิสในอนาคต การใช้ยาการขจัดภูมิไวใต้ผิวหนังเป็นเวลาหลายปีก็พบว่ามีประสิทธิภาพสำหรับแมลงกัดต่อย และยาสำหรับการขจัดภูมิไวชนิดรับประทานนั้นมีประสิทธิภาพสำหรับการแพ้อาหารหลายชนิด[12]
การพยากรณ์โรค
[แก้]สำหรับในผู้ที่ทราบว่าสาเหตุคืออะไรและสามารถทำการรักษาได้อย่างรวดเร็วจะมีพยากรณ์โรคดี[39] แต่ถึงแม้ว่าจะไม่ทราบสาเหตุก็ตาม หากมียาสำหรับป้องกันที่เหมาะสมก็จะมีพยากรณ์โรคดีเช่นกัน[13] ในกรณีของการเสียชีวิต ส่วนใหญ่สาเหตุเกิดจากระบบหายใจ (โดยมากคือ ภาวะขาดอากาศหายใจ) หรือหัวใจหลอดเลือด (ช็อก)[8][6] โดย 0.7-20% ของกรณีเหล่านั้นมีผลลัพธ์คือเสียชีวิต[13][17] มีกรณีของการเสียชีวิตที่เกิดขึ้นภายในไม่กี่นาที[3] ในผู้ที่เป็นแอนาฟิแล็กซิสแบบเกิดขึ้นหลังจากการออกกำลังกายนั้นโดยมากมีผลลัพธ์ที่ดี โดยมีการสำแดงอาการลดน้อยลงและรุนแรงน้อยลงเมื่อสูงวัยขึ้น[40]
ข้อมูลทางระบาดวิทยา
[แก้]อุบัติการณ์ ของแอนาฟิแล็กซิสนั้นเกิดขึ้นในคนจำนวน 4-5 คนต่อ 100,000 คนต่อปี[8]โดยมี ความเสี่ยงในช่วงชีวิตที่อัตรา 0.5-2%[3] ซึ่งปรากฏว่าอัตราเหล่านี้มีจำนวนเพิ่มขึ้น อุบัติการณ์ในช่วงปี 2523-2533 คือประมาณ 20 คนต่อ 100,000 คนต่อปี ขณะที่ในระหว่างปี 2533-2543 คือ 50 คนต่อ 100,000 คนต่อปี[12] การเพิ่มขึ้นนี้ดูเหมือนจะเป็นภูมิแพ้ที่มีอาหารเป็นตัวเหนี่ยวนำเป็นหลัก[41] ผู้ที่มีความเสี่ยงสูงสุดคือคนหนุ่มสาวและผู้หญิง[12][8]
ในปัจจุบัน แอนาฟิแล็กซิสเป็นสาเหตุของการเสียชีวิตถึง 500–1,000 รายต่อปี (2.4 คนต่อหนึ่งล้านคน) ในประเทศสหรัฐอเมริกา 20 รายต่อปีในสหราชอาณาจักร (0.33 คนต่อหนึ่งล้านคน) และ 15 รายต่อปีในออสเตรเลีย (0.64 คนต่อหนึ่งล้านคน)[8] อัตราการเสียชีวิตได้ลดลงระหว่างปี 2513 ถึง 2543[42] ในออสเตรเลีย การเสียชีวิตจากแอนาฟิแล็กซิสที่มีอาหารเป็นตัวเหนี่ยวนำเกิดขึ้นเป็นหลักใหญ่ในเพศหญิง ขณะที่การเสียชีวิตเนื่องจากแมลงกัดต่อยเกิดขึ้นเป็นหลักใหญ่ในเพศชาย[8] สาเหตุที่พบมากที่สุดของการเสียชีวิตจากแอนาฟิแล็กซิสนั้นมียาเป็นตัวกระตุ้น[8]
ประวัติ
[แก้]คำว่า "อฟิแล็กซิส" ถูกตั้งขึ้นโดย Charles Richet ในปี 2445 และภายหลังได้เปลี่ยนเป็น "แอนาฟิแล็กซิส" เนื่องจากเสียงที่ไพเราะกว่า[18] ต่อมาเขาได้รับ รางวัลโนเบลสาขาการแพทย์และสรีรวิทยา สำหรับผลงานเรื่องแอนาฟิแล็กซิสของเขาในปี 2456[13] อย่างไรก็ตาม ปรากฏการณ์ดังกล่าวนี้มีการอธิบายไว้ตั้งแต่สมัยโบราณ[30] คำนี้มีที่มาจากภาษากรีกว่า ἀνά ana, ต่อต้าน และ φύλαξις phylaxis, ป้องกัน[43]
การวิจัย
[แก้]ความมุ่งมั่นในการพัฒนาอีพิเนปพรินชนิดอมใต้ลิ้นสำหรับรักษาแอนาฟิแล็กซิสยังคงดำเนินการอยู่อย่างต่อเนื่อง[8] โดยกำลังทำการศึกษายาฉีดใต้ผิวหนัง ของ omalizumab ซึ่งเป็นแอนติบอดีสำหรับแอนติ-IgE เพื่อใช้เป็นวิธีการป้องกันการเกิดโรคซ้ำ แต่ยังไม่ได้รับการแนะนำให้ใช้ [3][44]
อ้างอิง
[แก้]- ↑ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 "Anaphylaxis". National Institute of Allergy and Infectious Diseases. April 23, 2015. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 4 May 2015. สืบค้นเมื่อ 4 February 2016.
- ↑ 2.0 2.1 Caterino, Jeffrey M.; Kahan, Scott (2003). In a Page: Emergency medicine (ภาษาอังกฤษ). Lippincott Williams & Wilkins. p. 132. ISBN 9781405103572. เก็บจากแหล่งเดิมเมื่อ 2017-09-08.
- ↑ 3.00 3.01 3.02 3.03 3.04 3.05 3.06 3.07 3.08 3.09 3.10 3.11 3.12 3.13 3.14 3.15 3.16 3.17 3.18 3.19 3.20 3.21 3.22 3.23 3.24 3.25 3.26 Simons, FE; Ardusso, LR; Bilò, MB; El-Gamal, YM; Ledford, DK; Ring, J; Sanchez-Borges, M; Senna, GE; Sheikh, A; Thong, BY; World Allergy, Organization. (February 2011). "World allergy organization guidelines for the assessment and management of anaphylaxis". The World Allergy Organization Journal. 4 (2): 13–37. doi:10.1097/wox.0b013e318211496c. PMC 3500036. PMID 23268454. อ้างอิงผิดพลาด: ป้ายระบุ
<ref>ไม่สมเหตุสมผล มีนิยามชื่อ "World11" หลายครั้งด้วยเนื้อหาต่างกัน - ↑ Sampson HA, Muñoz-Furlong A, Campbell RL, และคณะ (February 2006). "Second symposium on the definition and management of anaphylaxis: summary report—Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium". The Journal of Allergy and Clinical Immunology. 117 (2): 391–7. doi:10.1016/j.jaci.2005.12.1303. PMID 16461139.
- ↑ 5.0 5.1 Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. pp. 177–182. ISBN 978-0-07-148480-0.
- ↑ 6.0 6.1 6.2 6.3 6.4 6.5 6.6 Khan, BQ; Kemp, SF (August 2011). "Pathophysiology of anaphylaxis". Current Opinion in Allergy and Clinical Immunology. 11 (4): 319–25. doi:10.1097/ACI.0b013e3283481ab6. PMID 21659865. S2CID 6810542. อ้างอิงผิดพลาด: ป้ายระบุ
<ref>ไม่สมเหตุสมผล มีนิยามชื่อ "Khan11" หลายครั้งด้วยเนื้อหาต่างกัน - ↑ 7.0 7.1 The EAACI Food Allergy and Anaphylaxis Guidelines Group (August 2014). "Anaphylaxis: guidelines from the European Academy of Allergy and Clinical Immunology". Allergy. 69 (8): 1026–45. doi:10.1111/all.12437. PMID 24909803. S2CID 11054771.
- ↑ 8.00 8.01 8.02 8.03 8.04 8.05 8.06 8.07 8.08 8.09 8.10 8.11 8.12 8.13 8.14 8.15 8.16 8.17 8.18 8.19 8.20 8.21 8.22 8.23 8.24 8.25 8.26 Lee, JK; Vadas, P (July 2011). "Anaphylaxis: mechanisms and management". Clinical and Experimental Allergy. 41 (7): 923–38. doi:10.1111/j.1365-2222.2011.03779.x. PMID 21668816. S2CID 13218854. อ้างอิงผิดพลาด: ป้ายระบุ
<ref>ไม่สมเหตุสมผล มีนิยามชื่อ "CEA11" หลายครั้งด้วยเนื้อหาต่างกัน - ↑ Ma, L; Danoff, TM; Borish, L (April 2014). "Case fatality and population mortality associated with anaphylaxis in the United States". The Journal of Allergy and Clinical Immunology. 133 (4): 1075–83. doi:10.1016/j.jaci.2013.10.029. PMC 3972293. PMID 24332862.
- ↑ Gylys, Barbara (2012). Medical Terminology Systems: A Body Systems Approach. F.A. Davis. p. 269. ISBN 9780803639133. เก็บจากแหล่งเดิมเมื่อ 2016-02-05.
- ↑ Oswalt ML; Kemp SF (May 2007). "Anaphylaxis: office management and prevention". Immunol Allergy Clin North Am. 27 (2): 177–91, vi. doi:10.1016/j.iac.2007.03.004. PMID 17493497.
Clinically, anaphylaxis is considered likely to be present if any one of three criteria is satisfied within minutes to hours
- ↑ 12.00 12.01 12.02 12.03 12.04 12.05 12.06 12.07 12.08 12.09 12.10 12.11 Simons FE (October 2009). "Anaphylaxis: Recent advances in assessment and treatment" (PDF). J. Allergy Clin. Immunol. 124 (4): 625–36, quiz 637–8. doi:10.1016/j.jaci.2009.08.025. PMID 19815109. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2013-06-27. สืบค้นเมื่อ 2014-02-18.
- ↑ 13.00 13.01 13.02 13.03 13.04 13.05 13.06 13.07 13.08 13.09 13.10 13.11 13.12 13.13 13.14 Marx, John (2010). Rosen's emergency medicine: concepts and clinical practice 7th edition. Philadelphia, PA: Mosby/Elsevier. p. 15111528. ISBN 978-0-323-05472-0.
- ↑ 14.0 14.1 14.2 14.3 Sampson HA; Muñoz-Furlong A; Campbell RL; และคณะ (February 2006). "Second symposium on the definition and management of anaphylaxis: summary report—Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium". J. Allergy Clin. Immunol. 117 (2): 391–7. doi:10.1016/j.jaci.2005.12.1303. PMID 16461139.
- ↑ 15.0 15.1 15.2 Limsuwan, T; Demoly, P (July 2010). "Acute symptoms of drug hypersensitivity (urticaria, angioedema, anaphylaxis, anaphylactic shock)" (PDF). The Medical clinics of North America. 94 (4): 691–710, x. doi:10.1016/j.mcna.2010.03.007. PMID 20609858. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2012-04-26. สืบค้นเมื่อ 2014-02-18.
- ↑ 16.0 16.1 16.2 16.3 16.4 16.5 Brown, SG; Mullins, RJ; Gold, MS (4 September 2006). "Anaphylaxis: diagnosis and management". The Medical journal of Australia. 185 (5): 283–9. PMID 16948628.
- ↑ 17.0 17.1 17.2 17.3 17.4 Triggiani M, Patella V, Staiano RI, Granata F, Marone G (September 2008). "Allergy and the cardiovascular system". Clinical and experimental immunology. 153 (Suppl 1): 7–11. doi:10.1111/j.1365-2249.2008.03714.x. PMC 2515352. PMID 18721322.
- ↑ 18.0 18.1 18.2 18.3 18.4 18.5 18.6 Boden, SR; Wesley Burks, A (July 2011). "Anaphylaxis: a history with emphasis on food allergy". Immunological reviews. 242 (1): 247–57. doi:10.1111/j.1600-065X.2011.01028.x. PMID 21682750.
- ↑ Worm, M (2010). "Epidemiology of anaphylaxis". Chemical immunology and allergy. 95: 12–21. doi:10.1159/000315935. PMID 20519879.
- ↑ 20.0 20.1 Marianne Gausche-Hill; Susan Fuchs; Loren Yamamoto, บ.ก. (2007). The pediatric emergency medicine resource (Rev. 4 ed.). Sudbury, Mass.: Jones & Bartlett. p. 69. ISBN 978-0-7637-4414-4.
- ↑ Dewachter, P; Mouton-Faivre, C; Emala, CW (November 2009). "Anaphylaxis and anesthesia: controversies and new insights". Anesthesiology. 111 (5): 1141–50. doi:10.1097/ALN.0b013e3181bbd443. PMID 19858877.
- ↑ Castells, Mariana C., บ.ก. (2010). Anaphylaxis and hypersensitivity reactions. New York: Humana Press. p. 223. ISBN 978-1-60327-950-5.
- ↑ 23.0 23.1 23.2 Volcheck, Gerald W. (2009). Clinical allergy : diagnosis and management. Totowa, N.J.: Humana Press. p. 442. ISBN 978-1-58829-616-0.
- ↑ 24.0 24.1 Drain, KL; Volcheck, GW (2001). "Preventing and managing drug-induced anaphylaxis". Drug safety : an international journal of medical toxicology and drug experience. 24 (11): 843–53. PMID 11665871.
- ↑ Klotz JH, Dorn PL, Logan JL, Stevens L, Pinnas JL, Schmidt JO, Klotz SA (15 June 2010). ""Kissing bugs": potential disease vectors and cause of anaphylaxis". Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 50 (12): 1629–34. doi:10.1086/652769. PMID 20462351.
- ↑ Bilò, MB (July 2011). "Anaphylaxis caused by Hymenoptera stings: from epidemiology to treatment". Allergy. 66 (Suppl 95): 35–7. doi:10.1111/j.1398-9995.2011.02630.x. PMID 21668850.
- ↑ Cox L, Larenas-Linnemann D, Lockey RF, Passalacqua G (March 2010). "Speaking the same language: The World Allergy Organization Subcutaneous Immunotherapy Systemic Reaction Grading System". The Journal of allergy and clinical immunology. 125 (3): 569–74, 574.e1-574.e7. doi:10.1016/j.jaci.2009.10.060. PMID 20144472.
- ↑ Bilò, BM; Bonifazi, F (August 2008). "Epidemiology of insect-venom anaphylaxis". Current opinion in allergy and clinical immunology. 8 (4): 330–7. doi:10.1097/ACI.0b013e32830638c5. PMID 18596590.
- ↑ 29.0 29.1 29.2 Lieberman P (September 2005). "Biphasic anaphylactic reactions". Ann. Allergy Asthma Immunol. 95 (3): 217–26, quiz 226, 258. doi:10.1016/S1081-1206(10)61217-3. PMID 16200811.
- ↑ 30.0 30.1 30.2 30.3 Ring, J; Behrendt, H; de Weck, A (2010). "History and classification of anaphylaxis" (PDF). Chemical immunology and allergy. 95: 1–11. doi:10.1159/000315934. PMID 20519878.
- ↑ แอนาฟิแล็กซิส, ผู้แต่ง: Stephen F Kemp, MD, FACP; หัวหน้าบรรณาธิการ: Michael A Kaliner, MD;http://emedicine.medscape.com/article/135065-overview#showall
- ↑ 32.0 32.1 Da Broi, U; Moreschi, C (30 January 2011). "Post-mortem diagnosis of anaphylaxis: A difficult task in forensic medicine". Forensic Science International. 204 (1–3): 1–5. doi:10.1016/j.forsciint.2010.04.039. PMID 20684869.
- ↑ "Emergency treatment of anaphylactic reactions – Guidelines for healthcare providers" (PDF). Resuscitation Council (UK). January 2008. สืบค้นเมื่อ 2008-04-22.
- ↑ Simons, KJ; Simons, FE (August 2010). "Epinephrine and its use in anaphylaxis: current issues". Current opinion in allergy and clinical immunology. 10 (4): 354–61. doi:10.1097/ACI.0b013e32833bc670. PMID 20543673.
- ↑ Mueller, UR (August 2007). "Cardiovascular disease and anaphylaxis". Current opinion in allergy and clinical immunology. 7 (4): 337–41. doi:10.1097/ACI.0b013e328259c328. PMID 17620826.
- ↑ Sicherer SH, Simons FE, Section on Allergy and Immunology, American Academy of Pediatrics (March 2007). "Self-injectable epinephrine for first-aid management of anaphylaxis". Pediatrics. 119 (3): 638–46. doi:10.1542/peds.2006-3689. PMID 17332221.
- ↑ Sheikh A, Ten Broek V, Brown SG, Simons FE (August 2007). "H1-antihistamines for the treatment of anaphylaxis: Cochrane systematic review". Allergy. 62 (8): 830–7. doi:10.1111/j.1398-9995.2007.01435.x. PMID 17620060.
- ↑ 38.0 38.1 Martelli A, Ghiglioni D, Sarratud T, Calcinai E, Veehof S, Terracciano L, Fiocchi A (August 2008). "Anaphylaxis in the emergency department: a paediatric perspective". Current opinion in allergy and clinical immunology. 8 (4): 321–9. doi:10.1097/ACI.0b013e328307a067. PMID 18596589.
- ↑ Harris, Jeffrey; Weisman, Micheal S., บ.ก. (2007). Head and neck manifestations of systemic disease. London: Informa Healthcare. p. 325. ISBN 978-0-8493-4050-5.
- ↑ Mariana C. Castells, บ.ก. (2010). Anaphylaxis and hypersensitivity reactions. New York: Humana Press. p. 223. ISBN 978-1-60327-950-5.
- ↑ Koplin, JJ; Martin, PE; Allen, KJ (October 2011). "An update on epidemiology of anaphylaxis in children and adults". Current opinion in allergy and clinical immunology. 11 (5): 492–6. doi:10.1097/ACI.0b013e32834a41a1. PMID 21760501.
- ↑ Demain, JG; Minaei, AA; Tracy, JM (August 2010). "Anaphylaxis and insect allergy". Current opinion in allergy and clinical immunology. 10 (4): 318–22. doi:10.1097/ACI.0b013e32833a6c72. PMID 20543675.
- ↑ "anaphylaxis". merriam-webster.com. สืบค้นเมื่อ 2009-11-21.
- ↑ Vichyanond, P (September 2011). "Omalizumab in allergic diseases, a recent review". Asian Pacific journal of allergy and immunology / launched by the Allergy and Immunology Society of Thailand. 29 (3): 209–19. PMID 22053590.
แหล่งข้อมูลอื่น
[แก้]- แอนาฟิแล็กซิส ที่เว็บไซต์ Curlie
- National Institute for Health and Clinical Excellence. Clinical guideline 134: Anaphylaxis: assessment to confirm an anaphylactic episode and the decision to refer after emergency treatment for a suspected anaphylactic episode. London, 2011. and Anaphylaxis pathway
- "Anaphylaxis". MedlinePlus. U.S. National Library of Medicine.

