ภูมิแพ้อาหาร
| ภูมิแพ้อาหาร (Food allergy) | |
|---|---|
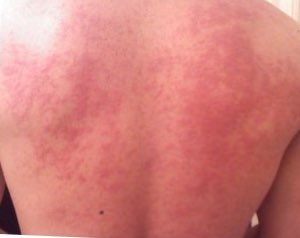 | |
| ภาพผู้ป่วยมีลมพิษขึ้นที่หลัง ผื่นลมพิษเป็นอาการของภูมิแพ้อาหารที่พบได้บ่อย | |
| สาขาวิชา | Emergency medicine |
| อาการ | Itchiness, swelling of the tongue, vomiting, diarrhea, hives, trouble breathing, low blood pressure[1] |
| การตั้งต้น | Minutes to several hours of exposure[1] |
| ระยะดำเนินโรค | Long term, some may resolve[2] |
| สาเหตุ | Immune response to food[1] |
| ปัจจัยเสี่ยง | Family history, vitamin D deficiency, obesity, high levels of cleanliness[1][2] |
| วิธีวินิจฉัย | Based on a medical history, elimination diet, skin prick test, oral food challenge[1][2] |
| โรคอื่นที่คล้ายกัน | Food intolerance, celiac disease, food poisoning[1] |
| การป้องกัน | Early exposure to potential allergens[2][3] |
| การรักษา | Avoiding the food in question, having a plan if exposure occurs, medical alert jewelry[1][2] |
| ยา | Adrenaline (epinephrine)[1] |
| ความชุก | ~6% (developed world)[1][2] |
ภูมิแพ้อาหารเป็นการตอบสนองทางภูมิคุ้มกันผิดปกติต่ออาหาร อาการและอาการแสดงมีได้ตั้งแต่เล็กน้อยถึงรุนแรง อาจมีคัน ลิ้นบวม อาเจียน อาการท้องร่วง ลมพิษ หายใจลำบากหรือความดันเลือดต่ำ ตรงแบบเกิดไม่กี่นาทีถึงหลายชั่วโมงหลังสัมผัส เมื่ออาการรุนแรง เรียก แอนาฟิแล็กซิส ความไม่ทนอาหารและอาหารเป็นพิษเป็นอีกภาวะต่างหาก[1]
อาาหรทั่วไปที่ทำให้เกิดภูมิแพ้อาหารมีนมวัว ถั่วลิสง ไข่ หอย ผลเปลือกแข็งเมล็ดเดียว (nut) ข้าวสาลี ข้าวเจ้าและผลไม้[1][2][4] พบภูมิแพ้ชนิดใดบ่อยที่สุดขึ้นอยู่กับประเทศ[1] ปัจจัยเสี่ยงมีประวัติภูมิแพ้ในครอบครัว การขาดวิตามินดี โรคอ้วนและระดับความสะอาดสูง[1][2] ภูมิแพ้เกิดเมื่ออิมมูโนโกลบูลินอี (IgE) ซึ่งเป็นส่วนหนึ่งของระบบภูมิคุ้มกันของร่างกาย เกาะกับโมเลกุลอาหาร ปกติโปรตีนในอาหารที่เป็นปัญหา[2] เหตุนี้กระตุ้นการหลั่งสารเคมีอักเสบ เช่น ฮิสตามีน[1] การวินิจฉัยปกติอาศัยประวัติการแพทย์ การเลี่ยงอาหารที่สงสัย (elimination diet) การทดสอบแทงผิวหนัง (skin prick test) การทดสอบเลือดหาแอนติบอดี IgE ที่จำเพาะกับอาหาร หรือการกระตุ้นให้ปรากฏโดยอาหารทางปาก (oral food challenge)[1][2]
การสัมผัสสารที่อาจก่อภูมิแพ้ในช่วงต้นของชีวิตอาจช่วยป้องกัน การรักษามีการเลี่ยงอาหารที่ทำให้เกิดอาหารและมีแผนหากเกิดการสัมผัสเป็นหลัก[2] แผนดังกล่าวอาจรวมการให้อะดรีนาลิน (อีพิเนฟริน และการสวมเครื่องเพชรพลอยเตือนทางการแพทย์)[1] ประโยชน์ของการรักษาด้วยการก่อภูมิคุ้มกันสารก่อภูมิแพ้ (allergen immunotherapy) สำหรับภูมิแพ้อาหารยังไม่ชัดเจน และในปี 2558 ยังไม่แนะนำ[5] ภูมิแพ้อาหารบางชนิดหายไปเมื่ออายุมากขึ้น ซึ่งรวมภูมิแพ้นม ไข่และถั่วเหลือง ส่วนภูมิแพ้บางชนิด เช่น ภูมิแพ้ผลเปลือกแข็งเมล็ดเดียวและหอยตรงแบบไม่หาย[2]
ในประเทศพัฒนาแล้ว ประชากร 4% ถึง 8% มีภูมิแพ้อาหารอย่างน้อยหนึ่งชนิด[1][2] พบในเด็กบ่อยกว่าผู้ใหญ่และดูมีความถี่เพิ่มขึ้น เด็กชายปรากฏว่าพบบ่อยว่าเด็กหญิง[2] ภูมิแพ้บางชนิดมักพบในอายุน้อย ส่วนภูมิแพ้บางชนิดตรงแบบเกิดในอายุมาก[1] ในประเทศพัฒนาแล้ว ประชากรสัดส่วนใหญ่เชื่อว่าตนมีภูมิแพ้อาหารทั้งที่ความจริงไม่มี[6][7][8]
อ้างอิง[แก้]
- ↑ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 1.15 1.16 1.17 National Institute of Allergy and Infectious Diseases (July 2012). "Food Allergy An Overview" (pdf).
- ↑ 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.07 2.08 2.09 2.10 2.11 2.12 2.13 Sicherer, SH.; Sampson, HA. (Feb 2014). "Food allergy: Epidemiology, pathogenesis, diagnosis, and treatment". J Allergy Clin Immunol. 133 (2): 291–307, quiz 308. doi:10.1016/j.jaci.2013.11.020. PMID 24388012.
- ↑ อ้างอิงผิดพลาด: ป้ายระบุ
<ref>ไม่ถูกต้อง ไม่มีการกำหนดข้อความสำหรับอ้างอิงชื่อIe2016 - ↑ Nowak-Węgrzyn, A; Katz, Y; Mehr, SS; Koletzko, S (May 2015). "Non-IgE-mediated gastrointestinal food allergy". The Journal of allergy and clinical immunology. 135 (5): 1114–24. doi:10.1016/j.jaci.2015.03.025. PMID 25956013.
- ↑ "Allergen Immunotherapy". April 22, 2015. สืบค้นเมื่อ 15 June 2015.
- ↑ "Making sense of allergies" (PDF). Sense About Science. p. 1. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2015-06-18. สืบค้นเมื่อ 7 June 2015.
- ↑ Coon, ER.; Quinonez, RA.; Moyer, VA.; Schroeder, AR. (Nov 2014). "Overdiagnosis: how our compulsion for diagnosis may be harming children". Pediatrics. 134 (5): 1013–23. doi:10.1542/peds.2014-1778. PMID 25287462.
- ↑ Ferreira, CT.; Seidman, E. "Food allergy: a practical update from the gastroenterological viewpoint". J Pediatr (Rio J). 83 (1): 7–20. doi:10.2223/JPED.1587. PMID 17279290.
แหล่งข้อมูลอื่น[แก้]
| การจำแนกโรค | |
|---|---|
| ทรัพยากรภายนอก |
