กล้ามเนื้อหัวใจตายเหตุขาดเลือด
| กล้ามเนื้อหัวใจตายเหตุขาดเลือด | |
|---|---|
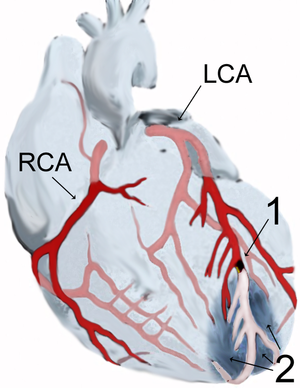 | |
| แผนภาพแสดงการไหลเวียนโลหิตสู่หัวใจโดยหลอดเลือดหลักสองเส้น คือ หลอดเลือดหัวใจซ้ายและขวา (ชี้แสดงเป็น LCA และ RCA) เกิดกล้ามเนื้อหัวใจตายเหตุขาดเลือด (2) โดยมีการอุดกั้นแขนงหนึ่งของหลอดเลือดหัวใจซ้าย (1) | |
| สาขาวิชา | หทัยวิทยา |
| อาการ | เจ็บอก, การหายใจลำบาก, คลื่นไส้, รู้สึกหน้ามืด, เหงื่อออกท่วม, รู้สึกล้า[1] |
| ภาวะแทรกซ้อน | ภาวะหัวใจล้มเหลว, ภาวะหัวใจเสียจังหวะ, ช็อกเหตุหัวใจ, หัวใจหยุด[2][3] |
| สาเหตุ | มักเป็นโรคหลอดเลือดหัวใจ[2] |
| ปัจจัยเสี่ยง | ความดันโลหิตสูง, การสูบบุหรี่, โรคเบาหวาน, การไม่ออกกำลังกาย, โรคอ้วน, ภาวะคอเลสเทอรอลสูงในเลือด[4][5] |
| วิธีวินิจฉัย | การบันทึกคลื่นไฟฟ้าหัวใจ (ECG), การทดสอบเลือด, การบันทึกภาพรังสีหลอดเลือดหัวใจ[6] |
| การรักษา | การถ่างขยายหลอดเลือดหัวใจทางผิวหนัง, การสลายลิ่มเลือด[7] |
| ยา | แอสไพริน, ไนโตรกลีเซอริน, เฮปาริน[7][8] |
| พยากรณ์โรค | STEMI โอกาสเสียชีวิต 10% (ประเทศพัฒนาแล้ว)[7] |
| ความชุก | 15.9 ล้านครั้ง (2558)[9] |
กล้ามเนื้อหัวใจตายเหตุขาดเลือด (อังกฤษ: myocardial infarction; MI) หรือรู้จักกันว่า อาการหัวใจล้ม (heart attack) เกิดเมื่อเลือดไหลสู่ส่วนใดส่วนหนึ่งของหัวใจลดลงหรือหยุดไหล ทำให้เกิดความเสียหายต่อกล้ามเนื้อหัวใจ อาการที่พบมากที่สุด คือ เจ็บอกหรือแน่นหน้าอกซึ่งอาจร้าวไปไหล่ แขน หลัง คอหรือกราม บ่อยครั้งเจ็บบริเวณกลางอกหรืออกด้านซ้ายและกินเวลาไม่ใช่เพียงไม่กี่นาที อาการแน่นหน้าอกบางทีอาจรู้สึกคล้ายอาการแสบร้อนกลางอก อาการอื่น ได้แก่ การหายใจลำบาก คลื่นไส้ รู้สึกหมดสติ เหงื่อแตก หรือรู้สึกล้า ผู้ป่วยประมาณ 30% มีอาการไม่ตรงแบบ หญิงมักมีอาการไม่ตรงแบบมากกว่าชาย ในผู้ป่วยอายุกว่า 75 ปีขึ้นไป ประมาณ 5% เคยมี MI โดยไม่มีหรือมีประวัติอาการเพียงเล็กน้อย MI ครั้งหนึ่งอาจทำให้เกิดภาวะหัวใจล้มเหลว ภาวะหัวใจเสียจังหวะ ช็อกเหตุหัวใจ หรือหัวใจหยุด
MI ส่วนใหญ่เกิดจากโรคหลอดเลือดหัวใจ ปัจจัยเสี่ยง ได้แก่ ความดันโลหิตสูง สูบบุหรี่ เบาหวาน ไม่ออกกำลังกาย โรคอ้วน ภาวะคอเลสเทอรอลสูงในเลือด กินอาหารเลวและบริโภคแอลกอฮอล์มากเกินเป็นต้น กลไกพื้นเดิมของ MI ปกติเกิดจากการแตกของแผ่นโรคท่อเลือดแดงและหลอดเลือดแดงแข็ง (atherosclerotic plaque) ทำให้เกิดการอุดกั้นสมบูรณ์หลอดเลือดหัวใจ MI ที่เกิดจากการบีบเกร็งของหลอดเลือดหัวใจซึ่งอาจเกิดได้จากโคเคน ความเครียดทางอารมณ์อย่างสำคัญ และความเย็นจัด เป็นต้น นั้นพบน้อย มีการทดสอบจำนวนหนึ่งเป็นประโยชน์ช่วยวินิจฉัยรวมทั้งภาพคลื่นไฟฟ้าหัวใจ การทดสอบเลือด และการบันทึกภาพรังสีหลอดเลือดหัวใจ ECG ซึ่งเป็นบันทึกกัมมันตภาพไฟฟ้าของหัวใจ อาจยืนยัน MI ชนิด ST ยก (STEMI) หากมีการยกของ ST การทดสอบที่ใช้ทั่วไปมีทั้งโทรโปนินและครีเอตีนไคเนสเอ็มบีที่ใช้น้อยกว่า
การรักษา MI นั้นสำคัญที่เวลา แอสไพรินเป็นการรักษาทันที่เหมาะสมสำหรับผู้ที่สงสัยเป็น MI อาจใช้ไนโตรกลีเซอรีนหรือโอปิออยด์เพื่อช่วยระงับอาการเจ็บอก ทว่า ยาทั้งสองไม่ได้เพิ่มผลลัพธ์โดยรวมของการรักษา การให้ออกซิเจนเสริมอาจให้ในผู้ป่วยระดับออกซิเจนต่ำหรือหายใจกระชั้น ในผู้ป่วย STEMI การรักษาเป็นไปเพื่อพยายามฟื้นฟูการไหลเวียนโลหิตสู่หัวใจ และอาจรวมถึงการถ่างขยายหลอดเลือดหัวใจ (percutaneous coronary intervention, PCI) ซึ่งมีการผลักหลอดเลือดแดงให้เปิดออกและอาจถ่ายขยาย หรือการสลายลิ่มเลือด ซึ่งมีการใช้ยาเพื่อขจัดบริเวณที่เกิดการอุดกั้น ผู้มีกล้ามเนื้อหัวใจตายเหตุขาดเลือดแบบไม่มี ST ยก (NSTEMI) มักรักษาด้วยยาละลายลิ่มเลือดเฮปาริน และการใช้ PCI อีกครั้งในผู้ป่วยความเสี่ยงสูง ในผู้ป่วยที่มีการอุดกั้นของหลอดเลือดหัวใจหลายเส้นและโรคเบาหวาน อาจแนะนำการผ่าตัดทางเลี่ยงหลอดเลือดหัวใจแทนศัลยกรรมตกแต่งหลอดเลือด หลังเป็น MI ตรงแบบแนะนำการปรับเปลี่ยนวิถีชีวิต ร่วมกับการรักษาระยะยาวด้วยแอสไพริน เบตาบล็อกเกอร์ และสแตติน
เกิดกล้ามเนื้อหัวใจตายเหตุขาดเลือดทั่วโลกประมาณ 15.9 ล้านครั้งในปี 2558 กว่า 3 ล้านคนมี MI ชนิด ST ยก และกว่า 4 ล้านคนเป็น NSTEMI สำหรับ STEMI เกิดในชายมากกว่าหญิงสองเท่า มีผู้ป่วย MI ประมาณหนึ่งล้านคนทุกปีในสหรัฐ ในประเทศพัฒนาแล้ว โอกาสเสียชีวิตในผู้ป่วย STEMI อยู่ประมาณ 10% อัตรา MI สำหรับอายุต่าง ๆ ลดลงทั่วโลกระหว่างปี 2533 ถึง 2553 ในปี 2554 MI เป็นภาวะที่มีราคาแพงที่สุดห้าอันดับแรกระหว่างการให้เข้าโรงพยาบาลผู้ป่วยในในสหรัฐ โดยมีมูลค่าประมาณ 11,500 ล้านดอลลาร์สหรัฐสำหรับการรักษาในโรงพยาบาล 612,000 ครั้ง
อาการ
[แก้]อาการของกล้ามเนื้อหัวใจตายเฉียบพลันที่พบบ่อยได้แก่เจ็บหน้าอกกะทันหัน ซึ่งมักร้าวไปยังแขนซ้ายหรือด้านซ้ายของคอ อาการหายใจลำบาก คลื่นไส้ อาเจียน ใจสั่น เหงื่อออก และวิตกกังวลที่มักอธิบายว่ารู้สึกเหมือนเคราะห์ร้ายใกล้เข้ามา อาการเหล่านี้พบในผู้หญิงน้อยกว่าในผู้ชาย ซึ่งมักพบอาการหายใจลำบาก อ่อนแรง รู้สึกอาหารไม่ย่อย และเหนื่อยล้า[10] ราว 1 ใน 4 ของผู้ป่วยกล้ามเนื้อหัวใจตายจะไม่มีอาการ คือไม่มีอาการปวดเค้นหน้าอกหรืออาการอื่นเลย นอกจากนี้ งานวิจัยส่วนหนึ่งได้รายงานว่า ในบรรดาผู้ป่วยโรคกล้ามเนื้อหัวใจตายเหตุขาดเลือด ผู้ที่มีอายุมากและผู้ป่วยโรคเบาหวานอาจแสดงอาการเจ็บหน้าอกน้อยกว่าผู้ที่อายุน้อยหรือผู้ที่ไม่ได้ป่วยเป็นโรคเบาหวาน[11]
การวินิจฉัย
[แก้]ผู้ป่วยที่สงสัยจะได้รับการตรวจคลื่นไฟฟ้าหัวใจ (ECG) การถ่ายภาพเอกซเรย์ทรวงอก และการตรวจเลือดเพื่อดูความเสียหายของกล้ามเนื้อหัวใจ
การตรวจคลื่นไฟฟ้าหัวใจ
[แก้]การตรวจคลื่นไฟฟ้าหัวใจจะช่วยให้แพทย์แยกระหว่าง ST elevation MI (STEMI) และ non-ST elevation MI (non-STEMI หรือ NSTEMI) ซึ่งจะมีความแตกต่างกันในด้านวิธีการรักษา
- STEMI เป็นภาวะหัวใจขาดเลือดเฉียบพลันที่พบการยกตัว (elevation) อย่างผิดปกติของช่วง ST (ST segment) ในคลื่นไฟฟ้าหัวใจ ซึ่งมักแสดงถึงการอุดตันของหลอดเลือดโคโรนารีเส้นสำคัญ ทำให้เกิดภาวะขาดเลือดของกล้ามเนื้อหัวใจส่วนหนึ่งตลอดความหนาของผนังกล้ามเนื้อ (transmural infarction หรือ full-thickness infarction)
- NSTEMI เป็นภาวะหัวใจขาดเลือดเฉียบพลันที่ไม่พบการยกตัวของช่วง ST แต่มักพบการลดตัวของช่วง ST (ST segment depression) และอาจพบคลื่น T หัวกลับ (T wave inversion) NSTEMI บ่งบอกถึงการอุดตันของหลอดเลือดโคโรนารีย่อย หรือการอุดตันบางส่วนหรือการตีบลงของหลอดเลือดโคโรนารีใหญ่ กรณีนี้กล้ามเนื้อหัวใจจะขาดเลือดเพียงส่วนหนึ่งของความหนาของผนังกล้ามเนื้อ
การตรวจเลือด
[แก้]นอกจากการตรวจคลื่นไฟฟ้าหัวใจแล้ว การวินิจฉัยภาวะหัวใจขาดเลือดจะใช้การตรวจเลือดเพื่อตรวจหาสารที่บ่งชี้ถึงความเสียหายของเซลล์กล้ามเนื้อหัวใจ (cardiomyocyte) สารพวกนี้เรียกว่า ไบโอมาร์กเกอร์ของหัวใจ (cardiac biomarker) ปัจจุบัน ตัวชี้วัดความเสียหายของกล้ามเนื้อหัวใจที่ใช้บ่อยคือระดับโปรตีนโทรโปนิน (troponin) T และ I รวมถึงสัดส่วนครีเอตินไคเนส-เอ็มบี (creatine kinase-MB; CK-MB) ในเลือด
โทรโปรนินเป็นโปรตีนที่มีความจำเพาะสูงแต่เซลล์กล้ามเนื้อหัวใจ การตรวจพบระดับโทรโปนินที่สูงขึ้นกว่าปกติจึงมักตีความได้ว่ากล้ามเนื้อหัวใจนั้นเกิดความเสียหายและได้ปล่อยโปรตีนโทรโปนินเข้าสู่กระแสเลือด อย่างไรก็ตาม ความเสียหายของกล้ามเนื้อหัวใจนั้นไม่จำเป็นต้องเกิดจากการขาดเลือด (MI) เสมอไป อาการใดๆ ที่ทำอันตรายต่อกล้ามเนื้อหัวใจก็ย่อมทำให้ระดับของโทรโปนินสูงขึ้นได้เช่นกัน อาทิ ภาวะไตวาย (renal failure)[12] ภาวะหัวใจวาย (heart failure) หรือการอักเสบของกล้ามเนื้อหัวใจ (myocarditis) ด้วยเหตุนี้การวินิจฉัยภาวะหัวใจขาดเลือดจึงต้องทำร่วมกับการซักประวัติผู้ป่วยและการตรวจคลื่นไฟฟ้าหัวใจด้วย เพื่อให้ได้ผลสรุปที่ชัดเจนยิ่งขึ้น
การรักษา
[แก้]การรักษาผู้ป่วยที่สงสัยกล้ามเนื้อหัวใจตายเฉียบพลันได้แก่การให้ออกซิเจน แอสไพริน และไนโตรกลีเซอรีนชนิดอมใต้ลิ้น หากจำเป็นต้องใช้ยาระงับปวดเพิ่มมักพิจารณาให้มอร์ฟีน ซัลเฟต[13] การทบทวนวรรณกรรมในปี ค.ศ. 2009 เกี่ยวกับการให้ออกซิเจนอัตราการไหลสูงเพื่อรักษากล้ามเนื้อหัวใจตายพบว่าการให้ออกซิเจนอัตราการไหลสูงเพิ่มอัตราเสียชีวิตและขนาดของกล้ามเนื้อหัวใจที่ตาย ทำให้เกิดข้อสงสัยถึงการแนะนำให้ใช้ออกซิเจนในการรักษาเป็นกิจวัตร[14] ผู้ป่วย STEMI ส่วนใหญ่รักษาได้ด้วยยาสลายลิ่มเลือดหรือการขยายหลอดเลือดโคโรนารีทางผิวหนัง (Percutaneous coronary intervention; PCI) ส่วนผู้ป่วย NSTEMI รักษาด้วยยาแม้ว่ามักจะทำ PCI ในระหว่างผู้ป่วยพักในโรงพยาบาล ในผู้ป่วยที่มีการอุดกั้นหลอดเลือดโคโรนารีหลายตำแหน่งและผู้ป่วยที่เสถียรหรือในผู้ป่วยฉุกเฉินน้อยรายอาจพิจารณาทำการผ่าตัดทางเลี่ยงหลอดเลือดโคโรนารีหรือที่เรียกกันว่า การผ่าตัดบายพาส
กล้ามเนื้อหัวใจตายนับเป็นสาเหตุการเสียชีวิตอันดับต้น ๆ ของทั้งผู้ชายและผู้หญิงทั่วโลก[15] โดยปัจจัยเสี่ยงที่สำคัญคือโรคหัวใจและหลอดเลือดที่เคยเป็นมาก่อน, อายุมาก, การสูบบุหรี่, ไขมันชนิดไตรกลีเซอไรด์และไลโปโปรตีนชนิดความหนาแน่นต่ำ (low-density lipoprotein; LDL) ในเลือดสูง และมีระดับ ไลโปโปรตีนชนิดความหนาแน่นสูง (high-density lipoprotein; HDL) ในเลือดต่ำ, เบาหวาน, ความดันโลหิตสูง, โรคอ้วน, โรคไตเรื้อรัง, หัวใจล้มเหลว, การดื่มสุรามากเกิน, การใช้สารเสพติดบางชนิด เช่น โคเคนและเมทแอมเฟตามีน และระดับความเครียดเรื้อรัง[16][17]
พยากรณ์โรค
[แก้]พยากรณ์โรคของ MI อาจแตกต่างกันได้มากในผู้ป่วยแต่ละคน ขึ้นอยู่กับสภาพร่างกายของผู้ป่วย ตำแหน่งและขนาดของกล้ามเนื้อหัวใจที่ขาดเลือด และการรักษา ในสหรัฐอเมริกาช่วง ค.ศ. 2005-2008 มีการเก็บข้อมูลพบว่ามัธยฐานการเสียชีวิตที่ 30 วัน ของผู้ป่วย MI อยู่ที่ 16.6% (10.9-24.9) การนำค่าต่าง ๆ ที่ตรวจได้ในห้องฉุกเฉินมาประเมินจะทำให้สามารถแบ่งผู้ป่วยออกเป็นกลุ่มๆ ตามความเสี่ยงของการเกิดผลไม่พึงประสงค์หลังการรักษาได้ งานวิจัยชิ้นหนึ่งพบว่าผู้ป่วยชนิดความเสี่ยงต่ำ 0.4% เสียชีวิตที่ 90 วัน หลังได้รับการรักษา ในขณะที่ผู้ป่วยความเสี่ยงสูงเสียชีวิต 21.1%
อ้างอิง
[แก้]- ↑ "What Are the Signs and Symptoms of Coronary Heart Disease?". www.nhlbi.nih.gov. September 29, 2014. เก็บจากแหล่งเดิมเมื่อ 24 February 2015. สืบค้นเมื่อ 23 February 2015.
- ↑ 2.0 2.1 "What Is a Heart Attack?". www.nhlbi.nih.gov. December 17, 2013. เก็บจากแหล่งเดิมเมื่อ 19 February 2015. สืบค้นเมื่อ 24 February 2015.
- ↑ "Heart Attack or Sudden Cardiac Arrest: How Are They Different?". www.heart.org. Jul 30, 2014. เก็บจากแหล่งเดิมเมื่อ 24 February 2015. สืบค้นเมื่อ 24 February 2015.
- ↑ Mehta PK, Wei J, Wenger NK (February 2015). "Ischemic heart disease in women: a focus on risk factors". Trends in Cardiovascular Medicine. 25 (2): 140–51. doi:10.1016/j.tcm.2014.10.005. PMC 4336825. PMID 25453985.
- ↑ Mendis, Shanthi; Puska,, Pekka; Norrving, Bo (2011). Global atlas on cardiovascular disease prevention and control (PDF) (1st ed.). Geneva: World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization. pp. 3–18. ISBN 978-92-4-156437-3. เก็บ (PDF)จากแหล่งเดิมเมื่อ 2014-08-17.
{{cite book}}: CS1 maint: extra punctuation (ลิงก์) - ↑ "How Is a Heart Attack Diagnosed?". www.nhlbi.nih.gov. December 17, 2013. เก็บจากแหล่งเดิมเมื่อ 24 February 2015. สืบค้นเมื่อ 24 February 2015.
- ↑ 7.0 7.1 7.2 Steg PG, James SK, Atar D, Badano LP, Blömstrom-Lundqvist C, Borger MA, Di Mario C, Dickstein K, Ducrocq G, Fernandez-Aviles F, Gershlick AH, Giannuzzi P, Halvorsen S, Huber K, Juni P, Kastrati A, Knuuti J, Lenzen MJ, Mahaffey KW, Valgimigli M, van 't Hof A, Widimsky P, Zahger D (October 2012). "ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation". European Heart Journal. 33 (20): 2569–619. doi:10.1093/eurheartj/ehs215. PMID 22922416.
- ↑ O'Connor RE, Brady W, Brooks SC, Diercks D, Egan J, Ghaemmaghami C, Menon V, O'Neil BJ, Travers AH, Yannopoulos D (November 2010). "Part 10: acute coronary syndromes: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care". Circulation. 122 (18 Suppl 3): S787–817. doi:10.1161/CIRCULATIONAHA.110.971028. PMID 20956226.
- ↑ Vos T; Allen C; Arora M; Barber RM; Bhutta ZA; Brown A; และคณะ (GBD 2015 Disease Injury Incidence Prevalence Collaborators) (October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ↑ Kosuge, M; Kimura K; Ishikawa T; และคณะ (March 2006). "Differences between men and women in terms of clinical features of ST-segment elevation acute myocardial infarction". Circulation Journal. 70 (3): 222–226. doi:10.1253/circj.70.222. PMID 16501283. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2009-01-13. สืบค้นเมื่อ 2008-05-31.
- ↑ https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2247416/
- ↑ http://circ.ahajournals.org/content/112/20/3036
- ↑ Erhardt L, Herlitz J, Bossaert L; และคณะ (2002). "Task force on the management of chest pain" (PDF). Eur. Heart J. 23 (15): 1153–76. doi:10.1053/euhj.2002.3194. PMID 12206127.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ "Routine use of oxygen in the treatment of myocardial infarction: systematic review -- Wijesinghe et al. 95 (3) : 198 -- Heart".
- ↑ Robert Beaglehole; และคณะ (2004). The World Health Report 2004 - Changing History (PDF). World Health Organization. pp. 120–4. ISBN 92-4-156265-X.
- ↑ Bax L, Algra A, Mali WP, Edlinger M, Beutler JJ, van der Graaf Y (2008). "Renal function as a risk indicator for cardiovascular events in 3216 patients with manifest arterial disease". Atherosclerosis. 200 (1): 184. doi:10.1016/j.atherosclerosis.2007.12.006. PMID 18241872.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Pearte CA, Furberg CD, O'Meara ES; และคณะ (2006). "Characteristics and baseline clinical predictors of future fatal versus nonfatal coronary heart disease events in older adults: the Cardiovascular Health Study". Circulation. 113 (18): 2177–85. doi:10.1161/CIRCULATIONAHA.105.610352. PMID 16651468.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์)
