กลุ่มอาการโชเกรน
| กลุ่มอาการโชเกรน | |
|---|---|
| ชื่ออื่น | Sjögren's syndrome, sicca syndrome |
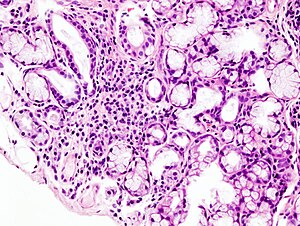 | |
| ภาพจากกล้องจุลทรรศน์แสดงการแทรกซึมของลิมฟอยด์เฉพาะจุดในต่อมน้ำลายน้อย ซึ่งเกี่ยวข้องกับกลุ่มอาการโชเกรน | |
| การออกเสียง |
|
| สาขาวิชา | วิทยาภูมิคุ้มกัน, วิทยารูมาติก |
| อาการ | ปากแห้ง, ตาแห้ง, ภาวะแห้งในอวัยวะอื่น[2] |
| ภาวะแทรกซ้อน | มะเร็งต่อมน้ำเหลือง[2] |
| การตั้งต้น | วัยกลางคน[2][3] |
| ระยะดำเนินโรค | ระยะยาว[4] |
| สาเหตุ | โรคภูมิต้านตนเอง (ไม่ทราบสาเหตุ)[4] |
| วิธีวินิจฉัย | การตัดเนื้อออกตรวจ, การตรวจเลือด[2] |
| โรคอื่นที่คล้ายกัน | ผลเคียงข้างจากยา, ความวิตกกังวล, โรคซาร์คอยด์, โรคแอมิลอยด์[5] |
| การรักษา | น้ำตาเทียม, ยาแก้อักเสบ, การผ่าตัด[4] |
| พยากรณ์โรค | การคาดหมายคงชีพปกติ[6] |
| ความชุก | ~0.7%[7] |
กลุ่มอาการโชเกรน (อังกฤษ: Sjögren syndrome, Sjögren's syndrome; ย่อ SjS, SS) เป็นโรคภูมิต้านตนเองระยะยาวที่ส่งผลต่ออวัยวะผลิตของเหลวในร่างกายอย่างต่อมน้ำตาและต่อมน้ำลาย[4] กลุ่มอาการโชเกรนยังส่งผลกระทบร้ายแรงต่ออวัยวะอื่น เช่น ปอด ไตและระบบประสาท[8] อาการหลัก ได้แก่ ปากแห้ง ตาแห้ง[2] เจ็บปวดและล้า[9] อาการอื่นรวมถึงผิวแห้ง ช่องคลอดแห้ง ไอเรื้อรัง ชาที่แขนและขา รู้สึกเหนื่อย ปวดกล้ามเนื้อและข้อ และต่อมไทรอยด์ทำงานผิดปกติ[4] ผู้ป่วยกลุ่มอาการโชเกรนมีความเสี่ยงเป็นมะเร็งต่อมน้ำเหลืองมากขึ้น 15%[2][7]
ยังไม่ทราบสาเหตุแน่ชัดของกลุ่มอาการโชเกรน แต่คาดว่าเป็นกรรมพันธุ์ร่วมกับสิ่งกระตุ้นทางสิ่งแวดล้อมอย่างการติดเชื้อไวรัสและแบคทีเรีย[4] กลุ่มอาการโชเกรนสามารถเกิดเองโดยไม่เกี่ยวข้องกับปัญหาสุขภาพอื่น (กลุ่มอาการโชเกรนปฐมภูมิ) หรือเป็นผลจากโรคเนื้อเยื่อเกี่ยวพัน (กลุ่มอาการโชเกรนทุติยภูมิ)[3] กลุ่มอาการโชเกรนอาจเกี่ยวข้องกับโรคภูมิต้านตนเองอื่น ๆ เช่น ข้ออักเสบรูมาตอยด์ (RA) ลูปัส อีริทีมาโตซัส ทั่วร่าง (SLE) และโรคหนังแข็งทั่วร่าง การวินิจฉัยใช้การเก็บตัวอย่างต่อมน้ำลายเพื่อหาลิมโฟไซต์และการตรวจเลือดเพื่อหาสารภูมิต้านทาน[2]
แม้กลุ่มอาการโชเกรนจะเป็นหนึ่งในโรคภูมิต้านตนเองที่พบได้ทั่วไป แต่ยังไม่มีการตรวจวินิจฉัยโรคแบบไม่ล่วงล้ำที่เฉพาะเจาะจง การรักษาเป็นการจัดการกับอาการผู้ป่วย[4] เช่น การใช้น้ำตาเทียมหรือผ่าตัดอุดท่อน้ำตาเพื่อลดการอักเสบจากตาแห้ง[4] การเคี้ยวหมากฝรั่ง (โดยเฉพาะชนิดไม่มีน้ำตาล) การจิบน้ำหรือใช้สารทดแทนน้ำลายในการบรรเทาอาการปากแห้ง[4] อาจมีการหยุดใช้สารต้านฮิสตามีนซึ่งก่อให้เกิดภาวะแห้ง[4]
เฮนริก โชเกรน จักษุแพทย์ชาวสวีเดนอธิบายโรคนี้ในปี ค.ศ. 1933 อย่างไรก็ตามยัน มิคุลิช-ราเดกคี ศัลยแพทย์ชาวเยอรมัน–โปแลนด์บรรยายถึงอาการผู้ป่วยก่อนหน้านี้ในปี ค.ศ. 1892[10][11] ประชากรประมาณ 0.2–1.2% ป่วยเป็นกลุ่มอาการโชเกรน โดยครึ่งหนึ่งเป็นแบบปฐมภูมิ อีกครึ่งหนึ่งเป็นแบบทุติยภูมิ[7] กลุ่มอาการโชเกรนพบได้ทั่วไปในผู้หญิงมากกว่าผู้ชายประมาณ 10 เท่า[3] อาการมักแสดงในช่วงวัยกลางคน[2][3] ผู้ป่วยกลุ่มอาการโชเกรนมีการคาดหมายคงชีพปกติ[6]
อ้างอิง[แก้]
- ↑ Elsevier, Dorland's Illustrated Medical Dictionary, Elsevier.
- ↑ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 2.7 Brito-Zerón, Pilar; Baldini, Chiara; Bootsma, Hendrika; Bowman, Simon J.; Jonsson, Roland; Mariette, Xavier; Sivils, Kathy; Theander, Elke; Tzioufas, Athanasios; Ramos-Casals, Manuel (7 July 2016). "Sjögren syndrome". Nature Reviews Disease Primers. 2 (1): 16047. doi:10.1038/nrdp.2016.47. hdl:11568/809074. PMID 27383445. S2CID 4049076.
- ↑ 3.0 3.1 3.2 3.3 Ng, Wan-Fai (2016). Sjögren's Syndrome. Oxford University Press. pp. 10–11. ISBN 9780198736950. เก็บจากแหล่งเดิมเมื่อ 15 August 2016.
- ↑ 4.00 4.01 4.02 4.03 4.04 4.05 4.06 4.07 4.08 4.09 "What Is Sjögren's Syndrome? Fast Facts". NIAMS. November 2014. เก็บจากแหล่งเดิมเมื่อ 4 July 2016. สืบค้นเมื่อ 15 July 2016.
- ↑ Ferri, Fred F. (2010). Ferri's differential diagnosis : a practical guide to the differential diagnosis of symptoms, signs, and clinical disorders (2nd ed.). Philadelphia, PA: Elsevier/Mosby. p. Chapter S. ISBN 978-0323076999.
- ↑ 6.0 6.1 Singh, AG; Singh, S; Matteson, EL (March 2016). "Rate, risk factors and causes of mortality in patients with Sjögren's syndrome: a systematic review and meta-analysis of cohort studies". Rheumatology. 55 (3): 450–60. doi:10.1093/rheumatology/kev354. PMC 5009445. PMID 26412810.
- ↑ 7.0 7.1 7.2 John H., Klippel (2008). Primer on the rheumatic diseases (13th ed.). New York, New York: Springer. p. 389. ISBN 9780387685663. เก็บจากแหล่งเดิมเมื่อ 15 August 2016. สืบค้นเมื่อ 15 July 2016.
- ↑ Holdgate, Nicholas; St. Clair, E. Wiliam (17 June 2016). "Recent advances in primary Sjogren's syndrome". F1000Research. 5: 1412. doi:10.12688/f1000research.8352.1. PMC 4916986. PMID 27347394.
- ↑ Cornec, Divi; Devauchelle-Pensec, Valérie; Mariette, Xavier; Jousse-Joulin, Sandrine; Berthelot, Jean-Marie; Perdriger, Aleth; Puéchal, Xavier; Le Guern, Véronique; Sibilia, Jean; Gottenberg, Jacques-Eric; Chiche, Laurent; Hachulla, Eric; Yves Hatron, Pierre; Goeb, Vincent; Hayem, Gilles; Morel, Jacques; Zarnitsky, Charles; Dubost, Jean Jacques; Saliou, Philippe; Pers, Jacques Olivier; Seror, Raphaèle; Saraux, Alain (April 2017). "Severe Health-Related Quality of Life Impairment in Active Primary Sjögren's Syndrome and Patient-Reported Outcomes: Data From a Large Therapeutic Trial". Arthritis Care & Research. 69 (4): 528–535. doi:10.1002/acr.22974. PMID 27390310. S2CID 22904103.
- ↑ Fox R. I. (2005). "Sjögren's syndrome". Lancet. 366 (9482): 321–331. doi:10.1016/s0140-6736(05)66990-5. PMID 16039337. S2CID 16426363.
- ↑ Parke AL, Buchanan WW (1998). "Sjögren's syndrome: History, clinical and pathological features". Inflammopharmacology. 6 (4): 271–87. doi:10.1007/s10787-998-0012-6. PMID 17657625. S2CID 12580734.
