การระบาดทั่วของไข้หวัดใหญ่
การระบาดทั่วของไข้หวัดใหญ่ (อังกฤษ: influenza pandemic) เป็นเหตุการณ์ไวรัสไข้หวัดใหญ่ระบาดทั่วที่กระจายไปทั่วโลกและทำให้ประชากรโลกส่วนใหญ่ติดโรค เมื่อเทียบกับไข้หวัดใหญ่ที่ระบาดตามฤดูกาล เหตุการณ์ระบาดทั่วเช่นนี้จะเกิดอย่างไม่สม่ำเสมอ โดยได้เกิดขึ้น 5 ครั้งใน 140 ปีที่ผ่านมา การระบาดทั่วอาจเป็นเหตุให้คนเสียชีวิตในอัตราสูง ไข้หวัดใหญ่สเปนที่ระบาดทั่วในปี 1918 เป็นเหตุให้คนตายมากที่สุด คือประเมินว่าทำให้คนเสียชีวิตถึง 50-100 ล้านคน ล่าสุดคือ การระบาดของไข้หวัดใหญ่สายพันธุ์ใหม่ 2009 ทำให้คนเสียชีวิตน้อยกว่า 1 ล้านคนและพิจารณาว่า ค่อนข้างเบา
การระบาดทั่วจะเกิดเมื่อมนุษย์ติดไวรัสไข้หวัดใหญ่สายพันธุ์ใหม่จากสัตว์สปีชีส์อื่น ๆ ที่สำคัญ ๆ รวมสุกร ไก่ และเป็ด เพราะภูมิคุ้มกันของมนุษย์ที่มีอยู่ก่อนไร้ผลต่อไวรัสสายพันธุ์ใหม่เหล่านี้ ฉะนั้น โรคจึงระบาดไปได้อย่างรวดเร็วและทำให้คนจำนวนมากติดโรค นกต่าง ๆ อาจติดไวรัสไข้หวัดใหญ่กลุ่ม A จากนกป่า ทำให้นกเลี้ยง (เช่นเป็ดไก่) เกิดโรคระบาด แล้วก่อการระบาดทั่วของไข้หวัดใหญ่ในหมู่มนุษย์[1][2] การอพยพของนกเชื่อว่าอำนวยการระบาดโรคไปทั่วโลก แต่การขนส่งนกเป็น ๆ ไปยังที่ต่าง ๆ และรูปแบบการเดินทางของมนุษย์ก็อาจเป็นเหตุได้เหมือนกัน องค์การอนามัยโลกได้จำแนกการระบาดออกเป็น 6 ระยะ เป็นขั้นตอนที่ไวรัสไข้หวัดใหญ่สายพันธุ์ใหม่จะทำให้มนุษย์ติดโรคเริ่มจากไม่กี่รายจนกลายเป็นโรคระบาดทั่ว คือเริ่มจากไวรัสทำให้สัตว์ติดเชื้อโดยมากและมนุษย์ติดไม่กี่ราย แล้วไปสู่อีกระยะหนึ่งที่ไวรัสเริ่มระบาดจากบุคคลสู่บุคคล ในที่สุดกลายเป็นโรคระบาดทั่วที่ไวรัสใหม่ได้กระจายไปทั่วโลก[3]
สายพันธุ์ไวรัสหนึ่งที่อาจก่อโรคระบาดทั่วในอนาคตก็คือ รูปแบบต่างของไวรัสไข้หวัดใหญ่ A H5N1 ชนิดก่อโรคได้ง่าย ในวันที่ 11 มิถุนายน 2009 องค์การอนามัยโลกได้ระบุสายพันธุ์ใหม่ของไข้หวัดใหญ่ H1N1 ว่าเป็นโรคระบาดทั่ว (ระยะที่ 6) หลังจากได้หลักฐานว่า โรคได้ระบาดไปถึงซีกโลกใต้[4] ต่อมาวันที่ 13 พฤศจิกายน 2009 องค์การได้ให้อัปเดตว่า "จนถึงวันที่ 8 พฤศจิกายน 2009 ประเทศรวมทั้งอาณาเขตต่าง ๆ หรือชุมชน 206 แห่งได้รายงานกรณีคนป่วยเป็นไข้หวัดใหญ่ระบาดทั่ว H1N1 2009 ที่ยืนยันโดยห้องปฏิบัติการแล้ว 503,536 รายรวมทั้งผู้เสียชีวิต 6,250 ราย"[5]
ไข้หวัดใหญ่
[แก้]
ไข้หวัดใหญ่เป็นโรคติดต่อในสัตว์ปีกและสัตว์เลี้ยงลูกด้วยนม สมัยโบราณเชื่อว่าเกิดจากดาวหาง แผ่นดินไหว ภูเขาไฟ ฝุ่นคอสมิก พระอาทิตย์ขึ้นและตก ไอจากอากาศและพื้นดิน หรือลมระเบิดจากดาวฤกษ์[6] ปัจจุบันรู้ว่าเกิดจากไวรัสอาร์เอ็นเอ (ไวรัสที่มีอาร์เอนเอเป็นวัสดุยีน) จากกลุ่ม Orthomyxoviridae (กลุ่มไวรัสไข้หวัดใหญ่) ในมนุษย์ อาการสามัญหลังติดโรครวมทั้งเป็นไข้ เจ็บคอ ปวดกล้ามเนื้อ ปวดหัวอย่างรุนแรง ไอ และไม่สบาย[7][ลิงก์เสีย] ในกรณีรุนแรง โรคทำให้ปอดบวมซึ่งอาจถึงตาย โดยเฉพาะในเด็กและคนชรา โรคบางครั้งสับสนกับหวัดธรรมดา แต่ก็เป็นโรครุนแรงกว่าและเกิดจากไวรัสชนิดต่างกัน[8] แม้บางครั้งจะทำให้คลื่นไส้และอาเจียนโดยเฉพาะในเด็ก[7] แต่อาการเช่นนี้ก็เฉพาะพิเศษมากกว่ากับโรคกระเพาะอาหารและลำไส้อักเสบซึ่งไม่เกี่ยวกัน (ภาษาอังกฤษบางครั้งเรียกว่า "stomach flu" หรือ "24-hour flu" )[9]
ทั่วไปแล้ว โรคจะระบาดไปทางอากาศจากสัตว์เลี้ยงลูกด้วยนมที่ติดเชื้อเพราะการไอหรือการจาม ซึ่งกระจายละอองที่มีไวรัส และจากนกโดยติดเชื้อทางอุจจาระ โรคสามารถติดต่อทางน้ำลาย น้ำมูก อุจจาระ และเลือด คนปกติสามารถติดเชื้อถ้าหายใจเอาละอองที่มีไวรัสเข้าไปโดยตรง หรือถ้าแตะตา จมูก หรือปาก หลังจากได้สัมผัสเชื้อโรคตามแหล่งตามที่ว่า หรือตามพื้นผิวต่าง ๆ ที่มีเชื้อโรค ไวรัสไข้หวัดใหญ่สามารถคงยืนแพร่เชื้อเป็นเวลาหนึ่งสัปดาห์ที่อุณหภูมิร่างกาย, 30 วันที่อุณหภูมิศูนย์องศาเซลเซียส และไม่จำกัดเวลาถ้าอุณหภูมิต่ำมาก (เช่นในทะเลสาบเขตไซบีเรียตะวันออกเฉียงเหนือ) สายพันธุ์ไข้หวัดใหญ่โดยมากสามารถทำลายฤทธิ์ง่าย ๆ ด้วยสารฆ่าเชื้อและสารชะล้าง/สารซักฟอก[10][11][12]
แม้ไข้หวัดใหญ่จะระบาดไปรอบ ๆ โลกเป็นประจำฤดู แต่ก็มีการระบาดทั่ว 10 ครั้งที่ได้บันทึกไว้ก่อนไข้หวัดใหญ่สเปนในปี 1918[6] มีการระบาดทั่ว 3 ครั้งในช่วงคริสต์ศตวรรษที่ 20 ซึ่งทำให้คนเสียชีวิตเป็นสิบ ๆ ล้านคน แต่ละครั้งเกิดจากไวรัสสายพันธุ์ใหม่ในมนุษย์ สายพันธุ์ใหม่มักจะเกิดในสัตว์อื่นแล้วระบาดไปยังมนุษย์ ดังนั้น การอยู่ร่วมอย่างใกล้ชิดระหว่างสัตว์กับมนุษย์ช่วยสนับสนุนให้โรคระบาด อนึ่ง ปัจจัยทางวิทยาการระบาดต่าง ๆ เช่น ข้อปฏิบัติในสงครามโลกครั้งที่ 1 ที่นำทหารผู้ป่วยหนักเป็นโรคไข้หวัดใหญ่ไปรวมอยู่ในโรงพยาบาลสนามและผู้ที่ป่วยน้อยก็คงอยู่ในสนามรบ เป็นตัวกำหนดสำคัญว่า สายพันธุ์ใหม่จะกลายเป็นโรคระบาดทั่วหรือไม่[13] ในช่วงการระบาดของไข้หวัดใหญ่สเปนปี 1918 ข้อปฏิบัติกับทหารป่วยเป็นโรคนี้สนับสนุนให้วิวัฒนาการสายพันธุ์ที่ร้ายแรงยิ่งขึ้น ๆ ในคริสต์ทศวรรษ 1990 สายพันธุ์ใหม่จากนกคือ H5N1 จัดว่าเสี่ยงก่อโรคระบาดทั่วสูงเมื่อโรคทำให้มนุษย์แรก ๆ เสียชีวิตในเอเชีย แต่ไวรัสก็ไม่ได้กลายพันธุ์กลายเป็นเชื้อที่ติดระหว่างบุคคล ๆ ได้ง่าย[14][ลิงก์เสีย]
ในประเทศพัฒนาแล้ว วัคซีนไข้หวัดใหญ่มักจะให้แก่บุคคลที่เสี่ยงสูง[15] และแก่เป็ดไก่ที่เลี้ยงในฟาร์ม[16] วัคซีนมนุษย์ที่สามัญสุดเป็นประเภท trivalent influenza vaccine ซึ่งมีวัสดุกำจัดฤทธิ์แล้วทำให้บริสุทธิ์จากไวรัสสามสายพันธุ์ ปกติจะเป็นไวรัสไข้หวัดใหญ่กลุ่ม A 2 ชนิด และกลุ่ม B 1 ชนิด[17] สูตรวัคซีนที่ทำสำหรับปีหนึ่งอาจไม่ได้ผลในปีต่อมา เพราะไวรัสไข้หวัดใหญ่เปลี่ยนไปอย่างรวดเร็ว และสายพันธุ์อื่น ๆ เกิดกลายเป็นพันธุ์เด่น ยาต้านไวรัสอาจใช้รักษาไข้หวัดใหญ่ โดยมีสารยับยั้งนูรามินิเดส (neuraminidase inhibitor) ที่ได้ผลดีเป็นพิเศษ
รูปแปรและแบบย่อยของไวรัสไข้หวัดใหญ่กลุ่ม A
[แก้]รูปแปรต่าง ๆ ของไวรัสไข้หวัดใหญ่กลุ่ม A จะระบุและตั้งชื่อตามไวรัสที่คล้าย ๆ กันและดังนั้น จึงสมมุติได้ว่ามีเชื้อสายเดียวกัน (เช่นไวรัสที่คล้ายกับไข้หวัดใหญ่ฝูเจี้ยน) หรือตั้งชื่อตามสัตว์ถูกเบียนปกติ (เช่น ไวรัสไข้หวัดใหญ่มนุษย์) ตามชนิดย่อย (เช่น H3N8) และตามระดับอันตรายต่อชีวิตของมัน เช่น Low Pathogenic (LP) หรือ Highly Pathogenic (HP) ดังนั้น ไข้หวัดใหญ่ที่คล้ายกับไวรัส A/Fujian/411/2002(H3N2) จึงเรียกได้ว่า ไข้หวัดใหญ่ฝูเจี้ยน ไข้หวัดใหญ่มนุษย์ และไข้หวัดใหญ่ H3N2

รูปแปรบางครั้งตั้งชื่อตามสัตว์ที่สายพันธุ์นั้นเฉพาะเจาะจงหรือได้ปรับตัวให้เข้ากับ ไวรัสที่ตั้งชื่อโดยวิธีนี้รวมทั้ง
- ไข้หวัดนก
- ไข้หวัดใหญ่มนุษย์ (คือไข้หวัดใหญ่)
- ไข้หวัดใหญ่สุกร
- ไข้หวัดใหญ่ม้า (H717 และ H3N8)
- ไข้หวัดใหญ่สุนัข (ที่คล้ายกับ H3N8 และ H3N2)
รูปแบบในสัตว์ปีกบางครั้งตั้งชื่อตามระดับอันตรายต่อชีวิตของเป็ดไก่เลี้ยง โดยเฉพาะไก่
- Low Pathogenic Avian Influenza (LPAI)
- Highly Pathogenic Avian Influenza (HPAI) หรือ deadly flu หรือ death flu
ส่วนชนิดย่อยของไวรัสไข้หวัดใหญ่กลุ่ม A ก็จะตั้งชื่อตามเลข H (สำหรับไกลโคโปรตีน hemagglutinin) และเลข N (ตามเอนไซม์นูรามินิเดส คือ neuraminidase) คือชนิดย่อยเป็นไวรัสกลายพันธุ์สายพันธุ์ต่าง ๆ ที่ก่อโรคลักษณะต่าง ๆ กัน บางอย่างก่อโรคต่อสัตว์สปีชีส์เดียว บางอย่างต่อสัตว์หลายสปีชีส์ สายพันธุ์โดยมากสูญพันธุ์ไปแล้ว ยกตัวอย่างเช่น ไข้หวัดใหญ่ชนิด H3N2 ที่เกิดทุกปีปัจจุบันไม่มีชนิดย่อยที่ก่อไข้หวัดใหญ่ฮ่องกงอีกต่อไป[19]
ไวรัสไข้หวัดใหญ่กลุ่ม A เป็นไวรัสอาร์เอนเอ (คือมีอาร์เอนเอเป็นมูลฐานการสืบพันธุ์) ที่เป็น negative sense, มีเส้นเดียว (ไม่ใช่ดีเอ็นเอซึ่งมีเส้นคู่) และแบ่งเป็นส่วน ๆ (segmented) "ไวรัสไข้หวัดใหญ่กลุ่ม A มีแอนติเจน HA 16 อย่าง (H1-H16) และแอนติเจน NA 9 อย่าง (N1-N9) จนกระทั่งเร็ว ๆ นี้ เรารู้จักไวรัสที่มีแอนติเจน HA เพียงแค่ 15 อย่างแล้วจึงแยกอีกสองอย่างได้ อย่างใหม่อย่างหนึ่ง (H16) ได้จากนกนางนวลหัวดำที่จับได้ในประเทศสวีเดนและเนเธอร์แลนด์ในปี 1999 แล้วรายงานในวรรณกรรมปี 2005"[20] "ส่วนอีกอย่างหนึ่งคือ H17 ได้จากค้างคาวผลไม้ที่จับได้ในประเทศกัวเตมาลาแล้วรายงานในวรรณกรรมปี 2013"[21]
ธรรมชาติของไข้หวัดใหญ่ระบาดทั่ว
[แก้]โรคระบาดทั่วบางอย่างไม่ค่อยรุนแรง เช่น ไข้หวัดใหญ่เอเชียปี 1957 (H2N2) ทำให้คนเสียชีวิตระหว่าง 1-4 ล้านคนขึ้นอยู่กับแหล่งอ้างอิง บางอย่างรุนแรงกว่า จนกระทั่งรัฐจำเป็นต้องใช้มาตรการให้แยกอยู่ห่าง ๆ กัน[22]
ส่วนโรคระบาดทั่วปี 1918 ทำให้คนเสียชีวิตเป็นสิบ ๆ ล้านคนและเป็นโรคเป็นร้อย ๆ ล้านคน คนตายจำนวนมากเช่นนี้อาจได้สร้างความวุ่นวายและปัญหาทางจิตใจแก่คนจำนวนมาก[23] เพราะมีแพทย์ ห้องพักในโรงพยาบาล และเครื่องใช้สอยทางการแพทย์ไม่เพียงพอสำหรับคนที่ติดโรค ศพมักจะทิ้งไม่ฝังเพราะไม่มีกำลังจัดการ อาจเป็นปัญหาใหญ่ทางสังคมและก่อความหวาดกลัว ความพยายามรับมือกับโรคระบาดทั่วอาจบกพร่องมากเพราะความเห็นแก่ตัว ความไม่เชื่อใจผู้อื่น พฤติกรรมผิดกฎหมาย และความไม่รู้ ยกตัวอย่างเช่น ในการระบาดของไข้หวัดใหญ่สเปนปี 1918 "ความแตกต่างระหว่างคำพูดให้ความมั่นใจกับสิ่งที่เกิดจริง ๆ ได้ทำลายความน่าเชื่อถือของเจ้าหน้าที่ ประชาชนรู้สึกว่าไม่สามารถหันหน้าไปหาใครได้ พึ่งใคร ๆ ไม่ได้ เชื่อใจใครไม่ได้"[24]
แพทยที่ค่ายทหารบกสหรัฐในช่วงการระบาดทั่วของโรคปี 1918 เขียนจดหมายว่า
มันเหลืออีกไม่กี่ ชม. เท่านั่นที่ความตายจะมายถึง [...] มันช่างน่ากลัวอะไรเช่นนี้ ใคร ๆ ก็สามารถเห็นคนคนเดียว สองคน หรือ 20 คนตาย แต่การเห็นคนเคราะห์ร้ายเหล่านี้ล้มตายกันอย่างระเนระนาด [...] เรามีคนตายโดยเฉลี่ย 100 รายต่อวัน [...] ปอดบวมในเกือบทุกกรณีหมายถึงตาย [...] เราเสียแพทย์พยาบาลไม่รู้ไปแล้วเท่าไร ต้องมีรถไฟขบวนพิเศษเพื่อนำศพคนตายไป มีช่วงหลายวันที่ไม่มีโลงศพและศพก็กองรวมสูงขึ้นอย่างบ้าคลั่ง [...][25]
รูปแบบเป็นระลอกคลื่น
[แก้]การระบาดของไข้หวัดใหญ่ปกติจะเป็นระลอก ๆ ไข้หวัดใหญ่ที่ระบาดทั่วระหว่างปี 1889-1890 และ 1918-1919 แต่ละเหตุการณ์มีคลื่น 3-4 ระลอกที่ร้ายแรงขึ้นเรื่อย ๆ[26] ภายในคลื่นเดียวกัน อัตราการตายต้นคลื่นจะสูงสุด[27]
อัตราความตายที่แปรผัน
[แก้]อัตราการตายในเหตุการณ์โรคระบาดทั่วจะต่าง ๆ กัน ในเหตุการณ์ปี 1918
ในค่ายทหารบกสหรัฐต่าง ๆ ซึ่งเก็บสถิติอย่างเชื่อถือได้พอสมควร อัตราการตายมักเกินร้อยละ 5 และบางกรณีเกินร้อยละ 10 ในกองทัพบกอังกฤษในอินเดีย ทหารคนขาวตายในอัตราร้อยละ 9.6 ทหารชาวอินเดียร้อยละ 21.9 ในกลุ่มประชากรมนุษย์ที่ห่างไกล ไวรัสทำให้เสียชีวิตในอัตราสูงยิ่งกว่านั้น ในเกาะฟีจี ประชากรทั้งหมดเสียชีวิตร้อยละ 14 ภายใน 16 วันเพราะโรค ในเขตแลบราดอร์ (แคนาดา) และรัฐอะแลสกา (สหรัฐ) คนพื้นเมืองอย่างน้อย 1/3 เสียชีวิตเพราะโรค[28]
เหตุการณ์ไข้หวัดใหญ่ระบาดทั่ว
[แก้]หนังสือปี 1921 ระบุเหตุการณ์ไข้หวัดใหญ่ระบาดทั่ว 9 เหตุการณ์ก่อนไข้หวัดใหญ่ปี 1889-90 โดยระบุเหตุการณ์แรกในปี 1510[6] ส่วนแหล่งอ้างอิงปี 2006 อ้างว่ามี 6 เหตุการณ์[29]
| ชื่อ | ปี | ประชากรโลก | ชนิดย่อย | Reproduction number[32] | คนติด (คนโดยประมาณ) | คนตายทั่วโลก (คน) | อัตราป่วยตาย | ระดับความรุนแรง |
|---|---|---|---|---|---|---|---|---|
| ไข้หวัดใหญ่ระบาดทั่ว ค.ศ. 1889-1890[33] |
1889-1890 | 1,530 ล้าน | น่าจะ H3N8 หรือ H2N2 | 2.10 (IQR, 1.9-2.4)[33] | 20-60%[33] (300-900 ล้าน) | 1 ล้าน | 0.10-0.28%[33] | 2 |
| ไข้หวัดใหญ่สเปน[34] | 1918-20 | 1,800 ล้าน | H1N1 | 1.80 (IQR, 1.47-2.27) | 33% (500 ล้าน)[35] หรือ >56% (>1 พันล้าน)[36] | 17[37] - 100[38][39] ล้าน | 2-3%,[36] หรือ ~4% หรือ ~10%[40] | 5 |
| ไข้หวัดใหญ่เอเชีย | 1957-58 | 2,900 ล้าน | H2N2 | 1.65 (IQR, 1.53-1.70) | >17% (>500 ล้าน)[36] | 1-4 ล้าน[36] | <0.2%[36] | 2 |
| ไข้หวัดใหญ่ฮ่องกง | 1968-69 | 3,530 ล้าน | H3N2 | 1.80 (IQR, 1.56-1.85) | >14% (>500 ล้าน)[36] | 1-4 ล้าน[36] | <0.2%[36] | 2 |
| ไข้หวัดใหญ่สายพันธุ์ใหม่ 2009[41][42] | 2009-10 | 6,850 ล้าน | H1N1/09 | 1.46 (IQR, 1.30-1.70) | 11-21% (700-1,400 ล้าน)[43] | 151,700 - 575,400[44] | 0.03%[45] | 1 |
| ไข้หวัดใหญ่ตามฤดูกาล[t 1] | ทุกปี | 7,750 ล้าน | A/H3N2, A/H1N1, B, ... | 1.28 (IQR, 1.19-1.37) | 5-15% (340-1,000 ล้าน)[46]3-11% หรือ 5-20%[47][48](240-1,600 ล้าน) | 290,000 - 650,000/ปี[49] | <0.1%[50] | 1 |
หมายเหตุ
| ||||||||
ไข้หวัดใหญ่สเปน (1918-1920)
[แก้]ไข้หวัดใหญ่ระบาดทั่ว ค.ศ. 1918 หรือที่เรียกอีกอย่างหนึ่งว่า ไข้หวัดใหญ่สเปน เป็นการระบาดทั่วของไข้หวัดใหญ่ระดับ 5 (ตาม Pandemic Severity Index ของสหรัฐ) ซึ่งรุนแรงมากสุด มีเหตุจากสายพันธุ์ไวรัสไข้หวัดใหญ่กลุ่ม A ในกลุ่มย่อย H1N1 ที่รุนแรงและอันตรายผิดปกติ
การระบาดทั่วของไข้หวัดใหญ่สเปนเกิดระหว่างปี 1918-1920[52] ดั้งเดิมประเมินคนตายระหว่าง 40-50 ล้านคน[53] ค่าประเมินปัจจุบันอยู่ที่ 50-100 ล้านคนทั่วโลก[26] เหตุการณ์นี้ได้เรียกว่า "เป็นเหตุการณ์ฮอโลคอสต์ทางการแพทย์ซึ่งหนักที่สุดในประวัติศาสตร์" และอาจทำให้คนเสียชีวิตเท่ากับเหตุการณ์กาฬมรณะ[54] แม้กาฬมรณะจะประเมินว่าได้ทำให้ประชากรโลกเกิน 1/5 เสียชีวิต[55] ซึ่งเป็นสัดส่วนที่สูงกว่า จำนวนคนมหาศาลที่ตายเพราะไข้หวัดใหญ่สเปนนี้มีเหตุจากอัตราการติดเชื้อที่สูงมากคือร้อยละ 50 และอาการที่รุนแรงมาก ซึ่งน่าจะมาจากภาวะที่เรียกว่าพายุไซโตไคน์[53] อาการในปี 1918 แปลกมากจนกระทั่งว่า โรคตอนแรกวินิจฉัยผิดว่าเป็นไข้เด็งกี อหิวาตกโรค หรือไข้รากสาดน้อย ผู้สังเกตการณ์คนหนึ่งบันทึกไว้ว่า "ภาวะแทรกซ้อนที่เด่นอย่างหนึ่งก็คือการตกเลือดจากเยื่อเมือกโดยเฉพาะจากจมูก ท้อง และลำไส้ เลือดออกจากหูและจุดเลือดออกในผิวหนังก็เกิดด้วยเหมือนกัน"[26] การตายโดยมากเป็นเพราะปอดบวมเหตุแบคทีเรีย ซึ่งเป็นการติดเชื้อทุติยภูมิเนื่องกับไข้หวัดใหญ่ แต่ไวรัสก็ทำให้คนเสียชีวิตโดยตรงเหมือนกัน โดยเป็นเหตุของการตกเลือดอย่างรุนแรงและอาการบวมน้ำในปอด[56]
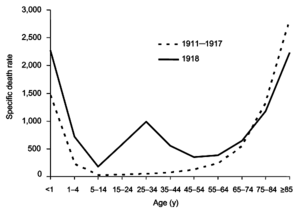
ไข้หวัดใหญ่สเปนเป็นการระบาดทั่วโลกจริง ๆ เพราะระบาดไปถึงแม้เขตอาร์กติกและเกาะเล็กเกาะน้อยในมหาสมุทรแปซิฟิก โรคที่รุนแรงผิดปกตินี้ทำให้คนติดเชื้อเสียชีวิตร้อยละ 10-20 เทียบกับไข้หวัดใหญ่ระบาดปกติซึ่งมีอัตราตายร้อยละ 0.1[26][51] ลักษณะพิเศษอีกอย่างก็คือโรคโดยมากทำให้ผู้ใหญ่วัยเยาว์เสียชีวิต คือคนตายเพราะโรคร้อยละ 99 เป็นผู้มีอายุต่ำกว่า 65 ปี และเกินครึ่งเป็นผู้ใหญ่อายุระหว่าง 20-40 ปี[57] นี่ผิดปกติเพราะไข้หวัดใหญ่ทั่วไปเป็นอันตรายที่สุดต่อเด็กอายุน้อยมาก (น้อยกว่า 2 ขวบ) และคนชรามาก (มากกว่า 70 ปี) อัตราตายทั้งหมดของโรคปี 1918-1919 ประเมินอยู่ที่ 50-100 ล้านคน ซึ่งเป็นอัตราร้อยละ 3-6 ของประชากรโลก คนเสียชีวิตภายใน 25 สัปดาห์แรกอาจถึง 25 ล้านคน เทีบกับโรคเอชไอวี/เอดส์ที่ทำให้คนเสียชีวิต 25 ล้านคนภายใน 25 ปีแรก[26]
ไข้หวัดใหญ่เอเชีย (1957-1958)
[แก้]ไข้หวัดใหญ่เอเชียเป็นการระบาดทั่วรุนแรงระดับ 2 ของไข้หวัดนกที่เกิดในประเทศจีนตั้งแต่ต้นปี 1956 จนถึงปี 1958 เกิดจากการกลายพันธุ์ของเชื้อในเป็ดป่าโดยรวมยีนกับเชื้อสายพันธุ์มนุษย์ที่มีอยู่แล้ว[58] ไวรัสระบุแรกสุดที่มณฑลกุ้ยโจว[59] แล้วระบาดไปยังสิงค์โปร์ในเดือนกุมภาพันธ์ 1957 ไปถึงฮ่องกงเดือนเมษายน และสหรัฐเดือนมิถุนายน สหรัฐมีจำนวนผู้เสียชีวิตประมาณ 116,000 คน[60] คนแก่อ่อนแอต่อโรคที่สุด[61] จำนวนผู้เสียชีวิตทั่วโลกประเมินต่าง ๆ กันโดยอยู่ที่ระหว่าง 1-4 ล้านคน
ไข้หวัดใหญ่ฮ่องกง (1968-1969)
[แก้]ไข้หวัดใหญ่ฮ่องกงเป็นการระบาดทั่วรุนแรงระดับ 2 ของไข้หวัดใหญ่สายพันธุ์ H3N2 ซึ่งเกิดมาจากสายพันธุ์ H2N2 โดยยีนจากชนิดย่อยหลายชนิดได้รวมเข้าชุดใหม่ผ่านกระบวนการเลื่อนแอนติเจน (antigenic shift) กลายเป็นไวรัสสายพันธุ์ใหม่ การระบาดทั่วของไข้หวัดใหญ่ปี 1968-1969 ทำให้คนเสียชีวิตประมาณ 1 ล้านคนทั่วโลก[62][63] ผู้มีอายุเกิน 65 ปีมีอัตราการตายสูงสุด[61] สหรัฐมีผู้เสียชีวิต 1 แสนคน[64]
ไข้หวัดใหญ่ H1N1/09 (2009-2010)
[แก้]ความเจ็บป่วยคล้ายไข้หวัดใหญ่ที่ไม่ทราบสาเหตุได้เกิดระบาดขึ้นในประเทศเม็กซิโกระหว่างเดือนมีนาคม-เมษายน 2009 ในวันที่ 24 เมษายน 2009 หลังจากได้แยกเชื้อไข้หวัดใหญ่ A/H1N1 จากคนไข้ 7 คนในสหรัฐตะวันตกเฉียงใต้ องค์การอนามัยโลกได้แถลงการณ์ว่า มีรายงานคนไข้ที่ยืนยันว่ามีเชื้อ A/H1N1 ในประเทศเม็กซิโก และมีรายงานยืนยัน 20 กรณีในสหรัฐ วันรุ่งขึ้น จำนวนกรณียืนยันก็เพิ่มขึ้นเป็น 40 รายในสหรัฐ, 26 รายในเม็กซิโก, 6 รายในแคนาดา และ 1 รายในสเปน แล้วโรคก็ได้ระบาดอย่างรวดเร็วในฤดูใบไม้ผลิที่เหลือ จนถึงวันที่ 3 พฤษภาคม ได้มีกรณียืนยันถึง 787 กรณีทั่วโลก[65] วันที่ 11 มิถุนายน องค์การอนามัยโลกได้ประกาศการระบาดของไข้หวัดใหญ่ A/H1N1 ซึ่งมักเรียกอีกอย่างว่าไข้หวัดใหญ่สุกรว่า เป็นไข้หวัดใหญ่ระบาดทั่วเหตุการณ์แรกในคริสต์ศตวรรษที่ 21 โดยได้ระบุสายพันธุ์ใหม่ของไวรัสไข้หวัดใหญ่กลุ่ม A ชนิดย่อย H1N1 ในเดือนเมษายน 2009[66] ซึ่งเชื่อว่าเป็นการกลายพันธุ์ (แบบการเข้าชุดยีนใหม่หรือ reassortment) ของสายพันธุ์ไวรัสไข้หวัดใหญ่กลุ่ม A ชนิดย่อย H1N1 ที่รู้จักแล้ว 4 สายพันธุ์ โดยสายพันธุ์หนึ่งเกิดเฉพาะในมนุษย์ อีกสายพันธุ์หนึ่งเกิดในนก และอีกสองสายพันธุ์ในสุกร[67] การระบาดอย่างรวดเร็วของไวรัสใหม่นี้น่าจะเป็นเพราะสารภูมิต้านทานที่มีอยู่แล้วภายในประชากรมนุษย์ไม่อำนวยให้เกิดปฏิกิริยาทางภูมิคุ้มกัน[68]
ในวันที่ 1 พฤศจิกายน 2009 องค์การอนามัยโลกได้ให้อัปเดตว่า "เขตต่าง ๆ รวมทั้งประเทศ อาณาเขต และชุมชน 199 แห่งได้รายงานอย่างเป็นทางการว่า มีกรณีการติดไข้หวัดใหญ่ระบาดทั่ว H1N1 ที่ยืนยันโดยห้องปฏิบัติการทั้งสิ้น 482,300 กรณี รวมทั้งผู้เสียชีวิต 6,071 ราย"[69] เมื่อเหตุการณ์ได้ยุติลงแล้ว มีผู้เสียชีวิตเนื่องจากเชื้อ H1N1 ที่ยืนยันโดยห้องปฏิบัติการ 18,000 ราย[70] แต่เพราะประเทศหลายประเทศสอดส่องดูแลประชาชนทางสาธารณสุขอย่างไม่เพียงพอ จำนวนกรณีคนไข้และผู้เสียชีวิตน่าจะมากกว่าที่รายงานมาก ผู้เชี่ยวชาญต่าง ๆ รวมทั้งองค์การอนามัยโลกเองได้เห็นพ้องกันว่า มีคนเสียชีวิตเพราะโรคประมาณ 284,500 ราย ซึ่งเป็นจำนวน 15 เท่าของผู้เสียชีวิตที่ประเมินในเบื้องต้น[71][72]
ชนิดย่อยอื่น ๆ ที่เสี่ยงเป็นโรคระบาดทั่ว
[แก้]ไวรัสไข้หวัดใหญ่มนุษย์ปกติหมายถึงชนิดต่าง ๆ ที่ระบาดอย่างแพร่หลายในหมู่มนุษย์ ไวรัสไข้หวัดใหญ่กลุ่ม A ชนิดย่อย ๆ คือ H1N1, H1N2 และ H3N2 เท่านั้นเป็นไวรัสที่รู้จักซึ่งปัจจุบันก็ยังเวียนไปในหมู่มนุษย์อยู่[73]
ความต่างทางพันธุกรรมที่แยกแยะเชื้อออกเป็นไวรัสไข้หวัดใหญ่มนุษย์และไวรัสไข้หวัดใหญ่นกรวมทั้ง
- PB2 (อาร์เอ็นเอพอลิเมอเรส)
- คือต่างโดยกรดอะมิโน (หรือส่วนตกค้าง คือ residue) ที่ตำแหน่ง 627 ของโปรตีนที่เข้ารหัสโดยอาร์เอ็นเอ PB2 โดยก่อนค้นพบไวรัส H5N1 ไวรัสไข้หวัดใหญ่นกทั้งหมดที่รู้จักมีกลูตาเมต (Glu) ที่ตำแหน่ง 627 เทียบกับไวรัสไข้หวัดใหญ่มนุษย์ทั้งหมดที่มีไลซีนในตำแหน่งเดียวกัน
- HA (โปรตีน hemagglutinin)
- คือ HA ของไวรัสไข้หวัดใหญ่นกจะจับกับหน่วยรับ alpha 2-3 sialic acid receptors เทียบกับของมนุษย์ที่จับกับหน่วยรับ alpha 2-6 sialic acid receptor
"การเปลี่ยนแปลงของยีนประมาณ 52 อย่างแยกแยะสายพันธุ์ไข้หวัดใหญ่นกจากสายพันธุ์ที่ระบาดในหมู่มนุษย์ได้ง่าย ๆ ตามนักวิจัยในไต้หวัน ผู้วิเคราะห์ยีนของไวรัสไข้หวัดใหญ่กลุ่ม A เกินกว่า 400 ชนิด"[74] "การกลายพันธุ์ที่ยีนกี่ตำแหน่งที่ทำให้ไวรัสนกสามารถติดมนุษย์อย่างมีประสิทธิภาพ หรือการกลายพันธุ์กี่ตำแหน่งที่ทำให้ไวรัสไข้หวัดใหญ่เป็นสายพันธุ์ก่อโรคระบาดทั่ว นี่พยากรณ์ได้ยาก เราได้ตรวจสอบลำดับยีนจากสายพันธุ์ปี 1918 ซึ่งเป็นไวรัสไข้หวัดใหญ่ก่อโรคระบาดทั่วชนิดเดียวที่สามารถผันมาจากสายพันธุ์ของไวรัสนกโดยสิ้นเชิง ในบรรดาตำแหน่งยีนที่สัมพันธ์กับสปีชีส์ต่าง ๆ 52 ตำแหน่ง 16 ตำแหน่งมีส่วนเหลือค้าง (residue) ที่เป็นเครื่องหมายของสายพันธุ์มนุษย์ ที่เหลือมีลักษณะของนก ผลนี้สนับสนุนสมมติฐานว่า ไวรัสก่อโรคระบาดทั่วปี 1918 สัมพันธ์กับไวรัสไข้หวัดใหญ่กลุ่ม A ของนกยิ่งกว่ากับไวรัสไข้หวัดใหญ่ของมนุษย์"[75]
ไข้หวัดใหญ่นก H5N1 ที่รุนแรง (highly pathogenic) ทำให้มนุษย์ผู้ติดครึ่งหนึ่งเสียชีวิต ในกรณีหนึ่ง เด็กชายที่ติดเชื้อ H5N1 แค่ท้องร่วงแล้วก็เกิดโคม่าอย่างรวดเร็วโดยไม่มีอาการทางระบบหายใจหรืออาการเหมือนไข้หวัดใหญ่ใด ๆ เลย[76]
ชนิดย่อยของไวรัสไข้หวัดใหญ่กลุ่ม A ที่ยืนยันว่ามีในมนุษย์ เรียงตามจำนวนผู้เสียชีวิตในเหตุการณ์โรคระบาดทั่ว คือ
- H1N1 เป็นเหตุของไข้หวัดใหญ่สเปน และการระบาดของไข้หวัดใหญ่สายพันธุ์ใหม่ 2009 (H1N1 ชนิดใหม่)
- H2N2 เป็นเหตุแห่งไข้หวัดใหญ่เอเชียปี 1956-1958
- H3N2 เป็นเหตุแห่งไข้หวัดใหญ่ฮ่องกงปี 1968-1969
- H5N1 เป็นไข้หวัดใหญ่นก เป็นโรคประจำในนก
- H7N7 มีศักยะภาพการแพร่ไปจากสัตว์สู่มนุษย์ที่พิเศษ คือสามารถติดมนุษย์ นก สุกร แมวน้ำ ม้า และแม้หนูในห้องทดลอง จึงอาจกลายเป็นโรคระบาดทั่ว
- H1N2 ปัจจุบันทำให้เกิดโรคประจำในมนุษย์และสุกร
- H9N2, H7N2, H7N3, H10N7
- H1N1
| ภาพหลายรูปจากแหล่งข้อมูลภายนอก | |
|---|---|
H1N1 ปัจจุบันเป็นโรคประจำของทั้งมนุษย์และสุกร รูปแปรของ H1N1 อย่างหนึ่งเป็นเหตุของเหตุการณ์ไข้หวัดใหญ่สเปนระบาดทั่วที่ทำให้มนุษย์ 50-100 ล้านคนเสียชีวิตทั่วโลกในระหว่างปี 1918-1919[77] มีข้อโต้แย้งที่เกิดในเดือนตุลาคม 2005 หลังจากจีโนมของ H1N1 ได้ตีพิมพ์ในวารสารไซเอินซ์ เพราะบางพวกกลัวว่า ข้อมูลนี้สามารถใช้ในการก่อการร้ายทางชีวภาพ[ต้องการอ้างอิง]
เมื่อเขาเทียบไวรัสปี 1918 กับไวรัสไข้หวัดใหญ่มนุษย์ทุกวันนี้ ดร. ทอเบ็นเบอร์เกอร์ได้สังเกตว่า มันมีกรดอะมิโน 25-30 อย่างที่เปลี่ยนไปในบรรดากรดอะมิโน 4,400 ชนิดของไวรัส การเปลี่ยนแปลงไม่กี่อย่างเช่นนี้ ได้เปลี่ยนไวรัสนกให้กลายเป็นโรคฆ่ามนุษย์ที่สามารถระบาดจากบุคคลหนึ่งสู่อีกบุคคลหนึ่ง
— บทความจากหนังสือพิมพ์เดอะนิวยอร์กไทมส์[78]
ในกลางเดือนเมษายน 2009 รูปแปรของ H1N1 ได้ปรากฏในประเทศเม็กซิโก โดยศูนย์อยู่ที่กรุงเม็กซิโกซิตี เมื่อถึงวันที่ 26 เชื้อก็ได้ระบาดไปอย่างกว้างขวางแล้ว โดยมีรายงานกรณีในแคนาดา สหรัฐ นิวซีแลนด์ สหราชอาณาจักร ฝรั่งเศส สเปน และอิสราเอล วันที่ 29 เมษายน องค์การอนามัยโลกก็ได้ปรับระยะการเกิดโรคระบาดทั่วนี้เป็นระยะ 5[79] วันที่ 11 มิถุนายน 2009 องค์การอนามัยโลกก็ได้ปรับระยะการเกิดโรคระบาดทั่วนี้ไปเป็นระยะ 6 ซึ่งหมายความว่าโรคได้กลายเป็นโรคระบาดทั่วแล้ว โดยมีกรณีที่ยืนยันเกือบ 3 หมื่นรายทั่วโลก[80] วันที่ 13 พฤศจิกายน 2009 รายงานอัปเดตทั่วโลกขององค์การอนามัยโลกแจ้งว่า "ประเทศรวมอาณาเขตหรือชุมชน 206 แห่งได้รายงานอย่างเป็นทางการว่ามีกรณีคนติดไข้หวัดใหญ่ระบาดทั่ว H1N1 ที่ยืนยันโดยห้องปฏิบัติการ 503,536 รายรวมผู้เสียชีวิต 6,250 ราย"[81]
- H2N2
ไข้หวัดใหญ่เอเชียเป็นการระบาดทั่วของไข้หวัดใหญ่นกชนิด H2N2 ที่เกิดในประเทศจีนปี 1957 โดยระบาดไปทั่วโลกในปีเดียวกันกับที่ได้พัฒนาวัคซีนไข้หวัดใหญ่ขึ้น แล้วคงยืนจนถึงปี 1958 เป็นเหตุให้คนเสียชีวิตระหว่าง 1-4 ล้านคน
- H3N2
เชื้อ H3N2 ปัจจุบันเป็นโรคประจำของทั้งมนุษย์และสุกร วิวัฒนาการมาจากเชื้อ H2N2 ผ่านกระบวนการเลื่อนแอนติเจน (antigenic shift) และเป็นเหตุของเหตุการณ์ไข้หวัดใหญ่ฮ่องกงระบาดทั่วในปี 1968-1969 ที่ทำให้คนเสียชีวิต 750,000 คน[82] "ไข้หวัดใหญ่ A H3N2 แบบรุนแรง เกิดอาการเร็ว (early-onset) ได้ถูกพาดหัวข่าวเมื่อเอาชีวิตของเด็กหลายคนในสหรัฐปลายปี 2003"[83]
ไข้หวัดใหญ่ประจำปีสายเด่นเมื่อเดือนมกราคม 2006 ก็คือสายพันธุ์ H3N2 การดื้อยาต้านไวรัสมาตรฐานคือ amantadine และ rimantadine ของ H3N2 ได้เพิ่มขึ้นจาก 1% ในปี 1994 กลายเป็น 12% ในปี 2003 จนถึง 91% ในปี 2005[84]
ไวรัสไข้หวัดใหญ่มนุษย์ปัจจุบันสายพันธุ์ H3N2 ได้กลายเป็นโรคประจำในสุกรในจีนใต้และสามารถเข้าชุดยีนใหม่ (reassortment) กับไวรัสนกคือ H5N1 ในสัตว์ถูกเบียนระหว่างกลางนี้[85]
- H7N7
เชื้อ H7N7 มีศักยะภาพการแพร่ไปจากสัตว์สู่มนุษย์ที่พิเศษ คือสามารถติดมนุษย์ นก สุกร แมวน้ำ ม้า และแม้หนูในห้องทดลอง จึงอาจกลายเป็นโรคระบาดทั่ว ในปี 2003 คนเนเธอร์แลนด์ 89 คนได้ยืนยันว่าติดเชื้อไวรัสไข้หวัดใหญ่ H7N7 หลังจากเกิดโรคระบาดในเป็ดไก่ของฟารม์หลายแห่ง มีผู้เสียชีวิต 1 คน
- H1N2
เชื้อ H1N2 ปัจจุบันเป็นโรคประจำของทั้งมนุษย์และสุกร สายพันธุ์ใหม่นี้ดูเหมือนจะเกิดจากกระบวนการเข้าชุดยีนใหม่ (reassortment) ของเชื้อไข้หวัดใหญ่ชนิดย่อย H1N1 และ H3N2 ที่ยังหมุนเวียนเป็นกันอยู่ เพราะโปรตีน hemagglutinin ของไวรัส H1N2 คล้ายกับของ H1N1 และโปรตีน neuraminidase เหมือนกับของ H3N2
การประเมินการระบาดทั่วของไข้หวัดใหญ่
[แก้]ระยะ
[แก้]| ระยะไข้หวัดใหญ่ระบาดทั่วขององค์การอนามัยโลก (2009)[86][87] | |
|---|---|
| ระยะ | รายละเอียด |
| ระยะ 1 | ไข้หวัดใหญ่ที่สัตว์เป็น ไม่มีรายงานว่าทำให้มนุษย์ติด |
| ระยะ 2 | ไข้หวัดใหญ่ที่สัตว์เลี้ยงหรือสัตว์ป่าเป็น รู้แล้วว่าทำให้มนุษย์ติด ดังนั้น จึงพิจารณาว่ามีโอกาสเป็นอันตรายสร้างโรคระบาดทั่ว |
| ระยะ 3 | ไวรัสที่ผสมยีนกับไวรัสชนิดอื่น (ผ่านกระบวนการเข้าชุดยีนใหม่คือ reassortment) ไม่ว่าจะเป็นของสัตว์หรือของสัตว์และมนุษย์ ได้ก่อโรคเป็นครั้งคราว หรือก่อโรคในคนกลุ่มเล็ก ๆ แต่ยังไม่ติดต่อระหว่างบุคคลพอให้ระบาดในระดับชุมชน |
| ระยะ 4 | มีการติดไวรัสที่ได้เข้าชุดยีนใหม่ของสัตว์หรือของสัตว์และมนุษย์ในระหว่างบุคคล ที่อาจระบาดในระดับชุมชน โดยได้ยืนยันแล้ว |
| ระยะ 5 | การระบาดไวรัสจากมนุษย์สู่มนุษย์ในประเทศสองประเทศหรือยิ่งกว่าภายในเขตหนึ่ง ๆ ตามกำหนดขององค์การอนามัยโลก |
| ระยะ 6 | นอกจากผ่านเกณฑ์ในระยะ 5 แล้ว ไวรัสได้ระบาดจากมนุษย์สู่มนุษย์อย่างน้อยประเทศหนึ่งภายในเขตอีกเขตหนึ่งตามกำหนดขององค์การอนามัยโลก |
| หลังระยะระบาดสูงสุด | ระดับการติดไข้หวัดใหญ่ระบาดทั่วในประเทศโดยมากที่มีการสอดส่องเพียงพอได้ลดลงจากระดับสูงสุด |
| หลังการระบาดทั่ว | การติดไข้หวัดใหญ่ได้กลับคืนไปยังระดับที่เห็นเมื่อเกิดตามฤดูกาลในประเทศโดยมากที่มีการสอดส่องเพียงพอ |
องค์การอนามัยโลกได้พัฒนาแผนเตรียมรับมือกับไข้หวัดใหญ่ทั่วโลก ซึ่งได้ระบุระยะของโรคระบาดทั่ว, แสดงโครงร่างบทบาทขององค์การอนามัยโลก และแนะนำมาตรการสำหรับประเทศต่าง ๆ ที่ควรทำก่อนเกิดและระหว่างเหตุการณ์โรคระบาดทั่ว[A]
ในการแก้ไขรายละเอียดเกี่ยวกับระยะของโรคปี 2009 องค์การได้เก็บการแบ่งระยะเป็น 6 ระยะไว้เพื่อให้สามารถรวมวิธีและคำแนะนำใหม่ ๆ ตาม 6 ระยะนี้เข้าในแผนการเตรียมตัวและตอบสนองของแต่ละประเทศที่ได้ทำอาศัยการแบ่งระยะเช่นนี้ การจัดกลุ่มและรายละเอียดของระยะการระบาดทั่วได้ปรับปรุงให้เข้าใจได้ง่ายขึ้น แม่นยำขึ้น โดยอาศัยปรากฏการณ์จริง ๆ ระยะ 1-3 เป็นช่วงการเตรียมตัว รวมทั้งการเพิ่มสมรรถภาพและการวางแผนการตอบสนอง ในขณะที่ระยะ 4-6 ระบุอย่างชัดเจนว่าต้องตอบสนองและบรรเทาเหตุการณ์ อนึ่ง ได้ให้รายละเอียดระยะหลังคลื่นโรคระบาดทั่วระลอกแรกเพื่ออำนวยการทำกิจเพื่อฟื้นสภาพ
แต่ในเดือนกุมภาพันธ์ 2020 โฆษกขององค์การอนามัยโลกได้อธิบายว่า องค์การไม่ได้ใช้แบบจำลอง 6 ระยะนี้อีกต่อไป "เพื่อให้ชัดเจน องค์การอนามัยโลกไม่ได้ใช้ระบบมีระยะ 6 ระยะดั้งเดิม ที่เริ่มจากระยะ 1 (ไม่มีรายงานว่าไข้หวัดใหญ่ในสัตว์เป็นเหตุให้คนติดโรค) จนถึงระยะ 6 (การระบาดทั่ว) ที่บางคนอาจจะคุ้นเคยเพราะการติดเชื้อ H1N1 ในปี 2009"[89]
เพื่อเป็นที่อ้างอิง ระยะที่ว่ามีนิยามดังต่อไปนี้ คือ[90][ลิงก์เสีย]
ตามธรรมชาติแล้ว ไวรัสไข้หวัดใหญ่มีวนเวียนอยู่ในสัตว์โดยเฉพาะนก แม้ไวรัสดังที่ว่าโดยทฤษฎีอาจพัฒนากลายเป็นไวรัสที่เกิดระบาดทั่ว แต่ในระยะ 1 ไวรัสที่แพร่อยู่ในสัตว์ยังไม่ได้รายงานว่าทำให้มนุษย์ติดเชื้อ
ในระยะ 2 ไวรัสไข้หวัดใหญ่ของสัตว์ที่แพร่อยู่ในสัตว์เลี้ยงหรือสัตว์ป่าได้ทำให้มนุษย์ติดเชื้อ และดังนั้น จึงพิจารณาว่ามีโอกาสเป็นอันตรายก่อการระบาดทั่ว
ในระยะ 3 ไวรัสไข้หวัดใหญ่ที่ได้เข้าชุดยีนใหม่ไม่ว่าจะเป็นเชื้อโรคประจำในสัตว์หรือเป็นทั้งในสัตว์และในมนุษย์ได้ก่อโรคเป็นครั้งคราว หรือก่อโรคในคนกลุ่มเล็ก ๆ แต่ยังไม่ได้ระบาดจากบุคคลสู่บุคคลเพียงพอให้ระบาดในระดับชุมชน การระบาดจากมนุษย์สู่มนุษย์อาจเกิดในบางกรณี ยกตัวอย่าง เมื่อคนดูแลอยู่ใกล้ชิดกับคนติดโรค แต่การระบาดในสถานการณ์จำกัดดังที่ว่าไม่ได้แสดงว่า ไวรัสได้ระบาดในมนุษย์จนถึงระดับโรคระบาดทั่วแล้ว
ระยะ 4 เป็นระยะที่ได้ยืนยันการติดต่อจากมนุษย์สู่มนุษย์ของไวรัสไข้หวัดใหญ่ที่ได้รวมชุดยีนใหม่ไม่ว่าจะประจำในสัตว์หรือในมนุษย์และสัตว์ที่สามารถเป็นเหตุให้ระบาดในระดับชุมชน เป็นการปรับระยะขึ้นที่สำคัญเนื่องกับความเสี่ยงเกิดโรคระบาดทั่ว ประเทศใด ๆ ที่สงสัยหรือได้ยืนยันเหตุการณ์เช่นนี้แล้วควรรีบปรึกษากับองค์การอนามัยโลกอย่างเร่งด่วน เพื่อให้สามารถร่วมประเมินสถานการณ์และตัดสินใจถ้าจำเป็นต้องปฏิบัติการอย่างเร่งด่วนเพื่อควบคุมโรคในประเทศนั้น ๆ ระยะ 4 บ่งการเพิ่มความเสี่ยงการระบาดทั่วอย่างสำคัญ แต่ก็ไม่ได้หมายความว่า โรคระบาดทั่วจะเกิดแน่นอน
ระยะ 5 เป็นระยะที่ไวรัสได้ระบาดจากมนุษย์สู่มนุษย์ในประเทศอย่างน้อย 2 ประเทศภายในเขตหนึ่ง ๆ ที่กำหนดโดยองค์การ แม้ประเทศโดยมากจะไม่ได้รับผลอะไรในระยะนี้ แต่การประกาศว่าถึงระยะ 5 เป็นตัวระบุสำคัญว่า การเตรียมตัวตั้งระบบจัดการ การสื่อสาร และการดำเนินมาตรการแผนการบรรเทาโรคที่จะเกิดเหลือเวลาน้อย
ระยะ 6 เป็นระยะโรคระบาดทั่ว คือเกิดการระบาดระดับชุมชนในประเทศอย่างน้อย 1 ประเทศในเขตอีกเขตหนึ่งที่กำหนดโดยองค์การ นอกเหนือจากเกณฑ์ที่ระบุในระยะ 5 ระยะนี้บ่งว่า โรคระบาดทั่วโลกได้เกิดขึ้นแล้ว
ช่วงหลังระยะระบาดสูงสุด (peak period) ระดับการมีโรคระบาดทั่วในประเทศโดยมากที่มีการสอดส่องเพียงพอได้ตกลงต่ำกว่าระดับสูงสุดเท่าที่ผ่านมา ระยะนี้ระบุว่าการระบาดทั่วเริ่มลดลงแล้ว แต่ก็ยังไม่ชัดเจนว่า จะมีระลอกใหม่ของโรคระบาดอีกหรือไม่ ดังนั้น ประเทศต่าง ๆ จึงพึงเตรียมตัวรับมือกับคลื่นระลอกที่ 2
โรคระบาดทั่วที่เคยเกิดก่อน ๆ ได้เกิดเป็นระลอกคลื่น แต่ละระลอกห่างกันเป็นเดือน ๆ เมื่อระดับการระบาดของโรคได้ตกลง งานสำคัญก็คือสื่อสารข้อมูลนี้ให้เหมาะสมกับโอกาสการเกิดโรคระลอกต่อไป เพราะคลื่นโรคระบาดอาจห่างกันเป็นเดือน ๆ ดังนั้น การกลับไปวางตัวแบบสบาย ๆ อาจเร็วเกินไป
ช่วงหลังการระบาดทั่ว (post-pandemic period) การติดโรคจะกลับคืนสู่ระดับปกติที่เห็นสำหรับโรคไข้หวัดใหญ่ประจำฤดูกาล ผู้เชี่ยวชาญคาดว่า ไวรัสระบาดทั่วจะมีการดำเนินคล้าย ๆ กับไวรัสไข้หวัดใหญ่กลุ่ม A ที่เกิดประจำปี ในระยะนี้ การเฝ้าสอดส่อง และการอัปเดตแผนงานเตรียมตัวและตอบสนองตามสมควรเป็นเรื่องสำคัญ ปฏิบัติการฟื้นตัวและประเมินเหตุการณ์อย่างเอาจริงเอาจังอาจจำเป็น

ในปี 2014 ศูนย์ป้องกันและควบคุมโรคสหรัฐ (CDC) ได้เสนอแผนงานคล้ายกับระยะโรคระบาดทั่วขององค์การอนามัยโลกที่เรียกว่า Pandemic Intervals Framework (โครงร่างช่วงโรคระบาดทั่ว)[91] ซึ่งมีช่วงก่อนการระบาดทั่ว 2 ระยะ คือ
- การตรวจสอบ
- การยอมรับ/การรู้จักว่าการระบาดทั่วได้เกิดแล้ว
และช่วงโรคระบาดทั่ว 4 ระยะ คือ
- เริ่มต้น (Initiation)
- เร่งเกิดอย่างรวดเร็ว (Acceleration)
- ชลอเกิด (Deceleration)
- เตรียมตัว (Preparation)
และประกอบกับตารางที่แสดงนิยามของช่วงต่าง ๆ และเทียบมันกับระยะโรคระบาดทั่วขององค์การอนามัยโลก
ความรุนแรง
[แก้]ในปี 2014 ศูนย์ป้องกันและควบคุมโรคสหรัฐ (CDC) ได้เริ่มใช้แผน Pandemic Severity Assessment Framework (PSAF) เพื่อประเมินความรุนแรงของโรคระบาดทั่ว[91] PSAF ใช้แทนที่ดัชนีความรุนแรงโรคระบาดทั่ว (PSI) ของสหรัฐซึ่งเป็นแบบจำลองเชิงเส้น, สมมุติว่าโรคระบาดในอัตราร้อยละ 30 และวัดค่าอัตราตายของผู้ป่วยรายโรค (CFR)[B] เพื่อประเมินความรุนแรงและวิถีการดำเนินของโรคระบาดทั่ว[95]
ดั้งเดิมแล้ว ความรุนแรงของโรคระบาดทั่วจะวัดด้วยค่าอัตราตายของผู้ป่วยรายโรค (CFR)[B][96] ซึ่งอาจไม่ดีพอในช่วงการตอบสนองต่อการระบาดทั่วของโรคเพราะเหตุต่าง ๆ รวมทั้ง[94]
- จำนวนผู้เสียชีวิตอาจล่าช้าหลังเกิดกรณีโรคเป็นเวลาหลายอาทิตย์ ซึ่งก็จะทำให้ CFR เป็นค่าประเมินน้อยเกิน
- จำนวนกรณีโรคอาจไม่สามารถรู้ได้ทั้งหมด ซึ่งก็จะทำให้ CFR เป็นค่าประมาณมากเกิน[97]
- ค่า CFR เดียวสำหรับประชากรทั้งหมดอาจอำพรางผลต่อกลุ่มประชากรย่อยที่อ่อนแอ เช่น เด็ก คนชรา ผู้มีโรคเรื้อรัง และกลุ่มเชื้อชาติพันธุ์ต่าง ๆ
- ความตายอาจไม่ได้แสดงผลของโรคระบาดทั่วทั้งหมด เช่น การขาดงาน หรืออุปสงค์ในการไปหาหมอ
เพื่อข้ามข้อจำกัดในการวัดด้วยค่า CFR อย่างเดียว PSAF จึงวัดความรุนแรงของโรคระบาดเป็น 2 มิติ คือความรุนแรงของโรคในคนไข้ และการติดต่อได้ของโรคในกลุ่มประชากร[94] แต่ละมิติสามารถวัดได้ด้วยค่ามากกว่าหนึ่งอย่าง
การจัดการ
[แก้]การป้องกัน
[แก้]ส่วนย่อยบทความนี้กล่าวถึงยุทธการป้องกันไข้หวัดใหญ่ระบาดทั่วที่องค์กรผู้เชี่ยวชาญสหรัฐ คือ Council on Foreign Relations เป็นผู้ตีพิมพ์[98]
ถ้าไข้หวัดใหญ่ยังคงเป็นปัญหากับเพียงแค่สัตว์โดยมีการติดต่อจากมนุษย์สู่มนุษย์จำกัด นี่ก็ไม่ใช่การระบาดทั่ว แต่ยังเป็นอันตราย เพื่อป้องกันไม่ให้ลุกลามกลายเป็นโรคระบาดทั่ว มีการเสนอยุทธการชั่วคราวเหล่านี้[98]
- การฆ่าหรือการให้วัคซีนแก่สัตว์เลี้ยง
- การให้วัคซีนป้องกันไข้หวัดใหญ่ธรรมดาแก่ผู้ทำงานกับเป็ดไก่
- การจำกัดการเดินทางในเขตที่พบไวรัส
เหตุผลที่ให้วัคซีนไข้หวัดใหญ่ธรรมดาแก่ผู้ที่ทำงานกับเป็ดไก่ก็คือ มันลดโอกาสการผสมยีนของไวรัสไข้หวัดใหญ่ธรรมดากับไวรัสนกคือ H5N1 จนกลายเป็นสายพันธุ์ที่ก่อโรคระบาดทั่ว ยุทธการระยะยาวสำหรับเขตภูมิภาคที่เกิดเชื้อ H5N1 ที่ติดง่ายเป็นประจำในนกป่ารวม[98]
- เปลี่ยนวิธีการทำฟารม์เพื่อเพิ่มความสะอาดและลดการติดต่อระหว่างสัตว์เลี้ยงกับนกป่า
- เปลี่ยนวิธีการทำฟาร์มในเขตที่สัตว์เลี้ยงอยู่ใกล้ชิดกับมนุษย์ และที่อยู่มักไม่สะอาด เปลี่ยนข้อปฏิบัติสำหรับตลาดสดที่ฆ่านกในตลาด ปัญหาการใช้มาตรการเหล่านี้ก็คือความยากจนที่แพร่หลาย บ่อยครั้งในเขตชนบท บวกกับการเลี้ยงนกเพื่อเป็นอาหารของครอบครัว หรือเพื่อรายได้โดยไม่มีมาตรการป้องกันการระบาดของโรค
- เปลี่ยนนิสัยการซื้อของเฉพาะพื้นที่จากการซื้อนกที่ยังเป็น ๆ เป็นซื้อเนื้อนกที่ตายแล้ว
- เพิ่มการมีวัคซีนและลดราคาวัคซีนสำหรับสัตว์
การชลอการระบาด
[แก้]มาตรการของรัฐ
[แก้]การรับมือกับการระบาดทั่วของไข้หวัดใหญ่เบื้องต้นเป็นการเปลี่ยนพฤติกรรม ซึ่งจำเป็นต้องมีวิธีการสื่อสารทางสาธารณสุขที่ดี และมีสมรรถภาพในการติดตามความวิตก ทัศนคติ และพฤติกรรมของประชาชน ยกตัวอย่างเช่น กระทรวงสาธารณสุขแห่งสหราชอาณาจักรได้พัฒนาชุดคำถาม (Flu TElephone Survey Template, FluTEST) เพื่อใช้สำรวจประชากรทั้งประเทศในช่วงการระบาดทั่วของไข้หวัดใหญ่[99]
- การเว้นระยะห่างทางสังคม - ถ้าให้เดินทางน้อยลง ทำงานที่บ้าน หรือปิดสถาบันการศึกษา ไวรัสก็จะมีโอกาสระบาดน้อยลง งดการอยู่ในที่แออัดถ้าเป็นไปได้ เว้นระยะห่าง (อย่างน้อย 1 เมตร) จากบุคคลที่มีอาการหวัด เช่น ไอหรือจาม[100] แต่วิธีการนี้ในช่วงโรคระบาดทั่วก็จะมีผลรุนแรงหลายอย่างทางจิตใจ ดังนั้น เกณฑ์การเว้นระยะห่างควรพิจารณาสุขภาพจิตด้วย[101]
- อนามัยเกี่ยวกับการหายใจ - แนะนำให้ประชาชนปิดการไอการจามของตน ถ้าใช้กระดาษทิชชู ควรทิ้งอย่างพิถีพิถันและล้างมือทันทีหลังจากนั้น (ดูอนามัยการล้างมือ) ถ้าไม่มีกระดาษทิชชูตอนนั้น ให้ปิดปากด้วยข้อพับของแขนให้ดีที่สุดเท่าที่เป็นไปได้[100]
- อนามัยการล้างมือ - การล้างมือบ่อย ๆ ด้วยสบู่และน้ำ (หรือด้วยน้ำยาล้างมือที่ทำด้วยแอลกอฮอล์) เป็นเรื่องสำคัญมาก โดยเฉพาะหลังจากไอหรือจาม หรือหลังจากเจอหรือสัมผัสกับผู้อื่นหรือกับพื้นผิวที่อาจมีเชื้อ (เช่น ราวบันได เครื่องมือเครื่องใช้ที่ใช้ร่วมกันเป็นต้น)[102]
- อนามัยอื่น ๆ - พยายามอย่าแตะตา จมูก และปากให้มากที่สุดเท่าที่เป็นไปได้[100]
- หน้ากากอนามัย - ไม่มีหน้ากากที่กันโรคได้ทั้งหมด แต่ผลิตภัณฑ์ที่ได้หรือเกินมาตรฐาน N95 ตามที่องค์การอนามัยโลกแนะนำเชื่อว่า ป้องกันได้ดี องค์การแนะนำให้เจ้าหน้าที่สาธารณสุขใส่หน้ากากระดับ N95 และให้คนไข้ใส่หน้ากากที่แพทย์พยาบาลใส่ ซึ่งอาจป้องกันสิ่งคัดหลั่งทางลมหายใจไม่ให้กระจายไปในอากาศ[103] หน้ากากทุก ๆ อย่างอาจช่วยเตือนคนใส่ไม่ให้จับหน้าของตนเอง ซึ่งอาจช่วยการติดเชื้อเนื่องด้วยการสัมผัสพื้นผิวที่มีเชื้อ โดยเฉพาะในที่แออัดซึ่งผู้ที่ไอหรือจามไม่สามารถล้างมือของตนได้ แต่หน้ากากก็อาจติดเชื้อเองและต้องจัดการเหมือนขยะติดเชื้อเมื่อถอดออก
- การสื่อสารความเสี่ยง - เพื่อให้ประชาชนยอมทำตามวิธีการลดการระบาดของโรค การสื่อสารเกี่ยวกับวิธีการปฏิบัติในชุมชน (เช่นบังคับให้คนป่วยหยุดงานอยู่บ้าน ปิดสถาบันการศึกษา) สำหรับเหตุการณ์ไข้หวัดใหญ่ระบาดที่รัฐบาลกลางกำหนดให้ทำ โดยผู้นำชุมชนเป็นผู้กระจายข่าวสารไปไปยังประชาชน ไม่ควรแสดงความมั่นใจหรือความแน่นอนเกินจริงว่า วิธีเหล่านี้มีประสิทธิผลเพียงไร[104]
ยาต้านไวรัส
[แก้]มียาต้านไวรัสสองกลุ่มที่ใช้รักษาและป้องกันไข้หวัดใหญ่ คือ 1) สารยับยั้งเอนไซม์นูรามินิเดส (neuraminidase inhibitor) เช่น โอเซลทามิเวียร์ (ชื่อการค้าเช่น Tamiflu) และ Zanamivir (ชื่อการค้า Relenza) และ 2) อะดาแมนเทน (adamantane) เช่น อะแมนตาดีนและ rimantadine แต่เพราะมีผลข้างเคียงในอัตราสูงและเพราะโอกาสดื้อยา การใช้ยากลุ่มอะดาแมนเทนเพื่อรักษาไข้หวัดใหญ่จึงจำกัด[105]
ประเทศหลายประเทศรวมทั้งองค์การอนามัยโลก กำลังเตรียมสะสมยาต้านไวรัสเพื่อเตรียมรับมือกับโรคระบาดทั่วที่อาจเกิด โอเซลทามิเวียร์เป็นยานิยมมากที่สุด เพราะมีขายเป็นเม็ด Zanamivir ก็พิจารณาเหมือนกันแต่เป็นยาใช้สูด ยาต้านไวรัสอื่น ๆ มีโอกาสมีผลรักษาไข้หวัดใหญ่ที่ระบาดทั่วน้อย
ทั้งโอเซลทามิเวียร์และ Zanamivir ค่อนข้างขาดตลาด และสมรรถภาพการผลิตในระยะปานกลางก็จำกัด แพทย์บางส่วนกล่าวว่าการให้ยาโอเซลทามิเวียร์บวกกับ probenecid อาจช่วยเพิ่มยาที่มีเป็นทวีคูณ[106]
มีโอกาสที่ไวรัสจะวิวัฒนาการจนเกิดดื้อยา คือปรากฏว่า คนไข้ที่ติดเชื้อ H5N1 แล้วรักษาด้วยโอเซลทามิเวียร์ได้เกิดสายพันธุ์ไวรัสที่ดื้อยา
วัคซีน
[แก้]วัคซีนไม่น่าจะมีเมื่อเกิดโรคระบาดในระยะต้น ๆ[107][ลิงก์เสีย] เพราะไม่สามารถพัฒนาวัคซีนกันไวรัสที่ยังไม่มีจริง ๆ แม้ไวรัสไข้หวัดใหญ่นกสายพันธุ์ H5N1 มีโอกาสกลายพันธุ์เป็นสายพันธุ์ที่ก่อโรคระบาดทั่ว แต่ไวรัสชนิดอื่น ๆ ก็เช่นกัน หลังจากได้ระบุไวรัสและอนุมัติให้ใช้วัคซีนแล้ว ปกติจะใช้เวลา 5-6 เดือนก่อนจะมีขายในตลาด[108]
สมรรถภาพในการผลิตวัคซีนต่างกันในประเทศต่าง ๆ ตามองค์การอนามัยโลก มีประเทศที่ผลิตวัคซีนไข้หวัดใหญ่ได้ 19 ประเทศเท่านั้น[109] ประเมินว่า สามารถผลิตวัคซีนอย่างมากที่สุด 750 ล้านชุดต่อปี และแต่ละคนน่าจะต้องได้ 2 ชุดเพื่อให้เกิดภูมิต้านทานไวรัส การจำหน่ายทั้งในประเทศและนอกประเทศน่าจะเป็นปัญหา[110] มีประเทศหลายประเทศที่มีแผนการดีในการผลิตวัคซีนจำนวนมาก ยกตัวอย่างเช่น เจ้าหน้าที่สาธารณสุขแคนาดากล่าวว่า กำลังสร้างสมรรถภาพการผลิตให้ได้ 32 ล้านชุดภายใน 4 เดือน ซึ่งเกือบพอให้ประชาชนแคนาดาทุกคน (ประมาณ 35 ล้านคนในปี 2016)[111]
ปัญหาอีกอย่างก็คือประเทศที่ไม่ได้ผลิตวัคซีนเอง รวมทั้งที่น่าจะเป็นแหล่งเกิดโรค จะสามารถซื้อวัคซีนป้องกันประชากรของตนหรือไม่ นอกจากราคาวัคซีนแล้ว ยังกลัวว่า ประเทศที่ผลิตวัคซีนได้เองจะกักวัคซีนที่ผลิตเพื่อป้องกันประชากรของตนเองโดยไม่ขายให้ประเทศอื่น ๆ จนกระทั่งสามารถป้องกันตนเองแล้ว เช่น ประเทศอินโดนีเซียได้ปฏิเสธไม่แชร์ตัวอย่างสายพันธุ์ไวรัส H5N1 ที่ได้ทำให้คนในประเทศติดแล้วเสียชีวิตจนกว่าจะได้การประกันว่า จะได้วัคซีนที่ผลิตอาศัยตัวอย่างนั้น ๆ แต่ก็ไม่เคยได้คำรับประกัน[112] ในเดือนกันยายน 2009 สหรัฐและฝรั่งเศสได้ตกลงยอมจำหน่ายวัคซีนต้าน H1N1 ในอัตราร้อยละ 10 ของที่มีให้ประเทศอื่น ๆ ผ่านองค์การอนามัยโลก[113][114]
มีปัญหาทางเทคนิคในการพัฒานาวัคซีนต้านเชื้อ H5N1 ปัญหาแรกก็คือ วัคซีนไข้หวัดใหญ่ประจำฤดูกาลเป็นการฉีด haemagluttinin ขนาด 15 ไมโครกรัมให้เข็มหนึ่ง แต่เชื้อกลุ่ม H5 ดูเหมือนจะทำให้ภูมิต้านทานตอบสนองแบบอ่อน ๆ เท่านั้น และงานทดลองขนาดใหญ่ทำที่ศูนย์หลายศูนย์ก็พบว่าการฉีดวัคซีน 2 ครั้งแต่ละครั้งขนาด 90 ไมโครกรัมโดยห่างกัน 28 วันสำหรับเชื้อ H5 ให้ภูมิคุ้มกันแก่คนแค่ร้อยละ 54[115] แม้ถ้าจัดว่าร้อยละ 54 ก็พอป้องกันโรคแล้ว แต่ตอนนี้โลกผลิตวัคซีนเพียงแค่ 900 ล้านชุดแต่ละชุดขนาด 15 ไมโครกรัม ถ้าเปลี่ยนโรงงานผลิตวัคซีนทั้งหมดให้ผลิตวัคซีน H5 โดยต้องฉีด 2 ครั้งครั้งละ 90 ไมโครกรัม สมรรถภาพการผลิตก็เหลือเพียงแค่ 70 ล้านชุด[116] การทดลองใช้ยาเสริมฤทธิ์ (adjuvant) เช่น alum, AS03, AS04 หรือ MF59 เพื่อลดขนาดวัคซีนที่ใช้เป็นเรื่องเร่งด่วนมาก
ปัญหาที่สองก็คือ มีเคลดไวรัสที่แพร่ระบาดอยู่ 2 กลุ่ม เคลด 1 เป็นไวรัสที่ดั้งเดิมแยกได้ในเวียดนาม ส่วนเคลด 2 เป็นไวรัสที่แยกได้ในอินโดนีเซีย งานวิจัยวัคซีนโดยมากมุ่งไปที่ไวรัสเคลด 1 แต่ไวรัสเคลด 2 ก็มีแอนติเจนที่ต่างกัน และวัคซีนสำหรับไวรัสเคลด 1 ก็ไม่น่าจะป้องกันโรคระบาดทั่วที่เกิดจากไวรัสเคลด 2
ตั้งแต่ปี 2009 การพัฒนาวัคซีดโดยมากมุ่งไปที่ไวรัสไข้หวัดใหญ่ระบาดทั่วคือ H1N1 จนถึงเดือนกรกฎาคม 2009 มีการทดลองวัคซีนทางคลินิก 70 งานที่ได้ทำเสร็จแล้วหรือกำลังทำอยู่[117] ในเดือนกันยายน 2009 องค์การอาหารและยาสหรัฐได้ให้อนุมัติวัคซีนต้านไวรัสไข้หวัดใหญ่ H1N1 2009 รวม 4 ชนิด และคาดว่า วัคซีนล็อตแรกจะผลิตได้ในเดือนต่อมา[118]
การเตรียมตัวของรัฐสำหรับไข้หวัดใหญ่ H5N1 ที่อาจระบาดทั่ว (2003-2009)
[แก้]ส่วนนี้รอเพิ่มเติมข้อมูล คุณสามารถช่วยเพิ่มข้อมูลส่วนนี้ได้ |
ตามหนังสือพิมพ์เดอะนิวยอร์กไทมส์ จนถึงเดือนมีนาคม 2006 รัฐบาลทั่วโลกได้ใช้งบประมาณเป็นพัน ๆ ล้านดอลลาร์สหรัฐเพื่อวางแผนรับมือกับไข้หวัดใหญ่ระบาดทั่วที่อาจเกิด รวมทั้งซื้อยา ฝึกปฏิบัติการฉุกเฉิน และพัฒนายุทธการเพื่อคุมชายแดนให้ดีขึ้นเนื่องกับอันตรายของเชื้อ H5N1[119][ลิงก์เสีย] ตามหน่วยงานเพื่อการพัฒนาระหว่างประเทศสหรัฐ (USAID)
สหรัฐกำลังร่วมมืออย่างใกล้ชิดกับองค์กรสากล 8 องค์กรรวมทั้งองค์การอนามัยโลก องค์การอาหารและการเกษตรแห่งสหประชาชาติ (FAO) องค์กรโลกเพื่อสุขภาพสัตว์ (OIE) และรัฐบาลต่างประเทศอีก 55 ประเทศเพื่อจัดการสถานการณ์ผ่านการวางแผน การตรวจสอดส่องให้ดีขึ้น และความโปร่งใสอย่างสมบูรณ์ในการรายงานและการตรวจการเกิดไข้หวัดใหญ่นก สหรัฐและหุ้นส่วนนานาชาติเหล่านี้ได้เป็นผู้นำสนับสนุนให้ประเทศต่าง ๆ เพิ่มการสอดส่องโรคระบาดในเป็ดไก่และจำนวนการตายที่สำคัญของนกอพยพ และให้สามารถเริ่มมาตรการการควบคุมได้อย่างรวดเร็ว หน่วยงานเพื่อการพัฒนาระหว่างประเทศสหรัฐ (USAID) รวมทั้งกระทรวงการต่างประเทศสหรัฐ, กระทรวงสุขภาพและบริการมนุษย์สหรัฐ (HHS) และกระทรวงเกษตรสหรัฐ (USDA) กำลังประสานมาตรการการตอบสนองสากลในนามของทำเนียบขาวพร้อมกับกระทรวงและหน่วยงานต่าง ๆ ของรัฐบาลกลางสหรัฐทั้งหมด
สิ่งที่ทำรวม ๆ กันแล้วก็เพื่อ "ลดความเสี่ยงการระบาดของโรคในสัตว์ให้น้อยสุด" "ลดความเสี่ยงการติดโรคของมนุษย์" และ "สนับสนุนการวางแผนและความพร้อมรับมือกับโรคละบาดทั่วให้ยิ่งขึ้น"[120]
อนึ่ง ศูนย์สุขภาพสัตว์ป่าแห่งชาติสหรัฐ (NWHC) ศูนย์ป้องกันและควบคุมโรคสหรัฐ (CDC) ศูนย์ป้องกันและควบคุมโรคยุโรป (ECDC) องค์การอนามัยโลก (WHO) คณะกรรมาธิการยุโรป (EC) ศูนย์ไข้หวัดใหญ่แห่งชาติในประเทศต่าง ๆ และหน่วยงานอื่น ๆ กำลังประสานงาน สอดส่อง วิเคราะห์ และรายงานการเกิดโรคทั้งในมนุษย์และสัตว์ในที่ต่าง ๆ[121]
สหประชาชาติ
[แก้]ในเดือนกันยายน 2005 ผู้นำเจ้าหน้าที่สาธารณสุขของสหประชาชาติท่านหนึ่งได้เตือนว่า การระบาดของไข้หวัดใหญ่นกอาจเกิดเมื่อไรก็ได้ และมีโอกาสทำให้คนเสียชีวิตได้ถึง 5-150 ล้านคนทั่วโลก[122]
องค์การอนามัยโลก
[แก้]องค์การอนามัยโลกเชื่อว่า เหตุการณ์ไข้หวัดใหญ่ระบาดทั่วใกล้จะเกิดกว่าที่เคยผ่าน ๆ มาทั้งหมดตั้งแต่ปี 1968 เมื่อโรคระบาดทั่ว 3 ครั้งสุดท้ายในคริสต์ศตวรรษที่ 20 ได้เกิดทั่วโลก จึงได้พัฒนาแนวทางในการเตรียมตัวและตอบสนองต่อเหตุการณ์ แผนงานเดือนมีนาคม 2005 รวมแนวทางเกี่ยวกับบทบาทและหน้าที่ขององค์กรต่าง ๆ ในการเตรียมตัวและตอบสนอง, ข้อมูลเกี่ยวกับระยะของโรคระบาดทั่ว และแนะนำสิ่งที่ต้องทำก่อน ระหว่าง และหลังการระบาดทั่ว[123]
เชิงอรรถ
[แก้]- ↑ องค์การอนามัยโลกประกาศระยะของโรคระบาดทั่ว ณ ที่นี่ (เก็บถาวร 2009-04-22 ที่ เวย์แบ็กแมชชีน)
ดูเอกสารเรื่องการประเมินโอกาสเสี่ยงเป็นการระบาดทั่วคือ "Assessing the pandemic threat"
องค์การอนามัยโลกตีพิมพ์แผนเตรียมรับมือกับไข้หวัดใหญ่ทั่วโลก (Global Influenza Preparedness Plan) ฉบับแรกในปี 1999 และตีพิมพ์ฉบับอัปเดตในปี 2005 และ 2006
ดู [1] และ [2]
ซึ่งนิยามความรับผิดชอบขององค์การและของรัฐบาลประเทศต่าง ๆ เมื่อเกิดไข้หวัดใหญ่ระบาดทั่ว
จุดมุ่งหมายของแผนการเช่นนี้โดยทั่วไปก็คือ[88]
- ก่อนเหตุการณ์ระบาดทั่ว พึงพยายามป้องกันไม่ให้เกิดและเตรียมการถ้าการป้องกันล้มเหลว
- ถ้าเกิดการระบาดทั่ว พึงชลอการระบาดและช่วยให้สังคมสามารถดำเนินไปตามปกติมากที่สุดเท่าที่เป็นไปได้
- ↑ 2.0 2.1 2.2 ในวิทยาการระบาด อัตราตายของผู้ป่วยรายโรค (case fatality rate, CFR) หรือ case fatality risk หรือ case fatality ratio หรือ fatality rate เป็นสัดส่วนคนตายภายในกลุ่มประชากรที่มีโรคตลอดช่วงที่มีโรค CFR นิยมกำหนดเป็นอัตราร้อยละ เป็นค่าวัดความเสี่ยงอย่างหนึ่ง มักใช้กับโรคที่เป็นในระยะเวลาจำกัด เช่นโรคระบาดหรือการติดเชื้อปัจจุบัน
- ↑ cumulative incidence หรือ incidence proportion เป็นค่าวัดความถี่ เช่นในวิทยาการระบาด ซึ่งเป็นค่าวัดความถี่ของโรคภายในระยะเวลาหนึ่ง ถ้าระยะเวลารวมทั้งชีวิต ก็จะเรียกว่า lifetime risk[92] อนึ่ง cumulative incidence คือโอกาสที่เหตุการณ์โดยเฉพาะอย่างหนึ่ง เช่น การเกิดโรคหนึ่ง ๆ จะเกิดก่อนจะสิ้นสุดระยะเวลา[93] ซึ่งเท่ากับอุบัติการณ์ (incidence) ถ้าคำนวณใช้ระยะเวลาที่ทุกคนในประชากรจัดว่าเสี่ยงต่อการเกิดเหตุการณ์/โรค
อ้างอิง
[แก้]- ↑
Klenk, Hans-Dieter; และคณะ (2008). "Avian Influenza: Molecular Mechanisms of Pathogenesis and Host Range". ใน Mettenleiter, Thomas C; Sobrino, Francisco (บ.ก.). Animal Viruses: Molecular Biology. Caister Academic Press. ISBN 978-1-904455-22-6.
{{cite book}}: CS1 maint: multiple names: editors list (ลิงก์) - ↑ Kawaoka, Y, บ.ก. (2006). Influenza Virology: Current Topics. Caister Academic Press. ISBN 978-1-904455-06-6.
- ↑ "Current WHO phase of pandemic alert". World Health Organization. 2009. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2011-09-28.
- ↑ "World now at the start of 2009 influenza pandemic". World Health Organization. 2009-06-11. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-05-10.
- ↑ "Pandemic (H1N1) 2009 - update 74". Situation updates - Pandemic (H1N1) 2009. World Health Organization. 2009-11-13. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-05-10. สืบค้นเมื่อ 2011-03-29.
- ↑ 6.0 6.1 6.2 Mouritz, A. (1921). 'The Flu' A Brief World History of Influenza. Honolulu: Advertiser Publishing Co., Ltd. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-04-06. สืบค้นเมื่อ 2020-04-06.
- ↑ 7.0 7.1 Merck Manual Home Edition. "Influenza: Viral Infections".
- ↑ Eccles R (2005). "Understanding the symptoms of the common cold and influenza". The Lancet Infectious Diseases. 5 (11): 718–25. doi:10.1016/S1473-3099(05)70270-X. PMC 7185637. PMID 16253889.
- ↑ Duda, Kristina. "Seasonal Flu vs. Stomach Flu". Verywell Health. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2019-12-14.
- ↑ Suarez, DL; Spackman, E; Senne, DA; Bulaga, L; Welsch, AC; Froberg, K (2003). "The effect of various disinfectants on detection of avian influenza virus by real time RT-PCR". Avian Dis. 47 (3 Suppl): 1091–95. doi:10.1637/0005-2086-47.s3.1091. PMID 14575118.
- ↑ "Avian Influenza (Bird Flu): Implications for Human Disease. Physical characteristics of influenza A viruses". UMN CIDRAP. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-06-04.
- ↑ "Flu viruses 'can live for decades' on ice". The New Zealand Herald. Reuters. 2006-11-30. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2019-06-28. สืบค้นเมื่อ 2011-10-04.
- ↑ Copeland, CS (Nov–Dec 2013). "Deadliest Catch: Elusive, evolving flu difficult to predict" (PDF). Healthcare Journal of Baton Rouge: 32–36. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2019-12-06.
{{cite journal}}: CS1 maint: date format (ลิงก์) - ↑ "Avian influenza ("bird flu") fact sheet". World Health Organization. February 2006. สืบค้นเมื่อ 2006-10-20.
- ↑ "Influenza vaccines: WHO position paper" (PDF). Weekly Epidemiological Record (WER). 80 (33): 277–88. 2005-08-19. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2005-12-22.
- ↑ Villegas P (August 1998). "Viral diseases of the respiratory system". Poultry Science. 77 (8): 1143–45. doi:10.1093/ps/77.8.1143. PMC 7107121. PMID 9706079. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 18 April 2009. สืบค้นเมื่อ 4 November 2009.
- ↑ Horwood, F; Macfarlane, J (2002). "Pneumococcal and influenza vaccination: current situation and future prospects". Thorax. 57 Suppl 2: II24-30. PMC 1766003. PMID 12364707.
- ↑ Palese P (December 2004). "Influenza: old and new threats". Nature Medicine. 10 (12 Suppl): S82–87. doi:10.1038/nm1141. PMID 15577936. S2CID 1668689.
- ↑ Harder, T. C.; Werner, O. (2006). "Avian Influenza". ใน Kamps, B. S.; Hoffman, C.; Preiser, W. (บ.ก.). Influenza Report 2006. Paris, France: Flying Publisher. ISBN 978-3-924774-51-6. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-05-10. สืบค้นเมื่อ 2020-06-12.
- ↑ "Pandemic Influenza Overview". CIDRAP - Center for Infectious Disease Research And Policy. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2010-01-06.
- ↑ Zhu, X.; Yu, W.; McBride, R.; Li, Y.; Chen, L. -M.; Donis, R. O.; Tong, S.; Paulson, J. C.; Wilson, I. A. (2013). "Hemagglutinin homologue from H17N10 bat influenza virus exhibits divergent receptor-binding and pH-dependent fusion activities". Proceedings of the National Academy of Sciences. 110 (4): 1458–63. Bibcode:2013PNAS..110.1458Z. doi:10.1073/pnas.1218509110. PMC 3557073. PMID 23297216.
- ↑ Roos, Robert; Schnirring, Lisa (2007-02-01). "HHS ties pandemic mitigation advice to severity". University of Minnesota Center for Infectious Disease Research and Policy (CIDRAP). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-04-30. สืบค้นเมื่อ 2007-02-03.
- ↑ Barry JM (2005). "1 The Story of Influenza: 1918 Revisited: Lessons and Suggestions for Further Inquiry". ใน Knobler SL, Mack A, Mahmoud A, Lemon SM (บ.ก.). The Threat of Pandemic Influenza: Are We Ready? Workshop Summary (2005). The National Academies Press. p. 62. doi:10.17226/11150. ISBN 978-0-309-09504-4. PMID 20669448.
- ↑ Barry (2005), Chapter 1 - The Story of Influenza: 1918 Revisited: Lessons and Suggestions for Further Inquiry, p. 66
- ↑ Barry (2005), Chapter 1 - The Story of Influenza: 1918 Revisited: Lessons and Suggestions for Further Inquiry, p. 59 "It is only a matter of a few hours then until death comes [...]. It is horrible. One can stand it to see one, two or twenty men die, but to see these poor devils dropping like flies [...]. We have been averaging about 100 deaths per day [...]. Pneumonia means in about all cases death [...]. We have lost an outrageous number of Nurses and Drs. It takes special trains to carry away the dead. For several days there were no coffins and the bodies piled up something fierce [...]."
- ↑ 26.0 26.1 26.2 26.3 26.4 Barry (2005), Chapter 1 - The Story of Influenza: 1918 Revisited: Lessons and Suggestions for Further Inquiry, p. 60-61
- ↑ Barry (2005), Chapter 1 - The Story of Influenza: 1918 Revisited: Lessons and Suggestions for Further Inquiry, p. 63
- ↑ Barry (2005), Chapter 1 - The Story of Influenza: 1918 Revisited: Lessons and Suggestions for Further Inquiry, p. 61 "In U.S. Army camps where reasonably reliable statistics were kept, case mortality often exceeded 5 percent, and in some circumstances exceeded 10 percent. In the British Army in India, case mortality for white troops was 9.6 percent, for Indian troops 21.9 percent. In isolated human populations, the virus killed at even higher rates. In the Fiji islands, it killed 14 percent of the entire population in 16 days. In Labrador and Alaska, it killed at least one-third of the entire native population."
- ↑ Potter, CW (October 2006). "A History of Influenza". J Appl Microbiol. 91 (4): 572–79. doi:10.1046/j.1365-2672.2001.01492.x. PMID 11576290.
- ↑ Hilleman, MR (August 2002). "Realities and enigmas of human viral influenza: pathogenesis, epidemiology and control". Vaccine. 20 (25–26): 3068–87. doi:10.1016/S0264-410X(02)00254-2. PMID 12163258.
- ↑ Potter, CW (October 2001). "A history of influenza". Journal of Applied Microbiology. 91 (4): 572–9. doi:10.1046/j.1365-2672.2001.01492.x. PMID 11576290.
- ↑ Biggerstaff, M; Cauchemez, S; Reed, C; Gambhir, M; Finelli, L (September 2014). "Estimates of the reproduction number for seasonal, pandemic, and zoonotic influenza: a systematic review of the literature". BMC Infectious Diseases. 14 (1): 480. doi:10.1186/1471-2334-14-480. PMC 4169819. PMID 25186370.
- ↑ 33.0 33.1 33.2 33.3 Valleron, AJ; Cori, A; Valtat, S; Meurisse, S; Carrat, F; Boëlle, PY (May 2010). "Transmissibility and geographic spread of the 1889 influenza pandemic". Proceedings of the National Academy of Sciences of the United States of America. 107 (19): 8778–81. Bibcode:2010PNAS..107.8778V. doi:10.1073/pnas.1000886107. PMC 2889325. PMID 20421481.
- ↑ Mills, CE; Robins, JM; Lipsitch, M (December 2004). "Transmissibility of 1918 pandemic influenza". Nature. 432 (7019): 904–6. Bibcode:2004Natur.432..904M. doi:10.1038/nature03063. PMC 7095078. PMID 15602562.
- ↑ Taubenberger, JK; Morens, DM (January 2006). "1918 Influenza: the mother of all pandemics". Emerging Infectious Diseases. 12 (1): 15–22. doi:10.3201/eid1201.050979. PMC 3291398. PMID 16494711.
- ↑ 36.0 36.1 36.2 36.3 36.4 36.5 36.6 36.7 "Report of the Review Committee on the Functioning of the International Health Regulations (2005) in relation to Pandemic (H1N1) 2009" (PDF). 2011-05-05. p. 37. เก็บ (PDF)จากแหล่งเดิมเมื่อ 2015-05-14. สืบค้นเมื่อ 2015-03-01.
- ↑ Spreeuwenberg, P; Kroneman, M; Paget, J (December 2018). "Reassessing the Global Mortality Burden of the 1918 Influenza Pandemic". American Journal of Epidemiology. 187 (12): 2561–2567. doi:10.1093/aje/kwy191. PMID 30202996.
- ↑ Morens, DM; Fauci, AS (April 2007). "The 1918 influenza pandemic: insights for the 21st century". The Journal of Infectious Diseases. 195 (7): 1018–28. doi:10.1086/511989. PMID 17330793.
- ↑ Johnson, NP; Mueller, J (2002). "Updating the accounts: global mortality of the 1918-1920 "Spanish" influenza pandemic". Bulletin of the History of Medicine. 76 (1): 105–15. doi:10.1353/bhm.2002.0022. PMID 11875246.
- ↑ Lin II, Rong-Gong; Karlamangla, Soumya (2020-03-06). "Why the coronavirus outbreak isn't likely to be a repeat of the 1918 Spanish flu". Los Angeles Times.
- ↑ Donaldson, LJ; Rutter, PD; Ellis, BM; Greaves, FE; Mytton, OT; Pebody, RG; Yardley, IE (December 2009). "Mortality from pandemic A/H1N1 2009 influenza in England: public health surveillance study". BMJ. 339: b5213. doi:10.1136/bmj.b5213. PMC 2791802. PMID 20007665.
- ↑ "First Global Estimates of 2009 H1N1 Pandemic Mortality Released by CDC-Led Collaboration". Centers for Disease Control and Prevention (CDC). 2012-06-25. สืบค้นเมื่อ 2012-07-07.
- ↑ Kelly, H; Peck, HA; Laurie, KL; Wu, P; Nishiura, H; Cowling, BJ (2011-08-05). "The age-specific cumulative incidence of infection with pandemic influenza H1N1 2009 was similar in various countries prior to vaccination". PLOS One. 6 (8): e21828. Bibcode:2011PLoSO...621828K. doi:10.1371/journal.pone.0021828. PMC 3151238. PMID 21850217.
- ↑ Dawood, FS; Iuliano, AD; Reed, C; Meltzer, MI; Shay, DK; Cheng, PY; และคณะ (September 2012). "Estimated global mortality associated with the first 12 months of 2009 pandemic influenza A H1N1 virus circulation: a modelling study". The Lancet. Infectious Diseases. 12 (9): 687–95. doi:10.1016/S1473-3099(12)70121-4. PMID 22738893.
- ↑ Triggle, Nick (2009-12-10). "Swine flu less lethal than feared". BBC News. BBC News Online. เก็บจากแหล่งเดิมเมื่อ 2009-12-13. สืบค้นเมื่อ 2009-12-10.
- ↑ "WHO Europe - Influenza". World Health Organization (WHO). June 2009. เก็บจากแหล่งเดิมเมื่อ 2009-06-17. สืบค้นเมื่อ 2009-06-12.
- ↑ CDC (28 ตุลาคม 2019). "Key Facts About Influenza (Flu)". cdc.gov (ภาษาอังกฤษแบบอเมริกัน). citing Tokars, Olsen& Reed (2018). สืบค้นเมื่อ 10 มีนาคม 2020.
- ↑ Tokars, JI; Olsen, SJ; Reed, C (May 2018). "Seasonal Incidence of Symptomatic Influenza in the United States". Clinical Infectious Diseases. 66 (10): 1511–1518. doi:10.1093/cid/cix1060. PMC 5934309. PMID 29206909.
- ↑ "Influenza: Fact sheet". World Health Organization (WHO). 2018-11-06. เก็บจากแหล่งเดิมเมื่อ 2019-12-17. สืบค้นเมื่อ 2020-01-25.
- ↑ "H1N1 fatality rates comparable to seasonal flu". The Malaysian Insider. Washington, D.C., USA. Reuters. 2009-09-17. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2009-10-20. สืบค้นเมื่อ 2009-09-26.
- ↑ 51.0 51.1 Taubenberger JK, Morens DM (2006). "1918 Influenza: the mother of all pandemics". Emerging Infect. Dis. 12 (1): 15–22. doi:10.3201/eid1201.050979. PMC 3291398. PMID 16494711.
- ↑ Price-Smith, Andrew (2009). Contagion and Chaos. Cambridge, MA: MIT Press.
- ↑ 53.0 53.1 Patterson KD, Pyle GF (1991). "The geography and mortality of the 1918 influenza pandemic". Bulletin of the History of Medicine. 65 (1): 4–21. PMID 2021692.
- ↑ Potter CW (October 2001). "A history of influenza". Journal of Applied Microbiology. 91 (4): 572–9. doi:10.1046/j.1365-2672.2001.01492.x. PMID 11576290.
- ↑ "Historical Estimates of World Population". Census.gov. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2013-10-13. สืบค้นเมื่อ 2008-11-03.
- ↑ Taubenberger JK, Reid AH, Janczewski TA, Fanning TG (December 2001). "Integrating historical, clinical and molecular genetic data in order to explain the origin and virulence of the 1918 Spanish influenza virus". Philosophical Transactions of the Royal Society of London. Series B, Biological Sciences. 356 (1416): 1829–39. doi:10.1098/rstb.2001.1020. PMC 1088558. PMID 11779381.
- ↑ Simonsen L, Clarke MJ, Schonberger LB, Arden NH, Cox NJ, Fukuda K (July 1998). "Pandemic versus epidemic influenza mortality: a pattern of changing age distribution". J Infect Dis. 178 (1): 53–60. CiteSeerX 10.1.1.327.2581. doi:10.1086/515616. PMID 9652423.
- ↑ Greene, Jeffrey; Moline, Karen (2006). The Bird Flu Pandemic. ISBN 0-312-36056-8.
{{cite book}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ Goldsmith, Connie (2007). Influenza: The Next Pandemic?. 21st century publishing. ISBN 978-0761394570.
{{cite book}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ "1957-1958 Pandemic (H2N2 virus)". CDC. 2019-01-02. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-06-09. สืบค้นเมื่อ 2020-03-17.
- ↑ 61.0 61.1 "Asia on high alert for flu virus". BBC News. 2009-04-27. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2018-09-23. สืบค้นเมื่อ 2010-05-05.
- ↑ Paul, William E. (1993). Fundamental Immunology. New York: Plenum Press. p. 1273. ISBN 978-0-306-44407-4.
- ↑ "World health group issues alert Mexican president tries to isolate those with swine flu". Associated Press. 2009-04-25. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-03-24. สืบค้นเมื่อ 2009-04-26.
- ↑ "1968 Pandemic (H3N2 virus)". CDC. 2019-01-02. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-06-09.
- ↑ "Influenza A (H1N1) - update 11". WHO. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-05-11.
- ↑ "WHO: Swine flu pandemic has begun, 1st in 41 years". Associated Press. 2009-06-11. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2009-06-14. สืบค้นเมื่อ 2009-06-11.
- ↑ "Deadly new flu virus in U.S. and Mexico may go pandemic". New Scientist. 2009-04-28. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2009-04-26. สืบค้นเมื่อ 2009-04-28.
- ↑ Greenbaum, Jason A; Kotturi, Maya F; Kim, Yohan; Oseroff, Carla; Vaughan, Kerrie; Salimi, Nima; Vita, Randi; Ponomarenko, Julia; Scheuermann, Richard H; Sette, Alessandro; Peters, Bjoern (December 2009). "Pre-existing immunity against swine-origin H1N1 influenza viruses in the general human population". PNAS. 106 (48): 20365–70. Bibcode:2009PNAS..10620365G. doi:10.1073/pnas.0911580106. PMC 2777968. PMID 19918065.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ "Pandemic (H1N1) 2009 - update 70". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-05-10.
As of 1 November 2009 [...] Laboratory-confirmed cases of the pandemic influenza H1N1 as officially reported to the WHO by States Parties to the International Health Regulations (2005)
อนึ่ง สามารถเปิดดูเว็บเพจ "Situation updates - Pandemic (H1N1) 2009" ขององค์การอนามัยโลกซึ่งมีลิงก์ไปยังรายงานอัปเดตทั้งสิ้น 70 รายการ เริ่มจากรายงานแรกในวันที่ 24 เมษายน 2009 - ↑ Enserink, M. (2010-08-10). "WHO Declares Official End to H1N1 'Swine Flu' Pandemic". Science Insider. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-05-18. สืบค้นเมื่อ 2013-06-07.
- ↑ "First Global Estimates of 2009 H1N1 Pandemic Mortality Released by CDC-Led Collaboration". Centers for Disease Control and Prevention (CDC). 2012-06-25. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-06-09. สืบค้นเมื่อ 2012-07-07.
- ↑ Dawood, FS; Iuliano, AD; Reed, C; และคณะ (September 2012). "Estimated global mortality associated with the first 12 months of 2009 pandemic influenza A H1N1 virus circulation: a modelling study". Lancet Infect Dis. 12 (9): 687–95. doi:10.1016/S1473-3099(12)70121-4. PMID 22738893.
- ↑ "Key Facts About Avian Influenza (Bird Flu) and Avian Influenza A (H5N1) Virus". CDC. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2005-03-16.
- ↑ "Scientists Move Closer to Understanding Flu Virus Evolution". Bloomberg News. 2006-08-28. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2007-09-30.
- ↑ Chen, Guang-Wu; Chang, Shih-Cheng; Mok, Chee-Keng; Lo, Yu-Luan; Kung, Yu-Nong; Huang, Ji-Hung; Shih, Yun-Han; Wang, Ji-Yi; Chiang, Chiayn; Chen, Chi-Jene; Shih, Shin-Ru (2006). "Genomic Signatures of Human versus Avian Influenza A Viruses". Emerging Infectious Diseases. 12 (7): 1353–1360. doi:10.3201/eid1209.060276. ISSN 1080-6040.
- ↑
de Jong, MD; Bach, VC; Phan, TQ; Vo, MH; Tran, TT; Nguyen, BH; Beld, M; Le, TP; Truong, HK; Nguyen, VV; Tran, TH; Do, QH; Farrar, J (2005-02-17). "Fatal avian influenza A (H5N1) in a child presenting with diarrhea followed by coma". N. Engl. J. Med. 352 (7): 686–91. doi:10.1056/NEJMoa044307. PMID 15716562.
{{cite journal}}:|ref=harvไม่ถูกต้อง (help) - ↑ Barry (2005), Chapter 1 - The Story of Influenza: 1918 Revisited: Lessons and Suggestions for Further Inquiry, p. 7
- ↑ "Hazard in Hunt for New Flu: Looking for Bugs in All the Wrong Places". The New York Times. 2005-11-08. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2019-10-01.
- ↑ "WHO fears pandemic is 'imminent'". BBC News. 2009-04-30. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2018-12-21. สืบค้นเมื่อ 2010-05-05.
- ↑ "WHO declares swine flu pandemic". BBC News. 2009-06-11. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-04-09. สืบค้นเมื่อ 2010-05-05.
- ↑ "Pandemic (H1N1) 2009 - update 74". 2009-11-13. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-05-10.
- ↑ Detailed chart of its evolution here at PDF called Ecology and Evolution of the Flu เก็บถาวร 2009-05-09 ที่ เวย์แบ็กแมชชีน
- ↑ "The Threat of Pandemic Influenza: Are We Ready? Workshop Summary (2005)" เก็บถาวร 2005-08-29 ที่ เวย์แบ็กแมชชีน The National Academies Press, p. 115 - "There is particular pressure to recognize and heed the lessons of past influenza pandemics in the shadow of the worrisome 2003-2004 flu season. An early-onset, severe form of influenza A H3N2 made headlines when it claimed the lives of several children in the United States in late 2003. As a result, stronger than usual demand for annual flu inactivated vaccine outstripped the vaccine supply, of which 10 to 20 percent typically goes unused. Because statistics on pediatric flu deaths had not been collected previously, it is unknown if the 2003-2004 season witnessed a significant change in mortality patterns."
- ↑ "This Season's Flu Virus Is Resistant to 2 Standard Drugs". The New York Times. 2006-01-15. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-02-16.
- ↑ "The Threat of Pandemic Influenza: Are We Ready? Workshop Summary (2005) " เก็บถาวร 2008-10-11 ที่ เวย์แบ็กแมชชีน The National Academies Press, p. 126
- ↑ "WHO Pandemic Influenza Phases". Who.int. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2009-04-22. สืบค้นเมื่อ 2009-04-27.
- ↑ "WHO pandemic phase descriptions and main actions by phase" (PDF). World Health Organization. World Health Organization. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2020-05-05. สืบค้นเมื่อ 2014-12-25.
- ↑ "Archived copy". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2011-09-02. สืบค้นเมื่อ 2009-04-27.
{{cite web}}: CS1 maint: archived copy as title (ลิงก์) - ↑ "WHO says it no longer uses 'pandemic' category, but virus still emergency". Reuters (ภาษาอังกฤษ). 2020-02-24. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-06-20. สืบค้นเมื่อ 2020-02-29.
- ↑ "Current WHO phase of pandemic alert". WHO.
- ↑ 91.0 91.1 Holloway, Rachel; Rasmussen, Sonja A.; Zaza, Stephanie; Cox, Nancy J.; Jernigan, Daniel B. (2014-09-26). "Updated Preparedness and Response Framework for Influenza Pandemics" (PDF). Morbidity and Mortality Weekly Report. Center for Surveillance, Epidemiology, and Laboratory Services, Centers for Disease Control and Prevention. 63 (RR-6): 1–18. ISSN 1057-5987. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2016-12-19. สืบค้นเมื่อ 2020-05-10.
- ↑ "A glossary for evidence based public health". July 2004. PMID 15194712.
{{cite journal}}: Cite journal ต้องการ|journal=(help) - ↑ Dodge, Y (2003). The Oxford Dictionary of Statistical Terms. Oxford University Publishing. ISBN 0-19-920613-9.
{{cite book}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ 94.0 94.1 94.2 94.3 Reed, Carrie; Biggerstaff, Matthew; Finelli, Lyn; Koonin, Lisa M.; Beauvais, Denise; Uzicanin, Amra; Plummer, Andrew; Bresee, Joe; Redd, Stephen C.; Jernigan, Daniel B. (January 2013). "Novel framework for assessing epidemiologic effects of influenza epidemics and pandemics". Emerging Infectious Diseases. 19 (1): 85–91. doi:10.3201/eid1901.120124. ISSN 1080-6059. PMC 3557974. PMID 23260039.
- ↑ Qualls, Noreen; Levitt, Alexandra; Kanade, Neha; Wright-Jegede, Narue; Dopson, Stephanie; Biggerstaff, Matthew; Reed, Carrie; Uzicanin, Amra (2017-04-21). "Community Mitigation Guidelines to Prevent Pandemic Influenza — United States, 2017" (PDF). Morbidity and Mortality Weekly Report (ภาษาอังกฤษแบบอเมริกัน). Center for Surveillance, Epidemiology, and Laboratory Services, Centers for Disease Control and Prevention. 66 (RR-1): 1–34. doi:10.15585/mmwr.rr6601a1. ISSN 1057-5987. PMID 28426646. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2017-05-31.
- ↑ Interim Pre-Pandemic Planning Guidance: Community Strategy for Pandemic Influenza Mitigation in the United State (PDF). Centers for Disease Control and Prevention. February 2007. p. 9. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2016-12-19.
- ↑ Rajgor, Dimple D.; Lee, Meng Har; Archuleta, Sophia; Bagdasarian, Natasha; Quek, Swee Chye (2020-03-27). "The many estimates of the COVID-19 case fatality rate". The Lancet Infectious Diseases. Elsevier Ltd. doi:10.1016/S1473-3099(20)30244-9.
- ↑ 98.0 98.1 98.2 Council on Foreign Relations; Osterholm, Michael; Colwell, Rita; Garrett, Laurie; Fauci, Anthony S; Hoge, James F; Roman, Nancy E (2005-06-16). "The Threat of Global Pandemics". Washington, DC: Council on Foreign Relations. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2008-10-13. สืบค้นเมื่อ 2006-09-13.
{{cite web}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ Rubin, GJ; Bakhshi, S; Amlôt, R; Fear, N; Potts, HWW; Michie, S (2014). "The design of a survey questionnaire to measure perceptions and behaviour during an influenza pandemic: the Flu TElephone Survey Template (FluTEST)". Health Services & Delivery Research. 2: 1–126. doi:10.3310/hsdr02410. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-03-03. สืบค้นเมื่อ 2020-06-12.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ 100.0 100.1 100.2 "Pandemic (H1N1) 2009: frequently asked questions: What can I do?". World Health Organization. January 2010. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2017-09-20. สืบค้นเมื่อ 2010-02-28.
- ↑ Douglas, PK (2009). "Preparing for pandemic influenza and its aftermath: Mental health issues considered". International Journal of Emergency Mental Health. 11 (3): 137–44. PMID 20437844.
- ↑ "Stop Germs, Stay Healthy!". King County, Washington web site. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2005-02-05. สืบค้นเมื่อ 2006-09-13.
- ↑ "Non-pharmaceutical interventions: their role in reducing transmission and spread". World Health Organization. November 2006. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2006-09-20. สืบค้นเมื่อ 2006-09-13.
- ↑ Committee on Modeling Community Containment for Pandemic Influenza (2006-12-11). Modeling Community Containment for Pandemic Influenza: A Letter Report. The National Academies Press. p. 47. ISBN 978-0-309-66819-4.
communications regarding possible community interventions [such as requiring sick people to stay home from work, closing schools] for pandemic influenza that flow from the federal government to communities and from community leaders to the public not overstate the level of confidence or certainty in the effectiveness of these measures.
- ↑ "Pandemic Influenza: Use of Antiviral Agents". Center for Infectious Disease Research and Policy (CIDRAP). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-06-02.
- ↑ Butler, Declan (2005). "Wartime tactic doubles power of scarce bird-flu drug". Nature. 438 (7064): 6. Bibcode:2005Natur.438....6B. doi:10.1038/438006a. PMID 16267514.
- ↑ "Information on Avian Influenza". 2019-03-21.
- ↑ "Pandemic influenza vaccine manufacturing process and timeline". www.WHO.int. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-06-24. สืบค้นเมื่อ 2018-01-19.
- ↑ "Influenza vaccine manufacturers". World Health Organization. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2006-08-22. สืบค้นเมื่อ 2006-09-13.
- ↑ "The clock is ticking". Phacilitate. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2006-07-17. สืบค้นเมื่อ 2006-09-13.
- ↑ "Canada to launch avian flu vaccine trial". CTV.ca. 2005-04-20. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2009-04-30. สืบค้นเมื่อ 2006-09-13.
- ↑ "GAO cites barriers to antiviral, vaccine roles in pandemic". CIDRAP. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2008-08-07. สืบค้นเมื่อ 2007-02-06.
- ↑ "U.S. to offer 10 pct of H1N1 vaccine internationally". Reuters. 2009-09-17. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2018-01-20. สืบค้นเมื่อ 2018-01-19.
- ↑ "France to donate swine flu vaccines to WHO: presidency. 17 September 2009". France24.com. สืบค้นเมื่อ 2018-01-19. [ลิงก์เสีย]
- ↑ Treanor et al. (2006)
- ↑ Poland (2006)
- ↑ "World Health Organization. Tables on the Clinical trials of pandemic influenza prototype vaccines. July 2009". WHO.int. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2011-06-29. สืบค้นเมื่อ 2018-01-19.
- ↑ "US Food & Drug Administration. FDA Approves Vaccines for 2009 H1N1 Influenza Virus Approval Provides Important Tool to Fight Pandemic. 15 September 2009". FDA.gov. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2009-09-17. สืบค้นเมื่อ 2018-01-19.
- ↑ Rosenthal, Elisabeth; Bradsher, Keith (2006-03-16). "Is Business Ready for a Flu Pandemic?". The New York Times. สืบค้นเมื่อ 2006-09-13.
- ↑ 120.0 120.1 "Avian Influenza Response: Key Actions to Date". USAID. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2006-04-17. สืบค้นเมื่อ 2006-09-16.
- ↑ "Monitoring Outbreaks". PandemicFlu.gov web site. สืบค้นเมื่อ 2006-09-16.
- ↑ "Bird flu 'could kill 150m people'". BBC News. 2005-09-30. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2005-10-13. สืบค้นเมื่อ 2006-09-16.
- ↑ "Pandemic Influenza Preparedness and Response: A WHO Guidance Document" (PDF). World Health Organization. 2009. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2011-05-13.
ดูเพิ่ม
[แก้]- Poland, G. A. (2006). "Vaccines against Avian Influenza - A Race against Time". N Engl J Med. 354 (13): 1411–13. doi:10.1056/NEJMe068047. PMID 16571885.
- Treanor, J. J.; Campbell, J. D.; Zangwill, K. M.; Rowe, T.; Wolff, M. (2006). "Safety and Immunogenicity of an Inactivated Subvirion Influenza A (H5N1) Vaccine". N Engl J Med. 354 (13): 1343–51. doi:10.1056/NEJMoa055778. PMID 16571878.
แหล่งข้อมูลอื่น
[แก้]- EU response to influenza - Health - EU portal
- WHO European Region pandemic influenza website เก็บถาวร 2022-11-23 ที่ เวย์แบ็กแมชชีน
- EU coordination on Pandemic (H1N1) 2009 - European Commission - Public Health
- The Great Pandemic: The United States in 1918
- PandemicFlu.gov
- Pandemic Viruses at the Influenza Research Database[ลิงก์เสีย]
- A Cruel Wind: Pandemic Flu in America, 1918-1920 เก็บถาวร 2009-07-26 ที่ เวย์แบ็กแมชชีน, by Dorothy A. Pettit, PhD and Janice Bailie, PhD (Timberlane Books, 2009)
- CS1 maint: multiple names: editors list
- CS1 maint: uses authors parameter
- บทความที่มีลิงก์เสียตั้งแต่มกราคม 2020
- บทความที่มีลิงก์เสียตั้งแต่June 2020
- บทความที่ขาดแหล่งอ้างอิงเฉพาะส่วนตั้งแต่November 2009
- บทความที่มีลิงก์เสียตั้งแต่July 2020
- การป้องกัน
- โรคระบาดทั่ว
- ไข้หวัดใหญ่
- Influenza A virus subtype H5N1
- ไวรัสไข้หวัดใหญ่กลุ่ม A ชนิดย่อย H5N1


