โรคระบบหัวใจหลอดเลือด
| โรคหัวใจร่วมหลอดเลือด (Cardiovascular disease) | |
|---|---|
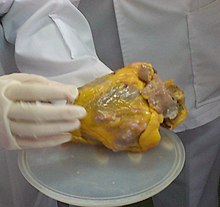
 ภาพถ่ายจุลทรรศน์ของหัวใจที่มีภาวะเกิดพังผืด (เหลือง) และโรคแอมีลอยด์ (น้ำตาล) แต้มสีด้วย Movat's stain | |
| บัญชีจำแนกและลิงก์ไปภายนอก | |
| ICD-10 | I51.6 |
| ICD-9 | 429.2 |
| DiseasesDB | 28808 |
| MeSH | D002318 |
โรคหัวใจร่วมหลอดเลือด[1] หรือ โรคหัวใจและหลอดเลือด[2] (อังกฤษ: Cardiovascular disease ตัวย่อ CVD) เป็นกลุ่มโรคเกี่ยวกับหัวใจหรือหลอดเลือด[3] คือเป็นโรคที่มีผลต่อระบบหัวใจและหลอดเลือด[4] รวมทั้งกลุ่มโรคหลอดเลือดเลี้ยงหัวใจ (coronary artery disease) เช่น อาการปวดเค้นหัวใจ (angina) และกล้ามเนื้อหัวใจตายเหตุขาดเลือด (myocardial infarction)[3] ตลอดจนโรคหลอดเลือดสมอง, โรคหัวใจเหตุความดันสูง (hypertensive heart disease), โรคหัวใจเหตุไข้รูมาติก (rheumatic heart disease), โรคกล้ามเนื้อหัวใจ (cardiomyopathy), ภาวะหัวใจเสียจังหวะ (heart arrhythmia), โรคหัวใจแต่กำเนิด (congenital heart disease), โรคลิ้นหัวใจ (valvular heart disease), หัวใจอักเสบ (carditis), ท่อเลือดแดงโป่งพอง (aortic aneurysm), โรคหลอดเลือดแดงส่วนปลาย (peripheral artery disease) และภาวะลิ่มเลือดอุดหลอดเลือดดำ (venous thrombosis)[3][5]
กลไกของโรคจะขึ้นอยู่กับเหตุ โรคหลอดเลือดเลี้ยงหัวใจ โรคหลอดเลือดสมอง และโรคหลอดเลือดแดงส่วนปลาย จะมีภาวะหลอดเลือดแดงแข็ง ซึ่งอาจมีเหตุจากความดันสูง การสูบบุหรี่ โรคเบาหวาน การไม่ออกกำลังกาย โรคอ้วน คอเลสเตอรอลในเลือดสูง ทานอาหารไม่ถูกต้อง การดื่มเครื่องดื่มแอลกอฮอล์เกิน เป็นต้น การเสียชีวิตเพราะ CVD เกิดจากความดันสูง 13%, การสูบบุหรี่ 9%, โรคเบาหวาน 6%, การไม่ออกกำลังกาย 6% และโรคอ้วน 5% โรคหัวใจเหตุไข้รูมาติกอาจเนื่องกับคอหอยอักเสบจากเชื้อสเตร็ปโตค็อกคัสที่ไม่รักษา[3]
กรณี 90% ของโรคประเมินว่าป้องกันได้[6] หลอดเลือดแดงแข็งสามารถป้องกันโดยลดปัจจัยเสี่ยง เช่น ทานอาหารให้ถูกสุขภาพ ออกกำลังกาย หลีกเลี่ยงควันบุหรี่ และจำกัดการดื่มแอลกอฮอล์[3] การรักษาความดันสูงและโรคเบาหวานก็มีประโยชน์ด้วย[3] การรักษาคอหอยอักเสบจากเชื้อสเตร็ปโตค็อกคัสด้วยยาปฏิชีวนะสามารถลดความเสี่ยงโรคหัวใจเหตุไข้รูมาติก[7] การทานยาแอสไพรินเพื่อป้องกันล่วงหน้ามีประโยชน์ไม่ชัดเจนสำหรับผู้มีสุขภาพดี[8][9] และคณะทำงานป้องกันเฉพาะกิจของสหรัฐ (USPSTF) ก็แนะนำไม่ให้ทำสำหรับหญิงอายุน้อยกว่า 55 ปี และสำหรับชายอายุน้อยกว่า 45 ปี แต่แนะนำสำหรับผู้สูงอายุกว่านั้นเป็นบางพวก[10] การรักษาโรคจะทำให้ได้ผลดีกว่าไม่รักษา[3]
โรคเป็นเหตุของการเสียชีวิตอันดับแรก ๆ ในโลก[3] โดยรวมภูมิประเทศทุกแห่งยกเว้นแอฟริกา[3] ทำให้มีผู้เสียชีวิต 17.3 ล้านคน (31.5%) ในปี 2013 เพิ่มจาก 12.3 ล้านคน (25.8%) ในปี 1990[5] การเสียชีวิตเพราะโรคมากขึ้นเรื่อย ๆ ในประเทศกำลังพัฒนาโดยมากในขณะที่ได้ลดลงในประเทศพัฒนาแล้วตั้งแต่คริสต์ทศวรรษ 1970[4][11] โรคหลอดเลือดเลี้ยงหัวใจและโรคหลอดเลือดสมองเป็นเหตุในกรณี 80% ของโรคกลุ่มนี้ในชาย และ 75% ในหญิง[3] โรคโดยมากมีผลต่อผู้สูงอายุ ในสหรัฐ ประชากร 11% อายุระหว่าง 20–40 ปีมีโรค, 37% ระหว่าง 40–60 ปีมีโรค, 71% ระหว่าง 60–80 ปีมีโรค และ 85% ของผู้มีอายุมากกว่า 80 ปีมีโรค[12] อายุเฉลี่ยที่เสียชีวิตเนื่องกับโรคอยู่ราว ๆ 80 ปี ในประเทศพัฒนาแล้วและ 68 ปีในประเทศกำลังพัฒนา[4] โรคปกติจะเริ่ม 7–10 ปีในชายก่อนหญิง[13]
ประเภท[แก้]
มีโรคกลุ่มนี้หลายชนิดที่เกี่ยวกับหลอดเลือด โดยเรียกในภาษาอังกฤษว่า vascular disease (โรคหลอดเลือด) รวมทั้ง
- โรคหลอดเลือดเลี้ยงหัวใจ (coronary artery disease หรือ coronary heart disease หรือ ischemic heart disease)
- โรคหลอดเลือดแดงส่วนปลาย เป็นที่หลอดเลือดของแขนขา
- โรคหลอดเลือดสมอง
- โรคหลอดเลือดแดงของไตตีบ (renal artery stenosis)
- ท่อเลือดแดงโป่งพอง
มีโรคกลุ่มนี้หลายชนิดที่เกี่ยวกับหัวใจ รวมทั้ง
- โรคกล้ามเนื้อหัวใจ
- โรคหัวใจเหตุความดันสูง
- ภาวะหัวใจวาย
- โรคหัวใจเนื่องกับปอด (pulmonary heart disease) คือหัวใจห้องล่างด้านขวาล้มเหลวเนื่องกับระบบหายใจ
- ภาวะหัวใจเสียจังหวะ
- โรคหัวใจอักเสบ (inflammatory heart disease)
- เยื่อบุหัวใจอักเสบ (endocarditis) คือเยื่อชั้นในของหัวใจหรือเยื่อบุหัวใจ (endocardium) อักเสบ เกิดที่ลิ้นหัวใจอย่างสามัญที่สุด
- ภาวะหัวใจโตเหตุอักเสบ (inflammatory cardiomegaly)
- กล้ามเนื้อหัวใจอักเสบ
- โรคลิ้นหัวใจ
- โรคหัวใจแต่กำเนิด - เป็นสภาวะวิรูปของโครงสร้างหัวใจตั้งแต่กำเนิด
- โรคหัวใจเหตุไข้รูมาติก คือกล้ามเนื้อและลิ้นหัวใจเสียหายเหตุไข้รูมาติกเพราะติดเชื้อแบคทีเรีย Streptococcus pyogenes
ปัจจัยเสี่ยง[แก้]
โรคหัวใจมีปัจจัยเสี่ยงหลายอย่างรวมทั้งอายุ เพศ การใช้ยาสูบ การขาดออกกำลังกาย การดื่มแอลกอฮอล์มากเกิน อาหารที่ไม่ถูกสุขภาพ โรคอ้วน ประวัติโรคหัวใจในครอบครัว ความดันโลหิตสูง น้ำตาลในเลือดสูง (เพราะโรคเบาหวาน) คอเลสเตอรอลในเลือดสูง (ภาวะสารไขมันสูงในเลือด) ปัจจัยทางจิตและสังคม ความยากจน การด้อยการศึกษา และมลพิษทางอากาศ[14][15][16][17][18] แม้ปัจจัยเสี่ยงแต่ละอย่างจะมีอิทธิพลในระดับต่าง ๆ กันต่อชุมชนและกลุ่มชาติพันธุ์ต่าง ๆ แต่อิทธิพลโดยรวมของปัจจัยเหล่านี้ก็คงเส้นคงวามาก[19] และแม้ปัจจัยบางอย่าง เช่น อายุ เพศ ประวัติครอบครัวจะเปลี่ยนไม่ได้ แต่ปัจจัยสำคัญหลายอย่างก็เปลี่ยนได้ด้วยการเปลี่ยนพฤติกรรม การรักษาด้วยยา และการป้องกันโรคต่าง ๆ รวมทั้งความดันโลหิตสูง ไขมันในเลือดสูง และโรคเบาหวาน
อายุ[แก้]
อายุเป็นปัจจัยเสี่ยงสำคัญที่สุดต่อโรคหัวใจ อัตราเสี่ยงจะเพิ่มขึ้นประมาณ 3 เท่าในทศวรรษแต่ละทศวรรษที่อายุเพิ่มขึ้นเริ่มตั้งแต่อายุ 45 ปี[20] ไขมันอาจเริ่มพอกหัวใจตั้งแต่ในช่วงวัยรุ่น[21] ผู้เสียชีวิตเพราะโรคหัวใจประมาณ 82% มีอายุอย่างน้อย 65 ปี[22] ในขณะเดียวกัน ความเสี่ยงโรคหลอดเลือดสมองก็เพิ่มเป็นทวีคูณทุก ๆ 10 ปีหลังจากอายุถึง 55 ปี[23]
มีคำอธิบายหลายอย่างว่า ทำไมอายุจึงเพิ่มความเสี่ยงต่อโรคหัวใจ อย่างหนึ่งก็คือเป็นเพราะระดับคอเลสเตอรอลในเลือด[24] ในกลุ่มประชากรโดยมาก ระดับจะเพิ่มขึ้นเมื่ออายุเพิ่มขึ้น ในชาย นี่จะถึงระดับคงที่ระหว่างอายุ 45-50 ปี ในหญิง ระดับจะสูงขึ้นจนถึงอายุ 60-65 ปี[24] อายุยังสัมพันธ์กับความเปลี่ยนแปลงของผนังหลอดเลือดทั้งโดยกลศาสตร์และโดยโครงสร้าง ซึ่งทำให้เสียความยืดหยุ่น แล้วอาจนำไปสู่โรคหลอดเลือดเลี้ยงหัวใจ[25]
เพศ[แก้]
ชายเสี่ยงโรคหัวใจสูงกว่าหญิงก่อนวัยหมดระดู[20][26] แต่หลังวัยหมดระดูแล้ว นักวิชาการบางพวกอ้างว่า ความเสี่ยงของหญิงก็จะคล้ายกับชาย[26] แม้ข้อมูลเร็ว ๆ นี้ขององค์การอนามัยโลกและสหประชาชาติจะแย้งทฤษฎีนี้[20] อย่างไรก็ดี ถ้าหญิงมีโรคเบาหวาน โอกาสการเกิดโรคหัวใจก็จะมากกว่าชายที่มีโรคเบาหวาน[27]
โรคหลอดเลือดเลี้ยงหัวใจในชายวัยกลางคนสามัญเป็น 2-5 เท่าเทียบกับหญิง[24] ตามงานศึกษาขององค์การอนามัยโลกปี 1999 อัตราการตายเพราะโรคหลอดเลือดเลี้ยงหัวใจต่างกันระหว่างเพศเพราะเหตุจากเพศ 40%[28] ส่วนงานศึกษาอีกงานหนึ่งปีเดียวกันพบว่า เพศเป็นตัวอธิบายความแตกต่างระหว่างเพศถึงครึ่งหนึ่ง[24]
ทฤษฎีอธิบายความแตกต่างระหว่างเพศอย่างหนึ่งก็คือความแตกต่างของฮอร์โมน[24] หญิงมีเอสโตรเจนเป็นฮอร์โมนเพศหลัก ซึ่งอาจมีฤทธิ์ป้องกันโรคผ่านเมแทบอลิซึมของกลูโคสและผ่านระบบธำรงดุล และอาจมีฤทธิ์ปรับปรุงการทำงานของเซลล์เนื้อเยื่อบุโพรง (endothelial cell) โดยตรง[24] การผลิตเอสโตรเจนจะลดลงหลังหมดระดู นี่อาจเปลี่ยนเมแทบอลิซึมของลิพิดให้กลายเป็นลิพิดแบบทำให้หลอดเลือดแดงแข็งโดยลดคอเลสเตอรอลแบบ HDL (high-density lipoprotein), เพิ่มแบบ LDL (low-density lipoprotein) และเพิ่มคอเลสเตอรอลโดยรวม[24] น้ำหนักร่างกาย ความสูง การแจกแจงไขมันไปยังส่วนต่าง ๆ ในร่างกาย อัตราการเต้นหัวใจ ปริมาณเลือดที่หัวใจบีบออกแต่ละครั้ง (stroke volume) และความหยุ่นของเส้นเลือด (arterial compliance)[A] ต่างกันระหว่างชายกับหญิงอย่างสังเกตได้[25] แต่ในผู้ชรามาก หญิงจะมีความแตกต่างของความเร็วการวิ่งของเลือดระหว่างเมื่อหัวใจบีบตัวกับเมื่อหัวใจขยายตัว (pulsatility) มากกว่า และหลอดเลือดแดงจะแข็งกว่า[25] แต่ก็อาจเป็นเพราะร่างกายและหลอดเลือดมีขนาดเล็กกว่า[25]
ยาสูบ[แก้]
การสูบบุหรี่เป็นการเสพยาสูบรูปแบบหลัก[3] อันตรายต่อสุขภาพไม่ใช่มาจากการเสพยาสูบโดยตรงเท่านั้น แต่มาจากการได้ควันบุหรี่ด้วย[3] 10% ของกรณีโรคนี้มาจากการสูบบุหรี่[3] แต่บุคคลที่เลิกสูบบุหรี่ก่อนอายุ 30 ปีก็เสี่ยงตายเนื่องกับบุหรี่เกือบเท่ากับคนที่ไม่ได้สูบ[29]
การไม่ออกกำลังกาย[แก้]
การออกกำลังกายไม่เพียงพอ (คือออกกำลังปานกลางน้อยกว่า 5 ครั้งต่ออาทิตย์ครั้งละ 30 นาที หรือออกกำลังอย่างหนักน้อยกว่า 3 ครั้งต่ออาทิตย์ครั้งละ 20 นาที) ปัจจุบันเป็นปัจจัยเสี่ยงการเสียชีวิตอันดับที่ 4 ทั่วโลก[3] ในปี 2008 ผู้มีอายุ 15 ปี 31.3% หรือเกินกว่านั้น (28.2% ของชาย และ 34.4% ของหญิง) ออกกำลังกายไม่เพียงพอ[3] ความเสี่ยงต่อโรคหลอดเลือดเลี้ยงหัวใจและโรคเบาหวานจะลดลงเกือบ 1/3 สำหรับผู้ใหญ่ที่ออกกำลังกายปานกลาง 150 นาทีต่ออาทิตย์[30] อนึ่ง การออกกำลังกายยังช่วยลดน้ำหนัก ควบคุมกลูโคสในเลือด ความดันโลหิต ไขมันในเลือด และการตอบสนองต่ออินซูลิน ผลเหล่านี้อาจอธิบายประโยชน์ต่อหัวใจได้เป็นบางส่วน[3]
อาหารและแอลกอฮอล์[แก้]
การรับประทานอาหารมีไขมันอิ่มตัว ไขมันทรานส์ และเกลือมาก การรับประทานผักผลไม้และปลาน้อย สัมพันธ์กับความเสี่ยงโรคหลอดเลือดหัวใจ แม้จะสัมพันธ์โดยเป็นเหตุหรือไม่ก็ยังไม่ชัดเจน องค์การอนามัยโลกโทษการตาย 1.7 ล้านรายทั่วโลกเนื่องกับการรับประทานผักผลไม้น้อย[3]
ปริมาณเกลือที่รับประทานเป็นตัวกำหนดความดันโลหิตและความเสี่ยงโรคหัวใจและหลอดเลือดที่สำคัญ[3] การรับประทานอาหารมีพลังงานสูง เช่น อาหารพร้อมบริโภคและมีไขมันและน้ำตาลสูง สนับสนุนให้เกิดโรคอ้วนและอาจเพิ่มความเสี่ยงโรคหัวใจและหลอดเลือด[3] การรับประทานอาหารมีไขมันทรานสน์สูงมีผลลบต่อไขมันและสารบ่งชี้การอักเสบในเลือด[31] จึงสนับสนุนให้เลิกบริโภคอาหารที่มีไขมันทรานส์[32]
มีหลักฐานว่า การรับประทานน้ำตาลปริมาณมากสัมพันธ์กับความดันโลหิตที่สูงกว่าและการมีไขมันรูปแบบที่ไม่ดีในเลือด[33] อีกทั้งยังเพิ่มความเสี่ยงโรคเบาหวานอีกด้วย[15] การรับประทานเนื้อแปรรูปจำนวนมากสัมพันธ์กับความเสี่ยงโรคหัวใจและหลอดเลือดที่เพิ่มขึ้น โดยอาจเป็นเพราะบริโภคเกลือเพิ่ม[34]
การดื่มแอลกอฮอล์สัมพันธ์กับโรคหัวใจและหลอดเลือดอย่างซับซ้อน และอาจขึ้นกับปริมาณที่ดื่ม การดื่มแอลกอฮอล์ปริมาณมากสัมพันธ์กับความเสี่ยงโรคโดยตรง[3] แต่การดื่มปริมาณน้อยโดยไม่มีข้อยกเว้น อาจสัมพันธ์กับความเสี่ยงโรคที่ลดลง[35] อย่างไรก็ดี เมื่อดูกลุ่มประชากรทั้งหมด การดื่มแอลกอฮอล์สัมพันธ์กับความเสี่ยงทางสุขภาพหลายอย่าง จึงทำให้ประโยชน์ที่อาจได้ไม่คุ้มกับความเสี่ยงที่เพิ่มขึ้น[3][36]
ฐานะทางสังคม-เศรษฐกิจ[แก้]
โรคหลอดเลือดและหัวใจมีผลต่อประเทศที่มีรายได้ต่ำและปานกลางมากกว่าประเทศที่มีรายได้สูง[37] แต่ข้อมูลรูปแบบทางสังคมของโรคก็มีน้อยในประเทศที่มีรายได้ต่ำและปานกลางทำให้รู้รายละเอียดน้อย[37] ส่วนในประเทศมีรายได้สูง การมีรายได้ต่ำและการด้อยการศึกษาสัมพันธ์กับความเสี่ยงโรคหัวใจและหลอดเลือดที่สูงขึ้นอย่างคงเส้นคงวา[38]
นโยบายที่เพิ่มความไม่เท่าเทียมกันทางสังคม-เศรษฐกิจสัมพันธ์กับความแตกต่างการมีโรคเนื่องกับสภาวะทางสังคม-เศรษฐกิจที่มากกว่า[37] โดยอาจสัมพันธ์แบบเป็นเหตุ ปัจจัยทางจิต-สังคม ทางสิ่งแวดล้อม พฤติกรรมเกี่ยวกับสุขภาพ การเข้าถึงแพทย์พยาบาลได้ และคุณภาพของการรักษา ล้วนแต่เพิ่มความแตกต่างทางสังคม-เศรษฐกิจของโรคนี้[39] คณะกรรมการเกี่ยวกับตัวกำหนดสุขภาพทางสังคม (Commission on Social Determinants of Health) ขององค์การอนามัยโลกแนะนำว่า การกระจายอำนาจ ความมั่งคั่ง การศึกษา ที่อยู่อาศัย ปัจจัยทางสิ่งแวดล้อม อาหาร และสาธารณสุขที่เท่าเทียมกันและดีกว่า จำเป็นเพื่อแก้ปัญหาความไม่เท่าเทียมกันในทั้งเรื่องโรคหัวใจและหลอดเลือด และโรคที่ไม่ติดต่ออื่น ๆ[40]
มลพิษทางอากาศ[แก้]
มีการศึกษาว่า การได้รับอนุภาคแขวนลอยในอากาศ (particulates) มีผลทั้งระยะสั้นและระยะยาวต่อโรคหัวใจและหลอดเลือดหรือไม่ ปัจจุบัน อนุภาคแขวนลอยในอากาศขนาดเล็กกว่า 2.5 ไมโครเมตร (PM2.5) เป็นเรื่องที่ได้รับความสนใจ
การได้รับอนุภาคแขวนลอยในอากาศที่ความเข้มข้น 10 ไมโครกรัม/เมตร3 (μg/m3) ในระยะยาว จะเพิ่มความเสี่ยงตายเนื่องจากโรค 8–18%[41] โดยความเสี่ยงสัมพัทธ์ (RR) ต่อโรคหลอดเลือดเลี้ยงหัวใจของหญิงอยู่ที่ 1.42 เทียบกับชายที่ 0.90[41] ทั่ว ๆ ไปแล้ว การได้รับอนุภาคแขวนลอยในอากาศในระยะยาวจะเพิ่มอัตราหลอดเลือดแดงแข็งและอักเสบ ถ้าได้รับอนุภาคขนาด PM2.5 เป็นระยะสั้น (2 ชม.) ความเข้มข้นที่เพิ่มขึ้นทุก ๆ 25 μg/m3 จะเพิ่มความเสี่ยงตายเพราะโรค 48%[42] อนึ่ง หลังจากได้รับอนุภาค 5 วัน ความดันช่วงหัวใจบีบตัว (systolic) และช่วงหัวใจคลายตัว (diastolic) จะเพิ่ม 2.8 มิลลิเมตรปรอท และ 2.7 มิลลิเมตรปรอท ตามลำดับสำหรับอนุภาคทุก ๆ 10.5 μg/m3 ที่ได้รับ[42]
งานวิจัยอื่น ๆ ชี้ว่าอนุภาคแขวนลอยในอากาศ PM2.5 เป็นสาเหตุให้หัวใจเต้นมีจังหวะผิดปกติ ลดการเปลี่ยนแปร (variability) ของอัตราการเต้นหัวใจ (คือลด vagal tone) และเด่นสุดคือเป็นเหตุให้หัวใจวาย[42][43] อนุภาคแขวนลอยในอากาศ PM2.5 ยังสัมพันธ์กับการหนาขึ้นของหลอดเลือดแดงแครอทิด (carotid artery) และความเสี่ยงกล้ามเนื้อหัวใจตายเหตุขาดเลือดอย่างฉับพลัน (acute myocardial infarction) ที่สูงขึ้น[42][43]
การประเมินความเสี่ยง[แก้]
โรคหัวใจร่วมหลอดเลือดที่มีอยู่แล้ว หรือเหตุการณ์ปัญหาทางหัวใจที่ได้มีแล้ว เช่น อาการหัวใจล้มหรือโรคหลอดเลือดสมอง เป็นตัวพยากรณ์เหตุการณ์ปัญหาทางหัวใจในอนาคตได้ดีที่สุด[44] อายุ เพศ การสูบบุหรี่ ความดันโลหิต ลิพิดในเลือด และโรคเบาหวานก็เป็นตัวพยากรณ์ที่สำคัญสำหรับผู้ที่ไม่ปรากฏว่ามีโรคหัวใจและหลอดเลือด[45] ตัวแปรเหล่านี้ และบางครั้งรวมตัวแปรอื่น ๆ สามารถผสมเป็นคะแนนประกอบเพื่อประเมินความเสี่ยงโรคหัวใจและหลอดเลือดในอนาคตของบุคคล[44] วิธีนับคะแนนเช่นนี้ก็มีมากแม้สมรรถภาพของวิธีแต่ละอย่างก็ยังมีข้อโต้แย้ง[46]
ยังมีวิธีการตรวจวินิจฉัยและสารบ่งชี้ทางชีวภาพอื่น ๆ ที่ได้ศึกษา แต่ปัจจุบันยังไม่มีหลักฐานชัดเจนพอเพื่อให้ใช้เป็นปกติ รวมทั้งประวัติครอบครัว, แคลเซียมพอกหลอดเลือดเลี้ยงหัวใจ, high sensitivity C-reactive protein, อัตราส่วนความดันโลหิตที่ข้อเท้าเทียบกับความดันโลหิตที่ต้นแขน (ankle brachial index), ความเข้มข้นของหมู่ย่อยและอนุภาคของไลโพโปรตีน, lipoprotein(a), apolipoproteins A-I และ B, fibrinogen, การตรวจนับเม็ดเลือดขาว, homocysteine, N-terminal pro B-type natriuretic peptide (NT-proBNP) สารบ่งชี้การทำงานของไต[47][48] พื้นที่ทั้งหมดของหลอดเลือดแดงแครอทิดที่เป็นคราบตระกัน (อังกฤษ: plaque)[49]
พยาธิสรีรวิทยา[แก้]

งานศึกษากับกลุ่มประชากรแสดงว่าโรคหลอดเลือดแดงแข็ง ซึ่งเป็นโรคตั้งต้นของโรคหัวใจและหลอดเลือด เริ่มขึ้นตั้งแต่วัยเด็ก งานศึกษาตัวกำหนดทางพยาธิชีววิทยาของโรคหลอดเลือดแดงแข็งตีบในเยาวชน คือ Pathobiological Determinants of Atherosclerosis in Youth Study แสดงว่ารอยโรคที่เนื้อเยื่อชั้นใน (intima) จะปรากฏที่เส้นเลือดใหญ่ซึ่งนำเลือดออกจากหัวใจด้านซ้าย (เอออร์ตา) ทั้งหมดและหลอดเลือดเลี้ยงหัวใจด้านขวาเกินครึ่งในเด็กอายุ 7-9 ปี[51] นี่เป็นเรื่องสำคัญมากเพราะคน 1/3 เสียชีวิตจากภาวะแทรกซ้อนที่มาจากโรคหลอดเลือดแดงแข็ง เพื่อหยุดกระแสเช่นนี้ จะต้องเพิ่มการศึกษาและการสำนึกว่า โรคนี้เป็นปัญหาทางสุขภาพมากที่สุด และเพิ่มการป้องกันหรือลดการเกิดโรค
โรคอ้วนหรือโรคเบาหวานบ่อยครั้งสัมพันธ์กับโรคนี้[52] และโรคไตเรื้อรังและคอเลสเตอรอลเกินในเลือดก็เช่นกัน[53] จริง ๆ แล้ว โรคหัวใจร่วมหลอดเลือดก็เป็นภาวะแทรกซ้อนที่มีอันตรายต่อชีวิตมากที่สุดสำหรับคนไข้โรคเบาหวาน เพราะมีโอกาสตายเพราะโรคกลุ่มนี้ 2-4 เท่ามากกว่าคนไม่เป็นโรคเบาหวาน[54][55][56]
การตรวจคัดโรค[แก้]
การบันทึกคลื่นไฟฟ้าหัวใจ (ECG) เพื่อตรวจคัดโรค ไม่ว่าจะเมื่ออยู่เฉย ๆ หรือออกกำลังกาย ไม่แนะนำในบุคคลที่ไม่มีอาการและเสี่ยงน้อย[57] รวมทั้งคนอายุน้อยที่ไม่มีปัจจัยเสี่ยง[58] ส่วนผู้ที่เสี่ยงยิ่งกว่านั้น หลักฐานว่าการตรวจคัดโรคด้วย ECG มีประโยชน์ก็ยังไม่ชัดเจน[57] อนึ่ง การบันทึกภาพหัวใจด้วยคลื่นเสียงความถี่สูง, MPI และ cardiac stress test ก็ไม่แนะนำด้วยเหมือนกันสำหรับผู้ที่เสี่ยงน้อยและไม่มีอาการ[59]
สารบ่งชี้ทางชีวภาพ (biomarker) อาจช่วยแสดงปัจจัยเสี่ยงต่อหลอดเลือดและหัวใจเพื่อให้พยากรณ์โรคในอนาคตได้ดีขึ้น แต่ประโยชน์เมื่อใช้รักษาก็ยังไม่ชัดเจน[60][61]
การป้องกัน[แก้]
ปัจจุบัน วิธีการป้องกันโรคหัวใจและหลอดเลือดรวมทั้ง
- รับประทานอาหารไขมันต่ำ มีใยอาหารสูง รวมทั้งข้าวกล้อง/ธัญพืช ผักและผลไม้[62][63] การรับประทานเช่นนี้ 5 ส่วนต่อวันจะลดความเสี่ยงประมาณ 25% โดยส่วนหนึ่งของผักจะมีน้ำหนัก 77 กรัม และของผลไม้หนัก 80 กรัม[64]
- เลิกสูบบุหรี่และหลีกเลี่ยงควันบุหรี่[62]
- จำกัดการบริโภคแอลกอฮอล์ให้น้อยกว่าปริมาณที่แนะนำ[62] คือการดื่มแฮลกฮอล์ 1-2 ที่เกือบทุกวันอาจลดความเสี่ยงประมาณ 30%[26][65] โดยแอลกอฮอล์ที่หนึ่งจะขึ้นอยู่กับความเข้มข้นของแอล กอฮอล์ เช่น เบียร์ปกติ (5% แอลกอฮอล์) 341 มล. (ขวดหนึ่ง), ไวน์ (12% แอลกอฮอล์) 142 มล. (ประมาณ 3/5 แก้ว) และเครื่องดื่ม 40% แอลกอฮอล์ 43 มล. (ประมาณ 1/5 แก้ว)[66] แต่การดื่มเกินขนาดก็จะเพิ่มความเสี่ยงโรคนี้[67] และหมอก็ไม่แนะนำให้เริ่มดื่มแอลกอฮอล์เพื่อสุขภาพโดยทั่วไป[68]
- ลดความดันโลหิตถ้าความดันสูง
- ลดคอเลสเตอรอลแบบ LDL[69][70]
- ลดไขมันในร่างกายถ้าน้ำหนักเกินหรือเป็นโรคอ้วน[71]
- ออกกำลังกายหนักปานกลางเพิ่มเป็น 30 นาทีต่อวัน อย่างน้อยอาทิตย์ละ 5 ครั้ง (หรือคูณ 3 ถ้าออกกำลังกายในท่านอน)[62]
- ลดทานน้ำตาล
- ลดความเครียด[72] วิธีนี้อาจยากเพราะไม่ชัดเจนว่า อะไรป้องกันปัจจัยเช่นนี้[73] การขาดเลือดไปเลี้ยงหัวใจ (myocardial ischemia) เหตุความเครียด สัมพันธ์กับปัญหาทางหัวใจมากขึ้นสำหรับบุคคลที่มีโรคหัวใจมาก่อน[74] ความเครียดทางอารมณ์หรือทางร่างกายอาจนำไปสู่การทำงานผิดปกติของหัวใจรูปแบบหนึ่งที่เรียกว่า Takotsubo syndrome[B][77] แต่ความเครียดก็เป็นเพียงปัจจัยรองของความดันโลหิตสูง[78] การบำบัดโดยการผ่อนคลายแบบเฉพาะ ๆ ยังมีประโยชน์ที่ไม่ชัดเจน[79][80]
สำหรับผู้ใหญ่ที่ยังไม่ได้วินิจฉัยว่าเป็นความดันสูง เป็นโรคเบาหวาน มีลิพิดในเลือดสูง หรือเป็นโรคหัวใจ การให้คำแนะนำทั่วไปเพื่อให้ปรับปรุงอาหารและออกกำลังกาย จะไม่เปลี่ยนพฤติกรรมอย่างสำคัญ ดังนั้นจึงไม่แนะนำ[81] ไม่ชัดเจนว่า การรักษาโรคฟันคือโรคปริทันต์อักเสบ (periodontitis) มีผลต่อความเสี่ยงโรคนี้[82] จนถึงปี 2014 การออกกำลังกายยังไม่ได้ศึกษาพอในผู้เสี่ยงโรคหัวใจสูง[83]
อาหาร[แก้]
อาหารที่มีผักและผลไม้สูงจะลดความเสี่ยงโรคหัวใจและหลอดเลือด และความตาย[64] หลักฐานแสดงว่า อาหารแบบของคนแถบทะเลเมดิเตอร์เรเนียนอาจช่วยในเรื่องโรคนี้[84] มีหลักฐานว่า อาหารเมดิเตอร์เรเนียนอาจมีประสิทธิผลกว่าอาหารไขมันต่ำเพื่อเปลี่ยนปัจจัยความเสี่ยงโรคในระยะยาว (คือ มีระดับคอเลสเตอรอลและความดันเลือดที่ต่ำกว่า)[85] ส่วนอาหารแบบแดช (DASH diet) ที่มากไปด้วยถั่ว ปลา ผลไม้ และผัก และมีของหวาน ๆ เนื้อแดง และไขมันต่ำ พบว่า ลดความดันโลหิต[86], ลดคอเลสเตอรอลแบบ LDL พร้อมคอเลสเตอรอลทั้งหมด[87] และปรับปรุงกลุ่มอาการทางเมแทบอลิซึม (metabolic syndrome)[88] แต่จะมีประโยชน์นอกการทดลองทางคลินิกหรือไม่ก็ยังไม่ชัดเจน[89] ส่วนการรับประทานอาหารที่มีใยอาหารสูงปรากฏว่าลดความเสี่ยงโรคนี้[90]
ไขมันที่ทานรวมทั้งหมดดูเหมือนจะไม่เป็นปัจจัยเสี่ยงที่สำคัญ[91][92] แต่อาหารที่มีไขมันทรานส์มากดูเหมือนจะเพิ่มอัตราการเกิดโรคหัวใจและหลอดเลือด[92][93]
แนวทางการรับประทานอาหารต่าง ๆ ทั่วโลกแนะนำให้ลดการบริโภคไขมันอิ่มตัว[94] แต่ก็มีข้อโต้เถียงเรื่องผลของไขมันอิ่มตัวต่อโรคหัวใจและหลอดเลือดในวรรณกรรมการแพทย์[93][95] งานทบทวนวรรณกรรมปี 2014 และ 2015 ไม่พบหลักฐานว่ามีผลลบ[93][95] ส่วนงานทบทวรรณกรรมแบบคอเคลนปี 2012 พบหลักฐานที่แสดงนัยว่า การเปลี่ยนไขมันอิ่มตัวในอาหารไปเป็นไขมันไม่อิ่มตัวมีประโยชน์เล็กน้อย[96] แต่งานวิเคราะห์อภิมานปี 2013 ก็สรุปว่า การแทนด้วยไขมันไม่อิ่มตัวในกลุ่มกรดไขมันโอเมกา-6 คือ linoleic acid อาจเพิ่มความเสี่ยงโรคหัวใจและหลอดเลือด[94] การเปลี่ยนไขมันอิ่มตัวไปเป็นคาร์โบไฮเดรตไม่ลดความเสี่ยงหรืออาจเพิ่มความเสี่ยง[97][98] การเปลี่ยนเป็นไขมันไม่อิ่มตัวแบบมีพันธะคู่หลายคู่ (PUFA) มีประโยชน์สูงสุด[92][99] แต่การรับประทานอาหารเสริมคือกรดไขมันโอเมกา-3 (ซึ่งก็เป็น PUFA เหมือนกัน) ดูเหมือนจะไม่มีผล[100]
การรับประทานอาหารมีเกลือน้อยมีผลไม่ชัดเจน งานทบทวนวรรณกรรมแบบคอเคลนสรุปว่า ผู้มีความดันสูงหรือความดันกึ่งสูงได้ประโยชน์น้อย ถ้าได้โดยประการทั้งปวง[101] อนึ่ง งานทบทวนวรรณกรรมแสดงว่า อาหารที่มีเกลือน้อยอาจมีโทษต่อผู้มีหัวใจวาย (congestive heart failure)[101] แต่งานก็ถูกวิจารณ์โดยเฉพาะว่า ไม่ยกเว้นการทดลองงานหนึ่งในเรื่องหัวใจล้มเหลวที่คนไข้มีระดับเกลือและน้ำต่ำเหตุยาขับปัสสาวะ[102] เพราะเมื่อยกเว้นงานนี้ งานทดลองที่เหลือแสดงแนวโน้มว่ามีประโยชน์[102][103]
ส่วนงานทบทวนเรื่องอาหารเค็มอีกงานหนึ่งสรุปว่า มีหลักฐานดีว่า อาหารมีเกลือสูงเพิ่มความดันโลหิตและทำให้โรคความดันสูงแย่ลง และเพิ่มปัญหาหัวใจและหลอดเลือด โดยปัญหาหลังเกิดก็เพราะความดันโลหิตสูงขึ้น และน่าจะเกิดผ่านกลไกอื่น ๆ อีกด้วย[104][105] มีหลักฐานในระดับปานกลาง (moderate) ว่า การบริโภคเกลือมากเพิ่มอัตราการตายเหตุหัวใจและหลอดเลือด และมีหลักฐานบ้างว่า เพิ่มอัตราการตายทั่วไป (overall mortality) เพิ่มอัตราโรคหลอดเลือดสมอง และทำให้หัวใจห้องล่างด้านซ้ายโต (left ventricular hypertrophy)[104]
ยา[แก้]
แอสไพรินพบว่า ผู้ที่เสี่ยงโรคหัวใจต่ำได้ประโยชน์เพียงเล็กน้อยในเรื่องปัญหาหัวใจและหลอดเลือด เพราะความเสี่ยงเลือดออกหนักเกือบจะเท่าประโยชน์ที่ได้[106] จึงไม่แนะนำให้ใช้ยานี้สำหรับคนที่เสี่ยงน้อยมาก[107]
ยาลดไขมันคือ statins มีประสิทธิผลป้องกันโรคหัวใจและหลอดเลือดไม่ให้แย่ลงสำหรับผู้มีประวัติของโรค[108] แต่เพราะชายมีอัตราปัญหาหัวใจสูงกว่า การลดปัญหาในชายจึงเห็นได้ง่ายกว่าในหญิง[108] สำหรับบุคคลที่ไม่มีโรคแต่มีปัจจัยเสี่ยง ยาดูเหมือนจะมีประโยชน์ลดความเสี่ยงตายและโรคหัวใจ[109] แนวทางการรักษาของสหรัฐฉบับหนึ่งแนะนำให้ใช้ยาสำหรับผู้มีโอกาสเสี่ยงต่อโรคหัวใจและหลอดเลือดเท่ากับ 12% หรือยิ่งกว่านั้นภายใน 10 ปีข้างหน้า[110] ช่วงเวลารับประทานยาเพื่อให้เกิดผลป้องกันความตายดูเหมือนจะนาน คือเป็นปี ซึ่งเกิดช้ากว่าผลลดลิพิดของยา[111] ยาไนอาซิน, fibrates และ CETP Inhibitors (เช่น Torcetrapib) แม้จะเพิ่มคอเลสเตอรอลแบบ HDL แต่ก็ไม่มีผลต่อความเสี่ยงโรคหัวใจและหลอดเลือดสำหรับผู้ที่ทานยา statins อยู่[112]
สำหรับคนไข้ความดันสูงในหลอดเลือดปอด (pulmonary hypertension) เหตุโรคหัวใจข้างซ้าย หรือเหตุภาวะเลือดขาดออกซิเจนเนื่องกับปอด (hypoxemic lung diseases) การใช้ยาออกฤทธิ์ต่อหลอดเลือด (vasoactive) อาจมีโทษพร้อมกับมีค่าใช้จ่ายที่ไม่สมควร[113]
อาหารเสริม[แก้]
แม้อาหารที่ถูกสุขภาพจะมีประโยชน์ แต่โดยทั่วไปแล้วผลของอาหารเสริมที่มีสารต้านอนุมูลอิสระเช่นวิตามิน (วิตามินอี วิตามินซี เป็นต้น) ก็ไม่พบว่าป้องกันโรคหัวใจและหลอดเลือดและบางกรณีอาจกลับมีโทษ[114][115] อนึ่ง อาหารเสริมพวกแร่ธาตุก็ไม่พบว่ามีประโยชน์เช่นกัน[116]
รูปแบบหนึ่งของวิตามินบี3คือไนอาซิน อาจเป็นข้อยกเว้นเพราะลดความเสี่ยงปัญหาหลอดเลือดหัวใจสำหรับบุคคลที่เสี่ยงสูง[117][118] อาหารเสริมคือ แมกนีเซียม จะลดความดันโลหิตโดยขึ้นอยู่กับขนาดที่ใช้[119] แนะนำให้รักษาด้วยแมกนีเซียมสำหรับคนไข้ภาวะหัวใจห้องล่างเสียจังหวะ (ventricular arrhythmia) ที่สัมพันธ์กับภาวะ torsades de pointes และมีอาการเป็นคลื่นหัวใจช่วง QT interval ยาวผิดปกติ (long QT syndrome) ตลอดจนคนไข้ที่หัวใจเสียจังหวะเนื่องจากพิษจากยาดิช็อกซิน[120]
ไม่มีหลักฐานสนับสนุนให้ใช้กรดไขมันโอเมกา-3[121]
การรักษา[แก้]
โรคหัวใจร่วมหลอดเลือดรักษาได้ โดยเบื้องต้นก็คือให้เปลี่ยนอาหารและพฤติกรรม[3] (ดูที่หัวข้อ การป้องกัน)
ความระบาด[แก้]

โรคหัวใจและหลอดเลือดทำให้เสียชีวิตในอันดับต้น ๆ ในปี 2008 การเสียชีวิต 30% ทั่วโลกเกิดจากโรค โดยมีมากกว่าในประเทศที่มีรายได้ต่ำหรือปานกลาง เพราะ 80% ของการเสียชีวิตทั่วโลกเกิดในประเทศเหล่านี้ ประเมินว่าในปี 2030 จะมีคนเสียชีวิต 23 ล้านคนเพราะโรคต่อปี
ทวีปเอเชียใต้มีภาระโรคหัวใจและหลอดเลือด 60% แม้จะมีประชากรเพียงแค่ 20% ในโลก ซึ่งอาจเป็นเพราะแนวโน้มทางกรรมพันธุ์และปัญหาสิ่งแวดล้อม[123]
ในประเทศไทย โรคหัวใจมีแนวโน้มเพิ่ม ในปีพ.ศ. 2556 มีผู้เสียชีวิต 54,530 คน เฉลี่ยวันละ 150 คน หรือเฉลี่ยชั่วโมงละ 6 คน อัตราการป่วยต่อประชากร 1 แสนคน ในปี 2555 เท่ากับ 427 คน เพิ่มจากปี 2547 ซึ่งมีอัตราการป่วยเท่ากับ 185 คน[124]
งานวิจัย[แก้]
นักวิทยาการระบาดชาวสก็อต (เจอร์รี มอร์ริส) ได้เริ่มศึกษาโรคหัวใจและหลอดเลือดเป็นงานแรกในปี 1949 โดยใช้ข้อมูลอาชีวอนามัยและตีพิมพ์ผลงานในปี 1958[125] เหตุ การป้องกัน และการรักษารูปแบบต่าง ๆ ของโรคก็ยังเป็นประเด็นงานวิจัยทางชีวเวชในปัจจุบัน โดยมีงานวิทยาศาสตร์ที่ตีพิมพ์เป็นร้อย ๆ งานในแต่ละสัปดาห์
งานปี 2009 งานหนึ่งศึกษาความสัมพันธ์ระหว่างการอักเสบอ่อน ๆ ซึ่งเป็นลักษณะเด่นของโรคหลอดเลือดแดงแข็งกับโรค และวิธีการรักษาที่เป็นไปได้ คนไข้ที่เสี่ยงโรคพบว่า มีสารส่อความอักเสบที่สามัญในเลือดคือ C-reactive protein สูงขึ้น[126] อนึ่ง ปัจจัยเสี่ยงอย่างหนึ่งของโรคและความตายก็คือ โปรตีน osteoprotegerin ซึ่งเป็นตัวควบคุมแฟ็กเตอร์การถอดรหัสที่สำคัญอย่างหนึ่ง (NF-κB) เมื่อเกิดการอักเสบ[127][128]
ประเด็นที่กำลังศึกษาอย่างหนึ่งก็คือความสัมพันธ์ระหว่างการติดเชื้อ Chlamydophila pneumoniae (เหตุสำคัญอย่างหนึ่งของ ปอดบวม) กับโรคหลอดเลือดเลี้ยงหัวใจ โดยพบแล้วว่า เป็นไปได้น้อยลงเพราะไม่ดีขึ้นหลังรักษาด้วยยาปฏิชีวนะ[129]
งานวิจัยหลายงานได้ตรวจสอบประโยชน์ของเมลาโทนินเพื่อป้องกันและรักษาโรคหลอดเลือดหัวใจ เมลาโทนินเป็นสารคัดหลั่งของต่อมไพเนียลที่พบว่า ช่วยลดคอเลสเตอรอลโดยรวม ลดคอเลสเตอรอลแบบ VLDL และแบบ LDL ในเลือดของหนู เมื่อใช้ในขนาดตามหลักเภสัชวิทยา (pharmacological dose) ก็พบว่าลดความดันเลือดด้วย ดังนั้น มันจึงอาจช่วยรักษาความดันโลหิตสูง อย่างไรก็ดี ยังต้องมีงานวิจัยในเรื่องผลข้างเคียง ขนาดดีที่สุดเพื่อรักษา เป็นต้น ก่อนจะอนุมัติให้ใช้ในการแพทย์[130]
เชิงอรรถ[แก้]
- ↑ ความหยุ่น (compliance) คือ การขยายตัวแล้วเพิ่มปริมาตรได้ของอวัยวะที่เป็นโพรง (คือเป็นหลอด) เพราะความดันภายในหลอด หรือเป็นความโน้มเอียงไม่ยอมกลับมีขนาดเดิมอีกของหลอดแม้เมื่อได้รับแรงบีบกดหรือแรงขยาย เป็นคุณสมบัติตรงกันข้ามกับ elastance ซึ่งเป็นความโน้มเอียงที่จะย้อนกลับไปสู่ขนาดเดิมของหลอดเมื่อหมดแรงบีบกดหรือแรงขยายแล้ว
- ↑ Takotsubo cardiomyopathy หรือ stress cardiomyopathy เป็นโรคกล้ามเนื้อหัวใจอย่างหนึ่งที่ไม่ได้มาจากการขาดเลือด กล้ามเนื้อหัวใจอยู่ดี ๆ ก็เกิดอ่อนแรง[75] ซึ่งอาจจุดชนวนโดยความเครียด เช่น การเสียชีวิตของคนใกล้ชิด การแยกทางกันอยู่ หรือความวิตกกังวลที่เป็นอย่างต่อเนื่อง ปัจจุบันรู้ว่าเป็นเหตุของหัวใจวายฉับพลัน, ภาวะหัวใจเสียจังหวะห้องล่าง (ventricular arrhythmia) ที่อาจทำให้ถึงชีวิต และหัวใจห้องล่างแตก (ventricular rupture) ในบางคน[76]
อ้างอิง[แก้]
- ↑ "cardiovascular", ศัพท์บัญญัติอังกฤษ-ไทย, ไทย-อังกฤษ ฉบับราชบัณฑิตยสถาน (คอมพิวเตอร์) รุ่น ๑.๑ ฉบับ ๒๕๔๕,
(แพทยศาสตร์) -หัวใจร่วมหลอดเลือด
- ↑ "cardiovascular disease". Longdo Dict. คลังศัพท์ไทย, ฝ่ายบริการความรู้ทางวิทยาศาสตร์และเทคโนโลยี, สำนักงานพัฒนาวิทยาศาสตร์และเทคโนโลยีแห่งชาติ (สวทช). สืบค้นเมื่อ 26 ตุลาคม 2022.
- ↑ 3.00 3.01 3.02 3.03 3.04 3.05 3.06 3.07 3.08 3.09 3.10 3.11 3.12 3.13 3.14 3.15 3.16 3.17 3.18 3.19 3.20 3.21 Shanthi Mendis; Pekka Puska; Bo Norrving; World Health Organization (2011). Global Atlas on Cardiovascular Disease Prevention and Control (PDF). World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization. pp. 3–18. ISBN 978-92-4-156437-3.
- ↑ 4.0 4.1 4.2 Institute of Medicine (US) Committee on Preventing the Global Epidemic of Cardiovascular Disease (2010). Fuster V, Kelly BB (บ.ก.). Promoting cardiovascular health in the developing world : a critical challenge to achieve global health. Washington, D.C.: National Academies Press. pp. Chapter 2. ISBN 978-0-309-14774-3.
- ↑ 5.0 5.1 "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 385 (9963): 117–71. 2014-12-17. doi:10.1016/S0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
- ↑ McGill HC, McMahan CA, Gidding SS (March 2008). "Preventing heart disease in the 21st century: implications of the Pathobiological Determinants of Atherosclerosis in Youth (PDAY) study". Circulation. 117 (9): 1216–27. doi:10.1161/CIRCULATIONAHA.107.717033. PMID 18316498.
- ↑ Spinks, A; Glasziou, PP; Del Mar, CB (2013-11-05). "Antibiotics for sore throat". The Cochrane database of systematic reviews. 11: CD000023. doi:10.1002/14651858.CD000023.pub4. PMID 24190439.
- ↑ Sutcliffe, P; Connock, M; Gurung, T; Freeman, K; Johnson, S; Ngianga-Bakwin, K; Grove, A; Gurung, B; Morrow, S; Stranges, S; Clarke, A (2013). "Aspirin in primary prevention of cardiovascular disease and cancer: a systematic review of the balance of evidence from reviews of randomized trials". PLOS ONE. 8 (12): e81970. doi:10.1371/journal.pone.0081970. PMID 24339983.
- ↑ Sutcliffe, P; Connock, M; Gurung, T; Freeman, K; Johnson, S; Kandala, NB; Grove, A; Gurung, B; Morrow, S; Clarke, A (September 2013). "Aspirin for prophylactic use in the primary prevention of cardiovascular disease and cancer: a systematic review and overview of reviews". Health technology assessment (Winchester, England). 17 (43): 1–253. doi:10.3310/hta17430. PMID 24074752.
- ↑ US Preventive Services Task, Force (2009-03-17). "Aspirin for the prevention of cardiovascular disease: U.S. Preventive Services Task Force recommendation statement". Annals of Internal Medicine. 150 (6): 396–404. doi:10.7326/0003-4819-150-6-200903170-00008. PMID 19293072.
- ↑ Moran, AE; Forouzanfar, MH; Roth, GA; Mensah, GA; Ezzati, M; Murray, CJ; Naghavi, M (2014-04-08). "Temporal trends in ischemic heart disease mortality in 21 world regions, 1980 to 2010: the Global Burden of Disease 2010 study". Circulation. 129 (14): 1483–92. doi:10.1161/circulationaha.113.004042. PMID 24573352.
- ↑ Go, AS; Mozaffarian, D; Roger, VL; Benjamin, EJ; Berry, JD; Borden, WB; Bravata, DM; Dai, S; Ford, ES; Fox, CS; Franco, S; Fullerton, HJ; Gillespie, C; Hailpern, SM; Heit, JA; Howard, VJ; Huffman, MD; Kissela, BM; Kittner, SJ; Lackland, DT; Lichtman, JH; Lisabeth, LD; Magid, D; Marcus, GM; Marelli, A; Matchar, DB; McGuire, DK; Mohler, ER; Moy, CS; Mussolino, ME; Nichol, G; Paynter, NP; Schreiner, PJ; Sorlie, PD; Stein, J; Turan, TN; Virani, SS; Wong, ND; Woo, D; Turner, MB; American Heart Association Statistics Committee and Stroke Statistics, Subcommittee (2013-01-01). "Heart disease and stroke statistics--2013 update: a report from the American Heart Association". Circulation. 127 (1): e6–e245. doi:10.1161/cir.0b013e31828124ad. PMID 23239837.
- ↑ Mendis, Shanthi; Puska, Pekka; Norrving, Bo (2011). Global atlas on cardiovascular disease prevention and control (1st ed.). Geneva: World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization. p. 48. ISBN 978-9241564373.
- ↑ Bridget, Kelly B; Institute of Medicine; Fuster, Valentin (2010). Promoting Cardiovascular Health in the Developing World: A Critical Challenge to Achieve Global Health. Washington, D.C: National Academies Press. ISBN 0-309-14774-3.
- ↑ 15.0 15.1 Howard, BV; Wylie-Rosett, J (2002-07-23). "Sugar and cardiovascular disease: A statement for healthcare professionals from the Committee on Nutrition of the Council on Nutrition, Physical Activity, and Metabolism of the American Heart Association". Circulation. 106 (4): 523–7. doi:10.1161/01.cir.0000019552.77778.04. PMID 12135957.
- ↑ Finks, SW; Airee, A; Chow, SL; Macaulay, TE; Moranville, MP; Rogers, KC; Trujillo, TC (April 2012). "Key articles of dietary interventions that influence cardiovascular mortality". Pharmacotherapy. 32 (4): e54-87. doi:10.1002/j.1875-9114.2011.01087.x. PMID 22392596.
- ↑ Micha, R; Michas, G; Mozaffarian, D (December 2012). "Unprocessed red and processed meats and risk of coronary artery disease and type 2 diabetes—an updated review of the evidence". Current atherosclerosis reports. 14 (6): 515–24. doi:10.1007/s11883-012-0282-8. PMC 3483430. PMID 23001745.
- ↑ Mendis, Shanthi; Puska, Pekka; Norrving, Bo (2011). Global Atlas on Cardiovascular Disease Prevention and Control. World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization. ISBN 978-92-4-156437-3.
- ↑ Yusuf S, Hawken S, Ounpuu S, และคณะ (2004). "Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study) : case-control study". Lancet. 364 (9438): 937–52. doi:10.1016/S0140-6736(04)17018-9. PMID 15364185.
- ↑ 20.0 20.1 20.2 Finegold, JA; Asaria, P; Francis, DP (2012-12-04). "Mortality from ischaemic heart disease by country, region, and age: Statistics from World Health Organisation and United Nations". International journal of cardiology. 168 (2): 934–945. doi:10.1016/j.ijcard.2012.10.046. PMID 23218570.
- ↑ D'Adamo, E; Guardamagna, O; Chiarelli, F; Bartuli, A; Liccardo, D; Ferrari, F; Nobili, V (2015). "Atherogenic dyslipidemia and cardiovascular risk factors in obese children". International journal of endocrinology. 2015: 912047. doi:10.1155/2015/912047. PMC 4309297. PMID 25663838.
- ↑ "Understand Your Risk of Heart Attack". American Heart Association. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2018-09-26.
- ↑ Mackay, Mensah, Mendis, et al. The Atlas of Heart Disease and Stroke. World Health Organization. January 2004.
- ↑ 24.0 24.1 24.2 24.3 24.4 24.5 24.6 Vartiainen, Jousilahti; Puska, Tuomilehto (1999). "Sex, Age, Cardiovascular Risk Factors, and coronary heart disease". Circulation. 99 (9): 1165–1172. doi:10.1161/01.cir.99.9.1165.
- ↑ 25.0 25.1 25.2 25.3 Jani, B; Rajkumar, C (2006). "Ageing and vascular ageing". Postgrad Med J. 82 (968): 357–362. doi:10.1136/pgmj.2005.036053.
- ↑ 26.0 26.1 26.2 World Heart Federation (2011-10-05). "World Heart Federation: Cardiovascular disease risk factors". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2018-08-12. สืบค้นเมื่อ 2011-10-05.
- ↑ "Diabetes raises women's risk of heart disease more than for men". NPR.org. 2014-05-22. สืบค้นเมื่อ 2014-05-23.
- ↑ Jackson R, Chambles L, Higgins M, Kuulasmaa K, Wijnberg L, Williams D, WHO MONICA Project, ARIC Study (1999). "Sex difference in ischaemic heart disease mortality and risk factors in 46 communities: an ecologic analysis". Cardiovasc Risk Factors. 7: 43–54.
- ↑ Doll, Richard; Peto, Richard; Boreham, Jillian; Sutherland, Isabelle (มิถุนายน 2004). "Mortality in relation to smoking: 50 years' observations on male British doctors". BMJ (Clinical research ed.). 328 (7455): 1519. doi:10.1136/bmj.38142.554479.AE. PMC 437139. PMID 15213107.
- ↑ World Health Organization; UNAIDS (1 มกราคม 2007). Prevention of Cardiovascular Disease. World Health Organization. pp. 3-. ISBN 978-92-4-154726-0.
- ↑ Booker, C.S.; Mann, J.I. (2008). "Trans fatty acids and cardiovascular health: Translation of the evidence base". Nutrition, Metabolism and Cardiovascular Diseases. 18 (6): 448–456. doi:10.1016/j.numecd.2008.02.005. ISSN 0939-4753.
- ↑ Remig, Valentina; Franklin, Barry; Margolis, Simeon; Kostas, Georgia; Nece, Theresa; Street, James C. (2010). "Trans Fats in America: A Review of Their Use, Consumption, Health Implications, and Regulation". Journal of the American Dietetic Association. 110 (4): 585–592. doi:10.1016/j.jada.2009.12.024. ISSN 0002-8223.
- ↑ Te Morenga, L. A.; Howatson, A. J.; Jones, R. M.; Mann, J. (2014). "Dietary sugars and cardiometabolic risk: systematic review and meta-analyses of randomized controlled trials of the effects on blood pressure and lipids". American Journal of Clinical Nutrition. 100 (1): 65–79. doi:10.3945/ajcn.113.081521. ISSN 0002-9165.
- ↑ Micha, Renata; Michas, Georgios; Mozaffarian, Dariush (2012). "Unprocessed Red and Processed Meats and Risk of Coronary Artery Disease and Type 2 Diabetes - An Updated Review of the Evidence". Current Atherosclerosis Reports. 14 (6): 515–524. doi:10.1007/s11883-012-0282-8. ISSN 1523-3804. PMC 3483430. PMID 23001745.
- ↑ Mukamal, Kenneth J.; Chen, Chiung M.; Rao, Sowmya R.; Breslow, Rosalind A. (2010). "Alcohol Consumption and Cardiovascular Mortality Among U.S. Adults, 1987 to 2002". Journal of the American College of Cardiology. 55 (13): 1328–1335. doi:10.1016/j.jacc.2009.10.056. ISSN 0735-1097.
- ↑ World Health Organization (2011). Global Status Report on Alcohol and Health. World Health Organization. ISBN 978-92-4-156415-1.
- ↑ 37.0 37.1 37.2 Di Cesare, Mariachiara; Khang, Young-Ho; Asaria, Perviz; Blakely, Tony; Cowan, Melanie J; Farzadfar, Farshad; Guerrero, Ramiro; Ikeda, Nayu; Kyobutungi, Catherine; Msyamboza, Kelias P; Oum, Sophal; Lynch, John W; Marmot, Michael G; Ezzati, Majid (February 2013). "Inequalities in non-communicable diseases and effective responses". Lancet. 381 (9866): 585–597. doi:10.1016/S0140-6736(12)61851-0. PMID 23410608.
- ↑ Mackenbach JP, Cavelaars AE, Kunst AE, Groenhof F (July 2000). "Socioeconomic inequalities in cardiovascular disease mortality; an international study". European Heart Journal. 21 (14): 1141–1151. doi:10.1053/euhj.1999.1990. PMID 10924297.
- ↑ Clark, Alexander M; DesMeules, Marie; Luo, Wei; Amanda S, Duncan; Wielgosz, Andy (November 2009). "Socioeconomic status and cardiovascular disease: risks and implications for care". Nature reviews. Cardiology. 6 (11): 712–722. doi:10.1038/nrcardio.2009.163. PMID 19770848.
- ↑ World Health Organization (2008). Closing the Gap in a Generation: Health Equity Through Action on the Social Determinants of Health : Commission on Social Determinants of Health Final Report. World Health Organization. pp. 26-. ISBN 978-92-4-156370-3.
- ↑ 41.0 41.1 Khallaf, Mohamed (2011). The Impact of Air Pollution on Health, Economy, Environment and Agricultural Sources. InTech. pp. 69–92. ISBN 978-953-307-528-0.[ลิงก์เสีย]
- ↑ 42.0 42.1 42.2 42.3 Franchini M, Mannucci PM (2012). "Air pollution and cardiovascular disease". Thrombosis Research. 129 (3): 230–4. doi:10.1016/j.thromres.2011.10.030. PMID 22113148.
- ↑ 43.0 43.1 "Cardiovascular Effects of Ambient Particulate Air Pollution Exposure". Circulation. 121 (25): 2755–65. 2010. doi:10.1161/CIRCULATIONAHA.109.893461. PMC 2924678. PMID 20585020.
- ↑ 44.0 44.1 Tunstall-Pedoe, H. (2011). "Cardiovascular Risk and Risk Scores: ASSIGN, Framingham, QRISK and others: how to choose". Heart. 97 (6): 442–444. doi:10.1136/hrt.2010.214858. ISSN 1355-6037.
- ↑ World Health Organization (2007). Prevention of Cardiovascular Disease: Guidelines for Assessment and Management of Cardiovascular Risk. World Health Organization. ISBN 978-92-4-154717-8.
- ↑ Hernandez, Adrian V.; van Staa, Tjeerd-Pieter; Gulliford, Martin; Ng, Edmond S.-W.; Goldacre, Ben; Smeeth, Liam (2014). "Prediction of Cardiovascular Risk Using Framingham, ASSIGN and QRISK2: How Well Do They Predict Individual Rather than Population Risk?". PLoS ONE. 9 (10): e106455. doi:10.1371/journal.pone.0106455. ISSN 1932-6203.
- ↑ Hlatky, M. A.; Greenland, P.; Arnett, D. K.; Ballantyne, C. M.; Criqui, M. H.; Elkind, M. S.V.; Go, A. S.; Harrell, F. E.; Hong, Y.; Howard, B. V.; Howard, V. J.; Hsue, P. Y.; Kramer, C. M.; McConnell, J. P.; Normand, S.-L. T.; O'Donnell, C. J.; Smith, S. C.; Wilson, P. W.F. (2009). "Criteria for Evaluation of Novel Markers of Cardiovascular Risk: A Scientific Statement From the American Heart Association". Circulation. 119 (17): 2408–2416. doi:10.1161/CIRCULATIONAHA.109.192278. ISSN 0009-7322.
- ↑ Eckel, Robert H; Cornier, Marc-Andre (2014). "Update on the NCEP ATP-III emerging cardiometabolic risk factors". BMC Medicine. 12 (1): 115. doi:10.1186/1741-7015-12-115. ISSN 1741-7015.
- ↑ Inaba, Y; Chen, JA; Bergmann, SR (January 2012). "Carotid plaque, compared with carotid intima-media thickness, more accurately predicts coronary artery disease events: a meta-analysis". Atherosclerosis. 220 (1): 128–33. doi:10.1016/j.atherosclerosis.2011.06.044. PMID 21764060.
- ↑ Bertazzo, S; และคณะ (2013). "Nano-analytical electron microscopy reveals fundamental insights into human cardiovascular tissue calcification". Nature Materials. 12: 576–583.
- ↑ Vanhecke TE, Miller WM, Franklin BA, Weber JE, McCullough PA (October 2006). "Awareness, knowledge, and perception of heart disease among adolescents". Eur J Cardiovasc Prev Rehabil. 13 (5): 718–23. doi:10.1097/01.hjr.0000214611.91490.5e. PMID 17001210.
- ↑ Highlander P, Shaw GP (2010). "Current pharmacotherapeutic concepts for the treatment of cardiovascular disease in diabetics". Ther Adv Cardiovasc Dis. 4 (1): 43–54. doi:10.1177/1753944709354305.
- ↑ NPS Medicinewise (2011-03-01). "NPS Prescribing Practice Review 53: Managing lipids". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2011-03-19. สืบค้นเมื่อ 2011-08-01.
- ↑ Kvan E, Pettersen KI, Sandvik L, Reikvam A (2007). "High mortality in diabetic patient with acute myocardial infarction: cardiovascular co-morbidities contribute most to the high risk". Int J Cardiol. 121 (2): 184–188. doi:10.1016/j.ijcard.2006.11.003.
- ↑ Norhammar A, Malmberg K, Diderhol E, Lagerqvist B, Lindahl B, Ryde, และคณะ (2004). "Diabetes mellitus: the major risk factor in unstable coronary artery disease even after consideration of the extent of coronary artery disease and benefits of revascularization. J". Am Coll Cardiol. 43 (4): 585–591. doi:10.1016/j.jacc.2003.08.050.
- ↑ DECODE, European Diabetes Epidemiology Group (1999). "Glucose tolerance and mortality: comparison of WHO and American Diabetes Association diagnostic criteria". Lancet. 354 (9179): 617–621. doi:10.1016/S0140-6736(98)12131-1. PMID 10466661.
- ↑ 57.0 57.1 Moyer, VA; U.S. Preventive Services Task Force (2012-10-02). "Screening for coronary heart disease with electrocardiography: U.S. Preventive Services Task Force recommendation statement". Annals of Internal Medicine. 157 (7): 512–8. doi:10.7326/0003-4819-157-7-201210020-00514. PMID 22847227.
- ↑ Maron, B. J.; Friedman, R. A.; Kligfield, P.; Levine, B. D.; Viskin, S.; Chaitman, B. R.; Okin, P. M.; Saul, J. P.; Salberg, L.; Van Hare, G. F.; Soliman, E. Z.; Chen, J.; Matherne, G. P.; Bolling, S. F.; Mitten, M. J.; Caplan, A.; Balady, G. J.; Thompson, P. D. (2014-09-15). "Assessment of the 12-Lead ECG as a Screening Test for Detection of Cardiovascular Disease in Healthy General Populations of Young People (12-25 Years of Age) : A Scientific Statement From the American Heart Association and the American College of Cardiology". Circulation. 130 (15): 1303–1334. doi:10.1161/CIR.0000000000000025.
- ↑ Chou, Roger (2015-03-17). "Cardiac Screening With Electrocardiography, Stress Echocardiography, or Myocardial Perfusion Imaging: Advice for High-Value Care From the American College of Physicians". Annals of Internal Medicine. 162 (6): 438. doi:10.7326/M14-1225.
- ↑ Wang TJ, Gona P, Larson MG, Tofler GH, Levy D, Newton-Cheh C, Jacques PF, Rifai N, Selhub J, Robins SJ, Benjamin EJ, D'Agostino RB, Vasan RS (2006). "Multiple biomarkers for the prediction of first major cardiovascular events and death". N. Engl. J. Med. 355 (25): 2631-billy bob joe9. doi:10.1056/NEJMoa055373. PMID 17182988.
- ↑ Spence, JD (2006). "Technology Insight: ultrasound measurement of carotid plaque—patient management, genetic research, and therapy evaluation". Nat Clin Pract Neurol. 2 (11): 611–9. doi:10.1038/ncpneuro0324. PMID 17057748.
- ↑ 62.0 62.1 62.2 62.3 "Prevention: Heart Attack". NHS Direct. 2016-10-11. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2018-09-26. สืบค้นเมื่อ 2018-09-26.
- ↑ Ignarro, LJ; Balestrieri, ML; Napoli, C (2007-01-15). "Nutrition, physical activity, and cardiovascular disease: an update". Cardiovascular research. 73 (2): 326–40. doi:10.1016/j.cardiores.2006.06.030. PMID 16945357.
- ↑ 64.0 64.1 Wang, X; Ouyang, Y; Liu, J; Zhu, M; Zhao, G; Bao, W; Hu, FB (2014-07-29). "Fruit and vegetable consumption and mortality from all causes, cardiovascular disease, and cancer: systematic review and dose-response meta-analysis of prospective cohort studies". BMJ (Clinical research ed.). 349: g4490. doi:10.1136/bmj.g4490. PMC 4115152. PMID 25073782.
- ↑ The National Heart, Lung, and Blood Institute (NHLBI) (5 ตุลาคม 2011). "How To Prevent and Control Coronary Heart Disease Risk Factors - NHLBI, NIH". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 4 ตุลาคม 2014. สืบค้นเมื่อ 5 ตุลาคม 2011.
- ↑ "Alcohol and recreational drug use". Heart and Stroke Foundation of Canada. เก็บจากแหล่งเดิมเมื่อ 2018-07-10. สืบค้นเมื่อ 2018-09-27.
- ↑ Klatsky, AL (May 2009). "Alcohol and cardiovascular diseases". Expert Rev Cardiovasc Ther. 7 (5): 499–506. doi:10.1586/erc.09.22. PMID 19419257.
- ↑ Udell, Jay. "Ask a cardiologist: Alcohol and heart health". Heart & Stroke Foundation, Canda. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2018-09-26. สืบค้นเมื่อ 2018-09-27.
- ↑ McMahan, C. Alex; Gidding, Samuel S.; Malcom, Gray T.; Tracy, Richard E.; Strong, Jack P.; McGill, Henry C. (2006-10-01). "Pathobiological determinants of atherosclerosis in youth risk scores are associated with early and advanced atherosclerosis". Pediatrics. 118 (4): 1447–1455. doi:10.1542/peds.2006-0970. ISSN 1098-4275. PMID 17015535.
- ↑ Raitakari, Olli T.; R?nnemaa, Tapani; J?rvisalo, Mikko J.; Kaitosaari, Tuuli; Volanen, Iina; Kallio, Katariina; Lagstr?m, Hanna; Jokinen, Eero; Niinikoski, Harri (2005-12-13). "Endothelial function in healthy 11-year-old children after dietary intervention with onset in infancy: the Special Turku Coronary Risk Factor Intervention Project for children (STRIP)". Circulation. 112 (24): 3786–3794. doi:10.1161/CIRCULATIONAHA.105.583195. ISSN 1524-4539. PMID 16330680.
- ↑ McTigue KM, Hess R, Ziouras J (September 2006). "Obesity in older adults: a systematic review of the evidence for diagnosis and treatment". Obesity (Silver Spring). 14 (9): 1485–97. doi:10.1038/oby.2006.171. PMID 17030958.
- ↑ Linden W, Stossel C, Maurice J (April 1996). "Psychosocial interventions for patients with coronary artery disease: a meta-analysis". Arch. Intern. Med. 156 (7): 745–52. doi:10.1001/archinte.1996.00440070065008. PMID 8615707.
- ↑ Thompson, D. R.; Ski, C. F. (2013). "Psychosocial interventions in cardiovascular disease - what are they?". European Journal of Preventive Cardiology. 20 (6): 916–917. doi:10.1177/2047487313494031. ISSN 2047-4873.
- ↑ Wei, J; Rooks, C; Ramadan, R; Shah, AJ; Bremner, JD; Quyyumi, AA; Kutner, M; Vaccarino, V (2014-07-15). "Meta-analysis of mental stress-induced myocardial ischemia and subsequent cardiac events in patients with coronary artery disease". The American journal of cardiology. 114 (2): 187–92. doi:10.1016/j.amjcard.2014.04.022. PMID 24856319.
- ↑ Zamir, M (2005). The Physics of Coronary Blood Flow. Springer Science and Business Media. p. 387. ISBN 978-0387-25297-1.
- ↑ Akashi YJ, Nef HM, llmann H, Ueyama T (2010). "Stress cardiomyopathy". Annu. Rev. Med. 61: 271–86. doi:10.1146/annurev.med.041908.191750. PMID 19686084.
- ↑ Pelliccia, F; Greco, C; Vitale, C; Rosano, G; Gaudio, C; Kaski, JC (August 2014). "Takotsubo syndrome (stress cardiomyopathy) : an intriguing clinical condition in search of its identity". The American Journal of Medicine. 127 (8): 699–704. doi:10.1016/j.amjmed.2014.04.004. PMID 24754972.
- ↑ Marshall, IJ; Wolfe, CD; McKevitt, C (2012-07-09). "Lay perspectives on hypertension and drug adherence: systematic review of qualitative research". BMJ (Clinical research ed.). 345: e3953. doi:10.1136/bmj.e3953. PMC 3392078. PMID 22777025.
- ↑ Dickinson, HO; Mason, JM; Nicolson, DJ; Campbell, F; Beyer, FR; Cook, JV; Williams, B; Ford, GA (February 2006). "Lifestyle interventions to reduce raised blood pressure: a systematic review of randomized controlled trials". Journal of Hypertension. 24 (2): 215–33. doi:10.1097/01.hjh.0000199800.72563.26. PMID 16508562.
- ↑ Abbott, RA; Whear, R; Rodgers, LR; Bethel, A; Thompson Coon, J; Kuyken, W; Stein, K; Dickens, C (May 2014). "Effectiveness of mindfulness-based stress reduction and mindfulness based cognitive therapy in vascular disease: A systematic review and meta-analysis of randomised controlled trials". Journal of psychosomatic research. 76 (5): 341–51. doi:10.1016/j.jpsychores.2014.02.012. PMID 24745774.
- ↑ Moyer, VA; U.S. Preventive Services Task Force (2012-09-04). "Behavioral counseling interventions to promote a healthful diet and physical activity for cardiovascular disease prevention in adults: U.S. Preventive Services Task Force recommendation statement". Annals of Internal Medicine. 157 (5): 367–71. doi:10.7326/0003-4819-157-5-201209040-00486. PMID 22733153.
- ↑ Li, C; Lv, Z; Shi, Z; Zhu, Y; Wu, Y; Li, L; Iheozor-Ejiofor, Z (2014-08-15). "Periodontal therapy for the management of cardiovascular disease in patients with chronic periodontitis". The Cochrane database of systematic reviews. 8: CD009197. doi:10.1002/14651858.CD009197.pub2. PMID 25123257.
- ↑ Seron, P; Lanas, F; Pardo Hernandez, H; Bonfill Cosp, X (2014-08-13). "Exercise for people with high cardiovascular risk". The Cochrane database of systematic reviews. 8: CD009387. doi:10.1002/14651858.CD009387.pub2. PMID 25120097.
- ↑ Walker C, Reamy BV (April 2009). "Diets for cardiovascular disease prevention: what is the evidence?". Am Fam Physician. 79 (7): 571–8. PMID 19378874.
- ↑ Nordmann, AJ; Suter-Zimmermann, K; Bucher, HC; Shai, I; Tuttle, KR; Estruch, R; Briel, M (September 2011). "Meta-analysis comparing Mediterranean to low-fat diets for modification of cardiovascular risk factors". The American Journal of Medicine. 124 (9): 841-51.e2. doi:10.1016/j.amjmed.2011.04.024. PMID 21854893.
- ↑ Sacks FM, Svetkey LP, Vollmer WM, และคณะ (January 2001). "Effects on blood pressure of reduced dietary sodium and the Dietary Approaches to Stop Hypertension (DASH) diet. DASH-Sodium Collaborative Research Group". N. Engl. J. Med. 344 (1): 3–10. doi:10.1056/NEJM200101043440101. PMID 11136953.
- ↑ Obarzanek E, Sacks FM, Vollmer WM, และคณะ (July 2001). "Effects on blood lipids of a blood pressure-lowering diet: the Dietary Approaches to Stop Hypertension (DASH) Trial". Am. J. Clin. Nutr. 74 (1): 80–9. PMID 11451721.
- ↑ Azadbakht L, Mirmiran P, Esmaillzadeh A, Azizi T, Azizi F (December 2005). "Beneficial effects of a Dietary Approaches to Stop Hypertension eating plan on features of the metabolic syndrome". Diabetes Care. 28 (12): 2823–31. doi:10.2337/diacare.28.12.2823. PMID 16306540.
- ↑ Logan, AG (March 2007). "DASH Diet: time for a critical appraisal?". Am. J. Hypertens. 20 (3): 223–4. doi:10.1016/j.amjhyper.2006.10.006. PMID 17324730.
- ↑ Threapleton, D. E.; Greenwood, D. C.; Evans, C. E. L.; Cleghorn, C. L.; Nykjaer, C.; Woodhead, C.; Cade, J. E.; Gale, C. P.; Burley, V. J. (2013-12-19). "Dietary fibre intake and risk of cardiovascular disease: systematic review and meta-analysis". BMJ. 347 (dec19 2): f6879–f6879. doi:10.1136/bmj.f6879. PMC 3898422. PMID 24355537.
- ↑ "Fats and fatty acids in human nutrition Report of an expert consultation". World Health Organization. WHO/FAO. สืบค้นเมื่อ 2014-12-20.
- ↑ 92.0 92.1 92.2 Willett, WC (July 2012). "Dietary fats and coronary heart disease". Journal of internal medicine. 272 (1): 13–24. doi:10.1111/j.1365-2796.2012.02553.x. PMID 22583051.
- ↑ 93.0 93.1 93.2 Chowdhury, Rajiv; Warnakula, Samantha; Kunutsor, Setor; Crowe, Francesca; Ward, Heather A.; Johnson, Laura; Franco, Oscar H.; Butterworth, Adam S.; Forouhi, Nita G.; Thompson, Simon G.; Khaw, Kay-Tee; Mozaffarian, Dariush; Danesh, John; Di Angelantonio, Emanuele (2014-03-18). "Association of Dietary, Circulating, and Supplement Fatty Acids With Coronary Risk". Annals of Internal Medicine. 160 (6): 398–406. doi:10.7326/M13-1788. PMID 24723079.
- ↑ 94.0 94.1 Ramsden, CE; Zamora, D; Leelarthaepin, B; Majchrzak-Hong, SF; Faurot, KR; Suchindran, CM; Ringel, A; Davis, JM; Hibbeln, JR (2013-02-04). "Use of dietary linoleic acid for secondary prevention of coronary heart disease and death: evaluation of recovered data from the Sydney Diet Heart Study and updated meta-analysis". BMJ (Clinical research ed.). 346: e8707. doi:10.1136/bmj.e8707. PMID 23386268.
- ↑ 95.0 95.1 "Intake of saturated and trans unsaturated fatty acids and risk of all cause mortality, cardiovascular disease, and type 2 diabetes: systematic review and meta-analysis of observational studies". BMJ. 351 (h3978). 2015-08-12. doi:10.1136/bmj.h3978. PMC 4532752. PMID 26268692.
- ↑ Hooper, L; Summerbell, CD; Thompson, R; Sills, D; Roberts, FG; Moore, HJ; Davey Smith, G (2012-05-16). "Reduced or modified dietary fat for preventing cardiovascular disease". Cochrane database of systematic reviews (Online). 5: CD002137. doi:10.1002/14651858.CD002137.pub3. PMID 22592684.
- ↑ Siri-Tarino, Patty W; Sun, Qi; Hu, Frank B; Krauss, Ronald M (2010). "Saturated fat, carbohydrate, and cardiovascular disease". American Journal of Clinical Nutrition. 91 (3): 502–509. doi:10.3945/ajcn.2008.26285. PMC 2824150. PMID 20089734.
- ↑ Micha, R; Mozaffarian, D (October 2010). "Saturated fat and cardiometabolic risk factors, coronary heart disease, stroke, and diabetes: a fresh look at the evidence". Lipids. 45 (10): 893–905. doi:10.1007/s11745-010-3393-4. PMC 2950931. PMID 20354806.
- ↑ Astrup, A; Dyerberg, J; Elwood, P; Hermansen, K; Hu, FB; Jakobsen, MU; Kok, FJ; Krauss, RM; Lecerf, JM; LeGrand, P; Nestel, P; Ris?rus, U; Sanders, T; Sinclair, A; Stender, S; Tholstrup, T; Willett, WC (April 2011). "The role of reducing intakes of saturated fat in the prevention of cardiovascular disease: where does the evidence stand in 2010?". The American Journal of Clinical Nutrition. 93 (4): 684–8. doi:10.3945/ajcn.110.004622. PMC 3138219. PMID 21270379.
- ↑ Rizos, EC; Ntzani, EE; Bika, E; Kostapanos, MS; Elisaf, MS (2012-09-12). "Association between omega-3 fatty acid supplementation and risk of major cardiovascular disease events: a systematic review and meta-analysis". JAMA: the Journal of the American Medical Association. 308 (10): 1024–33. doi:10.1001/2012.jama.11374. PMID 22968891.
- ↑ 101.0 101.1 Taylor, RS; Ashton, KE; Moxham, T; Hooper, L; Ebrahim, S (2011-07-06). "Reduced dietary salt for the prevention of cardiovascular disease". Cochrane database of systematic reviews (Online) (7): CD009217. doi:10.1002/14651858.CD009217. PMID 21735439.
- ↑ 102.0 102.1 He, F J; MacGregor, GA (2011). "Salt reduction lowers cardiovascular risk: meta-analysis of outcome trials" (PDF). The Lancet. 378 (9789): 380–382. doi:10.1016/S0140-6736(11)61174-4. PMID 21803192. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2013-12-20. สืบค้นเมื่อ 2014-09-02.
- ↑ Paterna, S; Gaspare, P; Fasullo, S; Sarullo, FM; Di Pasquale, P (2008). "Normal-sodium diet compared with low-sodium diet in compensated congestive heart failure: is sodium an old enemy or a new friend?". Clin Sci (Lond). 114 (3): 221–230. doi:10.1042/CS20070193. PMID 17688420.
- ↑ 104.0 104.1 Bochud, M; Marques-Vidal, P; Burnier, M; Paccaud, F (2012). "Dietary Salt Intake and Cardiovascular Disease: Summarizing the Evidence". Public Health Reviews. 33: 530–552.
- ↑ Cook, N R; และคณะ (2007). "Long term effects of dietary sodium reduction on cardiovascular disease outcomes: observational follow-up of the trials of hypertension prevention (TOHP)". BMJ. 334 (7599): 334. doi:10.1136/bmj.39147.604896.55. PMC 1857760. PMID 17449506.
- ↑ Berger, JS; Lala, A; Krantz, MJ; Baker, GS; Hiatt, WR (July 2011). "Aspirin for the prevention of cardiovascular events in patients without clinical cardiovascular disease: a meta-analysis of randomized trials". American Heart Journal. 162 (1): 115-24.e2. doi:10.1016/j.ahj.2011.04.006. PMID 21742097.
- ↑ "Final Recommendation Statement Aspirin for the Prevention of Cardiovascular Disease: Preventive Medication". us preventive services task force. March 2009. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2015-01-10. สืบค้นเมื่อ 2015-01-15.
- ↑ 108.0 108.1 Gutierrez, J; Ramirez, G; Rundek, T; Sacco, RL (2012-06-25). "Statin Therapy in the Prevention of Recurrent Cardiovascular Events: A Sex-Based Meta-analysisStatin Therapy to Prevent Recurrent CV Events". Archives of Internal Medicine. 172 (12): 909–19. doi:10.1001/archinternmed.2012.2145. PMID 22732744.
- ↑ Taylor, F; Huffman, MD; Macedo, AF; Moore, TH; Burke, M; Davey Smith, G; Ward, K; Ebrahim, S (2013-01-31). "Statins for the primary prevention of cardiovascular disease". Cochrane database of systematic reviews (Online). 1: CD004816. doi:10.1002/14651858.CD004816.pub5. PMID 23440795.
- ↑ Downs, JR; O'Malley, PG (2015-08-18). "Management of dyslipidemia for cardiovascular disease risk reduction: synopsis of the 2014 U.S. Department of Veterans Affairs and U.S. Department of Defense clinical practice guideline". Annals of Internal Medicine. 163 (4): 291–7. doi:10.7326/m15-0840. PMID 26099117.
- ↑ Francis, DP (2011-05-19). "Duration and magnitude of the effect of a single statin tablet in primary prevention of cardiovascular events". International journal of cardiology. 149 (1): 102–7. doi:10.1016/j.ijcard.2010.11.013. PMID 21183232.
- ↑ Keene, D; Price, C; Shun-Shin, MJ; Francis, DP (2014-07-18). "Effect on cardiovascular risk of high density lipoprotein targeted drug treatments niacin, fibrates, and CETP inhibitors: meta-analysis of randomised controlled trials including 117,411 patients". BMJ (Clinical research ed.). 349: g4379. doi:10.1136/bmj.g4379. PMC 4103514. PMID 25038074.
- ↑ American College of Chest Physicians, American Thoracic Society (September 2013), "Five Things Physicians and Patients Should Question", Choosing Wisely: an initiative of the ABIM Foundation, American College of Chest Physicians and American Thoracic Society, คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2013-11-03, สืบค้นเมื่อ 2013-01-06
- ↑ Bhupathiraju, SN; Tucker, KL (2011-08-17). "Coronary heart disease prevention: nutrients, foods, and dietary patterns". Clinica chimica acta; international journal of clinical chemistry. 412 (17–18): 1493–514. doi:10.1016/j.cca.2011.04.038. PMID 21575619.
- ↑ Myung, SK; Ju, W; Cho, B; Oh, SW; Park, SM; Koo, BK; Park, BJ; the Korean Meta-Analysis (KORMA) Study, Group (2013-01-18). "Efficacy of vitamin and antioxidant supplements in prevention of cardiovascular disease: systematic review and meta-analysis of randomised controlled trials". BMJ (Clinical research ed.). 346: f10. doi:10.1136/bmj.f10. PMC 3548618. PMID 23335472.
- ↑ Fortmann, SP; Burda, BU; Senger, CA; Lin, JS; Whitlock, EP (2013-11-12). "Vitamin and Mineral Supplements in the Primary Prevention of Cardiovascular Disease and Cancer: An Updated Systematic Evidence Review for the U.S. Preventive Services Task Force". Annals of Internal Medicine. 159 (12): 824–34. doi:10.7326/0003-4819-159-12-201312170-00729. PMID 24217421.
- ↑ Bruckert, E; Labreuche, J; Amarenco, P (June 2010). "Meta-analysis of the effect of nicotinic acid alone or in combination on cardiovascular events and atherosclerosis". Atherosclerosis. 210 (2): 353–61. doi:10.1016/j.atherosclerosis.2009.12.023. PMID 20079494.
- ↑ Lavigne, PM; Karas, RH (2013-01-29). "The current state of niacin in cardiovascular disease prevention: a systematic review and meta-regression". Journal of the American College of Cardiology. 61 (4): 440–6. doi:10.1016/j.jacc.2012.10.030. PMID 23265337.
- ↑ Sun Ha Jee; Edgar R Miller 3rd; Eliseo Guallar; Vikesh K Singh; Lawrence J Appel; Michael J Klag; และคณะ (2002). "The effect of magnesium supplementation on blood pressure: a meta-analysis of randomized clinical trials". Am J Hypertens. 15 (8): 691–696. doi:10.1016/S0895-7061(02)02964-3. PMID 12160191.
- ↑ Zipes DP, Camm AJ, Borggrefe M, และคณะ (2012). "ACC/AHA/ESC 2006 Guidelines for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death: a report of the American College of Cardiology/American Heart Association Task Force and the European Society of Cardiology Committee for Practice Guidelines (writing committee to develop Guidelines for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death) : developed in collaboration with the European Heart Rhythm Association and the Heart Rhythm Society". Circulation. 114 (10): e385–e484. doi:10.1161/CIRCULATIONAHA.106.178233. PMID 16935995.
- ↑ Kwak, SM; Myung, SK; Lee, YJ; Seo, HG; for the Korean Meta-analysis Study, Group (2012-04-09). "Efficacy of Omega-3 Fatty Acid Supplements (Eicosapentaenoic Acid and Docosahexaenoic Acid) in the Secondary Prevention of Cardiovascular Disease: A Meta-analysis of Randomized, Double-blind, Placebo-Controlled Trials". Archives of Internal Medicine. 172 (9): 686. doi:10.1001/archinternmed.2012.262. PMID 22493407.
- ↑ "WHO Disease and injury country estimates". World Health Organization. 2009. สืบค้นเมื่อ 2009-11-11.
- ↑ "Why South Asians Facts". Indian Heart Association. 2015-04-29. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2018-09-01.
- ↑ "ภัยเงียบ!!"โรคหัวใจ"ดับชีวิตคนไทยเฉลี่ย 6 คนทุกชั่วโมง". Manager. 2014-09-30. เก็บจากแหล่งเดิมเมื่อ 2018-12-03. สืบค้นเมื่อ 2018-12-03.
- ↑ Morris, J. N.; Crawford, Margaret D. (1958). "Coronary Heart Disease and Physical Activity of Work". British Medical Journal. 2 (5111): 1485–1496. doi:10.1136/bmj.2.5111.1485. PMC 2027542. PMID 13608027.
- ↑ Karakas M, Koenig W (December 2009). "CRP in cardiovascular disease". Herz. 34 (8): 607–13. doi:10.1007/s00059-009-3305-7. PMID 20024640.
- ↑ Lieb W, Gona P, Larson MG, Massaro JM, Lipinska I, Keaney JF Jr, Rong J, Corey D, Hoffmann U, Fox CS, Vasan RS, Benjamin EJ, O'Donnell CJ, Kathiresan S (กันยายน 2010). "Biomarkers of the osteoprotegerin pathway: clinical correlates, subclinical disease, incident cardiovascular disease, and mortality". Arterioscler Thromb Vasc Biol. 30 (9): 1849–54. doi:10.1161/ATVBAHA.109.199661. PMID 20448212.
- ↑ Venuraju SM, Yerramasu A, Corder R, Lahiri A (May 2010). "Osteoprotegerin as a predictor of coronary artery disease and cardiovascular mortality and morbidity". J. Am. Coll. Cardiol. 55 (19): 2049–61. doi:10.1016/j.jacc.2010.03.013. PMID 20447527.
- ↑ Andraws R, Berger JS, Brown DL (June 2005). "Effects of antibiotic therapy on outcomes of patients with coronary artery disease: a meta-analysis of randomized controlled trials". JAMA. 293 (21): 2641–7. doi:10.1001/jama.293.21.2641. PMID 15928286.
- ↑ Dominguez-Rodriguez, Alberto (January 2012). "Melatonin and Cardiovascular Disease: Myth or Reality?". Rev Esp Cardiol. 65: 215–218.
แหล่งข้อมูลอื่น[แก้]
- โรคระบบหัวใจหลอดเลือด ที่เว็บไซต์ Curlie
- European Guidelines on cardiovascular disease prevention in clinical practice (version 2012) (PDF), คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 9 พฤศจิกายน 2012
- Heart Disease, MedicineNet สไลด์, ภาพ และคำอธิบาย
