เวชปฏิบัติอิงหลักฐาน
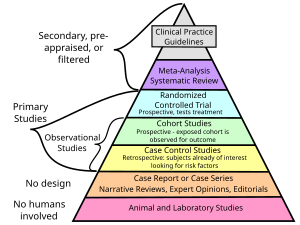
คำว่า เวชปฏิบัติอิงหลักฐาน[3][4] (อังกฤษ: Evidence-based medicine ตัวย่อ EBM) เป็นแบบการแพทย์ที่มีจุดมุ่งหมายเพื่อทำการวินิจฉัยตัดสินใจให้ดีที่สุด โดยเน้นการใช้หลักฐานจากงานวิจัยที่มีการออกแบบและการดำเนินการที่ดี แม้ว่าการแพทย์ที่อาศัยวิทยาศาสตร์ (คือไม่ใช่การแพทย์ทางเลือกเป็นต้น) ทั้งหมดล้วนแต่ต้องอาศัยหลักฐานทางประสบการณ์ (empirical evidence) แต่ว่า EBM เข้มงวดยิ่งกว่านั้น คือมีการจัดระดับหลักฐานโดยกำลังของวิธีการสืบหาหลักฐาน (epistemologic strength) และมีการกำหนดว่า หลักฐานที่มีกำลังที่สุด (คือที่มาจากงาน meta-analysis, งานปริทัศน์เป็นระบบ, และงานวิจัยแบบสุ่มและมีกลุ่มควบคุม) เท่านั้นที่จะใช้เป็นคำแนะนำ (ในการรักษา) ที่เข้มแข็งน่าเชื่อถือที่สุดได้ ส่วนหลักฐานจากงานที่มีกำลังอ่อนประเภทอื่น (เช่นงานศึกษาแบบมีกลุ่มควบคุมเป็นต้น) จะใช้เป็นคำแนะนำ (ในการรักษา) แบบอ่อนเท่านั้น
ศัพท์ภาษาอังกฤษว่า "Evidence-based medicine" ดั้งเดิม (เริ่มใช้ในปี ค.ศ. 1992) ใช้หมายถึงวิธีการสอนวิชาการทางแพทย์ และวิธีเพื่อเพิ่มคุณภาพการวินิจฉัยตัดสินใจของแพทย์แต่ละบุคคล ๆ[5] หลังจากนั้น คำก็เริ่มใช้กินความหมายมากขึ้นและรวมถึงวิธีการที่มีมาก่อนแล้ว คือวิธีการที่เน้นใช้หลักฐานในการแนะนำแนวทางและนโยบายทางการแพทย์ที่ใช้กับทั้งชุมชน (เช่นคำว่า "evidence-based practice policies" แปลว่า นโยบายการปฏิบัติอาศัยหลักฐาน)[6] ต่อจากนั้นอีก คำก็กินความมากขึ้น หมายถึงวิธีที่ใช้ในการวินิจฉัยตัดสินใจในการแพทย์ทุกระดับ และแม้ในวิชาการสาขาอื่น ๆ อีกด้วย โดยเรียกใช้คำที่กว้างขึ้นว่า evidence-based practice (ตัวย่อ EBP แปลว่า การปฏิบัติอาศัยหลักฐาน)[7]
ไม่ว่าจะเกี่ยวกับการศึกษาทางการแพทย์ การวินิจฉัยตัดสินใจในคนไข้รายบุคคล แนวทางและนโยบายทางการแพทย์ที่ใช้กับทั้งกลุ่มชน หรือการให้บริการทางสุขภาพโดยทั่ว ๆ ไป EBM สนับสนุนว่า โดยมากที่สุดเท่าที่จะเป็นไปได้ การตัดสินใจและนโยบายการปฏิบัติ ควรจะอาศัยหลักฐาน ไม่ใช่เพียงแค่อาศัยความเชื่อของแพทย์รักษา ผู้เชี่ยวชาญ หรือผู้บริหารเท่านั้น คือ เป็นแบบการปฏิบัติเพื่อให้มั่นใจได้ว่า ความคิดเห็นของแพทย์รักษา ซึ่งอาจจะจำกัดโดยความรู้ที่ไม่ทันสมัย หรือโดยความเอนเอียง มีการบูรณาการด้วยความรู้ที่มีอยู่ทั้งหมดจากสิ่งเผยแพร่ทางวิทยาศาสตร์ เพื่อให้ได้ข้อปฏิบัติที่ดีที่สุด (best practice) และนำไปใช้ได้ EBM โปรโหมตระเบียบวิธีที่เป็นรูปนัย (formal) และชัดแจ้ง (explicit) ในการวิเคราะห์หลักฐาน เพื่อให้เป็นข้อมูลกับผู้มีอำนาจตัดสินใจ EBM สนับสนุนโปรแกรมการศึกษาเพื่อสอนข้อปฏิบัติของ EBM ต่อนักศึกษาแพทย์ แพทย์รักษา และผู้กำหนดนโยบาย
พื้นเพ ประวัติ และนิยาม[แก้]
ในความหมายที่กว้างที่สุด EBM หมายถึงการใช้ระเบียบวิธีทางวิทยาศาสตร์ในการวินิจฉัยตัดสินใจการรักษาพยาบาล แพทย์มีประวัติยาวนานเกี่ยวกับการทำงานวิจัยพื้นฐาน (basic research) และงานวิจัยทางคลินิก (clinical research) กลับไปในประวัติไกลที่สุดอย่างน้อยถึงสมัยของนักปราชญ์ชาวเปอร์เซียคือแอวิเซนนา[8][9] แต่ว่า จนกระทั่งถึงเร็ว ๆ นี้ การนำผลงานวิจัยมาใช้ในการวินิจฉัยตัดสินใจทางการแพทย์มักจะขึ้นอยู่กับบุคคล (โดยเป็นอัตวิสัย) โดยเป็นทักษะที่เรียกว่า "ความเห็นทางคลินิก" (clinical judgment) และ "ศิลปะทางการแพทย์" (the art of medicine) วิธีที่สืบกันมาในการวินิจฉัยตัดสินใจเกี่ยวกับคนไข้รายบุคคล ขึ้นอยู่กับแพทย์แต่ละคนที่จะตัดสินใจว่า หลักฐานงานวิจัยไหน ถ้ามี ควรจะพิจารณา และจะนำเข้ามาผสมผสานกับความคิดเห็นของตนและองค์ประกอบอื่น ๆ ได้อย่างไร ในกรณีที่เป็นข้อกำหนดระดับชุมชน แนวทางและนโยบายมักจะจัดตั้งขึ้นโดยคณะกรรมการผู้เชี่ยวชาญ แต่ว่า ก็ยังไม่มีกระบวนการที่เป็นรูปนัย ในการกำหนดระดับขอบเขตผลงานวิจัยที่ควรจะพิจารณา หรือในการรวมหลักฐานเข้ากับความเชื่อของบุคคลากรของคณะกรรมการ โดยมีข้อสมมุติที่ไม่ได้ทำให้ชัดแจ้งว่า ผู้มีอำนาจตัดสินใจและผู้กำหนดนโยบายจะรวมหลักฐานเช่นนั้นเข้ากับความคิดเห็นของตนอย่างเหมาะสม ขึ้นอยู่กับองค์ประกอบต่าง ๆ ของตนเช่น ระดับวิชาการศึกษา ประสบการณ์ และการศึกษาติดตามผลงานใหม่ ๆ ในสิ่งเผยแพร่ที่เกี่ยวข้อง
เหตุผลทางคลินิก[แก้]
เริ่มตั้งแต่ปลายคริสต์ทศวรรษ 1960 มีจุดอ่อนหลายอย่างที่เริ่มปรากฎชัด ในการตัดสินวินิจฉัยทางการแพทย์ที่สืบต่อกันมาเช่นนี้ น.พ.วิทยาการระบาดชาวอเมริกันผู้มีชื่อเสียงอัลแวน ไฟน์สไตน์ เขียนหนังสือเรื่อง Clinical Judgment (การวินิจฉัยทางคลินิก) ในปี ค.ศ. 1967 ที่เน้นเรื่องการคิดหาเหตุผลทางคลินิก และได้กำหนดความเอนเอียงหลายอย่างที่มีอิทธิพลต่อการวินิจฉัย[10] ในปี ค.ศ. 1972 น.พ.ชาวสกอตแลนด์อาร์ชี่ คอเครน พิมพ์หนังสือ Effectiveness and Efficiency (ประสิทธิผลและประสิทธิภาพ) ซึ่งกำหนดปัญหาการไร้ผลการทดลองแบบมีกลุ่มควบคุม ที่สนับสนุนวิธีการรักษาแบบต่าง ๆ ที่เชื่อกันว่าได้ผล[11] ในปี ค.ศ. 1973 ศาสตราจารย์ของวิทยาลัยดาร์ตมัธ น.พ.จอห์น เว็นน์เบอร์ก เริ่มพิมพ์งานถึงวิธีการหลากหลายที่แพทย์ใช้ไม่เหมือนกัน (ในประเทศสหรัฐอเมริกา) ขึ้นอยู่กับท้องถิ่น[12] ตลอดจนถึงช่วงคริสต์ทศวรรษ 1980 น.พ.เดวิด เอ็ดดี้ ได้พรรณนาถึงความผิดพลาดในการคิดหาเหตุผลทางคลินิก และช่องว่างที่มีในหลักฐาน[13][14][15][16] ในกลางคริสต์ทศวรรษ 1980 น.พ. อัลแวน ไฟน์สไตน์ ศาสตราจารย์ น.พ. เดวิด แซ็คเก็ตต์และคณะ ได้เผยแพร่ตำราทางวิทยาการระบาด ซึ่งแปลงวิธีการทางวิทยาการระบาด ใช้เป็นวิธีการตัดสินวินิจฉัยของแพทย์รายบุคคล[17][18] ในปลายคริสต์ทศวรรษที่ 1980 กลุ่มนักวิจัยของบริษัทไม่ใช่เพื่อผลกำไร RAND Corporation แสดงว่า วิธีการรักษาเป็นจำนวนมากที่แพทย์ทำ เป็นวิธีการที่ไม่เหมาะสมเมื่อเทียบกับมาตรฐานของผู้เชี่ยวชาญในสาขาเดียวกัน[19] งานวิจัยต่าง ๆ เหล่านี้ เพิ่มความรู้เกี่ยวกับจุดอ่อนของการตัดสินวินิจฉัยทางการแพทย์ ทั้งในระดับการรักษาคนไข้เป็นรายบุคคล และในระดับชุมชน และนำไปสู่ระเบียบวิธีที่อาศัยหลักฐานเป็นสำคัญ
คำว่า "evidence-based medicine" ที่ใช้กันในปัจจุบัน มีสองความหมาย คือมีการปฏิบัติเป็นสองสาขา ตามประวัติกาลที่เริ่มใช้แล้ว ความหมายแรกหมายถึงระเบียบวิธีให้มีการตรวจสอบอย่างชัดแจ้งของประสิทธิภาพการรักษา เมื่อมีการกำหนดแนวทางการปฏิบัติทางคลินิก (clinical practice guidelines) และนโยบายระดับชุมชน (population-level policies) อย่างอื่น ๆ ความหมายที่สองหมายถึงการสอนระเบียบวิธีทางระบาดวิทยาในการศึกษาแพทย์ และในการตัดสินวินิจฉัยคนไข้รายบุคคล
แนวทางการปฏิบัติทางคลินิกและนโยบายระดับชุมชน[แก้]
คำว่า "evidence-based" (ที่ไม่มี medicine ต่อท้าย แปลว่า อาศัยหลักฐาน) เริ่มใช้เป็นครั้งแรกโดย น.พ.เดวิด เอ็ดดี้ ในเรื่องนโยบายระดับชุมชน เช่นแนวทางการปฏิบัติทางคลินิก และความคุ้มครองตามสัญญาประกันสุขภาพที่บริษัทให้ในการใช้เทคโนโลยีการแพทย์ใหม่ ๆ ในปี ค.ศ. 1987 คุณหมอเริ่มใช้คำว่า "evidence-based" ในเวิ้ร์กฉ็อปและคู่มือที่ทำตามมอบหมายของสมาคมสภาการแพทย์เฉพาะทาง (Council of Medical Specialty Societies) เพื่อสอนระเบียบวิธีที่เป็นรูปนัย ในการออกแบบแนวทางการปฏิบัติทางคลินิก คู่มือนั้นเกิดการเผยแพร่อย่างแพร่หลายแม้ไม่ได้พิมพ์เป็นหนังสือที่วางตลาดขายทั่วไป และในที่สุดก็ได้รับการพิมพ์เป็นหนังสือโดยวิทยาลัยแพทย์อเมริกัน (American College of Medicine) ในปี ค.ศ. 1992[15][20] ส่วนในงานพิมพ์เผยแพร่ คุณหมอเริ่มใช้คำว่า "evidence-based" เป็นครั้งแรกในเดือนมีนาคม ค.ศ. 1990 ในบทความของ Journal of the American Medical Association (วารสารสมาคมแพทย์อเมริกัน) (JAMA) ที่คุณหมอได้กำหนดหลักการออกแบบแนวทางการปฏิบัติทางคลินิก และนโยบายระดับชุมชน ซึ่งคุณหมออธิบายไว้ว่า
กำหนดหลักฐานที่มีอยู่อย่างชัดแจ้งเกี่ยวข้องกับนโยบาย และผูกนโยบายนั้นไว้กับหลักฐาน ปักหลักนโยบายหนึ่ง ๆ อย่างจงใจ ไม่ใช่กับข้อปฏิบัติที่ใช้ในปัจจุบันหรือความเชื่อของผู้เชี่ยวชาญ แต่กับหลักฐานการทดลอง นโยบายนั้นต้องสอดคล้องกับและได้รับการสนับสนุนจากหลักฐาน หลักฐานที่เกี่ยวข้องกันต้องมีการสืบหา กำหนด และวิเคราะห์ ผู้กำหนดนโยบายต้องทำการตัดสินว่า นโยบายนั้นเหมาะสมกับหลักฐานหรือไม่ (และ) ต้องมีการบันทึกเหตุผล (นั้น)
— "นโยบายการปฏิบัติ - มาจากไหน?" จาก JAMA ค.ศ. 1990[16]
คุณหมอได้กล่าวถึงนโยบาย "อาศัยหลักฐาน" ในบทความอื่น ๆ ที่พิมพ์ใน JAMA ในต้นปี ค.ศ. 1990[21][22] โดยเป็นส่วนของชุดบทความ 28 บทความ ที่พิมพ์ใน JAMA ในระหว่างปี ค.ศ. 1990-1997 เกี่ยวกับระเบียบวิธีเชิงรูปนัย (formal method) ในการออกแบบแนวทางการปฏิบัติและนโยบายระดับชุมชน[23]
การศึกษาแพทย์[แก้]
ส่วนคำว่า "evidence-based medicine" เริ่มมีการใช้ต่อมาอีกเล็กน้อย ในเรื่องเกี่ยวกับการศึกษาแพทย์ การใช้คำนี้มีมูลฐานมาจากวิทยาการระบาดเชิงคลินิก ในเทอร์มฤดูใบไม้ตกของปี ค.ศ. 1990 ศาสตราจารย์ น.พ. กอร์ดอน กายแอ็ตต์ ใช้คำนี้พรรณนาโปรแกรมการศึกษาของมหาวิทยาลัยแม็คมาสเตอร์ (รัฐออนแทรีโอ ประเทศแคนาดา) สำหรับผู้สนใจและนักศึกษาใหม่[24] อีกสองปีต่อมา ศ. กายแอ็ตต์และคณะ ได้พิมพ์เผยแพร่คำนี้เป็นครั้งแรก ที่พรรณนาวิธีการใหม่ในการสอนนักศึกษาแพทย์[5] ในปี ค.ศ. 1996 น.พ. เดวิด แซ็คเก็ตต์และคณะ ได้ทำคำนิยามของ "evidence-based medicine" ให้ชัดเจนขึ้นโดยกำหนดว่าเป็น
การใช้หลักฐานปัจจุบันที่ดีที่สุดอย่างระมัดระวัง ชัดเจน และเหมาะสม ในการตัดสินวินิจฉัยวิธีการรักษาสำหรับคนไข้รายบุคคล ... การปฏิบัติตามแพทย์ศาสตร์อาศัยหลักฐานหมายถึง การประมวลความชำนาญทางคลินิกของ (แพทย์)รายบุคคล กับหลักฐานทางคลินิกภายนอกที่ดีที่สุดที่ได้มาจากงานวิจัยแบบเป็นระบบ (systematic research)
— "อะไรคือและอะไรไม่ใช่ Evidence based medicine" จาก British Medical Journal (BMJ)[25]
สาขานี้ของ EBM มีจุดมุ่งหมายเพื่อจะปรับปรุงการตัดสินวินิจฉัยของแพทย์แต่ละคน ให้มีกฎระเบียบและเป็นกลาง ๆ เพิ่มยิ่งขึ้น ให้สะท้อนถึงหลักฐานที่มาจากงานวิจัยเพิ่มยิ่งขึ้น[26][27] คือ แพทย์ต้องใช้ข้อมูลที่ได้ในระดับชุมชน ในการรักษาคนไข้รายบุคคล[28] โดยเข้าใจว่า แพทย์แต่ละท่านมีความเชี่ยวชาญทางคลินิกที่ปรากฎโดย
- การวินิจฉัยที่มีประสิทธิภาพได้ประสิทธิผล
- การกำหนดทำความเข้าใจถึงความยากลำบาก สิทธิ และความชอบใจของคนไข้รายบุคคล เพื่อใช้ในการรักษาอย่างมีความเห็นอกเห็นใจ[25]
สาขานี้ของ EBM มีมูลฐานจากวิทยาการระบาดเชิงคลินิก (clinical epidemiology) ซึ่งเป็นสาขาที่สอนนักศึกษาแพทย์และแพทย์ปฏิบัติ ให้ใช้ผลงานวิจัยทางคลินิกและทางวิทยาการระบาดในการรักษาคนไข้ ระเบียบวิธีต่าง ๆ ได้มีการเผยแพร่อย่างกว้างขวางต่อแพทย์ปฏิบัติเป็นบทความชุด 25 บทความชื่อว่า "Users’ Guides to the Medical Literature (คู่มือสิ่งตีพิมพ์ทางการแพทย์)" พิมพ์ใน JAMA ระหว่างปี ค.ศ. 1993-2000 เป็นผลงานของคณะทำงานการแพทย์อาศัยหลักฐาน (Evidence based Medicine Working Group) ที่มหาวิทยาลัยแม็คมาสเตอร์ (รัฐออนแทรีโอ ประเทศแคนาดา)
นอกจากนั้นแล้ว ก็ยังมีนิยามอื่น ๆ ของ evidence-based medicine ที่ใช้ในระดับคนไข้รายบุคคล ยกตัวอย่างเช่น ในปี ค.ศ. 1995 โรเซ็นเบอร์กและโดนัลด์ให้ความหมายว่า
กระบวนการสืบหา ประเมิน และใช้ผลงานวิจัยที่ทันสมัยเป็นฐาน ของการวินิจฉัยตัดสินใจทางการแพทย์
— "Evidence-based Medicine - วิธีการแก้ไข้ปัญหาทางคลินิก" จาก BMJ[29]
ในปี ค.ศ. 2010 กรีนฮาลก์ใช้คำนิยามที่เน้นระเบียบวิธีเชิงปริมาณ (quantitative method) คือ
การใช้ค่าประมาณความเสี่ยงและประโยชน์ (คือผลเสียและผลดี) เชิงคณิต ที่ได้มาจากผลงานวิจัยคุณภาพสูงที่ใช้ตัวอย่างเหมาะกับชุมชน เพื่อเป็นข้อมูลการตัดสินทางคลินิก ในการวินิจฉัย การตรวจ และการบริหารคนไข้รายบุคคล
— จาก หลักพื้นฐานของ Evidence-Based Medicine[30]
มีนิยามอื่น ๆ ที่มีการเสนอสำหรับคำว่า evidence-based medicine ระดับคนไข้รายบุคคล แต่นิยามที่อ้างอิงกันมากที่สุดเป็นของ น.พ. เดวิด แซ็คเก็ตต์และคณะ (ค.ศ. 1996)[25]
ความหมายดั้งเดิมสองอย่างที่กล่าวมาแล้วเน้นความแตกต่างที่สำคัญเกี่ยวกับ evidence-based medicine ที่ใช้ในระดับชุมชนและคนไข้รายบุคคล เมื่อกำลังออกแบบนโยบายเช่นแนวทางการปฏิบัติที่จะใช้กับคนไข้เป็นจำนวนมาก ที่แพทย์แต่ละคนไม่มีโอกาสจะเปลี่ยน การกำหนดนโยบายอาศัยหลักฐานเน้นให้มีหลักฐานที่ดี เกี่ยวกับประสิทธิผลของวิธีการตรวจวิธีการรักษาที่เป็นประเด็น[6] ส่วนในการตัดสินวินิจฉัยสำหรับคนไข้รายบุคคล จะต้องใช้ข้อมูลเกี่ยวกับคนไข้เพิ่ม ซึ่งแพทย์แต่ละคนจะมีความยืดหยุ่นในการแปลผลงานวิจัย เพื่อใช้ร่วมกับการวินิจฉัยของแพทย์[25][31] ในปี ค.ศ. 2005 โดยเป็นการยอมรับว่ามี EBM สองสาขา น.พ.เดวิด เอ็ดดี้เสนอคำนิยามที่ครอบคลุมทั้งสองสาขาคือ
Evidence-based medicine เป็นกลุ่มหลักการและระเบียบวิธีที่ใช้เพื่อให้การตัดสินวินิจฉัย แนวทางการปฏิบัติ และนโยบายอื่น ๆ ทางการแพทย์ อาศัยหลักฐานที่ดีเกี่ยวกับอิทธิผลและประโยชน์ (ของวิธีการรักษา) คล้องจองกับหลักฐาน ในขอบเขตระดับสูงสุดเท่าที่จะเป็นไปได้
— "Evidence-based Medicine: วิธีการแบบรวม" จาก Health Affairs[32]
การแพร่ขยายไปในองค์กรต่าง ๆ[แก้]
สาขาทั้งสองของ EBM ได้มีการแพร่ขยายไปอย่างรวดเร็ว ในปี ค.ศ. 1980 สมาคมมะเร็งอเมริกัน (American Cancer Society) ได้เริ่มยืนยันให้ทำงานเกี่ยวกับแนวทางการปฏิบัติและนโยบาย โดยมีหลักฐานเพื่อยืนยันอิทธิผล[33] ในปี ค.ศ. 1984 USPSTF (คณะทำงานเฉพาะกิจเพื่อการบริการป้องกัน [ทางสุขภาพ] ประเทศสหรัฐอเมริกา) ซึ่งเป็นคณะกรรมการอิสระของกระทรวงสาธารณสุขสหรัฐอเมริกา เริ่มการกำหนดแนวทางปฏิบัติเพื่อการแทรงแซงป้องกันเพื่อสุขภาพโดยใช้หลักอาศัยหลักฐาน[34] ในปี ค.ศ. 1985 กลุ่มประกันสุขภาพ Blue Cross Blue Shield Association เริ่มบังคับใช้กฎเกณฑ์ที่เข้มงวดอาศัยหลักฐาน ในการจ่ายค่าคุ้มครองสุขภาพสำหรับเทคโนโลยีการแพทย์ใหม่ ๆ[35] เริ่มตั้งแต่ปี ค.ศ. 1987 สมาคมแพทย์เฉพาะทางต่าง ๆ เช่น วิทยาลัยแพทย์อเมริกัน (American College of Medicine) และองค์กรสุขภาพอื่น ๆ เช่น สมาคมหัวใจอเมริกัน (American Heart Association) ได้กำหนดแนวทางการปฏิบัติที่อาศัยหลักฐานเป็นจำนวนมาก ในปี ค.ศ. 1991 Kaiser Permanente ซึ่งเป็น managed care organization ที่ใหญ่ที่สุดในสหรัฐอเมริกา เริ่มใช้แนวทางปฏิบัติอาศัยหลักฐาน[36] ในปี ค.ศ. 1991 ริชาร์ด สมิธ เขียนบทบรรณาธิการใน BMJ เริ่มไอเดียของการใช้นโยบายอาศัยหลักฐานในสหราชอาณาจักร[37] ในปี ค.ศ. 1993 Cochrane Collaboration เริ่มสร้างเครือข่ายบุคคลากรใน 13 ประเทศเพื่อทำงานปริทัศน์แบบเป็นระบบ (systematic review) และตั้งแนวทางการปฏิบัติแบบเป็นระบบ (systematic guideline)[38] ในปี ค.ศ. 1997 สำนักงานวิจัยและคุณภาพการรักษาสุขภาพ (Agency for Healthcare Research and Quality ตัวย่อ AHRQ) ของกระทรวงสาธารณสุขสหรัฐอเมริกา ได้ก่อตั้งศูนย์การปฏิบัติอาศัยหลักฐาน (Evidence-based Practice Centers) เพื่อทำรายงานเกี่ยวกับหลักฐาน และทำการประเมินเทคโนโลยี เพื่อสนับสนุนการพัฒนาแนวทางปฏิบัติ[39] ในปีเดียวกัน AHRQ ได้ร่วมกับสมาคมแพทย์อเมริกัน (AMA) และสมาคมผู้ขายประกันสุขภาพ America's Health Insurance Plans ได้จัดตั้งฐานข้อมูล National Guideline Clearinghouse ที่เก็บเอกสารเกี่ยวกับแนวทางการปฏิบัติทางคลินิกและนโยบายอาศัยหลักฐาน[40] ใน ปี ค.ศ. 1999 องค์กร National Institute for Clinical Excellence (NICE) ที่กำหนดแนวทางการปฏิบัติทางการแพทย์เป็น 4 ประเด็น ก็ได้จัดตั้งขึ้นในสหราชอาณาจักร[41]
ในด้านการศึกษาการแพทย์ ได้มีการจัดโปรแกรมสอน EBM ในมหาวิทยาลัยแพทย์ในประเทศแคนาดา สหรัฐอเมริกา สหราชอาณาจักร ออสเตรเลีย และประเทศอื่น ๆ งานวิจัยในปี ค.ศ. 2009 ในสหราชอาณาจักรพบว่า เกิดกว่าครึ่งของมหาวิทยาลัยแพทย์ในสหราชอาณาจักรมีโปรแกรมการสอนเกี่ยวกับ EBM แม้ว่าจะมีความแตกต่างระหว่างระเบียบวิธีและเรื่องที่สอนเป็นอย่างมาก และโปรแกรมการสอน EBM นั้นถูกจำกัดโดยเวลาที่มีของหลักสูตรการแพทย์ ผู้สอนที่รับการฝึกแล้ว และเครื่องมือหนังสือที่ใช้ในการสอน[42] มีการพัฒนาโปรแกรมต่าง ๆ เป็นจำนวนมากที่ช่วยแพทย์ปฏิบัติให้เข้าถึงหลักฐานต่าง ๆ ได้ดีขึ้น ยกตัวอย่างเช่น ในต้นคริสต์ทศวรรษ 1990 บริษัท UpToDate ได้รับจัดตั้งขึ้นเพื่อพัฒนาซอฟต์แวร์ที่ช่วยแพทย์ในการตัดสินวินิจฉัยการพยาบาลให้กับคนไข้[43] ในปี ค.ศ. 1993 Cochrane Center เริ่มตีพิมพ์เผยแพร่งานปริทัศน์เกี่ยวกับหลักฐานทางแพทย์[36] ฺในปี ค.ศ. 1995 บริษัท BMJ Publishing Group ซึ่งตีพิมพ์ BMJ ได้เริ่มนิตยสารประจำทุก 6 เดือนชื่อว่า Clinical Evidence (หลักฐานทางคลินิก) ที่เผยแพร่สาระสำคัญอย่างย่อ ๆ เกี่ยวกับหลักฐานปัจจุบันที่มี ในเรื่องปัญหาสำคัญทางคลินิกเพื่อแพทย์รักษา[44] ตั้งแต่นั้นมา ก็มีโปรแกรมอื่น ๆ อีกมากมายที่เกิดขึ้นเพื่อทำการเข้าถึงหลักฐานของแพทย์ให้ง่ายขึ้น
ข้อปฏิบัติในปัจจุบัน[แก้]
คำว่า evidence-based medicine ปัจจุบันใช้หมายถึงทั้งโปรแกรมที่ใช้ในการออกแบบแนวทางการปฏิบัติอาศัยหลักฐาน และโปรแกรมที่ใช้สอนแพทยศาสตร์อาศัยหลักฐาน โดยปี ค.ศ. 2000 คำว่า evidence-based medicine เป็นคำที่ใช้อย่างครอบคลุมโดยเน้นหลักฐานในการตัดสินวินิจฉัยทั้งในระดับชุมชนและคนไข้รายบุคคล ในปีต่อ ๆ มา คำว่า evidence-based ก็ได้ขยายกว้างออกไปในเขตอื่น ๆ ของวงการแพทย์ ยกตัวอย่างเช่น evidence-based health services หมายถึงการบริการทางสุขภาพ ที่มีจุดมุ่งหมายเพื่อปรับปรุงระดับสมรรถภาพของผู้มีอำนาจตัดสินใจเกี่ยวกับการบริการด้านสุขภาพให้ดีขึ้น และเพื่อเพิ่มระดับการใช้งานของ EBM ในระดับองค์กรและสถาบัน[45] นอกจากนั้นแล้ว แนวคิดนี้ก็เริ่มขยายออกไปนอกวงการรักษาพยาบาล ยกตัวอย่างเช่น ในสุนทรพจน์รับตำแหน่งประธานราชสมาคมสถิติศาสตร์ (Royal Statistical Society) ในปี ค.ศ. 1996 ประธานเอเดรียน สมิธเสนอว่า ควรจะเริ่มใช้นโยบายอาศัยหลักฐานในเรื่องการศึกษา การจำขังนักโทษ การทำงานของเจ้าหน้าที่ตำรวจ และในหน่วยอื่น ๆ ของรัฐ
สาขาต่าง ๆ ของ evidence based medicine ล้วนแต่เน้นความสำคัญในการใช้หลักฐาน จากผลงานวิจัยรูปนัยเข้ากับนโยบายและการตัดสินวินิจฉัยทางการแพทย์ แต่ว่า ก็ยังมีความแตกต่างกันว่า หลักฐานว่ามีประสิทธิผลต้องมีคุณภาพดีแค่ไหนก่อนที่จะมีการใช้ในแนวทางการปฏิบัติ และในนโยบายความคุ้มครองตามสัญญาประกันสุขภาพ และก็ต่างกันในระดับที่นำมาใช้ได้เพื่อการตัดสินวินิจฉัยในรายบุคคล ดังนั้น แนวทางการปฏิบัติและนโยบายอาศัยหลักฐาน อาจจะไม่ง่ายที่จะใช้ร่วมกับการแพทย์ตามประสบการณ์ ที่โน้มไปทางการตัดสินวินิจฉัยทางคลินิกตามจริยธรรม และอาจนำมาซึ่งความขัดแย้ง ความแข่งขัน และ "วิกฤติการณ์" ที่ไม่ได้ตั้งใจ[16]
ผู้นำทางความรู้ (knowledge leader) ที่มีประสิทธิผลมากที่สุด (คือผู้จัดการขององค์กร และแพทย์ผู้นำทางคลินิก) จะใช้ความรู้ที่เปิดกว้างเกี่ยวกับการบริหาร เพื่อการตัดสินใจ ไม่ได้ใช้แต่หลักฐานรูปนัยเท่านั้น[17] แนวทางปฏิบัติอาศัยหลักฐานอาจจะเป็นมูลฐานของ governmentality (คือการปกครองที่แบ่งออกเป็นผู้ปกครอง-ผู้รับการปกครอง) ในระบบสาธารณสุข ซึ่งอาจจะนำไปสู่การปกครองควบคุมในระบบที่มีความเหินห่างระหว่างผู้ปกครอง-ผู้รับการปกครอง[18]
ระเบียบวิธี[แก้]
ส่วนนี้รอเพิ่มเติมข้อมูล คุณสามารถช่วยเพิ่มข้อมูลส่วนนี้ได้ |
ข้อจำกัดและข้อวิจารณ์[แก้]
แม้ว่า จะมีการพิจารณาว่า EBM เป็น gold standard (มาตรฐานทอง) ของการแพทย์ทางคลินิก แต่การใช้ EBM ก็ยังมีขอบเขตจำกัดและข้อวิจารณ์[46] ซึ่งก็ยังเป็นเรื่องที่แก้ไม่ได้แม้ว่าจะได้มีการศึกษาและอภิปรายเกินกว่า 2 ศตวรรษแล้ว[47] ยกตัวอย่างเช่น
- EBM สนับสนุนการใช้งานวิจัยเชิงปริมาณ (quantitative research) โดยเฉพาะจากการทดลองแบบสุ่มและมีกลุ่มควบคุม (randomized controlled trial ตัวย่อ RCT) ดังนั้น ผลที่ได้อาจจะไม่เข้ากับสถานการณ์การรักษาพยาบาลทั้งหมด[48]
- อุดมคติของ EBM (คือสำหรับประเด็นปัญหาทางคลินิกที่จำกัดและชัดเจนทุกปัญหาซึ่งอาจจะมีเป็นแสน ๆ จะมีคำตอบจากงาน meta-analysis และงานปริทัศน์แบบทั้งระบบ ของ RCT) มีข้อจำกัดว่า งานวิจัย (โดยเฉพาะ RCT) มีค่าใช้จ่ายสูง ดังนั้น ตามความเป็นจริงแล้วซึ่งก็จะเป็นเช่นเดียวกันต่อไปในอนาคต ประเด็นปัญหาใน EBM ก็จะมีอุปสงค์ (demand คือความต้องการคำตอบสำหรับประเด็นปัญหาหนึ่ง) มากกว่าอุปทาน (supply คือคำตอบที่ได้จากงานวิจัยที่พึงประสงค์เหล่านั้น) และอย่างดีที่สุดที่มนุษย์จะทำได้ก็คือ หาคำตอบตามลำดับความจำเป็นของปัญหานั้น ๆ
- เพราะ RCT มีค่าใช้จ่ายสูง ลำดับความจำเป็นที่ให้กับประเด็นงานวิจัย ก็จะมีผลประโยชน์ของผู้สนับสนุนทางการเงินเข้ามาเกี่ยวข้อง
- การพิมพ์เผยแพร่ผลของ RCT มักจะล่าช้า[49]
- มีความล่าช้าระหว่างเวลาที่ RCT ได้รับการเผยแพร่ กับเวลาที่ใช้ข้อมูลนั้นได้จริง ๆ ในการรักษาพยาบาล[50]
- กลุ่มประชากรเป็นบางส่วนมักจะไม่ค่อยได้รับความสนใจในงานวิจัย (เช่น ชนกลุ่มน้อยโดยเผ่าพันธุ์ และผู้มีอาการโรคหลาย ๆ อย่างพร้อมกัน [Comorbidity])[51]
- หลักฐานไม่ทั้งหมดจาก RCT สามารถเข้าถึงได้ นอกจากนั้นแล้ว ประสิทธิผลของการรักษาที่รายงานใน RCT อาจต่างจากที่ได้จากการรักษาจริง ๆ[52]
- ผลงานวิจัยที่ได้รับการเผยแพร่ อาจจะไม่สามารถเป็นตัวแทนของผลงานวิจัยทั้งหมดในประเด็นปัญหา (คืองานวิจัยทั้งที่มีการเผยแพร่และไม่มีการเผยแพร่) หรืออาจจะเชื่อถือไม่ได้เพราะว่ามีสถานการณ์และตัวแปรในการทดลองที่แตกต่างกัน[53]
- แม้ว่า EBM จะใช้ได้ในระดับชุมชน แต่แพทย์ผู้รักษายังสามารถใช้ประสบการณ์ส่วนตัวในการตัดสินว่าจะรักษาคนไข้ได้อย่างไร นักวิชาการท่านหนึ่งให้คำแนะนำว่า "ความรู้ที่ได้จากการทดลองทางคลินิกไม่ได้ตอบปัญหาของแพทย์รักษาโดยตรงว่า วิธีการไหนจะมีผลดีที่สุดต่อคนไข้ที่อยู่ต่อหน้า" และเสนอว่า EBM ไม่ควรที่จะลดค่าของประสบการณ์ทางคลินิก (ของแพทย์)[54] ส่วนนักวิชาการอีกท่านหนึ่งกล่าวว่า "การปฏิบัติตามแพทย์ศาสตร์อาศัยหลักฐานหมายถึง การประมวลความชำนาญทางคลินิกของ (แพทย์)รายบุคคล กับหลักฐานทางคลินิกภายนอกที่ดีที่สุดที่ได้มาจากงานวิจัยแบบเป็นระบบ (systematic research)"[25]
- การปราศจากโครงสร้างทางความคิดที่ง่าย ๆ และรวมเป็นอันหนึ่งอันเดียวกัน ที่สามารถรวมข้อมูลใหม่ ๆ เข้าได้ (Hypocognition) สามารถกีดขวางการใช้ EBM ได้[55]
วิธีประเมินการสอน EBM[แก้]
วิธีทดสอบสองวิธีคือ Berlin questionnaire (แบบสอบถามเบอร์ลิน) และ Fresno Test (การทดสอบเฟรซโน)[56][57] เป็นวิธีการที่แสดงผลได้ตรงที่สุด[58][59] และได้มีการใช้แล้วในสถานการณ์หลายรูปแบบ[60][61]
ดูเพิ่ม[แก้]
อ้างอิง[แก้]
- ↑ "SUNY Downstate EBM Tutorial". library.downstate.edu. สืบค้นเมื่อ 2015-09-03.
- ↑ "The Journey of Research - Levels of Evidence | CAPhO". www.capho.org. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-02-21. สืบค้นเมื่อ 2015-09-03.
- ↑ "Search result for *evidence-based medicine*". Longdo Dict. สืบค้นเมื่อ 2015-03-06.
- ↑ . สำนักงานพัฒนาวิทยาศาสตร์และเทคโนโลยีแห่งชาติ http://www.thaiglossary.org/search/Evidence%20based%20medicine. สืบค้นเมื่อ 2015-03-06.
{{cite web}}:|title=ไม่มีหรือว่างเปล่า (help)[ลิงก์เสีย] - ↑ 5.0 5.1 Evidence-Based Medicine Working Group (November 1992). "Evidence-based medicine. A new approach to teaching the practice of medicine". JAMA. 268 (17): 2420–5. doi:10.1001/jama.268.17.2420. PMID 1404801.
- ↑ 6.0 6.1 Eddy DM (1990). "Practice Policies— Where Do They Come from?". Journal of the American Medical Association. 263: 1265, 1269, 1272, 1275. doi:10.1001/jama.263.9.1265.
- ↑ Gray, J. A. Muir (2009). Evidence-based health care & public health. Edinburgh: Churchill Livingstone. ISBN 9780443101236.
- ↑ Brater DC, Daly WJ (May 2000). "Clinical pharmacology in the Middle Ages: principles that presage the 21st century". Clin. Pharmacol. Ther. 67 (5): 447-50 See p. 449. doi:10.1067/mcp.2000.106465. PMID 10824622.
- ↑ Daly WJ, Brater DC (2000). "Medieval contributions to the search for truth in clinical medicine". Perspect. Biol. Med. 43 (4): 530-40 See p. 536. doi:10.1353/pbm.2000.0037. PMID 11058989.
- ↑ Alvan R. Feinstein (1967). Clinical Judgement. Williams & Wilkins.
- ↑ Cochrane A.L. (1972). Effectiveness and Efficiency: Random Reflections on Health Services. Nuffield Provincial Hospitals Trust.
- ↑ Wennberg J.E. and Gittelsohn A. (1973). "Small Area Variations in Health Care Delivery". Science. 182 (4117): 1102–1108. doi:10.1126/science.182.4117.1102.
- ↑ Eddy DM (1982). "18". Probabilistic Reasoning in Clinical Medicine: Problems and Opportunities. Cambridge University Press.
- ↑ Eddy DM (1982). "Clinical Policies and the Quality of Clinical Practice". New England Journal of Medicine. 307: 343–347. doi:10.1056/nejm198208053070604.
- ↑ 15.0 15.1 Eddy DM (1984). "Variations in Physician Practice The Role of Uncertainty". Health Affairs. 3 (2): 74–89. doi:10.1377/hlthaff.3.2.74. PMID 6469198.
- ↑ 16.0 16.1 16.2 Eddy DM (1988). "The Quality of Medical Evidence: Implications for Quality of Care". Health Affairs. 7 (1): 19–32. doi:10.1377/hlthaff.7.1.19. PMID 3360391.
- ↑ 17.0 17.1 Feinstein AR (1985). Clinical Epidemiology: The Architecture of Clinical Research. ISBN 9780721613086.
- ↑ 18.0 18.1 Sackett D; และคณะ (2005). Clinical Epidemiology: How to Do Clinical Practice Research (3 ed.). LWW.
- ↑ Chassin M.R.; และคณะ (1987). "How Coronary Angiography Is Used: Clinical Determinants of Appropriateness". JAMA. 258 (18): 2543–2547. doi:10.1001/jama.258.18.2543.
- ↑ Field MJ, Lohr K (1990). Clinical Practice Guidelines: Directions for a New Program. National Academy of Sciences Press. p. 32.
- ↑ Eddy DM (1990). "Practice Policies: Guidelines for Methods". Journal of the American Medical Association. 263: 1839–1841. doi:10.1001/jama.263.13.1839.
- ↑ Eddy DM (1990). "Guidelines for Policy Statements". Journal of the American Medical Association. 263: 2239–2243. doi:10.1001/jama.1990.03440160101046.
- ↑ Eddy DM (1996). Clinical Decision Making: From Theory to Practice. A Collection of Essays. the American Medical Association.
- ↑ Jeremy H. Howick. The Philosophy of Evidence-based Medicine. John Wiley & Sons. p. 15. ISBN 978-1-4443-4266-6.
- ↑ 25.0 25.1 25.2 25.3 25.4 Sackett DL, Rosenberg WM, Gray JA, Haynes RB, Richardson WS (January 1996). "Evidence based medicine: what it is and what it isn't". BMJ. 312 (7023): 71–2. doi:10.1136/bmj.312.7023.71. PMC 2349778. PMID 8555924.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Katz, David L. (2001). Clinical Epidemiology & Evidence-Based Medicine: Fundamental Principles of Clinical Reasoning & Research. SAGE. ISBN 978-0-7619-1939-1.
- ↑ Grobbee, D.E.; Hoes, Arno W. (2009). Clinical Epidemiology: Principles, Methods, and Applications for Clinical Research. Jones & Bartlett Learning. ISBN 978-0-7637-5315-3.
- ↑ Doi, S.A.R. (2012). Understanding evidence in health care: Using clinical epidemiology. South Yarra, VIC, Australia: Palgrave Macmillan. ISBN 978-1-4202-5669-7.
- ↑ Rosenberg W, Donald A. "Evidence-based Medicine: An approach to Clinical Problem Solving". BMJ. 310: 1122–1126. doi:10.1136/bmj.310.6987.1122.
- ↑ Greenhalgh, Trisha (2010). How to Read a Paper: The Basics of Evidence-Based Medicine (4th ed.). John Wiley & Sons. p. 1. ISBN 978-1-4443-9036-0.
- ↑ Greenhalgh Trisha (December 2001). "The limits of evidence-based medicine". Respiratory care. 46 (12): 1435–40. PMID 11728302.
- ↑ Eddy, DM (2005). "Evidence-based Medicine: a Unified Approach". Health Affairs (24): 9–17.
- ↑ "Guidelines for the Cancer-Related Checkup. Recommendations and Rationale". A Cancer Journal for Clinicians. 30: 193–240. 1980.
- ↑ "About the USPSTF". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2014-08-15. สืบค้นเมื่อ August 21, 2014.
- ↑ Rettig RA, Jacobson PD, Farquhar CM, Aubry WM. (2007). False Hope: Bone Marrow Transplantation for Breast Cancer. Oxford University Press. p. 183.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 36.0 36.1 Davino-Ramaya C, Krause LK, Robbins, Harris JS, Koster, Chan W, Tom GI (2012). "Transparency Matters: Kaiser Permanente's National Guideline Program Methodological Processes". 16. Permanente Journal: 55–62.
{{cite journal}}: Cite journal ต้องการ|journal=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Smith RJ (1991). "Where's the Wisdom: The Poverty of Medical Evidence". BMJ. 303 (6806): 798–799. doi:10.1136/bmj.303.6806.798. PMC 1671173. PMID 1932964.
- ↑ "The Cochrane Collaboration". สืบค้นเมื่อ August 21, 2014.
- ↑ "Agency for Health Care Policy and Research". สืบค้นเมื่อ August 21, 2014.
- ↑ "National Guideline Clearinghouse". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2014-08-19. สืบค้นเมื่อ August 21, 2014.
- ↑ "National Institute for Health and Care Excellence". สืบค้นเมื่อ 2014-08-21.
- ↑ Meats E1, Heneghan C, Crilly M, Glasziou P (April 2009). "Evidence-based medicine teaching in UK medical schools". Med Teach. 31 (4): 332–7. doi:10.1080/01421590802572791.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ "UpToDate". สืบค้นเมื่อ August 21, 2014.
- ↑ "Clinical Evidence". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2008-08-20. สืบค้นเมื่อ August 21, 2014.
- ↑ Gray, J. A. Muir (2009). Evidence-based Health Care & Public Health. Churchill Livingstone. ISBN 9780443101236.
- ↑ Timmermans S, Mauck A (2005). "The promises and pitfalls of evidence-based medicine". Health Aff (Millwood). 24 (1): 18–28. doi:10.1377/hlthaff.24.1.18. PMID 15647212.
- ↑ Poisson, Dulong; Larrey, Double (2001) [1835]. "Statistical research on conditions caused by calculi by Doctor Civiale". Int J Epidemiol. 30 (6): 1246–9. doi:10.1093/ije/30.6.1246. PMID 11821317. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2005-04-29. สืบค้นเมื่อ 2015-02-20.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Upshur RE, VanDenKerkhof EG, Goel V (May 2001). "Meaning and measurement: an inclusive model of evidence in health care". J Eval Clin Pract. 7 (2): 91–6. doi:10.1046/j.1365-2753.2001.00279.x. ISSN 1356-1294. PMID 11489034.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Yitschaky O, Yitschaky M, Zadik Y (May 2011). "Case report on trial: Do you, Doctor, swear to tell the truth, the whole truth and nothing but the truth?" (PDF). J Med Case Reports. 5 (1): 179. doi:10.1186/1752-1947-5-179. PMC 3113995. PMID 21569508.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ "Knowledge Transfer in the ED: How to Get Evidence Used". Best Evidence Healthcare Blog. 2013-09-30. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2013-10-08. สืบค้นเมื่อ 2013-10-08.
- ↑ Rogers WA (April 2004). "Evidence based medicine and justice: a framework for looking at the impact of EBM upon vulnerable or disadvantaged groups". J Med Ethics. 30 (2): 141–5. doi:10.1136/jme.2003.007062. PMC 1733835. PMID 15082806.
- ↑ "Patient Compliance with statins" Bandolier Review เก็บถาวร 2015-11-04 ที่ เวย์แบ็กแมชชีน 2004
- ↑ Friedman LS, Richter ED (January 2004). "Relationship Between Conflicts of Interest and Research Results". J Gen Intern Med. 19 (1): 51–6. doi:10.1111/j.1525-1497.2004.30617.x. PMC 1494677. PMID 14748860.
- ↑ Tonelli MR (November 1999). "In defense of expert opinion". Acad Med. 74 (11): 1187–92. doi:10.1097/00001888-199911000-00010. PMID 10587679.
- ↑ PMID 20561370 (PMID 20561370)
Citation will be completed automatically in a few minutes. Jump the queue or expand by hand - ↑ Fritsche L, Greenhalgh T, Falck-Ytter Y, Neumayer HH, Kunz R (2002). "Do short courses in evidence based medicine improve knowledge and skills? Validation of Berlin questionnaire and before and after study of courses in evidence based medicine". BMJ (Clinical research ed.). 325 (7376): 1338–41. doi:10.1136/bmj.325.7376.1338. PMC 137813. PMID 12468485.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Ramos KD, Schafer S, Tracz SM (2003). "Validation of the Fresno test of competence in evidence based medicine". BMJ. 326 (7384): 319–21. doi:10.1136/bmj.326.7384.319. PMC 143529. PMID 12574047.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์)
Fresno test - ↑ Shaneyfelt T, Baum KD, Bell D, Feldstein D, Houston TK, Kaatz S; และคณะ (2006). "Instruments for evaluating education in evidence-based practice: a systematic review". JAMA. 296 (9): 1116–27. doi:10.1001/jama.296.9.1116. PMID 16954491.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Straus SE, Green ML, Bell DS, Badgett R, Davis D, Gerrity M; และคณะ (2004). "Evaluating the teaching of evidence based medicine: conceptual framework". BMJ. 329 (7473): 1029–32. doi:10.1136/bmj.329.7473.1029. PMC 524561. PMID 15514352.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Kunz R, Wegscheider K, Fritsche L, Schünemann HJ, Moyer V, Miller D; และคณะ (2010). "Determinants of knowledge gain in evidence-based medicine short courses: an international assessment". Open Med. 4 (1): e3–e10. PMC 3116678. PMID 21686291.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ West CP, Jaeger TM, McDonald FS (2011). "Extended evaluation of a longitudinal medical school evidence-based medicine curriculum". J Gen Intern Med. 26 (6): 611–5. doi:10.1007/s11606-011-1642-8. PMC 3101983. PMID 21286836.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์)
บรรณานุกรม[แก้]
- Doi, S.A.R. (2012). Understanding evidence in health care: Using clinical epidemiology. South Yarra, VIC, Australia: Palgrave Macmillan. ISBN 978-1-4202-5669-7.
- Grobbee, D.E.; Hoes, Arno W. (2009). Clinical Epidemiology: Principles, Methods, and Applications for Clinical Research. Jones & Bartlett Learning. ISBN 978-0-7637-5315-3.
- Howick, Jeremy H. (2011). The Philosophy of Evidence-based Medicine. Wiley. ISBN 978-1-4051-9667-3.
- Katz, David L. (2001). Clinical Epidemiology & Evidence-Based Medicine: Fundamental Principles of Clinical Reasoning & Research. Sage. ISBN 978-0-7619-1939-1.
- Stegenga, Jacob (2018). Care and Cure: An Introduction To Philosophy of Medicine. University of Chicago Press. ISBN 978-0-226-59517-7.