การถ่ายภาพจอประสาทตา
| การถ่ายภาพจอประสาทตา (Fundus photography) | |
|---|---|
| การแทรกแซง | |
| ICD-9-CM | 95.11 |
การถ่ายภาพจอประสาทตา หรือ การถ่ายภาพจอตา[1][2][3][4] (อังกฤษ: Fundus photography) เป็นการถ่ายรูปด้านหลังตา คือก้นตา (fundus) หรือจอประสาทตา กล้องที่ทำโดยเฉพาะจะมีกล้องจุลทรรศน์ที่ซับซ้อนติดกับแฟลชเพื่อให้สามารถใช้ถ่ายจอตาได้ โครงสร้างในตาที่สามารถเห็นได้ในภาพรวมทั้งจอตาทั้งส่วนตรงกลางและรอบ ๆ, จานประสาทตา (optic disc) และจุดภาพชัด (macula) อาจถ่ายใช้ฟิลเตอร์สี หรือใช้สีฉีดรวมทั้งฟลูออเรสซีน (fluorescein) และ indocyanine green เพื่อให้เห็นความผิดปกติต่าง ๆ[5] เครื่องและเทคโนโลยีที่ใช้ถ่ายภาพจอตาได้พัฒนาขึ้นอย่างรวดเร็วภายในศตวรรษที่ผ่านมา[6] เนื่องจากเป็นเครื่องมือที่ซับซ้อนและผลิตให้ได้มาตรฐานได้ยาก จึงมีวางขายในตลาดเพียงไม่กี่ยี่ห้อ ตัวอย่างของบริษัทผู้ผลิตรวมทั้ง Welch Allyn, Digisight, Volk, Topcon, Zeiss, แคนนอน, Nidek, Kowa, CSO, CenterVue และ Ezer[7]
ประวัติ[แก้]
แนวคิดเรื่องการถ่ายรูปก้นตาเริ่มต้นตั้งแต่กลางคริสต์ศตวรรษที่ 19 หลังจากการถ่ายรูปเริ่มขึ้นในปี ค.ศ. 1839 ซึ่งก็ได้กลายเป็นเรื่องที่เป็นไปได้ขึ้นเรื่อย ๆ ในปี ค.ศ. 1851 จักษุแพทย์ชาวเยอรมันแฮร์มัน ฟ็อน เฮ็ล์มฮ็อลทซ์ ได้ประดิษฐ์กล่องส่องตรวจในตา (ophthalmoscope) และนักฟิสิกส์ชาวอังกฤษเจมส์ เคลิร์ก แมกซ์เวลล์ ได้เสนอวิธีการถ่ายรูปสีในปี ค.ศ. 1861[8]
ต่อมาต้นคริสต์ทศวรรษ 1860 ชาวอเมริกัน Henry Noyes และชาวแคนาดา Abner Mulholland Rosebrugh ทั้งสองได้ประกอบกล้องถ่ายจอตาแล้วทดลองกับสัตว์ แม้วิธีที่ทำดูจะมีอนาคต แต่การให้ได้ภาพจอตาของมนุษย์ซึ่งดีพอก็ยังเป็นเรื่องอีกยาวไกล เพราะการถ่ายภาพในยุคต้น ๆ ได้แสงไม่พอ ต้องเปิดรับแสงนาน มีการเคลื่อนตา และมีรีเฟล็กซ์กระจกตา (corneal reflex) ที่ทำให้ภาพไม่ชัดเจน ต้องใช้เวลาอีกหลายทศวรรษกว่าจะแก้ปัญหาเหล่านี้ได้[8]
เป็นเรื่องยังไม่ยุติว่า การถ่ายภาพจอตามนุษย์สำเร็จเป็นครั้งแรกเมื่อไร แต่โดยมากให้เครดิตกับ William Thomas Jackman และ J.D. Webster เพราะได้เผยแพร่เทคนิคการถ่ายรูปพร้อมกับรูปจอตารูปหนึ่งในวารสารสองฉบับในปี ค.ศ. 1886[9]
มีบุคคลอื่น ๆ ที่มีบทบาทเด่นในยุคต้น ๆ ตามนักประวัติศาสตร์บางท่าน แพทย์ชาวอเมริกัน Lucien Howe และผู้ช่วย Elmer Starr อาจเป็นบุคคลแรกสุดที่ถ่ายภาพจอตามนุษย์ หมอเป็นจักษุแพทย์ที่โด่งดังและได้ร่วมมือกับผู้ช่วยทำโปรเจ็กต์ถ่ายภาพจอตาระหว่างปี ค.ศ. 1886–88 หมอเรียกผลงานของพวกเขาว่าเป็นภาพถ่ายจอตาแรกที่ระบุว่าเป็นภาพจอตาได้ ซึ่งเป็นการยอมรับ Jackman และ Webster ว่าเป็นบุคคลแรกที่ตีพิมพ์ภาพจอตา ตามหลักฐานทางวรรณกรรม รูปของหมอกับผู้ช่วยระบุได้ชัดเจนกว่าว่าเป็นจอตา[10]
ความพยายามถ่ายภาพจอตาให้ชัดได้ดำเนินต่อไปอีก 75 ปีต่อมา มีผู้ชำนาญการเป็นร้อย ๆ ที่พยายามแก้ปัญหา ซึ่งชาวออสเตรีย Friedrich Dimmer ทำสำเร็จเมื่อต้นคริสต์ศตวรรษที่ 20 ผู้เผยแพร่ภาพของตนในปี ค.ศ. 1921 แต่กล้องที่พัฒนาขึ้นในปี ค.ศ. 1904 เป็นอุปกรณ์ที่ซับซ้อนและใช้ในงานวิจัยเท่านั้น ต้องรอจนถึงปี ค.ศ. 1926 ที่ชาวสต็อกโฮล์ม Johan Nordenson และบริษัท Zeiss Camera Company ได้วางตลาดกล้องที่แพทย์สามารถใช้ จึงเป็นกล้องถ่ายภาพจอตาแบบปัจจุบันรุ่นแรก[11]
ตั้งแต่นั้นมา คุณสมบัติของกล้องภาพจอตาก็ดีขึ้นอย่างมาก รวมทั้งการถ่ายภาพที่ไม่ต้องขยายรูม่านตา (non-mydriatic imaging) การควบคุมแสงด้วยอิเล็กทรอนิกส์ การวางแนวกล้องให้ตรงกับตาอัตโนมัติ และการถ่ายเก็บภาพดิจิทัลมีรายละเอียดสูง ซึ่งล้วนทำให้การถ่ายภาพจอตากลายเป็นวิธีการมาตรฐานทางจักษุวิทยาเพื่อบันทึกอาการโรคจอตา[12]
หลังจากการประดิษฐ์กล้องถ่ายภาพจอตา David Alvis และ Harold Novotny ได้ถ่ายรูปจอตาร่วมกับการฉีดสี (fluorescein angiography, FFA) เป็นครั้งแรกในปี ค.ศ. 1959 โดยใช้กล้องภ่ายภาพจอตาของบริษัท Zeiss และแฟลชอิเล็กทรอนิกส์ ซึ่งเป็นความสำเร็จอันยิ่งใหญ่ในสาขาจักษุวิทยา[13]
มีหลายประเทศที่เริ่มโปรแกรมตรวจตาระยะไกล (teleophthalmology) คือแพทย์ไม่ต้องอยู่ใกล้ ๆ กับคนไข้ อาศัยกล้องถ่ายภาพจอตาเริ่มตั้งแต่ราว ๆ ปี ค.ศ. 2008
กล้องภาพจอตา[แก้]

หลักการทางแสง[แก้]
หลักการทำงานทางแสงของกล้องถ่ายรูปจอตาเหมือนกับกล้องส่องตรวจในตา (monocular indirect ophthalmoscopy)[14][15] กล้องจะให้ภาพจอตาในแนวตั้งและขยาย ปกติจะเป็นจอตาในขนาด 30-50 องศา ขยาย 2.5 เท่า โดยสามารถเปลี่ยนขนาดเหล่านี้ได้โดยใช้เลนส์เสริม เช่นที่ให้ภาพขนาด 15 องศาและขยาย 5 เท่า จนถึงภาพ 140 องศา (เป็นเลนส์มุมกว้าง) ซึ่งลดขนาดรูปเป็นครึ่ง[15]
ระบบทางทัศนศาสตร์ของกล้องถ่ายภาพจอตาคล้ายกับกล้องส่องตรวจในตา (ophthalmoscope) แบบ indirect ตรงที่ว่าแสงที่ฉายส่องเข้าในตา และแสงที่เข้ามาในเลนส์ส่องดู จะมีวิถีดำเนินที่ต่างกัน แสงที่ใช้ส่องดูจะต้องโฟกัสผ่านเลนส์จำนวนหนึ่งตามลำดับ ผ่านรูรับแสงรูปโดนัท ผ่านรูรับแสงตรงกลาง (central aperture) รวมเป็นแผ่นวงแหวน (annulus) ก่อนผ่านเลนส์ใกล้วัตถุ (objective lens) แล้วจึงผ่านกระจกตาไปฉายที่จอตา[16] แสงที่สะท้อนจากจอตาจะผ่านรูที่ไม่ได้ส่องแสงของโครงสร้างรูปโดนัทของระบบส่องแสง เพราะทางเดินของแสงของสองระบบแยกจากกัน จึงมีแสงกวนจากแหล่งกำเนิดน้อยมากในรูปตาที่เห็น แสงที่มีภาพตาจะวิ่งผ่านเลนส์ใกล้ตาซึ่งขยายภาพในระดับต่ำ เมื่อกดปุ่มบันทึกภาพ จะมีกระจกตัดขวางทางเดินของระบบให้แสง (illumination) เพื่อให้แสงจากแฟลชผ่านเข้าไปในตาได้ ในขณะเดียวกัน ก็จะมีกระจกตัดแสงเลนส์ดูของกล้องเพื่อเปลี่ยนทิศแสงที่มีภาพตาไปยังสื่อบันทึก ไม่ว่าจะเป็นฟิลม์หรืออุปกรณ์ถ่ายเทประจุ (CCD) เพราะตามักจะปรับดูใกล้ไกลเมื่อมองดูผ่านกล้อง จึงจำเป็นต้องให้ตาเบนมองอย่างขนานกัน (parallel exiting vergence) เพื่อให้ภาพที่ได้โฟกัสตกที่สื่อบันทึกภาพ
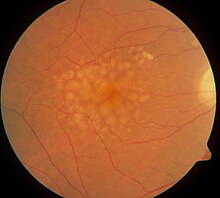
แบบ (Modes)[แก้]
กล้องถ่ายรูปจอตาทั่วไปจะสามารถทำงานตามแบบ (modes) ต่อไปนี้
- Colour (สี) จอตาจะส่องด้วยแสงสีขาวและถ่ายภาพเต็มสี
- Red free fundus photography (การถ่ายภาพจอตาไร้สีแดง) ใช้ฟิลเตอร์เพื่อให้สามารถดูรอยโรคตามผิว และความผิดปกติของเส้นเลือดที่จอตาหรือที่เนื้อเยื่อรอบ ๆ ฟิลเตอร์เขียว ~540-570 นาโนเมตร (nm) จะใช้ปิดแสงความยาวคลื่นสีแดง ซึ่งทำให้ได้ความเปรียบต่างที่ดีกว่าเพื่อดูเส้นเลือดและการตกเลือดที่จอตา, ดูรอยโรคที่ซีดเช่น drusen และน้ำที่ซึมออก, ดูลักษณะที่ละเอียด เช่น ความผิดปกติในชั้นใยประสาท (fibre layer defect) และ epiretinal membrane (ความผิดปกติที่จอตาเนื่องจากความเปลี่ยนแปลงของวุ้นตาและจากโรคเบาหวาน)[17] นี่จัดเป็นวิธีตรวจ intraretinal microvascular abnormalities (IRMA) หรือการงอกเส้นเลือดใหม่ (neovascularization) ไม่ว่าจะที่จานประสาทตา (NVD) หรือที่อื่น ๆ (NVE) ที่ดีกว่าการถ่ายภาพสีเพื่อประเมินความคืบหน้าของโรคจอตาเหตุเบาหวาน การถ่ายภาพไร้สีแดงอย่างนี้ยังใช้เป็นภาพบรรทัดฐาน (base line) ก่อนบันทึกภาพจอตาร่วมกับการฉีดสี[18]
- การถ่ายภาพจอตาร่วมกับการฉีดสี (angiography) เป็นกระบวนการถ่ายภาพ/บันทึกการไหลของเลือดภายในจอตาและเนื้อเยื่อรอบ ๆ โดยฉีดสีเรืองแสง (fluorescent dye) เข้าไปในเลือด สีจะเรืองแสงเป็นสีอีกอย่างหนึ่งเมื่อมีแสงที่มีความยาวคลื่นโดยเฉพาะ (excitation colour) มากระทบ ฟิลเตอร์แบบ Barrier ก็จะทำให้ถ่ายได้ภาพสีที่เรืองแสงเท่านั้น วิธีนี้ทำให้สามารถถ่ายรูปเป็นลำดับซึ่งแสดงการเคลื่อนไหวและการรวมตัวของเลือดในชั่วระยะหนึ่ง (“Phases”) เมื่อสีดำเนินผ่านจอตาและคอรอยด์ (choroid)[19]
- Sodium Fluorescein Angiography (ตัวย่อ FFA, FA หรือ FAG) ใช้ถ่ายภาพโรคเส้นเลือดในจอตาและใช้แสงกระตุ้น (excitation light) ที่ความยาวคลื่น ~490 นาโนเมตร (nm) โดยจะทำให้เรืองแสงเป็นสีเหลืองที่ความยาวคลื่น ~530 nm เป็นวิธีที่ปกติใช้ถ่ายภาพโรคจุดภาพชัดบวมเหตุซิส (Cystoid Macular Oedema) และโรคจอตาเหตุเบาหวานในบรรดาโรคต่าง ๆ[19]
- Indocyanine Green Angiography (ตัวย่อ ICG) ใช้สำหรับถ่ายภาพโรคคอรอยด์ที่อยู่ลึกกว่า และใช้เลเซอร์ใกล้ความยาวคลื่นรังสีอินฟราเรดที่ 805 nm และฟิลเตอร์ barrier ที่ให้แสงความยาวคลื่น 500 และ 810 nm ผ่านเพื่อถ่ายรูป ICG ช่วยให้เห็นเส้นเลือดคอรอยด์ที่ป่องออกในกรณี idiopathic polypoidal choroidal vasculopathy, เส้นเลือดผิดปกติที่ส่งเลือดไปยังเนื้องอกตา, เส้นเลือดที่ไหลซึมออกได้เกิน ซึ่งทำให้ก่อโรค central serous chorioretinopathy (CSC หรือ CSCR) ในบรรดาโรคต่าง ๆ[20]
- Simultaneous stereo fundus photos (ภาพจอตาที่ถ่ายพร้อมกันให้เห็นเป็น 3 มิติ) เทคนิกนี้ได้เผยแพร่ตั้งแต่ก่อนปี 1909 แต่การใช้เพื่อวินิจฉัยโรคก็ไม่แพร่หลาย[21] แต่ความก้าวหน้าทางการถ่ายภาพดิจิตัลและจอภาพ 3 มิติทำให้บริษัทผู้ผลิตบางแห่งเริ่มใช้เทคนิกนี้ในเครื่องมือของตนอีก[22][23] วิธีการปัจจุบันคือการถ่ายภาพจอตาจากมุมที่ต่างกันเล็กน้อยพร้อม ๆ กัน ซึ่งภายหลังใช้สร้างภาพสามมิติ ซึ่งทำให้สามารถวิเคราะห์ได้ข้อมูลที่ดีกว่าเกี่ยวกับลักษณะพื้นผิวของจอตา[24]
- การถ่ายภาพจอตาในสัตว์ (Fundus photography in animals) ใช้ในงานวิจัยสัตวแพทยศาสตร์ สัตวจักษุวิทยา และการศึกษา[25] งานศึกษามากมายได้ใช้มันเป็นวิธีการศึกษาเรื่องตาและเรื่องโรคที่เป็นทั้งระบบในสัตว์[26]
ภาพไม่เป็นจริง (artifact)[แก้]
ภาพไม่เป็นจริง (artifact) ในรูปถ่ายเกิดจากปัญหาการวางตำแหน่งคนไข้ ปัญหาผู้ถ่าย และปัญหากล้อง การร่วมมือและความเข้าใจของคนไข้สำคัญเพื่อลดปัญหาเช่นนี้ ดังนั้น เจ้าหน้าที่จึงต้องอธิบายให้คนไข้เข้าใจ เจ้าหน้าที่ยังต้องตั้งแนวกล้อง ตั้งระบบกล้อง และใช้ฟิลม์อย่างถูกต้อง อนึ่ง เมื่อดูภาพจอตาก็ต้องเข้าใจถึงปัจจัยเหล่านี้[27]
อย่างไรก็ดี ภาพไม่เป็นจริงอาจจะไม่ปรากฏจนกระทั่งถ่ายด้วยฟิลม์ ปกตินี่อาจมีเหตุจากปัญหาทางกลไกของกล้อง ขนาดรูม่านตาของคนไข้ หรือการกะพริบตา[28] การกะพริบตาจะทำให้ได้ภาพจอตาที่ไม่ชัดและไม่สมบูรณ์ การบอกคนไข้ให้ไม่กะพริบตาเมื่อกำลังถ่ายภาพจึงจำเป็นมาก แต่คนไข้อาจกะพริบตาในช่วงอื่นเพื่อไม่ให้ตาแห้ง เพราะก็จะทำให้ภาพจอตาไม่ชัดเหมือนกัน ถ้าสงสัยว่าตาแห้ง ควรบอกคนไข้ให้กะพริบตาหลายครั้งก่อนที่จะดำเนินการต่อ
ภาพที่ถ่ายไม่ถูกวิธีก็อาจไม่ชัดเช่นกัน เจ้าหน้าที่จึงต้องระมัดระวังมากเพื่อตั้งแนวกล้องให้ถูกต้อง เพื่อให้ได้ภาพจอตาที่ชัดก่อนที่จะบันทึกภาพ จุดขาว 3 จุดควรจะชัดและตรงแนวกับรูปม่านตาก่อนที่กดปุ่มตั้งแนว (alignment button) ถ้าจอตาไม่ชัด ให้ขยับก้านควบคุมไปทางหน้าหลังเพื่อให้ได้ภาพที่ชัด เมื่อภาพชัดแล้ว ก็สามารถดำเนินการตั้งแนวต่อไปก่อนที่จะถ่ายภาพ
ตัวบ่งชี้[แก้]
แพทย์วัดสายตา จักษุแพทย์ และเจ้าหน้าที่รักษาตาเหล่ (orthoptics) เป็นมืออาชีพที่อาจใช้ภาพจอตาเพื่อบันทึกความผิดปกติของตาเนื่องจากโรค และเพื่อติดตามความเคลื่อนไหว/การดำเนินของโรคเช่น โรคเบาหวาน, โรคจุดภาพชัดของจอตาเสื่อม (AMD), ต้อหิน, เนื้องอกที่คอรอยด์, โรคที่เส้นประสาทสมอง, โรคจอตา และโรคลูกตา เป็นต้น
ในคนไข้โรคเบาหวาน การตรวจจอตาเป็นประจำ (ทุก 6 เดือนจนถึงทุกปี) เป็นเรื่องสำคัญเพื่อตรวจคัดโรคจอตาเหตุเบาหวาน เพราะการเสียการเห็นเนื่องกับเบาหวานสามารถป้องกันได้ด้วยการยิงเลเซอร์ที่จอตาถ้าพบตั้งแต่ต้น
นอกเหนือจากโรคตาที่สามัญเหล่านี้ ภาพจอตายังสามารถใช้ติดตามการรักษามาลาเรีย เพราะโรคที่คุมไม่ได้จะทำให้จอตาเสียหาย ภาพจอตายังใช้กับคนไข้ฉุกเฉินเช่นที่ปวดหัวตลอดเวลา มีความดันระยะหัวใจคลายตัว (diastolic) เกินหรือเท่ากับ 120 มิลลิเมตรปรอท และคนไข้ที่เสียการเห็นอย่างฉับพลัน ในคนไข้ที่ปวดหัว การพบจานประสาทตาบวม หรือ papilloedema ในภาพถ่ายเป็นอาการหลักที่บ่งความดันในกะโหลกศีรษะ (ICP) เนื่องจากภาวะโพรงสมองคั่งน้ำ (hydrocephalus), ความดันในกะโหลกศีรษะที่ไม่อันตราย (benign intracranial hypertension, pseudotumour cerebri) หรือเนื้องอกในสมอง ในบรรดาอาการต่าง ๆ
ในโรคต้อหิน จานประสาทตาอาจกลายเป็นรูปถ้วย สำหรับความดันโลหิต การเปลี่ยนแปลงที่จอตาจะคล้ายกับที่พบในสมอง และดังนั้น อาจใช้พยากรณ์ปัญหาโรคลมในสมอง (cerebrovascular accidents) ได้ ในบางกรณี ภาพจอตาอาจใช้ในงานวิจัย[29]
การบันทึกและการแปลผล[แก้]

ภาพจอตาช่วยบันทึกลักษณะต่าง ๆ ของจอตาคนไข้ ทำให้แพทย์สามารถตรวจดูจอตา เปรียบเทียบดูความเปลี่ยนแปลง และปรึกษาแพทย์อื่น ๆ ได้ ดังนั้น จึงอาจใช้เป็นปกติสำหรับอาการทางตาต่าง ๆ[5]
ภาพจอตาใช้ตรวจความผิดปกติเกี่ยวกับโรคที่มีผลต่อตาและเพื่อติดตามการดำเนินของโรค เป็นเครื่องมือสำคัญสำหรับโรค เช่น จุดภาพชัดของจอตาเสื่อม, เนื้องอกที่จอตา, ปัญหาเกี่ยวกับคอรอยด์ และโรคจอตาเหตุเบาหวาน อนึ่ง มันช่วยระบุโรคต้อหิน, โรคปลอกประสาทเสื่อมแข็ง (MS) และความผิดปกติของระบบประสาทกลางอื่น ๆ มันช่วยประเมินความผิดปกติของจอตา ติดตามการดำเนินของโรค และตรวจดูผลการรักษา สามารถใช้เป็นจุดเริ่มต้นเพื่อให้เข้าใจวิถีการดำเนินของโรคได้ดีขึ้น
ภาพจอตาอาจมีประโยชน์สำหรับโรคใหม่ ๆ ที่มีผลต่อจอตา และเพื่อวางแผนการรักษาต่าง ๆ แต่การบันทึกข้อมูลคนไข้ไม่ว่าจะเป็นภาพจอตาหรือการสร้างภาพอื่น ๆ ก็จำเป็นต้องมีระเบียบที่ดีเพื่อให้สามารถเปรียบเทียบวัดกับเวลาได้
บันทึกคนไข้ควรจะมีประวัติที่เกี่ยวข้องเร็ว ๆ นี้ มีการดำเนินของโรคและการรักษา และมีภาพจอตาเพื่อเป็นหลักฐานการวินิจฉัยที่เกี่ยวข้องกัน ภาพควรจะมีฉลากที่ถูกต้องว่าเป็นตาข้างไหน ถ่ายรูปเมื่อไร และข้อมูลเกี่ยวกับคนไข้ บันทึกคนไข้ควรจะมีผลที่ได้เนื่องกับภาพจอตา และแสดงความแตกต่างกับภาพที่เคยได้มาก่อน ควรจะมีการวินิจฉัยผลที่ได้ การเปลี่ยนแปลงที่มันอาจมีต่อการรักษา ภาพจอตาที่ไม่ได้ตีความ/วินิจฉัยจัดว่าล้าสมัย (obsolete) บันทึกควรจะเป็นลายมือที่อ่านได้ มีข้อมูลคนไข้ที่เหมาะสม และมีรายละเอียดเกี่ยวกับการวินิจฉัยและรักษา
การแปลผลภาพจอตาเกี่ยวกับต้อหินควรจะมีบันทึกในเรื่อง vertical and horizontal cup to disc ratio, รูปแบบเส้นเลือด (vessel pattern), ความซีดจอตาที่กระจายหรือเป็นจุด (diffuse or focal) ความอสมมาตรและวิถีดำเนินของปัจจัยที่ว่าทั้งหมด ชั้นใยประสาทของจอตา (retinal nerve fibre layer) ก็ควรตรวจดูและบันทึกรายละเอียดไว้ด้วย[30]
อย่างไรก็ดี การวัด torsion (การหมุน) อย่างวัตถุวิสัย/โดยใช้เครื่องวัดอาจมีประโยชน์ และภาพจอตาก็ไม่สามารถทดแทนการส่องตรวจในตา (binocular indirect ophthalmoscopy) ได้ เป็นเพียงอุปกรณ์เสริมข้อมูลที่มีอยู่และช่วยในการบันทึกวิถีการดำเนินของโรค โดยหลักใช้ในการบันทึกวิถีการดำเนินของโรคจอตาหรือโรคประสาทตา และยังมีประโยชน์เพื่อบันทึกผลการรักษาและติดตามสภาวะทางตาของคนไข้
ข้อดีและข้อเสีย[แก้]
จอตาประกอบด้วยชั้นกึ่งโปร่งใส 10 ชั้นซึ่งมีหน้าที่โดยเฉพาะ ๆ ในการเห็น ภาพจอตาแสดงรูปคร่าว ๆ ของชั้นบนสุด คือ inner limiting membrane และชั้นข้างใต้อื่น ๆ เพราะความผิดปกติของจอตามักเริ่มที่ชั้นใดชั้นหนึ่งก่อนจะกระจายไปยังชั้นอื่น ๆ (เช่น การเกิด cotton wool spots ในชั้นใยประสาทตา) จึงจำเป็นต้องรู้ความตื้นลึกเมื่อตรวจเพื่อให้วินิจฉัยสภาพจอตาได้ถูกต้อง แต่แม้จะมีพัฒนาการทางเทคโนโลยีมีกล้องถ่ายภาพจอตาแสดงภาพ 3 มิติ โดยฉายภาพ 2 ภาพซ้อนทับกัน[31] กล้องที่ยังมักใช้กันอยู่ก็แสดงภาพจอตาเป็น 2 มิติเท่านั้น ข้อจำกัดเช่นนี้จึงทำให้มันไม่เป็นการตรวจมาตรฐานสูงสุด (gold standard) ซึ่งปัจจุบันก็ยังคงเป็นการส่องตรวจในตา (indirect binocular ophthalmoscopy)
ต่อไปนี้เป็นข้อดีและข้อเสียของภาพถ่ายจอตา[6][32]
ข้อดี[แก้] |
ข้อเสีย[แก้] |
|
|
ในอนาคต[แก้]
การถ่ายภาพจอตาเป็นวิธีการวินิจฉัยและรักษาคนไข้ที่สำคัญทางจักษุวิทยา (โดยเฉพาะปัญหาเกี่ยวกับจอตาเช่น โรคจุดภาพชัดของจอตาเสื่อมและโรคจอตาเหตุเบาหวาน) ตั้งแต่คริสต์ทศวรรษ 1920 และการฉีดสีถ่ายภาพจอตา (fluorescein angiography) ก็กลายเป็นวิธีการสำคัญตั้งแต่ปลายคริสต์ทศวรรษ 1950 แม้ optical coherence tomography (OCT) จะลดความจำเป็นของการถ่ายภาพจอตาทั้งสองแบบ แต่ก็ยังไม่มีเทคนิกอะไรใหม่ ๆ ที่มาทดแทนวิธีเหล่านี้ได้
การทำภาพเคลื่อนไหวโดยใช้คอมพิวเตอร์ช่วยและการวิเคราะห์ภาพจอตาเป็นอนุกรม (ซีรีส์) เสนอว่า สามารถใช้ตรวจภาวะของจอตาได้ อุปกรณ์ยี่ห้อ MatchedFlicker[33] ซึ่งสามารถจัดแนวและบันทึกภาพจอตาเดียวกันที่ถ่ายในช่วงสองเวลา แล้วแสดงภาพซ้อนทำให้สามารถระบุความเปลี่ยนแปลงระหว่างภาพทั้งสอง ซึ่งทำให้ประเมินวินิจฉัยภาจอตาได้เร็วและแม่นยำยิ่งขึ้น ช่วยเพิ่มประสิทธิภาพกระบวนการทำงาน และทำให้บันทึกข้อมูลได้ง่ายขึ้น มีงานศึกษาที่เปรียบเทียบการทำภาพเคลื่อนไหวโดยใช้คอมพิวเตอร์ช่วยกับการวิเคราะห์ภาพจอตาเป็นอนุกรมสำหรับโรคจอตาต่าง ๆ เช่น ต้อหิน โรคจอตาเหตุเบาหวาน โรคจุดภาพชัดของจอตาเสื่อม และการตรวจคัดโรคจอตาเบื้องต้นสำหรับทารกที่เกิดก่อนกำหนด ผลสรุปได้ว่า การทำภาพเคลื่อนไหวใช้คอมพิวเตอร์ช่วยให้วินิจฉัยโรคได้แม่นยำและตรวจพบโรคได้ก่อนกว่า ทั้งในโรคต้อหินและโรคจอตาสำหรับทารกเกิดก่อนกำหนด[30]
แอปสำหรับไอโฟนรุ่น 2017 คือ Ullman Indirect ทำให้ผู้ใช้สามารถควบคุมโฟกัส การเปิดรับแสง และไฟส่องเองได้เพื่อให้ถ่ายรูปจอตาได้ดีขึ้น แอปสามารถดาวน์โหลดได้ฟรี และได้ออกแบบเพื่อเพิ่มคุณภาพและความสะดวกในการถ่ายรูปจอตาด้วยสมาร์ตโฟน เว็บไซต์ทางการอยู่ที่ UllmanIndirect.com (http://www.UllmanIndirect.com เก็บถาวร 2019-09-16 ที่ เวย์แบ็กแมชชีน)
คลังภาพ[แก้]
-
ภาพที่ถ่ายใกล้ ๆ ของแผงบังคับกล้องถ่ายจอตา Topcon
เชิงอรรถและอ้างอิง[แก้]
- ↑
"ทำไมต้องตรวจจอประสาทตา: พร้อมด้วยเทคโนโลยีที่ทันสมัย". โรงพยาบาลรามคำแหง. 12 ตุลาคม 2015. เก็บจากแหล่งเดิมเมื่อ 9 มีนาคม 2019. สืบค้นเมื่อ 9 มีนาคม 2019.
Fundus Photography เพื่อตรวจและถ่ายรูปจอประสาทตา
- ↑
กิตติชัย อัครพิพัฒน์กุล (2014). "การเปรียบเทียบประสิทธิภาพของการตรวจคัดกรองภาวะเบาหวานขึ้นจอตาจากการถ่ายภาพจอตาดิจิทัลโดยแพทย์ทั่วไป และการใช้กล้องจักษุจุลทรรศน์โดยจักษุแพทย์". EyeSEA. 9 (2). เก็บจากแหล่งเดิมเมื่อ 9 มีนาคม 2019. สืบค้นเมื่อ 9 มีนาคม 2019.
Digital fundus photography การถ่ายภาพจอตาดิจิตัล
- ↑ "Fundus Camera กล้องถ่ายภาพจอประสาทตา". โรงพยาบาลสุขุมวิท. เก็บจากแหล่งเดิมเมื่อ 9 มีนาคม 2019. สืบค้นเมื่อ 9 มีนาคม 2019.
- ↑
"ศูนย์จักษุกรุงเทพ". โรงพยาบาลกรุงเทพ. เก็บจากแหล่งเดิมเมื่อ 9 มีนาคม 2019. สืบค้นเมื่อ 9 มีนาคม 2019.
เครื่องถ่ายภาพจอประสาทตาแบบไม่ต้องขยายม่านตา (Nonmydriatic fundus photography)
- ↑ 5.0 5.1 "Fundus Photography Overview - Ophthalmic Photographers' Society". www.opsweb.org. เก็บจากแหล่งเดิมเมื่อ 15 สิงหาคม 2018. สืบค้นเมื่อ 17 กันยายน 2015.
- ↑ 6.0 6.1 Abràmoff, Michael D.; Garvin, Mona K.; Sonka, Milan (1 มกราคม 2010). "Retinal Imaging and Image Analysis". IEEE Transactions on Medical Imaging. 3: 169–208. doi:10.1109/RBME.2010.2084567. ISSN 0278-0062. PMC 3131209. PMID 21743764.
- ↑ Panwar, Nishtha; Huang, Philemon; Lee, Jiaying; Keane, Pearse A.; Chuan, Tjin Swee; Richhariya, Ashutosh; Teoh, Stephen; Lim, Tock Han; Agrawal, Rupesh (26 สิงหาคม 2015). "Fundus Photography in the 21st Century-A Review of Recent Technological Advances and Their Implications for Worldwide Healthcare". Telemedicine Journal and E-Health. 22 (3): 198–208. doi:10.1089/tmj.2015.0068. ISSN 1556-3669. PMC 4790203. PMID 26308281.
- ↑ 8.0 8.1 Bennett, Timothy J (26 กันยายน 2013). "Milestones, Rivalries and Controversy, Part III". History of Ophthalmic Photography Blog. Milestone. เก็บจากแหล่งเดิมเมื่อ 4 มีนาคม 2016. สืบค้นเมื่อ 10 มีนาคม 2019.
- ↑ Bennett (2013), The First Human Fundus Photograph
- ↑ Bennett (2013), Howe, Starr, and "Barr”
- ↑ "Museum of Vision: Exhibitions". www.museumofvision.org. สืบค้นเมื่อ 18 กันยายน 2015.
- ↑ Tran, Kenneth; Mendel, Thomas A.; Holbrook, Kristina L.; Yates, Paul A. (1 พฤศจิกายน 2012). "Construction of an Inexpensive, Hand-Held Fundus Camera through Modification of a Consumer "Point-and-Shoot" Camera". Investigative Ophthalmology & Visual Science. 53 (12): 7600–7607. doi:10.1167/iovs.12-10449. ISSN 0146-0404. PMC 3495602. PMID 23049089.
- ↑ Marmor, Michael F. (1 กรกฎาคม 2011). "Fluorescein angiography: Insight and serendipity a half century ago". Archives of Ophthalmology. 129 (7): 943–948. doi:10.1001/archophthalmol.2011.160. ISSN 0003-9950. PMC 1983794. PMID 20791604.
- ↑ Cassin B, Solomon S (1990). Dictionary of Eye Terminology. Gainesville, Florida: Triad Publishing Company.
- ↑ 15.0 15.1 Saine, PJ. "Fundus Photography: What is a Fundus Camera?". Ophthalmic Photographers' Society. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 9 ธันวาคม 2006. สืบค้นเมื่อ 30 กันยายน 2006.
- ↑ Saine, PJ. "Fundus Photography: Fundus Camera Optics". Ophthalmic Photographers' Society. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 10 ธันวาคม 2006. สืบค้นเมื่อ 30 กันยายน 2006.
- ↑ Ng, E; และคณะ (2014). Ophthalmological Imaging and Applications. CRC Press. ISBN 978-1-4665-5915-8.
- ↑ Venkatesh, Pradeep; Sharma, Reetika; Vashist, Nagender; Vohra, Rajpal; Garg, Satpal (8 กันยายน 2012). "Detection of retinal lesions in diabetic retinopathy: comparative evaluation of 7-field digital color photography versus red-free photography". International Ophthalmology. 35 (5): 635–640. doi:10.1007/s10792-012-9620-7. ISSN 0165-5701. PMID 22961609.
- ↑ 19.0 19.1 Ng, E (2014). Ophthalmological Imaging and Applications. CRC Press. ISBN 978-1-4665-5915-8.
- ↑ "Indocyanine Green Angiography". www.aao.org. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 3 มิถุนายน 2016. สืบค้นเมื่อ 18 กันยายน 2015.
- ↑ "Historical Review of Stereoscopic Imaging". www.cybersight.org. 18 กันยายน 2015. เก็บจากแหล่งเดิมเมื่อ 1 กรกฎาคม 2016. สืบค้นเมื่อ 8 มีนาคม 2018.
- ↑ "nonmyd WX - Fundus Camera | KOWA Technology for Life Science". www.kowa.co.jp. เก็บจากแหล่งเดิมเมื่อ 9 มิถุนายน 2018. สืบค้นเมื่อ 18 กันยายน 2015.
- ↑ "Simultaneous stereo fundus camera Patent (Patent # 5,120,122 issued June 9, 1992) - Justia Patents Database". patents.justia.com. เก็บจากแหล่งเดิมเมื่อ 4 มีนาคม 2016. สืบค้นเมื่อ 18 กันยายน 2015.
- ↑ "Fundus Photography Overview - Ophthalmic Photographers' Society". www.opsweb.org. สืบค้นเมื่อ 18 กันยายน 2015.
- ↑ Barnett, K. C.; Keeler, C. R. (1 กุมภาพันธ์ 1968). "Retinal photography in animals". British Journal of Ophthalmology. 52 (2): 200–201. doi:10.1136/bjo.52.2.200. ISSN 1468-2079. PMC 506552. PMID 5642675.
- ↑ Rosolen, S. G.; และคณะ (2011). "Veterinary ophthalmology; new veterinary ophthalmology findings from S.G. rosolen and co-authors described". Veterinary Research Week. สืบค้นเมื่อ 16 สิงหาคม 2015.
- ↑ Yang-Williams, Kathy (สิงหาคม 2002). "Ophthalmic Photography: Retinal Photography, Angiography, an... : Optometry & Vision Science". Optometry and Vision Science. 79 (8): 478. สืบค้นเมื่อ 20 กันยายน 2015.
- ↑ Landon, S (1989). "Artifacts in fundus photographs". J Ophthalmic Nurs Technol. 8 (6): 229–35. PMID 2625702.
- ↑ De Boever, Patrick; Louwies, Tijs; Provost, Eline; Int Panis, Luc; Nawrot, Tim S. (1 มกราคม 2014). "Fundus photography as a convenient tool to study microvascular responses to cardiovascular disease risk factors in epidemiological studies". Journal of Visualized Experiments (92): e51904. doi:10.3791/51904. ISSN 1940-087X. PMC 4353376. PMID 25407823.
- ↑ 30.0 30.1 "Fundus Photography". www.aetna.com. เก็บจากแหล่งเดิมเมื่อ 10 สิงหาคม 2017. สืบค้นเมื่อ 17 กันยายน 2015.
- ↑ Tyler, Marshall E. (1996). "Stereo Fundus Photography" (PDF). Journal of Ophthalmic Photography. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 6 กันยายน 2015. สืบค้นเมื่อ 18 สิงหาคม 2015.
- ↑ "Why non-mydriatic cameras will not replace dilated fundus exams". OptometryTimes. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 31 ธันวาคม 2014. สืบค้นเมื่อ 20 กันยายน 2015.
- ↑ "Accurate Eye Image Analysis with MatchedFlicker". www.eyeic.com. สืบค้นเมื่อ 17 กันยายน 2015.



