การผ่าตัดเชื่อมข้อกระดูกสันหลัง
| การผ่าตัดเชื่อมข้อกระดูกสันหลัง (Spinal fusion) | |
|---|---|
| การแทรกแซง | |
 การเชื่อมกระดูกสันหลัง L5 และ S1 | |
| ICD-9-CM | 81.0 |
| MeSH | D013123 |
| MedlinePlus | 002968 |
การผ่าตัดเชื่อมข้อกระดูกสันหลัง (อังกฤษ: Spinal fusion, spondylodesis, spondylosyndesis)[1][2] เป็นเทคนิคทางศัลยศาสตร์ออร์โทพีดิกส์เพื่อเชื่อมข้อกระดูกสันหลังสองข้อหรือมากกว่านั้น ซึ่งสามารถทำได้ที่กระดูกสันหลังส่วนคอ ส่วนอก และส่วนเอว เพื่อกันข้อกระดูกที่เชื่อมกันไม่ให้เคลื่อนไหว มีวิธีการเชื่อมกระดูกหลายอย่าง แต่ละอย่างจะมีการปลูกถ่ายกระดูก (bone grafting) ไม่ว่าจะมาจากคนไข้เอง (autograft) ได้จากผู้บริจาค (allograft) หรือจากกระดูกเทียม เพื่อช่วยเชื่อมกระดูกที่เกี่ยวข้อง[3] และบ่อยครั้งจะต้องใช้อุปกรณ์อื่น ๆ (รวมทั้งสกรู แผ่นวัสดุ หรือกรง) เพื่อยึดกระดูกให้อยู่กับที่ในขณะที่กระดูกปลูกถ่ายเชื่อมข้อกระดูกเข้าด้วยกัน
การผ่าตัดเชื่อมข้อกระดูกสันหลังทำมากที่สุดเพื่อบรรเทาความปวดและแรงกดต่อไขสันหลัง ที่เกิดเมื่อหมอนกระดูกสันหลัง (กระดูกอ่อนระหว่างข้อกระดูก) เสื่อม (degenerative disc disease)[4] อาการทางแพทย์อื่น ๆ ที่รักษาด้วยวิธีนี้รวมทั้งช่องไขสันหลังตีบ กระดูกสันหลังเคลื่อน กระดูกสันหลังเสื่อม กระดูกสันหลังหัก กระดูกสันหลังคด และหลังโกง[4] เหมือนกับการผ่าตัดอื่น ๆ ภาวะแทรกซ้อนอาจรวมทั้งการติดเชื้อ การเสียเลือด และความเสียหายต่อประสาท[5] การเชื่อมยังเปลี่ยนการเคลื่อนไหวปกติของกระดูกสันหลัง ซึ่งสร้างภาระมากขึ้นกับข้อกระดูกเหนือและใต้ข้อที่เชื่อมเข้าด้วยกัน ดังนั้น ภาวะแทรกซ้อนระยะยาวก็คือกระดูกที่มีภาระมากขึ้นจะเสื่อม[3]
ในการแพทย์[แก้]

การเชื่อมกระดูกสันหลังสามารถใช้รักษาอาการต่าง ๆ ที่มีผลต่อสันหลังระดับคอ อก และเอว ซึ่งโดยทั่วไปใช้ลดแรงกดอัดต่อและสร้างเสถียรภาพให้กระดูก[5] เหตุสามัญที่สุดของแรงอัดที่ไขสันหลังหรือเส้นประสาท ก็คือหมอนกระดูกสันหลังเสื่อม (degenerative disc disease)[6] เหตุสามัญอื่น ๆ รวมทั้งหมอนกระดูกสันหลังเคลื่อน ช่องไขสันหลังตีบ การบาดเจ็บ และเนื้องอกที่ไขสันหลัง[5]
ช่องไขสันหลังตีบอาจเป็นผลของปุ่มกระดูกงอก (osteophytes) หรือเอ็นที่หนาขึ้น ซึ่งในระยะยาวมีผลเป็นช่องไขสันหลังตีบ[5] แล้วทำให้ปวดขาเมื่อทำกิจกรรม เป็นอาการที่เรียกว่า อาการปวดขาเหตุประสาท (neurogenic claudication)[5] ส่วนการกดเส้นประสาทตรงที่ออกจากไขสันหลังซึ่งเรียกว่า โรครากประสาท (radiculopathy) จะทำให้ปวดอวัยวะส่วนที่เส้นประสาทวิ่งไปถึง (เช่น ขาสำหรับปัญหาส่วนเอว แขนสำหรับปัญหาส่วนคอ)[5] ในกรณีที่รุนแรง แรงดันนี้จะทำให้มีความบกพร่องทางประสาทอย่างอื่น เช่น เหน็บชา ปัญหาการกลั้นปัสสาวะ/อุจจาระ และอัมพาต[5]
การเชื่อมกระดูกส่วนเอวและส่วนคอจะสามัญกว่าส่วนอก[6] เพราะกระดูกในเขตเหล่านี้เคลื่อนไหวมากกว่าจึงเสื่อมง่ายกว่า[6] อนึ่ง เพราะกระดูกส่วนอกมักจะเคลื่อนไม่ได้ ปัญหาจากส่วนนี้จึงมักมาจากความบาดเจ็บ หรือการเสียรูปเนื่องจากกระดูกสันหลังคด (scoliosis) และหลังโกง (kyphosis)[5]
ภาวะที่แพทย์จะพิจารณาเชื่อมกระดูกไขสันหลังรวมทั้ง
- หมอนกระดูกสันหลังเสื่อม (Degenerative disc disease)
- หมอนกระดูกสันหลังเคลื่อน (herniated disc)
- อาการปวดเนื่องจากหมอนรองกระดูก
- เนื้องอกที่ไขสันหลัง
- กระดูกสันหลังหัก
- กระดูกสันหลังคด
- กระดูกสันหลังโกง (เช่น Scheuermann's disease)
- กระดูกสันหลังเคลื่อน (Spondylolisthesis)
- กระดูกสันหลังเสื่อม (Spondylosis)
- Posterior rami syndrome
- อาการเสื่อมของสันหลังอย่างอื่น ๆ[5]
- ภาวะอย่างอื่น ๆ ที่ทำให้กระดูกสันหลังไม่เสถียร[5]
ข้อห้ามใช้[แก้]
โปรตีนเพิ่มการเติบโตของกระดูก คือ Bone morphogenetic protein (rhBMP) ไม่ควรใช้เป็นปกติสำหรับการเชื่อมกระดูกสันหลังส่วนคอจากด้านหน้า เช่นที่ทำด้วยเทคนิค anterior cervical discectomy and fusion[7] เพราะมีรายงานว่าการรักษาเช่นนี้ทำให้เนื้อเยื่ออ่อนบวม แล้วมีผลเป็นภาวะแทรกซ้อนที่เป็นอันตรายต่อชีวิตเพราะกลืนไม่ได้หรือหายใจไม่ออก[7]
วิทยาการระบาด[แก้]
ตามรายงานของสำนักงานวิจัยและคุณภาพการรักษาสุขภาพสหรัฐ (AHRQ) ในปี 2554 มีการการผ่าตัดเชื่อมข้อกระดูกสันหลัง 488,000 รายในโรงพยาบาลสหรัฐ (ที่อัตรา 15.7 ต่อประชากร 10,000) ซึ่งอยู่ในอัตรา 3.1% ของการผ่าตัดทั้งหมด[8] และเพิ่มขึ้น 70% จากปี 2544[9] โดยการเชื่อมกระดูกส่วนเอวสามัญที่สุด ที่ ~210,000 รายต่อปี ส่วนอกอยู่ที่ 24,000 รายต่อปี และส่วนคอ 157,000 รายต่อปี[6]
งานวิเคราะห์การเชื่อมกระดูกไขสันหลังปี 2551 ในสหรัฐพบข้อมูลดังต่อไปนี้[6]
- อายุเฉลี่ยสำหรับผู้ที่ได้รับการผ่าตัดนี้อยู่ที่ 54.2 ปี คือ 53.3 ปีสำหรับการเชื่อมส่วนคอ 42.7 ปีสำหรับส่วนอก และ 56.3 ปีสำหรับส่วนเอว
- คนไข้ชายอยู่ที่อัตรา 45.5%
- เวลาเฉลี่ยที่ต้องอยู่ในโรงพยาบาลอยู่ที่ 3.7 วัน คือ 2.7 วันสำหรับการเชื่อมที่คอ 8.5 วันสำหรับที่อก และ 3.9 วันสำหรับที่เอว
- อัตราการตายในโรงพยาบาลอยู่ที่ 0.25%
ค่าใช้จ่าย[แก้]
ค่าใช้จ่ายสำหรับการเชื่อมกระดูกสันหลังจะขึ้นอยู่กับสถาบัน ประกัน ประเภทการผ่าตัด และสุขภาพทั่วไปของคนไข้[10] ค่าใช้จ่ายรวมทั้งแล็บ ยา ห้องและอาหาร อุปกรณ์รักษาพยาบาล ค่าใช้จ่ายในการผ่าตัด กายภาพบำบัด การสร้างภาพ และค่าบริการโรงพยาบาลอื่น ๆ[11]
ค่าใช้จ่ายเฉลี่ยรวมใน รพ. สหรัฐเพื่อผ่าตัดเชื่อมกระดูกสันหลังเพิ่มจาก 24,676 ดอลลาร์สหรัฐในปี 2541 เป็น 81,960 ดอลลาร์ในปี 2551[6] ต่อไปนี้เป็นค่าใช้จ่ายเฉลี่ยสำหรับเทคนิคการผ่าตัดที่สามัญต่าง ๆ เพื่อเชื่อมกระดูกสันหลังในสหรัฐ
- 34,943 ดอลลาร์ - Anterior cervical discectomy and fusion (ACDF) - การผ่าตัดที่คอสำหรับผู้ที่มีโรคอ้วนและโรคเบาหวานรุนแรง (2548-2551)[10]
- 25,633 ดอลลาร์ - ACDF - การผ่าตัดที่คอสำหรับผู้ที่ไม่มีโรคอ้วนและโรคเบาหวาน (2548-2551)[10]
- 65,782 ดอลลาร์ - Lumbar decompression and fusion (LDF) - การผ่าตัดส่วนเอวสำหรับผู้ที่มีโรคเบาหวานและโรคซึมเศร้า (2548-2551)[10]
- 52,249 ดอลลาร์ - LDF - การผ่าตัดส่วนเอวสำหรับผู้ที่ไม่มีโรคเบาหวานและโรคซึมเศร้า (2548-2551)[10]
- 80,095 ดอลลาร์ - การผ่าตัดส่วนอก (2546-2556)[11]
- 55,547 ดอลลาร์ - การแก้ปัญหาการผ่าตัดครั้งก่อนเพราะภาวะโรคในข้อติดกัน (2546-2556)[11]
เทคนิค[แก้]
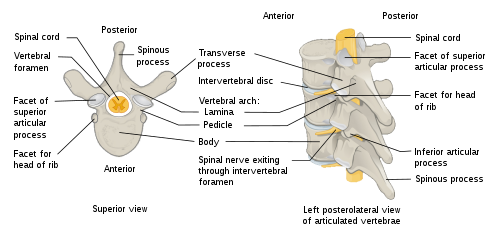
มีเทคนิคการเชื่อมข้อกะระดูกสันหลังหลายอย่าง ซึ่งขึ้นอยู่กับระดับข้อกระดูกสันหลังและตำแหน่งที่กดบีบไขสันหลัง/เส้นประสาท[5] หลังจากที่ลดความกดดันที่กระดูกสันหลังแล้ว แพทย์ก็จะปลูกถ่ายกระดูกหรือกระดูกเทียมใส่ในระหว่างข้อกระดูกเพื่อให้เชื่อมเข้าด้วยกัน[3] โดยทั่วไปแล้ว การเชื่อมจะทำจากด้านหน้า ด้านหลัง หรือที่ด้านทั้งสองของข้อกระดูก[5] ทุกวันนี้ การเชื่อมโดยมากจะทำพร้อมกับวัสดุยึดอื่น ๆ (รวมทั้งสกรู แผ่นยึด หรือท่อนยึด) เพราะมีหลักฐานว่าเชื่อมกันดีกว่าที่ไม่ใช้[5]
เทคนิคอื่น ๆ ที่ต้องผ่าเจาะน้อยกว่านี้ (Minimally invasive) ก็เริ่มเป็นที่นิยม[12] รวมทั้งการใช้ระบบภาพนำทางเพื่อใส่ท่อนยึดและสกรูเข้าที่กระดูกโดยเป็นแผลเล็กกว่า ซึ่งทำให้กล้ามเนื้อเสียหายน้อยกว่า มีเลือด การอักเสบ ความปวด และการอยู่ในโรงพยาบาลน้อยกว่า[12]
รายการต่อไปนี้เป็นตัวอย่างเทคนิคการเชื่อมกระดูกไขสันหลังที่สามัญเพื่อกระดูกแต่ละระดับ ๆ
ระดับคอ[แก้]
- Anterior cervical discectomy and fusion (ACDF)[5]
- Anterior cervical corpectomy and fusion[5]
- Posterior cervical decompression and fusion[5]
ระดับอก[แก้]
- Anterior decompression and fusion[5]
- Posterior instrumentation and fusion - มีอุปกรณ์หลายอย่างที่สามารถใช้ช่วยเชื่อมกระดูกสันหลังระดับอกรวมทั้ง sublaminar wiring, pedicle transverse process hooks, transverse process hooks, pedicle screw-rod systems, และ vertebral body plate systems[5]
ระดับเอว[แก้]
- Posterolateral Fusion - ปลูกถ่ายกระดูกที่ระหว่าง transverse process ด้านหลังของข้อกระดูก แล้วก็ยึดข้อกระดูกด้วยสกรูหรือ/และลวดผ่าน pedicle of vertebral arch ของข้อกระดูกแต่ละข้อโดยยึดกับท่อนโลหะที่ด้านข้าง
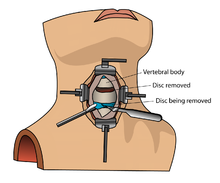
- Interbody Fusion - เอาหมอนกระดูกสันหลังทั้งอันระหว่างข้อกระดูกออก แล้วปลูกถ่ายกระดูกในช่องนั้น โดยอาจใส่อุปกรณ์ที่เป็นพลาสติกหรือไทเทเนียมระหว่างข้อด้วย เพื่อรักษาแนวและความสูงของกระดูกสันหลัง การผ่าตัดมีแบบย่อยต่าง ๆ รวมทั้ง
- Anterior lumbar interbody fusion (ALIF) - ผ่าหมอนรองกระดูกผ่านช่องท้องด้านหน้า
- Posterior lumbar interbody fusion (PLIF) - ผ่าหมอนรองกระดูกจากด้านหลัง
- Transforaminal lumbar interbody fusion (TLIF) - ผ่าหมอนรองกระดูกจากด้านหลังข้าง ๆ กระดูก
- Transpsoas interbody fusion (DLIF หรือ XLIF) - ผ่าหมอนรองกระดูกผ่านกล้ามเนื้อ psoas จากด้านหนึ่งของกระดูกสันหลัง
- Oblique lateral lumbar interbody fusion (OLLIF) - ผ่าหมอนรองกระดูกผ่านกล้ามเนื้อ psoas ในแนวเฉียง

ความเสี่ยงและปัจจัย[แก้]
การเชื่อมกระดูกสันหลังเป็นการผ่าตัดที่เสี่ยงสูงและภาวะแทรกซ้อนอาจหนัก รวมทั้งถึงตาย โดยทั่วไปแล้ว ความเสี่ยงจะสูงขึ้นในผู้มีอายุที่มีดัชนีมวลกายสูง มีโรคอื่น มีโภชนาการที่ไม่ดีและมีอาการทางประสาทอื่น ๆ (เช่น เหน็บชา ไม่มีแรง ปัญหาการกลั้นปัสสาวะอุจจาระ) ก่อนผ่าตัด[5] ภาวะแทรกซ้อนยังขึ้นอยู่กับประเภทและขอบเขตของการผ่าตัด มีเวลาสามช่วงที่อาจมีภาวะแทรกซ้อน
ระหว่างการผ่าตัด[แก้]
ภายใน 2–3 วัน[แก้]
- การติดเชื้อ โดยมีปัจจัยเสี่ยงก่อนผ่าตัดรวมทั้งอายุมาก โรคอ้วน เบาหวาน การสูบบุหรี่[5]
- ภาวะลิ่มเลือดอุดหลอดเลือดดำลึก (DVT)[5]
- สิ่งหลุดอุดหลอดเลือดของปอด (PE)[5]
- ปัสสาวะไม่ออก[5]
- ทุพโภชนาการ[5]
- ความบกพร่องทางประสาท[5]
หลังผ่าตัดจากอาทิตย์เป็นปี ๆ[แก้]
- การติดเชื้อ[5]
- การเสียรูป - เตี้ยลง หลังคด หรือส่วนที่เชื่อมกันล้ม[5]
- Pseudarthrosis - การไม่เชื่อมกันของข้อกระดูก ปัจจัยเสี่ยงรวมทั้งการสูบบุหรี่ ยาแก้อักเสบชนิดไม่ใช่สเตอรอยด์ (NSAID) ภาวะกระดูกพรุน การผ่าตัดแก้ ภูมิคุ้มกันอ่อนแอ[5]
- ภาวะโรคของข้อกระดูกที่อยู่ติดกัน คือการเสื่อมของข้อกระดูกเหนือ/ใต้ส่วนที่เชื่อมกัน เนื่องจากต้องทำงานมากขึ้น[5]
- พังผืดเหนือเยื่อดูรา (Epidural fibrosis) คือการเกิดแผลเป็นของเยื่อกระดูกรอบ ๆ กระดูกสันหลัง[5]
- เยื่ออะแร็กนอยด์อักเสบ (Arachnoiditis) คือเยื่อรอบ ๆ ไขสันหลังอักเสบ ปกติมีเหตุจากการติดเชื้อหรือสีที่ฉีด[5]
การฟื้นตัว[แก้]
การฟื้นตัวหลังการเชื่อมกระดูกสันหลังต่างกันมาก โดยขึ้นอยู่กับศัลยแพทย์และประเภทการผ่าตัด[13] คนไข้จะอยู่ในโรงพยาบาลโดยเฉลี่ย 3.7 วัน[6] แต่ก็มีคนไข้บางพวกที่สามารถกลับบ้านในวันเดียวกันถ้าเป็นการเชื่อมกระดูกส่วนคอแบบง่าย ๆ และทำในศูนย์ผ่าตัดผู้ป่วยนอก[14] การผ่าตัดที่เจาะผ่าน้อย (Minimally invasive surgeries) ยังลดเวลาที่อยู่ในโรงพยาบาลอย่างสำคัญอีกด้วย[14] การฟื้นสภาพมักจะมีข้อจำกัดในกิจกรรมและการฝึกฟื้นสมรรถภาพ[15] โดยข้อจำกัดหลังจากการผ่าตัดจะขึ้นอยู่กับแพทย์
ช่วงเวลาปกติสำหรับข้อจำกัดต่าง ๆ หลังจากการผ่าตัดเชื่อมกระดูกสันหลังส่วนเอวรวมทั้ง[15]
- เดิน - คนไข้โดยมากสามารถลุกเดินวันต่อมาหลังจากผ่าตัด
- นั่ง - คนไข้สามารถเริ่มนั่งภายใน 1–6 สัปดาห์หลังจากผ่าตัด
- ยก - แพทย์โดยทั่วไปแนะนำให้หลีกเลี่ยงการยกจนกระทั่งสัปดาห์ที่ 12
- การขับรถ - คนไข้อาจเริ่มขับรถได้ภายใน 3–6 สัปดาห์
- การกลับไปนั่งทำงาน ปกติภายใน 3–6 สัปดาห์
- การกลับไปทำงานที่ใช้แรง ภายใน 7–12 สัปดาห์
การบำบัดฟื้นฟูสภาพหลังจากการเชื่อมกระดูกสันหลังอาจไม่จำเป็น แต่ก็มีหลักฐานบ้างว่ามันช่วยกิจกรรมในชีวิตและลดความปวดหลัง ดังนั้น ศัลยแพทย์บางท่านก็จะแนะนำ[15]
สังคม[แก้]
ความบ่อย[แก้]
ตามรายงานของสำนักงานวิจัยและคุณภาพการรักษาสุขภาพสหรัฐ (AHRQ) ในปี 2554 มีการการผ่าตัดเชื่อมข้อกระดูกสันหลัง 488,000 รายในโรงพยาบาลสหรัฐ (ที่อัตรา 15.7 ต่อประชากร 10,000) ซึ่งอยู่ในอัตรา 3.1% ของการผ่าตัดทั้งหมด[8]
คนดังอเมริกันที่ผ่าตัดเชื่อมกระดูกสันหลัง[แก้]
- เพย์ตัน แมนนิง สุดยอดควอร์เตอร์แบ็กจากทีมอินดีแอนาโพลิส โคลทส์[16]
- โลโล โจนส์ นักกีฬากรีฑาโอลิมปิก (วิ่งกระโดดข้ามรั้ว)[17]
- แอนดรูว์ มาร์ติน นักมวยปล้ำอาชีพชาวแคนาดา[18]
เชิงอรรถและอ้างอิง[แก้]
- ↑
"fusion". ศัพท์บัญญัติอังกฤษ-ไทย, ไทย-อังกฤษ ฉบับราชบัณฑิตยสถาน (คอมพิวเตอร์) รุ่น ๑.๑ ฉบับ ๒๕๔๕.
(แพทยศาสตร์) ๑. การหลอม ๒. การรวมตัว, การเชื่อม, การประสาน ๓. (ออร์โท.) การผ่าตัดเชื่อมข้อ
- ↑
"spinal". ศัพท์บัญญัติอังกฤษ-ไทย, ไทย-อังกฤษ ฉบับราชบัณฑิตยสถาน (คอมพิวเตอร์) รุ่น ๑.๑ ฉบับ ๒๕๔๕.
(แพทยศาสตร์) ๑. -ลำกระดูกสันหลัง ๒. -เงี่ยงกระดูก, -หนาม, -ยอดแหลม, -จะงอย ๓. -เงี่ยงกระดูกสันหลัง ๔. -ไขสันหลัง, -สันหลัง
- ↑ 3.0 3.1 3.2 Chou, Roger (11 มีนาคม 2016). "Subacute and Chronic Low Back Pain: Surgical Treatment". UpToDate.
- ↑ 4.0 4.1 Rajaee, Sean (2012). "Spinal Fusion in the United States". SPINE. 37: 67–76.
- ↑ 5.00 5.01 5.02 5.03 5.04 5.05 5.06 5.07 5.08 5.09 5.10 5.11 5.12 5.13 5.14 5.15 5.16 5.17 5.18 5.19 5.20 5.21 5.22 5.23 5.24 5.25 5.26 5.27 5.28 5.29 5.30 5.31 5.32 5.33 5.34 5.35 Agulnick, Marc (2017). Orthopaedic Surgery Essentials: Spine. Two Commerce Square, Philadelphia, PA: Lippincott Williams & Wilkins. p. 343. ISBN 978-1-49631-854-1.
- ↑ 6.0 6.1 6.2 6.3 6.4 6.5 6.6 Rajaee, Sean S.; Bae, Hyun W.; Kanim, Linda E.A.; Delamarter, Rick B. "Spinal Fusion in the United States". Spine. 37 (1): 67–76. doi:10.1097/brs.0b013e31820cccfb.
- ↑ 7.0 7.1 North American Spine Society (กุมภาพันธ์ 2013). "Five Things Physicians and Patients Should Question". Choosing Wisely: an initiative of the ABIM Foundation. North American Spine Society. สืบค้นเมื่อ 25 มีนาคม 2013., which cites
- Schultz, Daniel G. (1 กรกฎาคม 2008). "Public Health Notifications (Medical Devices) - FDA Public Health Notification: Life-threatening Complications Associated with Recombinant Human Bone Morphogenetic Protein in Cervical Spine Fusion". fda.gov. สืบค้นเมื่อ 25 มีนาคม 2014.
- Woo, EJ (ตุลาคม 2012). "Recombinant human bone morphogenetic protein-2: adverse events reported to the Manufacturer and User Facility Device Experience database". The Spine Journal. 12 (10): 894–9. doi:10.1016/j.spinee.2012.09.052. PMID 23098616.
- ↑ 8.0 8.1 Weiss AJ, Elixhauser A, Andrews RM (กุมภาพันธ์ 2014). "Characteristics of Operating Room Procedures in U.S. Hospitals, 2011". HCUP Statistical Brief #170. Rockville, MD: Agency for Healthcare Research and Quality.
- ↑ Weiss AJ, Elixhauser A (มีนาคม 2014). "Trends in Operating Room Procedures in U.S. Hospitals, 2001—2011". HCUP Statistical Brief #171. Rockville, MD: Agency for Healthcare Research and Quality. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 28 มีนาคม 2014. สืบค้นเมื่อ 30 สิงหาคม 2017.
- ↑ 10.0 10.1 10.2 10.3 10.4 Walid, M. Sami; Robinson, Joe Sam (14 มกราคม 2011). "Economic impact of comorbidities in spine surgery". Journal of Neurosurgery: Spine. 14 (3): 318–321. doi:10.3171/2010.11.SPINE10139. ISSN 1547-5654.
- ↑ 11.0 11.1 11.2 Theologis, Alexander A.; Miller, Liane; Callahan, Matt; Lau, Darryl; Zygourakis, Corinna; Scheer, Justin K.; Burch, Shane; Pekmezci, Murat; Chou, Dean (15 สิงหาคม 2016). "Economic Impact of Revision Surgery for Proximal Junctional Failure After Adult Spinal Deformity Surgery". SPINE (ภาษาอังกฤษ). 41 (16): E964–E972. doi:10.1097/brs.0000000000001523. ISSN 1528-1159.
- ↑ 12.0 12.1 Phan, Kevin; Rao, Prashanth J.; Mobbs, Ralph J. (1 สิงหาคม 2015). "Percutaneous versus open pedicle screw fixation for treatment of thoracolumbar fractures: Systematic review and meta-analysis of comparative studies". Clinical Neurology and Neurosurgery. 135: 85–92. doi:10.1016/j.clineuro.2015.05.016. ISSN 1872-6968. PMID 26051881.
- ↑ McGregor, Alison H.; Dicken, Ben; Jamrozik, Konrad (31 พฤษภาคม 2006). "National audit of post-operative management in spinal surgery". BMC musculoskeletal disorders. 7: 47. doi:10.1186/1471-2474-7-47. ISSN 1471-2474. PMC 1481518. PMID 16737522.
- ↑ 14.0 14.1 Shields, Lisa B. E.; Clark, Lisa; Glassman, Steven D.; Shields, Christopher B. (19 มกราคม 2017). "Decreasing hospital length of stay following lumbar fusion utilizing multidisciplinary committee meetings involving surgeons and other caretakers". Surgical Neurology International. 8. doi:10.4103/2152-7806.198732. ISSN 2229-5097. PMID 28217384.
- ↑ 15.0 15.1 15.2 McGregor, Alison H.; Probyn, Katrin; Cro, Suzie; Doré, Caroline J.; Burton, A. Kim; Balagué, Federico; Pincus, Tamar; Fairbank, Jeremy (9 ธันวาคม 2013). "Rehabilitation following surgery for lumbar spinal stenosis". The Cochrane Database of Systematic Reviews (12): CD009644. doi:10.1002/14651858.CD009644.pub2. ISSN 1469-493X. PMID 24323844.
- ↑ "Spinal fusion surgery: The science behind Manning's life changing operation". News.medill.northwestern.edu. 2 กุมภาพันธ์ 2012. สืบค้นเมื่อ 9 พฤศจิกายน 2013.
- ↑ "Cheryl Raye-Stout reviews some key moments from the 2012 Summer Olympic Games in London". Wbez.org. 13 สิงหาคม 2012. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 9 พฤศจิกายน 2013. สืบค้นเมื่อ 9 พฤศจิกายน 2013.
- ↑ Tweddell, Ross (5 ธันวาคม 2014). "Andrew 'Test' Martin underwent spinal fusion surgery in July 2004 under Dr. Lloyd Youngblood". สืบค้นเมื่อ 29 มกราคม 2016 – โดยทาง whatculture.com.
บรรณานุกรม[แก้]
- Cervical Spinal Fusion. WebMD.
- A Patient's Guide to Anterior Cervical Fusion. University of Maryland Medical Center.
- Boatright, K. C. and S. D. Boden. Chapter 12: Biology of Spine Fusion. In: Lieberman, J., et al., Eds. Bone Regeneration and Repair. Totowa, New Jersey: Humana Press. 2005. pp. 225-239.
- Holmes, C. F., et al. Chapter 9: Cervical Spine Injuries. In: Schenck, R. F., American Academy of Orthopedic Surgeons. Athletic Training in Sports Medicine. Jones & Bartlett Publishers. 2005. pp. 197-218.
- Camillo, F. X. Chapter 36: Arthrodesis of the Spine. In: Canale, S. T. and J. H. Beaty. Campbell's Operative Orthopaedics 2. (11th Ed.). Philadelphia: Mosby. 2007. pp. 1851-1874.
- Williams, K. D. and A. L. Park. Chapter 39: Lower Back Pain and Disorders of Intervertebral Discs. In: Canale, S. T. and J. H. Beaty. Campbell's Operative Orthopaedics 2. (11th Ed.). Philadelphia: Mosby. 2007. pp. 2159-2224. .
- Weyreuther, M., et al., Eds. Chapter 7: The Postoperative Spine. MRI Atlas: Orthopedics and Neurosurgery - The Spine. trans. B. Herwig. Berlin: Springer-Verlag. 2006. pp. 273-288.
- Tehranzadehlow, J., et al. (2005). Advances in spinal fusion. Seminars in Ultrasound, CT, and MRI 26(2) : 103-113. *Resnick, D. K., et al. Surgical Management of Low Back Pain (2nd Ed.). Rolling Meadows, Illinois: American Association of Neurosurgeons. 2008.
- Oblique Lateral Lumbar Interbody Fusion (OLLIF) : Technical Notes and Early Results of a Single Surgeon Comparative Study. NIH.
- Wheeless, C. R., et al., Eds. Fusion of the Spine. Wheeless' Textbook of Orthopaedics. Division of Orthopedic Surgery. Duke University Medical Center.
- Spinal Fusion. American Academy of Orthopaedic Surgeons. มิถุนายน 2010. สืบค้นเมื่อ 1 มิถุนายน 2013.
- Spinasanta, S. What is Spinal Instrumentation and Spinal Fusion? SpineUniverse. กันยายน 2012. สืบค้นเมื่อ 1 มิถุนายน 2013.
- Spinal fusion. Encyclopedia of Surgery. สืบค้นเมื่อ 1 มิถุนายน 2013.
แหล่งข้อมูลอื่น[แก้]
 วิกิมีเดียคอมมอนส์มีสื่อเกี่ยวกับ การผ่าตัดเชื่อมข้อกระดูกสันหลัง
วิกิมีเดียคอมมอนส์มีสื่อเกี่ยวกับ การผ่าตัดเชื่อมข้อกระดูกสันหลัง
