การคุมกำเนิด


การคุมกำเนิด (อังกฤษ: birth control) คือเทคนิคและวิธีการที่ใช้ในการป้องกันการปฏิสนธิหรือขัดขวางการตั้งครรภ์[1] การคุมกำเนิดถูกใช้มาแต่โบราณ ทว่าวิธีที่ปลอดภัยและได้ผลดีพึ่งมีในช่วงคริสต์ศตวรรษที่ 20[2] การวางแผน เตรียมการ และการใช้การคุมกำเนิดถูกเรียกว่าเป็นการวางแผนครอบครัว[3][4] บางวัฒนธรรมไม่สนับสนุนและจำกัดการเข้าถึงวิธีการคุมกำเนิดเพราะเชื่อว่าเป็นสิ่งที่ไม่เป็นที่ต้องการทางศีลธรรม ศาสนา หรือการเมือง[2]
วิธีที่ซึ่งให้ประสิทธิผลสูงสุดคือการทำหมัน โดยการตัดหลอดนำอสุจิ (vasectomy) ในเพศชายและการผูกท่อรังไข่ในเพศหญิง การใส่ห่วงอนามัยคุมกำเนิด (IUD) และการใช้ยาฝังคุมกำเนิด[5] ตามมาด้วยการใช้ฮอร์โมน เช่น ยาเม็ดคุมกำเนิด ยาคุมกำเนิดชนิดแผ่นแปะผิวหนัง วงแหวนช่องคลอด และการฉีดฮอร์โมน วิธีที่ได้ผลรองลงมาได้แก่วิธีการนับระยะปลอดภัยและวิธีการที่ใช้สิ่งกีดขวาง เช่น ถุงยางอนามัย หมวกครอบปากมดลูก และฟองน้ำคุมกำเนิด[5] วิธีที่ได้ผลน้อยที่สุดได้แก่การใช้สารฆ่าเชื้ออสุจิ (spermicide) และการหลั่งนอกช่องคลอด[5]
การทำหมันให้ประสิทธิผลสูงแต่มักเป็นการคุมกำเนิดที่ถาวร ต่างกับวิธีอื่นซึ่งเป็นการคุมแบบชั่วคราวและสามารถย้อนกลับได้เมื่อหยุดใช้[5] การปฏิบัติทางเพศที่ปลอดภัย เช่นการใช้ถุงยางอนามัยชายหรือหญิงยังสามารถป้องกันการติดเชื้อทางเพศสัมพันธ์[6] ส่วนวิธีการคุมกำเนิดแบบอื่นไม่ป้องกันโรคติดต่อทางเพศสัมพันธ์[7] เทคนิคการคุมกำเนิดฉุกเฉินสามารถป้องกันการตั้งครรภ์ได้ใช้ภายใน 72 ถึง 120 ชั่วโมงหลังมีเพศสัมพันธ์โดยไม่ได้ป้องกัน[8][9] บางคนเชื่อว่าการไม่มีเพศสัมพันธ์เป็นการคุมกำเนิดแบบหนึ่ง ทว่าเพศศึกษาแบบที่สอนให้งดเว้นอย่างเดียวอาจเพิ่มโอกาสการตั้งครรภ์ในวัยรุ่นหากไม่สอนควบคู่ไปกับการใช้การคุมกำเนิด เพราะการไม่ยอมทำตาม[10][11] ในประเทศไทย พระราชบัญญัติการป้องกันและแก้ไขปัญหาการตั้งครรภ์ในวัยรุ่น พ.ศ. 2559 ให้ผู้มีอายุระหว่าง 10 ถึง 20 ปี เข้ารับการฝังยาคุมกำเนิดชนิดฝังใต้ผิวหนังได้ฟรีในโรงพยาบาลรัฐทั่วประเทศ[12]
การตั้งครรภ์ในวัยรุ่นมีความเสี่ยงที่จะส่งผลเสียมากกว่า[13] เพศศึกษาที่มีเนื้อหาครอบคลุมและการเข้าถึงการคุมกำเนิดลดอัตราการตั้งครรภ์ไม่พึงประสงค์ในวัยรุ่น[13][14] แม้ผู้เยาว์สามารถใช้การคุมกำเนิดทุกแบบ[15] วิธีคุมกำเนิดชั่วคราวที่ออกฤทธิ์นาน เช่น ยาฝังคุมกำเนิด ห่วงอนามัยคุมกำเนิด หรือ วงแหวนช่องคลอด เป็นวิธีที่ลดโอกาสการตั้งครรภ์ในวัยรุ่นได้ดีที่สุด[14] หลังให้กำเนิดผู้หญิงที่ไม่ได้เลี้ยงลูกด้วยนมแม่อย่างเดียวสามารถตั้งท้องอีกครั้งหลัง 4 – 6 สัปดาห์[15] วิธีคุมกำเนิดบางวิธีสามารถใช้ได้ทันทีหลังคลอดบุตร และบางวิธีอาจต้องรอเป็นเวลานานสุดหกเดือน[15] วิธีคุมกำเนิดแบบใช้โปรเจสเตอโรนอย่างเดียวถูกใช้โดยผู้หญิงที่เลี้ยงลูกด้วยนมแม่มากกว่า ยาเม็ดคุมกำเนิดที่มีฮอร์โมน 2 ชนิด[15] ผู้หญิงที่เข้าสู่วัยหมดระดูถูกแนะนำให้ใช้การคุมกำเนิดต่อไปอีกหนึ่งปีหลังหมดประจำเดือน[15]
ผู้หญิงประมาณ 222 ล้านคนในประเทศกำลังพัฒนาที่ต้องการหลีกเลี่ยงการตั้งครรภ์ไม่ได้กำลังใช้วิธัคุมกำเนิดสมัยใหม่[16][17] การใช้การคุมกำเนิดในประเทศกำลังพัฒนาลดจำนวนการตายระหว่างการตั้งครรภ์ลง 40% (ช่วยชีวิตคนประมาณ 270,000 คน ใน พ.ศ. 2551) และสามารถลดการตายถึง 70% หากสามารถตอบรับความต้องการคุมกำเนิดทั้งหมด[18][19] การคุมกำเนิดสามารถพัฒนาสุขภาพของผู้เป็นแม่หลังการให้กำเนิดบุตรและเพิ่มโอกาสการรอดชีวิตของบุตรโดยการเพิ่มระยะเวลาระหว่างการตั้งครรภ์แต่ละครั้ง[18] ในโลกกำลังพัฒนา รายได้และสินทรัพย์ของผู้หญิง รวมทั้งน้ำหนัก สุขภาพ และการศึกษาของเด็ก ล้วนดีขึ้นเมื่อมีการเข้าถึงการคุมกำเนิดที่มากขึ้น[20] การคุมกำเนิดทำให้เศรษฐกิจเติบโตเพราะลดจำนวนเด็กที่ต้องพึ่งพาผู้อื่น เพิ่มจำนวนผู้หญิงในแรงงาน และลดการใช้ทรัพยากร[20][21]
วิธีคุมกำเนิด
[แก้]| วิธีคุมกำเนิด | ในการใช้ทั่วไป | ในการใช้อย่างถูกต้อง |
|---|---|---|
| ไม่มีการป้องกัน | 85% | 85% |
| ยาคุมกำเนิด (ฮอร์โมนรวม) | 9% | 0.3% |
| ยาคุมกำเนิด(ฮอร์โมนเดียว) | 13% | 1.1% |
| การทำหมัน (หญิง) | 0.5% | 0.5% |
| การทำหมัน (ชาย) | 0.15% | 0.1% |
| ถุงยางอนามัย (หญิง) | 21% | 5% |
| ถุงยางอนามัย (ชาย) | 18% | 2% |
| ห่วงอนามัยเคลือบทองแดง | 0.8% | 0.6% |
| ห่วงอนามัยหลั่งฮอร์โมน | 0.2% | 0.2% |
| แผ่นแปะคุมกำเนิด | 9% | 0.3% |
| วงแหวนช่องคลอด | 9% | 0.3% |
| ยาฉีดคุมกำเนิด | 6% | 0.2% |
| ยาฝังคุมกำเนิด | 0.05% | 0.05% |
| ฝาครอบปากมดลูกและสารฆ่าเชื้ออสุจิ | 12% | 6% |
| การนับระยะปลอดภัย | 24% | 0.4–5% |
| การหลั่งนอก | 22% | 4% |
| การคุมกำเนิดโดยการให้นมลูก (อัตราล้มเหลวใน 6 เดือนแรก) |
0–7.5%[24] | <2%[25] |
วิธีคุมกำเนิดมีทั้งแบบใช้สิ่งกีดขวาง (barrier method), แบบใช้ฮอร์โมน, แบบใช้ห่วงอนามัยคุมกำเนิด (IUD), การทำหมัน, และวิธีทางพฤติกรรม ที่ใช้ก่อนหรือระหว่างมีเพศสัมพันธ์ ส่วนการคุมกำเนิดฉุกเฉินอาจยับยั้งการตั้งครรภ์ได้หลายวันหลังมีเพศสัมพันธ์ ประสิทธิผลของวิธีคุมกำเนิดแบบต่าง ๆ มักอยู่ในรูปแบบของจำนวนเปอร์เซ็นต์ผู้หญิงที่ตั้งครรภ์เมื่อใช้วิธีนั้น ๆ ในปีแรก[26] และบางทีวิธีที่มีประสิทธิผลสูงเช่นการผูกท่อรังไข่อาจถูกแสดงในรูปแบบของโอกาสล้มเหลวในช่วงชีวิต[27]
วิธีคุมกำเนิดที่มีประสิทธิผลสูงสุดได้แก่วิธีที่ให้ผลยาวนานโดยไม่จำเป็นต้องพบแพทย์เป็นประจำ[28] การทำหมันโดยการผ่าตัด การฝังฮอร์โมน และการใส่ห่วงอนามัยคุมกำเนิดมีโอกาสล้มเหลวในปีแรกต่ำกว่า 1%[22] ยาเม็ดคุมกำเนิด ยาคุมกำเนิดชนิดแผ่นแปะผิวหนัง วงแหวนช่องคลอด และวิธีการคุมกำเนิดโดยการให้นมลูก (lactational amenorrhea method -LAM) มีโอกาสล้มเหลวต่ำกว่า 1% ในปีแรก (ใน 6 เดือนแรกสำหรับ LAM) หากใช้อย่างถูกต้อง[28] โดยมีอัตราการล้มเหลวถึง 9% ในการใช้แบบทั่วไปเนื่องจากการใช้แบบผิด ๆ[22] วิธีแบบอื่น เช่น ถุงยางอนามัย ฝาครอบปากมดลูก (diaphragm) และสารฆ่าเชื้ออสุจิมีอัตราล้มเหลวในปีแรกที่สูงกว่าแม้เมื่อใช้งานอย่างถูกต้อง.[28] สถาบันกุมารเวชศาสตร์แห่งอเมริกาแนะนำให้ผู้เยาว์ใช้วิธีคุมกำเนิดระยะยาวที่ย้อนกลับได้เป็นอันดับแรก[29]
แม้วิธีคุมกำเนิดทุกแบบอาจมีผลข้างเคียง ผลเสียเหล่านั้นน้อยกว่าผลเสียที่มากับการตั้งครรภ์[28] คนที่หยุดการใช้ยาคุมกำเนิดหรือยาฉีด หรือถอดอุปกรณ์คุมกำเนิดแบบต่าง ๆ เช่น ห่วงอนามัยหรือยาฝังมีอัตราการตั้งครรภ์ในปีต่อมาเท่ากับคนที่ไม่ได้คุมกำเนิด[30]
คนที่มีปัญหาด้านสุขภาพอาจต้องปรึกษาแพทย์เพื่อเลือกวิธีคุมกำเนิดที่เหมาะสม[31] ส่วนสำหรับผู้หญิงที่ร่างกายแข็งแรง การคุมกำเนิดหลายวิธีสามารถใช้ได้โดยไม่ต้องพบแพทย์เพื่อตรวจร่างกาย รวมถึง ยาคุมกำเนิดแบบกิน แบบฉีด หรือแบบฝัง และถุงยางอนามัย[32] งานวิจัยพบว่าการตรวจภายใน การตรวจเต้านม หรือการตรวจเลือดก่อนเริ่มรับประทานยาคุมกำเนิดไม่ส่งผลกระทบใด ๆ[33][34] ในพ.ศ. 2552 องค์การอนามัยโลกเผนแพร่รายชื่อเกณฑ์สุขภาพสำหรับวิธีคุมกำเนิดแต่ละชนิด[31]
โดยใช้ฮอร์โมน
[แก้]การคุมกำเนิดโดยใช้ฮอร์โมนมีหลายแบบ เช่น ยาเม็ด ยาฝังใต้ผิวหนัง ยาฉีด ยาแปะ ห่วงอนามัย และวงแหวนช่องคลอด วิธีเหล่านี้ล้วนใช้ได้กับผู้หญิงเท่านั้น ส่วนสำหรับผู้ชายกำลังอยู่ในระยะทดสอบ[35] ยาเม็ดคุมกำเนิดมีอยู่สองชนิด แบบฮอร์โมนรวม (ซึ่งมีทั้งเอสโตรเจนและโปรเจสติน) และแบบที่มีแค่โปรเจสตินอย่างเดียว[36] ยาทั้งสองแบบไม่มีผลต่อทารกในครรภ์หากรับประทานขณะตั้งครรภ์[34] ยาคุมกำเนิดทั้งสองแบบป้องกันการปฏิสนธิโดยยับยั้งการตกไข่และเพิ่มความข้นของมูกช่องคลอดเป็นหลัก[37][38] ประสิทธิผลของยาข้นอยู่กับการที่ผู้ใช้รับประทานยาอย่างตรงเวลา[34] โดยยาอาจส่งผลต่อเยื่อบุโพรงมดลูกทำให้ตัวอ่อนฝังตัวยากขึ้น[38]
ยาคุมกำเนิดชนิดฮอร์โมนรวมมีความสัมพันธ์กับความเสี่ยงของภาวะอุดตันของหลอดเลือดดำและหลอดเลือดแดงเล็กน้อย[39] โดยเฉลี่ยภาวะหลอดเลือดดำอุดตันเพิ่มขึ้นจาก 2.8 เป็น 9.8 ต่อ 10,000 ปีผู้หญิง[40] ซึ่งน้อยกว่าความสัมพันธ์กับการตั้งครรภ์[39] เพราะเหตุนี้จึงไม่แนะนำให้ผู้หญิงอายุมากกว่า 35 ปีที่สูบบุหรี่รับประทานยาคุมกำเนิด[41]
ยาอาจส่งผลกระทบต่อความต้องการทางเพศต่างกันในแต่ละคน โดยอาจเพิ่มหรือลด ทว่าส่วนใหญ่ไม่มีความเปลี่ยนแปลง[42] ยาคุมชนิดฮอร์โมนรวมลดความเสี่ยงของมะเร็งรังไข่และมะเร็งเยื่อบุมดลูกและไม่เพิ่มหรือลดความเสี่ยงของมะเร็งเต้านม[43][44] ยามักลดปริมาณประจำเดือนและลดอาการปวดประจำเดือน[34] วงแหวนช่องคลอดปล่อยเอสโตรเจนในระดับต่ำกว่าจึงอาจลดโอกาสของการเจ็บเต้านม คลื่นไส้ และปวดหัว[43]
ยาคุมกำเนิดชนิดฮอร์โมนเดียว (โปรเจสติน), ยาคุมกำเนิดแบบฉีด, และห่วงอนามัยคุมกำเนิดไม่สัมพันธ์กับความเสี่ยงของภาวะอุดตันของหลอดเลือด และผู้หญิงที่มีภาวะหลอดเลือดดำอุดตันสามารถใช้ได้[39][45] ส่วนผู้มีประวัติหลอดเลือดแดงอุดตันควรใช้ยาคุมกำเนิดชนิดฮอร์โมนเดียวแบบใดก็ได้นอกจากแบบฉีด[39] ยาเม็ดคุมกำเนิดชนิดฮอร์โมนเดียวอาจลดอาการประจำเดือน และหญิงที่กำลังให้นมลูกสามารถรับประทานยาคุมชนิดนี้ได้เนื่องจากไม่ส่งผลต่อการผลิตนม วิธีคุมกำเนิดแบบฮอร์โมนเดียวอาจส่งผลต่อประจำเดือน โดยผู้ใช้บางคนอาจไม่มีประจำเดือนเลย[46] อัตราการล้มเหลวในปีแรกเมื่อใช้อย่างถูกต้องของโปรเจสตินแบบฉีดอยู่ที่ 0.2% และอยู่ที่ 6% ในการใช้แบบทั่วไป[22]
-
ยาเม็ดคุมกำเนิดสามแบบในหีบห่อตามแบบปฏิทิน
-
ยาเม็ดคุมกำเนิด
-
ยาแปะคุมกำเนิด
-
วงแหวนช่องคลอด NuvaRing
โดยใช้สิ่งกีดขวาง
[แก้]การคุมกำเนิดโดยใช้สิ่งกีดขวางป้องกันการตั้งครรภ์โดยหยุดไม่ให้ตัวอสุจิเข้าไปยังมดลูก[47] ถุงยางอนามัยชายและหญิง หมวกครอบปากมดลูก ฝาครอบปากมดลูก และฟองน้ำคุมกำเนิดร่วมกับสารฆ่าเชื้ออสุจิ ล้วนเป็นการใช้สิ่งกีดขวาง[47]
ถุงยางอนามัยเป็นวิธีคุมกำเนิดที่ได้รับความนิยมสูงสุดทั่วโลก[48] ถุงยางอนามัยชายใช้สวมบนองคชาตขณะแข็งตัวและป้องกันน้ำอสุจิที่หลั่งออกมาไม่ให้เข้าไปในตัวของคู่นอน[49] ถุงยางอนามัยสมัยใหม่ทำจากยางพารา ทว่าบางทีอาจทำจากวัสดุอื่น เช่น โพลียูรีเทน หรือลำไส้แกะ[49] ส่วนถุงยางอนามัยหญิงมักทำจากยางไนไตร ยางพารา หรือโพลียูรีเทน[50] ถุงยาอนามัยชายมีข้อดีคือราคาถูก ใช้ง่าย และไม่ค่อยมีผลข้างเคียง[51] การทำให้วัยรุ่นเข้าถึงถุงยางอนามัยได้ง่ายไม่ส่งผลต่ออายุที่เริ่มมีกิจกรรมทางเพศหรือความถี่[52] ในประเทศญี่ปุ่น ประมาณ 80% ของคู่รักใช้ถุงยางอนามัยเพื่อคุมกำเนิด ส่วนในประเทศเยอรมันตัวเลขอยู่ที่เพียง 25%[53] และอยู่ที่ 18% ในสหรัฐอเมริกา[54]
ถุงยางอนามัยชายและฝาครอบปากมดลูกร่วมกับสารฆ่าเชื่ออสุจิมีอัตราการล้มเหลวในปีแรกเมื่อใช้อย่างทั่วไปอยู่ที่ 18% และ 12% ตามลำดับ[22] ในการใช้แบบถูกต้อง ถุงยางอนามัยมีประสิทธิผลสูงกว่า โดยมีอัตราการล้มเหลวในปีแรกอยู่ที่ 2% ส่วนฝาครอบปากมดลูกอยู่ที่ 6%[22] นอกจากนี้ถุงยางอนามัยยังสามารถช่วยป้องกันโรคติดต่อทางเพศสัมพันธ์เช่นโรคเอดส์[5]
ฟองน้ำคุมกำเนิดเป็นการใช้สิ่งกีดขวางร่วมกับสารฆ่าเชื้ออสุจิ[28] ใช้โดยการใส่เข้าไปในช่องคลอดก่อนการมีเพศสัมพันธ์เช่นเดียวกับฝาครอบปากมดลูก และต้องวางบนปากมดลูกถึงจะใช้ได้[28] อัตราการล้มเหลวในการใช้ปีแรกขึ้นอยู่กับว่าผู้หญิงที่ใช้เคยมีลูกหรือไม่ โดยอยู่ที่ 24% สำหรับผู้เคยมีลูก และ 12% สำหรับผู้ไม่เคยมี[22] สามารถใส่ฟองน้ำได้ถึง 24 ชั่วโมงก่อนมีเพศสัมพันธ์และต้องทิ้งไว้ในช่องคลอดไม่ต่ำกว่า 6 ชั่วโมงหลังร่วมเพศ[28] นอกจากนี้ยังมีรายงานอาการแพ้[55] และผลข้างเคียงที่สาหัสอย่างอาการท็อกสิกช็อก (toxic shock syndrome)[56]
-
ถุงยางอนามัยชาย
-
ถุงยางอยามัยชายทำจากยางพาราหลังคลี่ออก
-
ถุงยางอนามัยหญิงจากโพลียูรีเทน
-
ฝาครอบปากมดลูกในกล่อง เทียบกับเหรียญ 25 เซนต์ ของสหรัฐ
-
ชุดฟองน้ำคุมกำเนิด
ห่วงอนามัยคุมกำเนิด
[แก้]
ในปัจจุบัน ห่วงอนามัยคุมกำเนิด (ไอยูดี) เป็นอุปกรณ์ขนาดเล็ก มักมีรูปตัว T และมักเคลือบด้วยทองแดงหรือฮอร์โมนลีโวนอร์เจสเตรล (levonorgestrel) ซึ่งใช้โดยการใส่เข้าไปในมดลูก นับเป็นวิธีคุมกำเนิดระยะยาวที่ย้อนกลับได้แบบหนึ่ง[57] อัตราการล้มเหลวของห่วงคุมกำเนิดเคลือบทองแดงอยู่ที่ประมาณ 0.8% ส่วนแบบใช้ลีโวนอร์เจสเตรลมีอัตราการล้มเหลวอยู่ที่ 0.2% ในการใช้ปีแรก[58] ผู้ใช้ห่วงอนามัยและยาคุมกำเนิดแบบฝังมีความพึงพอใจสูงสุดเมื่อเทียบกับผู้ใช้การคุมกำเนิดวิธีอื่น[59] ณ พ.ศ. 2550 ห่วงอนามัยเป็นวิธีคุมกำเนิดแบบย้อนกลับได้ที่ถูกใช้มากที่สุด และมีผู้ใช้กว่า 180 ล้านคนทั่วโลก[60]
หลักฐานชี้ว่าห่วงอนามัยปลอดภัยและมีประสิทธิผลดีเมื่อใช้กับวัยรุ่น[59] และคนที่ไม่เคยมีลูก[61] ห่วงอนามัยไม่ส่งผลกระทบต่อการให้นมลูก และสามารถติดตั้งได้ทันทีหลังให้กำเนิดบุตร[62] นอกจากนี้ยังสามารถใช้ได้ทันทีหลังทำแท้ง[63] เมื่อถอดออกภาวะเจริญพันธุ์จะกลับมาปกติทันทีแม้จะเคยใช้มาเป็นเวลานาน[64]
ห่วงอนามัยชนิดเคลือบทองแดงอาจส่งผลให้ประจำเดือนมามากและปวดประจำเดือนมากขึ้น[65] ในทางตรงข้าม ห่วงอนามัยแบบฮอร์โมนอาจลดประจำเดือนหรือหยุดประจำเดือน[62] อาการปวดประจำเดือนสามารถบรรเทาด้วยยาแก้อักเสบชนิดไม่ใช่สเตอรอยด์ (NSAID)[66] ผลกระทบที่อาจตามมาได้แก่ expulsion (2-5%) และมดลูกฉีกขาดที่เกิดขึ้นไม่บ่อยนัก (น้อยกว่า 0.7%)[62][66] ห่วงอนามัยแบบเก่าที่ชื่อ Dalkon shield ถูกพบว่าเพิ่มความเสี่ยงของการติดเชื้อในอุ้งเชิงกราน (pelvic inflammatory disease) อย่างไรก็ตามห่วงอนามัยรุ่นปัจจุบันไม่ก่อให้เกิดความเสี่ยงนี้หากผู้ใช้ไม่มีโรคติดต่อทางเพศสัมพันธ์ตอนช่วงเวลาติดตั้ง[67]
การทำหมัน
[แก้]การทำหมันมีทั้งการผูกท่อรังไข่สำหรับผู้หญิงและการตัดหลอดนำอสุจิสำหรับผู้ชาย[2] ทั้งคู่ไม่มีผลข้างเคียงระยะยาว และการผูกท่อรังไข่สามารถลดความเสี่ยงมะเร็งรังไข่[2] การตัดหลอดนำอสุจิมีโอกาสการเกิดภาวะแทรกซ้อนน้อยกว่าการผูกท่อรังไข่ถึง 20 เท่า[2][68] หลังการตัดหลอดนำอุจิถุงอัณฑะอาจมีอาการบวมหรือเจ็บทว่าอาการมักดีขึ้นภายในหนึ่งถึงสองสัปดาห์[69] ส่วนการผูกท่อรังไข่มีโอกาสเกิดภาวะแทรกซ้อน 1–2% โดยภาวะแทรกซ้อนรุนแรงมักเกิดขึ้นจากการวางยาสลบ[70] การทำหมันไม่ป้องกันโรคติดต่อทางเพศสัมพันธ์[2]
หลายคนอาจรู้สึกเสียดายหลังทำหมัน ประมาณ 5% ของผู้หญิงที่ทำหมันซึ่งมีอายุมากกว่า 30 ปี เสียใจกับการตัดสินใจของตน และประมาณ 20% ของหญิงอายุต่ำกว่า 30 ปี รู้สึกเสียดาย[2] ในทางตรงกันข้าม ผู้ชายน้อยกว่า 5% รู้สึกเสียใจที่ทำหมัน โดยผู้ชายที่รู้สึกเสียดายมักอายุน้อย มีลูกที่ยังเด็ก ไม่มีลูก หรือมีปัญหากับชีวิตคู่หลังแต่งงาน[71] แบบสอบถามพบว่า 9% ของพ่อแม่ที่แท้จริงกล่าวว่าหากย้อนเวลาได้พวกเขาจะเลือกไม่มีลูก[72]
การทำหมันถูกเรียกว่าเป็นกระบวนการที่ถาวร[73] ทว่าเป็นไปได้ที่จะพยายามต่อท่อรังไข่หรือต่อหลอดนำอสุจิอีกครั้ง ผู้หญิงมักมีความต้องการจะย้อนกระบวนการทำหมันเมื่อเปลี่ยนคู่ครอง[73] อัตราความสำเร็จของการตั้งครรภ์หลังการต่อท่อรังไข่อยู่ระหว่างร้อยละ 31 ถึง ร้อยละ 88 โดยมีความเสี่ยงการเกิดภาวะแทรกซ้อน เช่น การท้องนอกมดลูก[73] ร้อยละ 2 ถึง 6 ของผู้ชายที่ทำหมันขอต่อหลอดนำอสุจิอีกครั้ง[74] อัตราความสำเร็จหลังย้อนการทำหมันอยู่ที่ 38–84% ยิ่งทำหมันมาเป็นเวลานานอัตราความสำเร็จหลังการต่อหลอดนำอสุจิอีกครั้งยิ่งต่ำลง[74] ผู้ชายยังสามารถใช้วิธีสกัดอสุจิตามด้วยการปฏิสนธินอกร่างกาย[75]
โดยพฤติกรรม
[แก้]การคุมกำเนิดโดยพฤติกรรมเป็นการควบคุมเวลาหรือวิธีร่วมเพศเพื่อป้องกันไม่ให้ตัวอสุจิเข้าไปยังช่องคลอดในช่วงเวลาที่ผู้หญิงอาจกำลังตกไข่[76] หากใช้อยากถูกต้องการคุมกำเนิดแบบนี้มีอัตราการล้มเหลวในปีแรกอยู่ที่เพียง 3.4% ทว่าหากใช้อย่างผิด ๆ อัตราการล้มเหลวในปีแรกอาจเพิ่มสูงถึง 85%[77]
การนับระยะปลอดภัย (หน้า 7 หลัง 7)
[แก้]
การนับระยะปลอดภัยใช้เพื่อบอกภาวะเจริญพันธุ์ในรอบประจำเดือนผู้หญิงและหลีกเลี่ยงการร่วมเพศอย่างไม่ป้องกันในวันเหล่านั้น[76] สัญญาณใช้เพื่อชี้ภาวะเจริญพันธุ์ได้แก่ อุณหภูมิร่างกายขณะพัก มูกช่องคลอด หรือรอบประจำเดือน[76] วิธีนี้มีอัตราการล้มเหลวในการใช้ปีแรกอยู่ที่ 24% เมื่อใช้แบบทั่วไป และอยู่ที่ 0.4% ถึง 5% เมื่อใช้อย่างถูกต้อง[22] ทั่วโลกมีคู่รักประมาณ 3.6% ใช้วิธีนี้[78] ณ พ.ศ. 2559 มีโปรแกรมประยุกต์จำนวนหนึ่งที่ถูกสร้างมาเพื่อนับระยะปลอดภัย ทว่ามักถูกใช้เพื่อช่วยให้ตั้งครรภ์มากกว่าเพื่อป้องกันการตั้งครรภ์[79]
การหลั่งนอก
[แก้]การหลั่งนอกช่องคลอดเป็นการที่ผู้ชายถอนอวัยวะเพศออกจากช่องคลอดขณะกำลังร่วมเพศก่อนที่จะถึงจุดสุดยอดและก่อนหลั่งน้ำอสุจิ[80] ความเสี่ยงหลักของวิธีนี้คือการที่ผู้ชายอาจกะเวลาไม่ถูก[80] อัตราการล้มเหลวในการใช้ปีแรกอยู่ที่ 4% เมื่อใช้อยากถูกต้อง และ 22% สำหรับการใช้ทั่วไป[22] แพทย์บางคนอาจคิดว่าวิธีนี้ไม่ใช่การคุมกำเนิด[28]
ข้อมูลเกี่ยวกับประมาณอสุจิในน้ำหล่อลื่นนั้นมีจำนวนไม่มาก[81] บางงานวิจัยไม่พบตัวอสุจิเลย[81] งานวิจัยหนึ่งพบอสุจิในอาสาสมัคร 10 คน จาก 27 คน[82] คู่รัก 3% ใช้วิธีการหลั่งนอกเพื่อคุมกำเนิด[78]
การงดเว้น
[แก้]การงดเว้นการมีเพศสัมพันธ์อาจหมายถึงการไม่ประกอบกิจกรรมทางเพศหรือร่วมเพศทางอื่นนอกจากช่องคลอด โดยถือว่าเป็นการคุมกำเนิดชนิดหนึ่ง[83][84] การงดเว้นจากการมีเพศสัมพันธ์สามารถป้องกันการตั้งครรภ์ได้ 100%[85][86] อย่างไรก็ตาม งานวิจัยพบว่า 88% ของคนที่สัญญาว่าจะไม่มีเพศสัมพันธ์ก่อนแต่งงานได้ร่วมเพศก่อนแต่งงาน[87] การงดเว้นไม่สามารถป้องกันการตั้งครรภ์ที่เกิดจากการข่มขืน นโยบายทางสาธารณสุขที่รณรงค์ให้งดเว้นการมีเพศสัมพันธ์ไม่ค่อยมีประสิทธิผลเท่าไหร่นักโดยเฉพาะในประเทศกำลังพัฒนาและในกลุ่มผู้ด้อยโอกาส[88][89]
บางครั้งการร่วมเพศแบบไม่สอดใส่หรือการร่วมเพศทางปากถือเป็นการคุมกำเนิดเช่นกัน[83] แม้บางครั้งอาจมีความเสี่ยงที่จะทำให้ตั้งครรภ์แม้ไม่ได้สอดใส่ก็ตาม ตัวอย่างเช่น การร่วมเพศบริเวณขาหนีบหรือบริเวณอื่นใกล้ช่องคลอด การถูไถด้านนอกช่องคลอด และขณะถอนองคชาตออกหลังการร่วมเพศทางทวารหนัก โดยอสุจิอาจติดอยู่ตรงบริเวณช่องคลอดและเคลื่อนตัวไปกับน้ำหล่อลื่นที่ออกมา[90][91] การสอนเพศศึกษาที่เน้นการงดเว้นการมีเพศสัมพันธ์อย่างเดียวไม่ลดการตั้งครรภ์ในวัยรุ่น[7][92]
การให้นมบุตร
[แก้]การคุมกำเนิดโดยการให้นมลูก (LAM) เป็นวิธีคุมกำเนิดโดยธรรมชาติ หลังคลอดผู้หญิงมักอยู่ในภาวะไม่เจริญพันธุ์เป็นระยะเวลาหนึ่งและสามารถคงภาวะไว้ได้ด้วยการให้นมลูก[93] โดยสามารถใช้ได้หากไม่มีประจำเดือน เลี้ยงลูกด้วยนมแม่อย่างเดียว และลูกยังอายุไม่ถึง 6 เดือน[25] องค์การอนามัยโลกกล่าวว่าการเลี้ยงลูกด้วยนมแม่อย่างเดียวมีอัตราการล้มเหลวอยู่ที่ 2% ในหกเดือนแรกหลังคลอด [94] งานวิจัย 6 งานพบอัตราการล้มเหลวในหกเดือนแรกหลังคลอดอยู่ระหว่าง 0 ถึง 7.5%[95]อัตราการล้มเหลวเพิ่มขึ้นเป็น 4–7% ในหนึ่งปี และ 13% ในสองปี[96] การเลี้ยงลูกด้วยนมผง การปั้มนมแทนที่การให้ดูดจากเต้า การใช้จุกนม และการให้ทานอาหารแข็ง มีส่วนเพิ่มอัตราการล้มเหลว[97] ในคนที่เลี้ยงลูกด้วยนมแม่อย่างเดียวมี 10% ที่เริ่มมีประจำเดือนภายในสามเดือน และ 20% ภายในหกเดือน[96] ส่วนคนที่ไม่ได้ให้นมลูกอาจกลับมาเจริญพันธุ์ภายใน 4 สัปดาห์หลังคลอด[96]
การคุมกำเนิดฉุกเฉิน
[แก้]
การคุมกำเนิดฉุกเฉินคือการใช้ยาเม็ด (ยาคุมกำเนิดฉุกเฉิน)[98] หรืออุปกรณ์หลังมีเพศสัมพันธ์อย่างไม่ป้องกัน เพื่อลดโอกาสการตั้งครรภ์[8] มักทำงานโดยป้องกันการตกไข่หรือการปฏิสนธิ[2][99] ปกติแล้วจะไม่ส่งผลกระทบต่อการฝังตัวของตัวอ่อน[99] วิธีคุมกำเนิดฉุกเฉินมีหลายแบบ เช่น การใช้ยาเม็ดคุมกำเนิดในปริมาณมาก ฮอร์โมนลีโวนอร์เจสเตรล ยาไมฟีพริสโทน และห่วงอนามัยคุมกำเนิด[100] ยาเม็ดที่มีลีโวนอร์เจสเตรลลดโอกาสการตั้งครรภ์ถึง 70% เมื่อรับประทานภายใน 3 วันหลังร่วมเพศโดยไม่ป้องกันหรือหากถุงยางอนามัยรั่ว (มีโอกาสตั้งครรภ์ 2.2%)[8] ส่วนยาอีกตัวหนึ่งที่เรียกว่า ulipristal ลดโอกาสตั้งกันประมาณ 85% เมื่อรับประทานภายใน 5 วันหลังร่วมเพศ (มีโอกาสตั้งครรภ์ 1.4%)[8][100][101] ยาไมฟีพริสโทนมีประสิทธิผลสูงกว่ายาเม็ดที่มีลีโวนอร์เจสเตรล และห่วงอนามัยเคลือบทองแดงเป็นวิธีคุมกำเนิดแบบฉุกเฉินที่ให้ประสิทธิผลสูงสุด[100] ห่วงอนามัยป้องกันการตั้งครรภ์ได้มากกว่า 99% หากใส่ภายใน 5 วันหลังร่วมเพศ (มีโอกาสตั้งครรภ์ 0.1–2%)[2][102][103] ยาที่มีลีโวนอร์เจสเตรลอาจมีประสิทธิผลต่ำกว่าเมื่อใช้โดยผู้มีโรคอ้วนหรือน้ำหนักเกิน จึงแนะนำให้ใช้ห่วงอนามัยหรือ ulipristal แทน[104]
การป้องกันสองชั้น
[แก้]การป้องกันสองชั้นเป็นการใช้วิธีที่ป้องกันทั้งการตั้งครรภ์และโรคติดต่อทางเพศสัมพันธ์[105] โดยอาจใช้ถุงยางอนามัยอย่างเดียวหรือร่วมกับวิธีคุมกำเนิดแบบอื่น หรือโดยการหลีกเลี่ยงการร่วมเพศแบบสอดใส่[106][107] การป้องกันสองชั้นเหมาะกับผู้ไม่อยากตั้งครรภ์[106] และผู้ที่ใช้ยารักษาสิวอย่าง isotretinoin ที่เพิ่มความเสี่ยงความพิการแต่กำเนิดในครรภ์[108]
ผลกระทบ
[แก้]สุขภาพ
[แก้]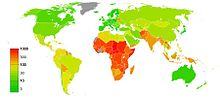

มีการประมาณว่าการคุมกำเนิดในประเทศกำลังพัฒนาลดจำนวนการตายของมารดาจากการมีครรภ์และการคลอดโดยตรงถึง 40% หรือประมาน 270,000 คนใน พ.ศ. 2541 และอาจสามารถป้องกันการตายถึง 70% หากความต้องการทั้งหมดของการคุมกำเนิดถูกตอบรับ[18][19] ผลดีเหล่านี้มาจากการลดจำนวนการตั้งครรภ์ที่ไม่ได้วางแผนซึ่งมักจบด้วยการทำแท้งที่ไม่ปลอดภัย และการป้องกันไม่ให้เกิดการตั้งครรภ์ในกลุ่มเสี่ยง[18]
การคุมกำเนิดยังช่วยเพิ่มโอกาสรอดชีวิตของเด็กในประเทศกำลังพัฒนาโดยการเพิ่มระยะเวลาระหว่างการตั้งครรภ์แต่ละครั้ง[18] กลุ่มนี้มักมีผลลัพธ์แย่ลงเมื่อมารดาตั้งครรภ์อีกครั้งภายใน 18 เดือนหลังคลอด[18][110]
การตั้งครรภ์ในวัยรุ่นโดยเฉพาะในวัยรุ่นที่มีอายุน้อย มักส่งผลเสียต่อทารก เช่น คลอดก่อนกำหนด น้ำหนักน้อย หรือาจเสียชีวิตหลังคลอด[13] ในสหรัฐอเมริกา การตั้งครรภ์ในวัยรุ่นอายุระหว่าง 15 ถึง 19 ปี เกิดขึ้นโดยไม่ได้วางแผน[66] การสอนเพศศึกษาแบบรอบด้าน (comprehensive sex education) และการเข้าถึงการคุมกำเนิดมีประสิทธิผลในการลดอัตราการตั้งครรถ์ในกลุ่มอายุนี้[111]
การเงิน
[แก้]
| มีลูก 7–8 คน มีลูก 6–7 คน มีลูก 5–6 คน มีลูก 4–5 คน | มีลูก 3–4 คน มีลูก 2–3 คน มีลูก 1–2 คน มีลูก 0–1 คน |
ในประเทศกำลังพัฒนา การคุมกำเนิดทำให้เศรษฐกิจเติบโตด้วยการลดจำนวนเด็กที่ต้องพึ่งพาผู้ใหญ่ และเพิ่มจำนวนผู้หญิงที่ทำงาน[20] รายได้ ทรัพย์สิน ดัชนีมวลกายของผู้หญิง รวมถึงการศึกษาและดัชนีมวลกายของลูก สูงขึ้นกับการเข้าถึงการคุมกำเนิดที่มากขึ้น[20] การวางแผนครอบครัวโดยการคุมกำเนิดเป็นหนึ่งในนโยบายด้านสุขภาพที่คุ้มทุนที่สุด[112] สหประชาชาติประมาณว่าเงินทุก ๆ 32 บาท ($1) ที่ใช้ไปกับการคุมกำเนิดเท่ากับการประหยัดเงินไป 60 ถึง 180 บาท ($2–6)[17] เป็นการประหยัดเงินจากกรลดการตั้งครรภ์ที่ไม่ได้วางแผนและลดการกระจายของโรคติดต่อทางเพศสัมพันธ์ [112] แม้ทุกวิธีจะช่วยประหยัดเงิน การใช้ห่วงอนามัยเคลือบทองแดงช่วยประหยัดเงินได้เยอะที่สุด[112]
ในสหรัฐอเมริกาค่าใช้จ่ายรวมตั้งแต่ตั้งครรภ์ คลอด รวมถึงในการดูแลทารกโดยเฉลี่ยอยู่ที่ $21,000 หรือประมาณ 670,000 บาท หากคลอดแบบธรรมชาติ และ $31,000 (990,000 บาท) หากผ่าคลอด ณ พ.ศ. 2555[113] ค่าใช้จ่ายในประเทศอื่นมักถูกกว่านี้กว่าครึ่ง[113]
ความชุก
[แก้]
| 6% 12% 18% 24% | 36% 48% 60% 60% | 66% 78% 86% ไม่มีข้อมูล |
ณ พ.ศ. 2542 ประมาณ 60% ของคู่สามีภรรยาที่สามารถมีลูกได้ทั่วโลกใช้การคุมกำเนิด[114] ความนิยมของแต่ละวิธีคุมกำเนิดแตกต่างกันในแต่ละประเทศ[114] วิธีคุมกำเนิดที่ได้รับความนิยมสูงสุดในประเทศพัฒนาแล้วคือถุงยางอนามัยและยาเม็ดคุมกำเนิด ส่วนในทวีปแอฟริกาคือยาเม็ดคุมกำเนิด การทำหมันได้รับความนิยมที่สุดในทวีปเอเชียและลาตินอเมริกา[114] ในประเทศกำลังพัฒนา 35% ของการคุมกำเนิดทำโดยการทำหมันหญิง 30% โดยการใช้ห่วงอนามัยคุมกำเนิด 12% โดยการใช้ยาเม็ดคุมกำเนิด 11% โดยการใช้ถุงยางอนามัย และ 4% ทำโดยการทำหมันชาย[114]
จำนวนผู้หญิงที่ใช้ห่วงอนามัยคุมกำเนิด ณ พ.ศ. 2550 มีมากกว่า 180 ล้านคนและส่วนใหญ่อยู่ในประเทศกำลังพัฒนา[60] ทั่วโลกผู้หญิงในวัยเจริญพันธุ์ประมาณ 3.6% หลีกเลี่ยงการร่วมเพศระหว่างระยะเจริญพันธุ์ ทว่าอัตราการใช้วิธีนี้สูงถึง 20% ในแถบอเมริกาใต้[115] ณ พ.ศ. 2548 ร้อยละ 12 ของคู่รักทั่วโลกใช้การคุมกำเนิดชาย (ถุงยางอนามัยชายหรือการตัดท่อนำอสุจิ) โดยประเทศพัฒนาแล้วมีอัตราการใช้สูงกว่า[116] อัตราการใช้การคุมกำเนิดชายลดลงระหว่างพ.ศ. 2523 และ 2552[114] การใช้การคุมกำเนิดในผู้หญิงแถบแอฟริกาใต้สะฮาราเพิ่มขึ้นจาก 5% ในพ.ศ. 2534 เป็น 30% ในพ.ศ. 2549[117]
ณ พ.ศ. 2555 ร้อยละ 57 ของผู้หญิงวัยเจริญพันธุ์ต้องการที่จะหลีกเลี่ยงการตั้งครรภ์ (867 ล้านคนจาก 1,520 ล้านคน)[118] ผู้หญิงประมาณ 222 ล้านคนไม่สามารถเข้าถึงการคุมกำเนิด ในจำนวนนี้ 53 ล้านคนอาศัยอยู่ที่แถบแอฟริกาใต้สะฮาราและ 97 ล้านคนอาศัยอยู่ในแถบเอเชีย[118] สิ่งนี้ก่อให้เกิดการตั้งครรภ์ที่ไม่ได้วางแผนจำนวน 54 ล้านครั้ง และนำไปสู่การตายของมารดาจำนวนเกือบ 80,000 รายต่อปี[114] ผู้หญิงหลายคนไม่สามารถเข้าถึงวิธีคุมกำเนิดด้วยข้อจำกัดทางศาสนาหรือทางการเมือง[2] อีกเหตุผลนึงคือความยากจน[119] ผู้หญิงหลายคนในแถบแอฟริกาใต้สะฮาราหันไปหาการทำแท้งเถื่อนหลังตั้งครรภ์โดยไม่ได้วางแผนเนื่องจากกฎหมายเกี่ยวกับการทำแท้งที่เข้มงวด ทำให้ผู้หญิงประมาณ 2–4% ในหนึ่งปีทำแท้งอย่างไม่ปลอดภัย[119]
ประวัติ
[แก้]ประวัติยุคแรกเริ่ม
[แก้]
พาไพรัสอีเบอร์ส์ (Ebers Papyrus) แห่งอียิปต์จาก 1550 ปีก่อนคริสตกาลและพาไพรัสคาฮุน (Kahun Papyrus) จาก 1850 ปีก่อนคริสตกาลได้บันทึกการคุมกำเนิดที่ถือได้ว่าเป็นหนึ่งในวิธีที่เก่าแก่ที่สุด โดยการใช้น้ำผึ้ง ใบจากต้นอาเคเชีย และผ้าพันแผลใส่เข้าไปในช่องคลอดเพื่อกีดขวางน้ำอสุจิ .[120][121] เชื่อกันว่าต้นซิลเฟียม (silphium) แห่งกรีซโบราณถูกใช้เพื่อคุมกำเนิด และด้วยประสิทธิผลและความต้องการทำให้มันสูญพันธุ์ไปในที่สุด[122]
ในสมัยกลางของยุโรป การกระทำเพื่อหยุดยั้งการตั้งครรภ์ถูกพระศาสนจักรคาทอลิกมองว่าผิดศีลธรรม[120] ทว่าเชื่อกันว่าสมัยน้นผู้หญิงยังคงใช้การคุมกำเนิดรูปแบบต่าง ๆ เช่น การหลั่งนอกและการใส่รากต้นลิลีเข้าไปในช่องคลอด[123] ผู้หญิงในสมัยกลางยังมักถูกแนะนำให้มัดลูกอัณฑะเพียงพอนไว้ที่ต้นขาระหว่างมีเพศสัมพันธ์เพื่อป้องกันการตั้งครรภ์[124] ถุงยางอนามัยซึ่งเก่าแก่ที่สุดถูกพบในซากปราสาทดัดลีย์ในประเทศอังกฤษ และคาดว่ามาจาก ค.ศ. 1640[124] โดยทำจากลำไส้สัตว์และคาดว่ายังถูกใช้ป้องกันการติดโรคติดต่อทางเพศสัมพันธ์ระหว่างสงครามกลางเมืองอังกฤษ[124]
กาซาโนวา ผู้ใช้ชีวิตในช่วงคริสต์ศตวรรษที่ 18 ของอิตาลี บรรยายเกี่ยวกับการใช้หนังแกะคลุมเพื่อป้องกันการตั้งครรภ์ อย่างไรก็ตาม การใช้ถุงยางอนามัยเริ่มถูกใช้ในวงกว้างในช่วงคริสต์ศตวรรษที่ 20[120]
การเคลื่อนไหวทางการคุมกำเนิด
[แก้]
การเคลื่อนไหวทางการคุมกำเนิดพัฒนาขึ้นระหว่างคริสต์ศตวรรษที่ 19 และต้นคริสต์ศตวรรษที่ 20[125] Malthusian League ตั้งขึ้นบนฐานความคิดของ ทอมัส มาลธัสใน ค.ศ. 1877 ที่สหราชอาณาจักร เพื่อให้ความรู้แก่สาธารณชนเกี่ยวกับความสำคัญของการวางแผนครอบครัวและยังสนับสนุนให้เลิกลงโทษผู้ที่ส่งเสริมการคุมกำเนิด[126] มาร์กาเร็ต แซนเกอร์ และ ออตโต บ็อบเซน ทำให้คำว่า "การคุมกำเนิด" เป็นที่รู้จักใน ค.ศ. 1914[127][128] หลัก ๆ แล้วแซนเกอร์สนับสนุนการคุมกำเนิดเพราะเป็นการป้องกันไม่ให้ผู้หญิงไปทำแท้งอย่างไม่ปลอดภัย ทว่าเธอมักรณรงค์ว่าการคุมกำเนิดลดข้อบกพร่องทางกายและทางจิต[129][130] ส่วนใหญ่เธอเคลื่อนไหวภายในสหรัฐอเมริกา ต่อมาในช่วงคริสต์ทศวรรษ 1930 เธอเริ่มมีชื่อเสียงระดับนานาชาติ ในช่วงนั้นมีการใช้กฎหมายเกี่ยวกับระเบียบอันเคร่งครัด (Comstock Law) ทำให้การแจกจ่ายวิธีคุมกำเนิดเป็นเรื่องผิดกฎหมาย เธอได้รับการประกันตัวใน ค.ศ. 1914 หลังถูกจับข้อหาแจกจ่ายข้อมูลเกี่ยวกับการคุมกำเนิด และย้ายออกจากสหรัฐไปยังสหราชอาณาจักร[131] ในสหราชอาณาจักรแซงเกอร์ยังคงต่อสู้เพื่อการคุมกำเนิด โดยได้รับแรงบันดาลใจจาก Havelock Ellis เธอเชื่อว่าผู้หญิงต้องสามารถร่วมเพศอย่างมีความสุขโดยไม่ต้องกังวลว่าจะตั้งครรภ์ ระหว่างใช้ชีวิตอยู่ในต่างประเทศ แซงเกอร์เห็นฝาครอบปากมดลูกที่มาความยืดหยุ่นมากกว่าเดิมในคลินิกดัชแห่งนึง เธอคิดว่ามันเป็นวิธีคุมกำเนิดที่ดีกว่า[130] เมื่อแซงเกอร์กลับไปที่สหรัฐ เธอก่อตั้งคลินิกในบรุกลิน รัฐนิวยอร์กโดยได้รับความช่วยเหลือจากน้องสาว Ethel Bryne[132] ใน ค.ศ. 1916 แต่ว่าเพียง 11 วันต่อมาก็ถูกปิดตัวลง ซ้ำเธอยังโดนจับกุม[133] ความโด่งดังของการเข้าจับกุม การสู้คดี และการอุทธรณ์จุดประกายให้เกิดผู้ยึดถือทฤษฎีเกี่ยวกับการคุมกำเนิดขึ้นทั่วสหรัฐ[134] นอกจากน้องสาวของเธอแล้ว แซงเกอร์ยังได้รับความช่วยเหลือจากสามีคนแรก วิลเลียม แซงเกอร์ และสามีคนที่สอง James Noah H. Slee[130]
คลินิกถาวรเพื่อการคุมกำเนิดแห่งแรกถูกก่อตั้งขึ้นใน พ.ศ. 2464 ณ ประเทศอังกฤษ โดย มารี สโตปส์ (Marie Stopes)[135] ดำเนินการโดยนางผดุงครรภ์และได้รับการสนับสนุนจากแพทย์รับเชิญ[136] คลินิกเป็นที่ให้คำแนะนำเกี่ยวกับการคุมกำเนิดแก่ผู้หญิงและยังสอนเกี่ยวกับการใช้หมวกครอบปากมดลูก คลินิกของเธอทำให้การคุมกำเนิดเป็นที่ยอมรับในช่วงคริสต์ทศวรรษ 1920 โดยการใช้คำศัพท์ทางวิทยาศาสตร์ สโตรปส์และผู้นำคตินิยมสิทธิสตรีผู้อื่นทำหน้าที่สำคัญในการทำลายข้อห้ามเกี่ยวกับเซ็กส์ ในเดือนเมษายน ค.ศ. 1930 การประชุมการคุมกำเนิดได้รวบรวมตัวแทน 700 คน และนำการคุมกำเนิดและการทำแท้งเข้าสู่โลกทางการเมือง สามเดือนต่อมา กระทรวงสาธารณสุขในสหราชอาณาจักรอนุญาตให้องค์การรัฐวิสาหกิจท้องถิ่นให้คำแนะนำเกี่ยวกับการคุมกำเนิดในศูนย์สวัสดิการ[137]
ใน ค.ศ. 1936 ศาลสหรัฐให้การตัดสินในคดี U.S. v. One Package ว่าการจ่ายอุปกรณ์ทางการแพทย์เพื่อช่วยชีวิตหรือพัฒนาความเป็นอยู่ของคนไข้ไม่ถือว่าขัดกับกฎหมายเกี่ยวกับระเบียบอันเคร่งครัด ผสการสำรวจระดับชาติใน ค.ศ. 1937 ชี้ว่า 71% ของผู้ใหญ่สนับสนุนการคุมกำเนิด ใน ค.ศ. 1938 สหรัฐมีคลินิกคุมกำเนิดทั้งหมด 347 แห่ง แม้การโฆษณาเกี่ยวกับคลินิกยังถือว่าผิดกฎหมาย เอลานอร์ รูสเวลต์ (Eleanor Roosevelt) อดีตสตรีหมายเลขหนึ่งสนับสนุนการคุมกำเนิดและการวางแผนครอบครัวอย่างเปิดเผย[138] ใน ค.ศ. 1966 ประธานาธิบดี ลินดอน บี. จอห์นสัน กล่าวสนับสนุนการจัดหาเงินทุนสาธารณะสำหรับบริการวางแผนครอบครัว และรัฐบาลกลางสหรัฐยังเริ่มสงเคราะห์เงินช่วยเหลือบริการคุมกำเนิดแก่ครอบครัวรายได้น้อย[139] รัฐบัญญัติคุ้มครองผู้ป่วยและการบริบาลที่เสียได้ถูกลงนามเป็นกฎหมายเมื่อมีนาคม ค.ศ. 2010 ภายใต้ประธานาธิบดี บารัก โอบามา และกำหนดให้แผนประกันสุขภาพทุกแบบครอบคลุมวิธีคุมกำเนิด รวมถึง วิธีที่ใช้สิ่งกีดขวาง วิธีที่ใช้ฮอร์โมน อุปกรณ์ฝัง การคุมกำเนิดแบบฉุกเฉิน และการทำหมัน[140]
วิธีสมัยใหม่
[แก้]ใน ค.ศ. 1909 ริชาร์ด ริกเตอร์ พัฒนาห่วงอนามัยแบบแรกจากลำไส้ของตัวไหม โดยได้รับการพัฒนาต่อมาจนออกสู่ตลาดในประเทศเยอรมันช่วงปลายคริสต์ทศวรรษ 1920[141] ใน ค.ศ. 1951 นักเคมีชื่อ คาร์ล เจอราสซี (Carl Djerassi) จากเม็กซิโกซิตีสร้างฮอร์โมนในยาเม็ดโปรเจสเตอโรนโดยใช้มันสายพันธุ์แม็กซิกัน[142] เจอราสซีได้สร้างยาเม็ดคุมกำเนิดขึ้นมาทว่าขาดทรัพยากรณ์ในการกระจายยาให้ผู้ใช้ การทำแท้งด้วยยากลายเป็นอีกทางเลือกของการทำแท้งโดยศัลยกรรมหลังการพัฒนาของสารที่มีโครงสร้างคล้ายโพรสตาแกลนดินในช่วงคริสต์ทศวรรษ 1970 และยาไมฟีพริสโตน (mifepristone) ในคริสต์ทศวรรษ 1980[143]
สังคมและวัฒนธรรม
[แก้]ตำแหน่งทางกฎหมาย
[แก้]ข้อตกลงสิทธิมนุษยชนกำหนดให้รัฐบาลส่วนใหญ่จัดหาบริการเกี่ยวกับการวางแผนครอบครัวและข้อมูลเกี่ยวกับการคุมกำเนิดให้กับประชาชน รวมถึงข้อกำหนดของการวางแผนชาติสำหรับการให้บริการวางแผนครอบครัว การยกเลิกกฎหมายที่จำกัดการเข้าถึงการวางแผนครอบครัว การรับรองการเข้าถึงวิธีคุมกำเนิดหลากหลายวิธีซึ่งปลอดภัยและมีประสิทธิภาพรวมถึงการคุมกำเนิดแบบฉุกเฉิน การทำให้แน่ใจว่ามีผู้ให้บริการทางการแพทย์และสิ่งอำนวยความสะดวกในราคาที่เหมาะสม และสร้างระบบเพื่อทบทวนโครงการที่ได้นำไปใช้ รัฐบาลที่ไม่สามารถสนองข้อกำหนดเหล่านี้อาจถูกจัดว่าได้ละเมิดสนธิสัญญาระหว่างประเทศ[144]
มุมมองทางศาสนา
[แก้]แต่ละศาสนามีมุมมองหลากหลายเกี่ยวกับจริยธรรมของการคุมกำเนิด[145] คริสตจักรโรมันคาทอลิกยอมรับเพียงการวางแผนครอบครัวโดยวิธีธรรมชาติเท่านั้น[146] อย่างไรก็ตามชาวโรมันคาทอลิกในประเทศพัฒนาแล้วจำนวนมากยอมรับการคุมกำเนิดโดยวิธีสมัยใหม่[147][148][149] ในนิกายโปรเตสแตนต์มีมุมมองหลากหลายตั้งแต่ที่ไม่ยอมรับวิธีคุมกำเนิดใด ๆ เลยจนถึงที่ยอมรับการคุมกำเนิดทุกรูปแบบ[150] มุมมองในศาสนายูดาห์มีตั้งแต่พวกที่เคร่งครัดอย่างนิกายออร์โธด็อกซ์ไปจนถึงนิกายปฏิรูปที่เคร่งน้อยกว่า[151] ผู้นับถือศาสนาฮินดูอาจใช้การคุมกำเนิดทั้งแบบธรรมชาติและแบบประดิษฐ์[152] ชาวพุทธส่วนใหญ่มักยอมรับการป้องกันการตั้งครร์ แต่ไม่ยอมรับการทำแท้ง[153] ศาสนาอิสลามอนุญาตให้คุมกำเนิดหากไม่ส่งผลต่อสุขภาพแม้บางคนอาจไม่เห็นด้วย[154]
วันคุมกำเนิดโลก
[แก้]วันที่ 26 กันยายนของทุกปีถือว่าเป็นวันคุมกำเนิดโลกซึ่งอุทิศให้กับการเพิ่มความตระหนักและพัฒนาความรู้เกี่ยวกับเพศศึกษาและอนามัยการเจริญพันธุ์ โดยมีวิสัยทัศน์ว่าโลกซึ่งทุกการตั้งครรภ์เป็นที่ต้องการ[155]
ความเชื่อผิด ๆ
[แก้]มีหลายความเชื่อเกี่ยวกับเพศสัมพันธ์และการตั้งครรภ์ซึ่งไม่ถูกต้อง[156] การสวนล้างช่องคลอด (douching) หลังมีเพศสัมพันธ์ไม่ใช่การคุมกำเนิดที่มีประสิทธิภาพ[157] แถมยังมักส่งผลเสียต่อสุขภาพและไม่แนะนำให้ใช้[158] ผู้หญิงอาจตั้งครรภ์ได้แม้ในการร่วมเพศครั้งแรก[159] และในทุกท่วงท่าการร่วมเพศ[160] นอกจากนี้ยังเป็นไปได้ (แม้จะโอกาสต่ำ) ที่จะตั้งครรภ์ระหว่างเป็นประจำเดือน[161]
แนวทางการวิจัย
[แก้]ผู้หญิง
[แก้]การพัฒนาวิธีคุมกำเนิดยังเป็นที่ต้องการ ด้วยประมาณครึ่งของผู้ตั้งครรภ์โดยไม่ได้ตั้งใจได้ใช้วิธีคุมกำเนิดในขณะนั้น[28] ขณะนี้วิธีการคุมกำเนิดแบบต่าง ๆ เช่น ถุงยางอนามัยสตรีที่ดีขึ้น ฝาครอบปากมดลูกที่ดีกว่าเดิม แผ่นแปะคุมกำเนิดโดยโปรเจสตินอย่างเดียว และวงแหวนช่องคลอดที่มีโปรเจสเตอโรนซึ่งให้ผลเป็นเวลานาน กำลังถูกศึกษา[162] สำหรับผู้หญิงที่มีเพศสัมพันธ์ไม่บ่อย การรับประทานยาเม็ดที่มีลีโวนอร์เจสเตรลช่วงที่มีเพศสัมพันธ์อาจเป็นทางเลือกที่ดี[163]
อุปกรณ์ที่เรียกว่า Essure ซึ่งขยายตัวเพื่อปิดทางเมื่อใส่เข้าไปในท่อนำไข่ได้รับอนุญาตในสหรัฐใน พ.ศ. 2545[164]
ผู้ชาย
[แก้]วิธีคุมกำเนิดชาย ได้แก่ ถุงยางอนามัย การตัดหลอดนำอสุจิ และการหลั่งนอก[165][166] ระหว่างร้อยละ 25 ถึง 75 ของชายที่ยังมีเพศสัมพันธ์จะใช้วิธีคุมกำเนิดแบบฮอร์โมนหากพวกเขาสามารถหาได้[116][165] วิธีทั้งที่ใช้ฮอร์โมนและไม่ใช่กำลังอยู่ในขั้นทดลอง[116] และยังมีงานวิจัยที่ศึกษาเกี่ยวกับวัคซีนคุมกำเนิด[167]
ดูเพิ่ม
[แก้]อ้างอิง
[แก้]- ↑ "Definition of Birth control". MedicineNet. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ สิงหาคม 6, 2012. สืบค้นเมื่อ สิงหาคม 9, 2012.
- ↑ 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.07 2.08 2.09 Hanson, S.J.; Burke, Anne E. (December 21, 2010). "Fertility control: contraception, sterilization, and abortion". ใน Hurt, K. Joseph; Guile, Matthew W.; Bienstock, Jessica L.; Fox, Harold E.; Wallach, Edward E. (บ.ก.). The Johns Hopkins manual of gynecology and obstetrics (4th ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. pp. 382–395. ISBN 978-1-60547-433-5.
- ↑ Oxford English Dictionary. Oxford University Press. June 2012.
- ↑ World Health Organization (WHO). "Family planning". Health topics. World Health Organization (WHO). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มีนาคม 18, 2016. สืบค้นเมื่อ มีนาคม 28, 2016.
- ↑ 5.0 5.1 5.2 5.3 5.4 World Health Organization Department of Reproductive Health and Research (2011). Family planning: A global handbook for providers: Evidence-based guidance developed through worldwide collaboration (PDF) (Rev. and Updated ed.). Geneva, Switzerland: WHO and Center for Communication Programs. ISBN 978-0-9788563-7-3. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ กันยายน 21, 2013.
- ↑ Taliaferro, L. A.; Sieving, R.; Brady, S. S.; Bearinger, L. H. (2011). "We have the evidence to enhance adolescent sexual and reproductive health—do we have the will?". Adolescent medicine: state of the art reviews. 22 (3): 521–543, xii. PMID 22423463.
- ↑ 7.0 7.1 Chin, H. B.; Sipe, T. A.; Elder, R.; Mercer, S. L.; Chattopadhyay, S. K.; Jacob, V.; Wethington, H. R.; Kirby, D.; Elliston, D. B. (2012). "The Effectiveness of Group-Based Comprehensive Risk-Reduction and Abstinence Education Interventions to Prevent or Reduce the Risk of Adolescent Pregnancy, Human Immunodeficiency Virus, and Sexually Transmitted Infections". American Journal of Preventive Medicine. 42 (3): 272–294. doi:10.1016/j.amepre.2011.11.006. PMID 22341164. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-01-02. สืบค้นเมื่อ 2017-12-31.
- ↑ 8.0 8.1 8.2 8.3 Gizzo, S; Fanelli, T; Di Gangi, S; Saccardi, C; Patrelli, TS; Zambon, A; Omar, A; D'Antona, D; Nardelli, GB (October 2012). "Nowadays which emergency contraception? Comparison between past and present: latest news in terms of clinical efficacy, side effects and contraindications". Gynecological Endocrinology. 28 (10): 758–63. doi:10.3109/09513590.2012.662546. PMID 22390259.
- ↑ Selected practice recommendations for contraceptive use (2nd ed.). Geneva: World Health Organization. 2004. p. 13. ISBN 9789241562843. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ กันยายน 8, 2017.
- ↑ DiCenso A, Guyatt G, Willan A, Griffith L (June 2002). "Interventions to reduce unintended pregnancies among adolescents: systematic review of randomised controlled trials". BMJ. 324 (7351): 1426. doi:10.1136/bmj.324.7351.1426. PMC 115855. PMID 12065267.
- ↑ Duffy, K.; Lynch, D. A.; Santinelli, J. (2008). "Government Support for Abstinence-Only-Until-Marriage Education". Clinical Pharmacology & Therapeutics. 84 (6): 746–748. doi:10.1038/clpt.2008.188. PMID 18923389. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ ธันวาคม 11, 2008.
- ↑ "วัยรุ่นต้องรู้! รพ.รัฐ รับฝังยาคุมกำเนิดฟรี ป้องกันท้องก่อนวัยอันควร". 20-06-2017. สืบค้นเมื่อ 07-01-2018.
{{cite news}}: ตรวจสอบค่าวันที่ใน:|access-date=และ|date=(help) - ↑ 13.0 13.1 13.2 Black, A. Y.; Fleming, N. A.; Rome, E. S. (2012). "Pregnancy in adolescents". Adolescent medicine: state of the art reviews. 23 (1): 123–138, xi. PMID 22764559.
- ↑ 14.0 14.1 Rowan, S. P.; Someshwar, J.; Murray, P. (2012). "Contraception for primary care providers". Adolescent medicine: state of the art reviews. 23 (1): 95–110, x–xi. PMID 22764557.
- ↑ 15.0 15.1 15.2 15.3 15.4 World Health Organization Department of Reproductive Health and Research (2011). Family planning: A global handbook for providers: Evidence-based guidance developed through worldwide collaboration (PDF) (Rev. and Updated ed.). Geneva, Switzerland: WHO and Center for Communication Programs. pp. 260–300. ISBN 978-0-9788563-7-3. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ กันยายน 21, 2013.
- ↑ "Costs and Benefits of Contraceptive Services: Estimates for 2012" (PDF). United Nations Population Fund. มิถุนายน 2012. p. 1. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ สิงหาคม 5, 2012.
- ↑ 17.0 17.1 Carr, B.; Gates, M. F.; Mitchell, A.; Shah, R. (2012). "Giving women the power to plan their families". The Lancet. 380 (9837): 80–82. doi:10.1016/S0140-6736(12)60905-2. PMID 22784540. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 10, 2013.
- ↑ 18.0 18.1 18.2 18.3 18.4 18.5 Cleland, J; Conde-Agudelo, A; Peterson, H; Ross, J; Tsui, A (Jul 14, 2012). "Contraception and health". Lancet. 380 (9837): 149–56. doi:10.1016/S0140-6736(12)60609-6. PMID 22784533.
- ↑ 19.0 19.1 Ahmed, S.; Li, Q.; Liu, L.; Tsui, A. O. (2012). "Maternal deaths averted by contraceptive use: An analysis of 172 countries". The Lancet. 380 (9837): 111–125. doi:10.1016/S0140-6736(12)60478-4. PMID 22784531. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 10, 2013.
- ↑ 20.0 20.1 20.2 20.3 Canning, D.; Schultz, T. P. (2012). "The economic consequences of reproductive health and family planning". The Lancet. 380 (9837): 165–171. doi:10.1016/S0140-6736(12)60827-7. PMID 22784535. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 2, 2013.
- ↑ Van Braeckel, D.; Temmerman, M.; Roelens, K.; Degomme, O. (2012). "Slowing population growth for wellbeing and development". The Lancet. 380 (9837): 84–85. doi:10.1016/S0140-6736(12)60902-7. PMID 22784542. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 10, 2013.
- ↑ 22.0 22.1 22.2 22.3 22.4 22.5 22.6 22.7 22.8 Trussell, James (May 2011). "Contraceptive failure in the United States". Contraception. 83 (5): 397–404. doi:10.1016/j.contraception.2011.01.021. PMC 3638209. PMID 21477680.
Trussell, James (November 1, 2011). "Contraceptive efficacy". ใน Hatcher, Robert A.; Trussell, James; Nelson, Anita L.; Cates, Willard Jr.; Kowal, Deborah; Policar, Michael S. (บ.ก.). Contraceptive technology (20th revised ed.). New York: Ardent Media. pp. 779–863. ISBN 978-1-59708-004-0. ISSN 0091-9721. OCLC 781956734. - ↑ Division of Reproductive Health, National Center for Chronic Disease Prevention and Health Promotion, Centers for Disease Control and Prevention (CDC) (มิถุนายน 21, 2013). "U.S. Selected practice recommendations for contraceptive use, 2013: adapted from the World Health Organization Selected practice recommendations for contraceptive use, 2nd edition". MMWR Recommendations and Reports. 62 (5): 1–60. PMID 23784109. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ กรกฎาคม 10, 2013.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ Van der Wijden, C; Manion, C (12 October 2015). "Lactational amenorrhoea method for family planning". The Cochrane database of systematic reviews (10): CD001329. PMID 26457821.
- ↑ 25.0 25.1 Blenning, CE; Paladine, H (Dec 15, 2005). "An approach to the postpartum office visit". American Family Physician. 72 (12): 2491–6. PMID 16370405.
- ↑ Gordon Edlin; Eric Golanty; Kelli McCormack Brown (2000). Essentials for health and wellness (2nd ed.). Sudbury, Mass.: Jones and Bartlett. p. 161. ISBN 978-0-7637-0909-9. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 10, 2016.
- ↑ Edmonds, D. Keith, บ.ก. (2012). Dewhurst's textbook of obstetrics & gynaecology (8th ed.). Chichester, West Sussex: Wiley-Blackwell. p. 508. ISBN 978-0-470-65457-6. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 3, 2016.
- ↑ 28.0 28.1 28.2 28.3 28.4 28.5 28.6 28.7 28.8 Cunningham, F. Gary; Stuart, Gretchen S. (April 12, 2012). "Contraception and sterilization". ใน Hoffman, Barbara; Schorge, John O.; Schaffer, Joseph I.; Halvorson, Lisa M.; Bradshaw, Karen D.; Cunningham, F. Gary (บ.ก.). Williams gynecology (2nd ed.). New York: McGraw-Hill Medical. pp. 132–169. ISBN 978-0-07-171672-7.
- ↑ "Contraception for Adolescents". Pediatrics. 134: e1244–e1256. September 29, 2014. doi:10.1542/peds.2014-2299. PMID 25266430.
- ↑ Mansour, D; Gemzell-Danielsson, K; Inki, P; Jensen, JT (November 2011). "Fertility after discontinuation of contraception: a comprehensive review of the literature". Contraception. 84 (5): 465–77. doi:10.1016/j.contraception.2011.04.002. PMID 22018120.
{{cite journal}}:|ref=harvไม่ถูกต้อง (help) - ↑ 31.0 31.1 Organization, World Health (2009). Medical eligibility criteria for contraceptive use (PDF) (4th ed.). Geneva: Reproductive Health and Research, World Health Organization. pp. 1–10. ISBN 9789241563888. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ กรกฎาคม 9, 2012.
- ↑ Department of Reproductive Health and Research, Family and Community (2004). Selected practice recommendations for contraceptive use (PDF) (2nd ed.). Geneva: World Health Organization. p. Chapter 31. ISBN 9241562846. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ กรกฎาคม 18, 2013.
- ↑ Tepper, NK; Curtis, KM; Steenland, MW; Marchbanks, PA (May 2013). "Physical examination prior to initiating hormonal contraception: a systematic review". Contraception. 87 (5): 650–4. doi:10.1016/j.contraception.2012.08.010. PMID 23121820.
- ↑ 34.0 34.1 34.2 34.3 World Health Organization Department of Reproductive Health and Research (2011). Family planning: A global handbook for providers: Evidence-based guidance developed through worldwide collaboration (PDF) (Rev. and Updated ed.). Geneva, Switzerland: WHO and Center for Communication Programs. pp. 1–10. ISBN 978-0-9788563-7-3. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ กันยายน 21, 2013.
- ↑ Mackenzie, James (ธันวาคม 6, 2013). "The male pill? Bring it on". The Guardian. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 21, 2014. สืบค้นเมื่อ พฤษภาคม 20, 2014.
- ↑ Ammer, Christine (2009). "oral contraceptive". The encyclopedia of women's health (6th ed.). New York: Facts On File. pp. 312–315. ISBN 978-0-8160-7407-5.
- ↑ Nelson, Anita L.; Cwiak, Carrie (2011). "Combined oral contraceptives (COCs)". ใน Hatcher, Robert A.; Trussell, James; Nelson, Anita L.; Cates, Willard Jr.; Kowal, Deborah; Policar, Michael S. (บ.ก.). Contraceptive technology (20th revised ed.). New York: Ardent Media. pp. 249–341. ISBN 978-1-59708-004-0. ISSN 0091-9721. OCLC 781956734. pp. 257–258:
- ↑ 38.0 38.1 Barbara L. Hoffman (2011). "5 Second-Tier Contraceptive Methods—Very Effective". Williams gynecology (2nd ed.). New York: McGraw-Hill Medical. ISBN 0-07-171672-6.
- ↑ 39.0 39.1 39.2 39.3 Brito, MB; Nobre, F; Vieira, CS (April 2011). "Hormonal contraception and cardiovascular system". Arquivos brasileiros de cardiologia. 96 (4): e81–9. doi:10.1590/S0066-782X2011005000022. PMID 21359483.
{{cite journal}}:|ref=harvไม่ถูกต้อง (help) - ↑ Stegeman, BH; de Bastos, M; Rosendaal, FR; van Hylckama Vlieg, A; Helmerhorst, FM; Stijnen, T; Dekkers, OM (Sep 12, 2013). "Different combined oral contraceptives and the risk of venous thrombosis: systematic review and network meta-analysis". BMJ (Clinical research ed.). 347: f5298. doi:10.1136/bmj.f5298. PMC 3771677. PMID 24030561.
- ↑ Kurver, Miranda J.; van der Wijden, Carla L.; Burgers, Jako (October 4, 2012). "Samenvatting van de NHG-standaard 'Anticonceptie' [Summary of the Dutch College of General Practitioners' practice guideline 'Contraception']". Nederlands Tijdschrift voor Geneeskunde (ภาษาดัตช์). 156 (41): A5083. PMID 23062257. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2020-04-05. สืบค้นเมื่อ 2022-01-12.
- ↑ Burrows, LJ; Basha, M; Goldstein, AT (September 2012). "The effects of hormonal contraceptives on female sexuality: a review". The journal of sexual medicine. 9 (9): 2213–23. doi:10.1111/j.1743-6109.2012.02848.x. PMID 22788250.
- ↑ 43.0 43.1 Shulman, LP (October 2011). "The state of hormonal contraception today: benefits and risks of hormonal contraceptives: combined estrogen and progestin contraceptives". American Journal of Obstetrics and Gynecology. 205 (4 Suppl): S9-13. doi:10.1016/j.ajog.2011.06.057. PMID 21961825.
- ↑ Havrilesky, LJ; Moorman, PG; Lowery, WJ; Gierisch, JM; Coeytaux, RR; Urrutia, RP; Dinan, M; McBroom, AJ; Hasselblad, V; Sanders, GD; Myers, ER (July 2013). "Oral Contraceptive Pills as Primary Prevention for Ovarian Cancer: A Systematic Review and Meta-analysis". Obstetrics and gynecology. 122 (1): 139–147. doi:10.1097/AOG.0b013e318291c235. PMID 23743450.
- ↑ Mantha, S.; Karp, R.; Raghavan, V.; Terrin, N.; Bauer, K. A.; Zwicker, J. I. (August 7, 2012). "Assessing the risk of venous thromboembolic events in women taking progestin-only contraception: a meta-analysis". BMJ. 345 (aug07 2): e4944–e4944. doi:10.1136/bmj.e4944. PMC 3413580. PMID 22872710.
{{cite journal}}:|ref=harvไม่ถูกต้อง (help) - ↑ Burke, AE (October 2011). "The state of hormonal contraception today: benefits and risks of hormonal contraceptives: progestin-only contraceptives". American Journal of Obstetrics and Gynecology. 205 (4 Suppl): S14-7. doi:10.1016/j.ajog.2011.04.033. PMID 21961819.
- ↑ 47.0 47.1 Neinstein, Lawrence (2008). Adolescent health care : a practical guide (5th ed.). Philadelphia: Lippincott Williams & Wilkins. p. 624. ISBN 978-0-7817-9256-1. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 17, 2016.
- ↑ Chaudhuri (2007). Practice Of Fertility Control: A Comprehensive Manual (7th ed.). Elsevier India. p. 88. ISBN 9788131211502. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ เมษายน 30, 2016.
- ↑ 49.0 49.1 Hamilton, Richard (2012). Pharmacology for nursing care (8th ed.). St. Louis, Mo.: Elsevier/Saunders. p. 799. ISBN 978-1-4377-3582-6. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 3, 2016.
- ↑ Facts for life (4th ed.). New York: United Nations Children's Fund. 2010. p. 141. ISBN 9789280644661. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 13, 2016.
- ↑ Pray, Walter Steven (2005). Nonprescription product therapeutics (2nd ed.). Philadelphia: Lippincott Williams & Wilkins. p. 414. ISBN 978-0-7817-3498-1. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ เมษายน 30, 2016.
- ↑ "Condom Use by Adolescents". Pediatrics. 132 (5): 973–981. October 28, 2013. doi:10.1542/peds.2013-2821.
- ↑ Eberhard, Nieschlag (2010). Andrology Male Reproductive Health and Dysfunction (3rd ed.). [S.l.]: Springer-Verlag Berlin Heidelberg. p. 563. ISBN 978-3-540-78355-8. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 10, 2016.
- ↑ Barbieri, Jerome F. (2009). Yen and Jaffe's reproductive endocrinology : physiology, pathophysiology, and clinical management (6th ed.). Philadelphia, PA: Saunders/Elsevier. p. 873. ISBN 978-1-4160-4907-4. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 18, 2016.
- ↑ Kuyoh, MA; Toroitich-Ruto, C; Grimes, DA; Schulz, KF; Gallo, MF (January 2003). "Sponge versus diaphragm for contraception: a Cochrane review". Contraception. 67 (1): 15–8. doi:10.1016/s0010-7824(02)00434-1. PMID 12521652.
- ↑ Organization, World Health (2009). Medical eligibility criteria for contraceptive use (4th ed.). Geneva: Reproductive Health and Research, World Health Organization. p. 88. ISBN 9789241563888. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 15, 2016.
- ↑ Winner, B; Peipert, JF; Zhao, Q; Buckel, C; Madden, T; Allsworth, JE; Secura, GM. (2012). "Effectiveness of Long-Acting Reversible Contraception". New England Journal of Medicine. 366 (21): 1998–2007. doi:10.1056/NEJMoa1110855. PMID 22621627. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ กุมภาพันธ์ 18, 2013.
- ↑ Hurt, K. Joseph; และคณะ, บ.ก. (มีนาคม 28, 2012). The Johns Hopkins manual of gynecology and obstetrics. Department of Gynecology and Obstetrics, The Johns Hopkins University School of Medicine, Baltimore Maryland (4th ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 232. ISBN 978-1-60547-433-5. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 12, 2016.
- ↑ 59.0 59.1 Committee on Adolescent Health Care Long-Acting Reversible Contraception Working Group, The American College of Obstetricians and Gynecologists (October 2012). "Committee opinion no. 539: adolescents and long-acting reversible contraception: implants and intrauterine devices". Obstetrics and gynecology. 120 (4): 983–8. doi:10.1097/AOG.0b013e3182723b7d. PMID 22996129.
- ↑ 60.0 60.1 Darney, Leon Speroff, Philip D. (2010). A clinical guide for contraception (5th ed.). Philadelphia, Pa.: Lippincott Williams & Wilkins. pp. 242–243. ISBN 978-1-60831-610-6. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 6, 2016.
- ↑ Black, K; Lotke, P; Buhling, KJ; Zite, NB; Intrauterine contraception for Nulliparous women: Translating Research into Action (INTRA), group (October 2012). "A review of barriers and myths preventing the more widespread use of intrauterine contraception in nulliparous women". The European Journal of Contraception & Reproductive Health Care. 17 (5): 340–50. doi:10.3109/13625187.2012.700744. PMC 4950459. PMID 22834648.
- ↑ 62.0 62.1 62.2 Gabbe, Steven (2012). Obstetrics: Normal and Problem Pregnancies. Elsevier Health Sciences. p. 527. ISBN 978-1-4557-3395-8. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 15, 2016.
- ↑ Steenland, MW; Tepper, NK; Curtis, KM; Kapp, N (November 2011). "Intrauterine contraceptive insertion postabortion: a systematic review". Contraception. 84 (5): 447–64. doi:10.1016/j.contraception.2011.03.007. PMID 22018119.
- ↑ Tommaso Falcone; William W. Hurd, บ.ก. (2007). Clinical reproductive medicine and surgery. Philadelphia: Mosby. p. 409. ISBN 978-0-323-03309-1. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 17, 2016.
- ↑ Grimes, D.A. (2007). ""Intrauterine Devices (IUDs)" In:Hatcher, RA; Nelson, TJ; Guest, F; Kowal, D". Contraceptive Technology (19th ed.). New York: Ardent Media.
- ↑ 66.0 66.1 66.2 Marnach, ML; Long, ME; Casey, PM (March 2013). "Current issues in contraception". Mayo Clinic Proceedings. 88 (3): 295–9. doi:10.1016/j.mayocp.2013.01.007. PMID 23489454.
- ↑ "Popularity Disparity: Attitudes About the IUD in Europe and the United States". Guttmacher Policy Review. 2007. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มีนาคม 7, 2010. สืบค้นเมื่อ เมษายน 27, 2010.
- ↑ Adams CE, Wald M (August 2009). "Risks and complications of vasectomy". Urol. Clin. North Am. 36 (3): 331–6. doi:10.1016/j.ucl.2009.05.009. PMID 19643235.
- ↑ Hillard, Paula Adams (2008). The 5-minute obstetrics and gynecology consult. Hagerstwon, MD: Lippincott Williams & Wilkins. p. 265. ISBN 0-7817-6942-6. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 11, 2016.
- ↑ Hillard, Paula Adams (2008). The 5-minute obstetrics and gynecology consult. Hagerstwon, MD: Lippincott Williams & Wilkins. p. 549. ISBN 0-7817-6942-6. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 5, 2016.
- ↑ Hatcher, Robert (2008). Contraceptive technology (19th ed.). New York, N.Y.: Ardent Media. p. 390. ISBN 978-1-59708-001-9. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 6, 2016.
- ↑ Moore, David S. (2010). The basic practice of statistics (5th ed.). New York: Freeman. p. 25. ISBN 978-1-4292-2426-0. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ เมษายน 27, 2016.
- ↑ 73.0 73.1 73.2 Deffieux, X; Morin Surroca, M; Faivre, E; Pages, F; Fernandez, H; Gervaise, A (May 2011). "Tubal anastomosis after tubal sterilization: a review". Archives of gynecology and obstetrics. 283 (5): 1149–58. doi:10.1007/s00404-011-1858-1. PMID 21331539.
- ↑ 74.0 74.1 Shridharani, A; Sandlow, JI (November 2010). "Vasectomy reversal versus IVF with sperm retrieval: which is better?". Current Opinion in Urology. 20 (6): 503–9. doi:10.1097/MOU.0b013e32833f1b35. PMID 20852426.
- ↑ Nagler, HM; Jung, H (August 2009). "Factors predicting successful microsurgical vasectomy reversal". The Urologic clinics of North America. 36 (3): 383–90. doi:10.1016/j.ucl.2009.05.010. PMID 19643240.
- ↑ 76.0 76.1 76.2 Grimes, DA; Gallo, MF; Grigorieva, V; Nanda, K; Schulz, KF (Oct 18, 2004). "Fertility awareness-based methods for contraception". Cochrane Database of Systematic Reviews (4): CD004860. doi:10.1002/14651858.CD004860.pub2. PMID 15495128.
- ↑ Lawrence, Ruth (2010). Breastfeeding : a guide for the medical professional (7th ed.). Philadelphia, Pa.: Saunders. p. 673. ISBN 978-1-4377-0788-5.
- ↑ 78.0 78.1 Freundl, G; Sivin, I; Batár, I (April 2010). "State-of-the-art of non-hormonal methods of contraception: IV. Natural family planning". The European Journal of Contraception & Reproductive Health Care. 15 (2): 113–23. doi:10.3109/13625180903545302. PMID 20141492.
- ↑ Mangone, Emily Rose; Lebrun, Victoria; Muessig, Kathryn E (19 January 2016). "Mobile Phone Apps for the Prevention of Unintended Pregnancy: A Systematic Review and Content Analysis". JMIR mHealth and uHealth. 4 (1): e6. doi:10.2196/mhealth.4846.
- ↑ 80.0 80.1 Organization, World Health (2009). Medical eligibility criteria for contraceptive use (PDF) (4th ed.). Geneva: Reproductive Health and Research, World Health Organization. pp. 91–100. ISBN 9789241563888. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ กรกฎาคม 9, 2012.
- ↑ 81.0 81.1 Jones, RK; Fennell, J; Higgins, JA; Blanchard, K (June 2009). "Better than nothing or savvy risk-reduction practice? The importance of withdrawal". Contraception. 79 (6): 407–10. doi:10.1016/j.contraception.2008.12.008. PMID 19442773.
- ↑ Killick, SR; Leary, C; Trussell, J; Guthrie, KA (March 2011). "Sperm content of pre-ejaculatory fluid". Human fertility (Cambridge, England). 14 (1): 48–52. doi:10.3109/14647273.2010.520798. PMC 3564677. PMID 21155689.
- ↑ 83.0 83.1 "Abstinence". Planned Parenthood. 2009. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ กันยายน 10, 2009. สืบค้นเมื่อ กันยายน 9, 2009.
- ↑ Murthy, Amitasrigowri S; Harwood, Bryna (2007). Contraception Update (2nd ed.). New York: Springer. pp. Abstract. doi:10.1007/978-0-387-32328-2_12. ISBN 978-0-387-32327-5.
- ↑ Alters, Sandra; Schiff, Wendy (Oct 5, 2009). Essential Concepts for Healthy Living. Jones & Bartlett Publishers. p. 116. ISBN 978-0763756413. สืบค้นเมื่อ 30 December 2017.
- ↑ Greenberg, Jerrold S.; Bruess, Clint E.; Oswalt, Sara B. (Feb 19, 2016). Exploring the Dimensions of Human Sexuality. Jones & Bartlett Publishers. p. 191. ISBN 978-1449698010. สืบค้นเมื่อ 30 December 2017.
- ↑ Fortenberry, J. Dennis (2005). "The limits of abstinence-only in preventing sexually transmitted infections". Journal of Adolescent Health. 36 (4): 269–70. doi:10.1016/j.jadohealth.2005.02.001. PMID 15780781.
{{cite journal}}:|ref=harvไม่ถูกต้อง (help) - ↑ Kim Best (2005). "Nonconsensual Sex Undermines Sexual Health". Network. 23 (4). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ กุมภาพันธ์ 18, 2009.
{{cite journal}}:|ref=harvไม่ถูกต้อง (help) - ↑ Francis, Leslie (2017). The Oxford Handbook of Reproductive Ethics. Oxford University Press. p. 329. ISBN 9780199981878. สืบค้นเมื่อ 30 December 2017.
- ↑ Thomas, R. Murray (2009). Sex and the American teenager seeing through the myths and confronting the issues. Lanham, Md.: Rowman & Littlefield Education. p. 81. ISBN 978-1-60709-018-2.
- ↑ Edlin, Gordon (2012). Health & Wellness. Jones & Bartlett Learning. p. 213. ISBN 978-1-4496-3647-0.
- ↑ Santelli, JS; Kantor, LM; Grilo, SA; Speizer, IS; Lindberg, LD; Heitel, J; Schalet, AT; Lyon, ME; Mason-Jones, AJ; McGovern, T; Heck, CJ; Rogers, J; Ott, MA (September 2017). "Abstinence-Only-Until-Marriage: An Updated Review of U.S. Policies and Programs and Their Impact". The Journal of adolescent health : official publication of the Society for Adolescent Medicine. 61 (3): 273–280. doi:10.1016/j.jadohealth.2017.05.031. PMID 28842065.

- ↑ Blackburn, Susan Tucker (2007). Maternal, fetal, & neonatal physiology : a clinical perspective (3rd ed.). St. Louis, Mo.: Saunders Elsevier. p. 157. ISBN 978-1-4160-2944-1. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 12, 2016.
- ↑ "WHO 10 facts on breastfeeding". World Health Organization. เมษายน 2005. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 23, 2013.
- ↑ Van der Wijden, Carla; Brown, Julie; Kleijnen, Jos (October 8, 2008). "Lactational amenorrhea for family planning". Cochrane Database of Systematic Reviews (4): CD001329. doi:10.1002/14651858.CD001329. PMID 14583931.
- ↑ 96.0 96.1 96.2 Fritz, Marc (2012). Clinical Gynecologic Endocrinology and Infertility. pp. 1007–1008. ISBN 978-1-4511-4847-3. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 3, 2016.
- ↑ Swisher, Judith Lauwers, Anna. Counseling the nursing mother a lactation consultant's guide (5th ed.). Sudbury, MA: Jones & Bartlett Learning. pp. 465–466. ISBN 978-1-4496-1948-0. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 16, 2016.
- ↑ Office of Population Research; Association of Reproductive Health Professionals (กรกฎาคม 31, 2013). "What is the difference between emergency contraception, the 'morning after pill', and the 'day after pill'?". Princeton: Princeton University. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ กันยายน 23, 2013. สืบค้นเมื่อ กันยายน 7, 2013.
- ↑ 99.0 99.1 Leung, Vivian W Y; Levine, Marc; Soon, Judith A (February 2010). "Mechanisms of Action of Hormonal Emergency Contraceptives". Pharmacotherapy. 30 (2): 158–168. doi:10.1592/phco.30.2.158. PMID 20099990.
The evidence strongly supports disruption of ovulation as a mechanism of action. The data suggest that emergency contraceptives are unlikely to act by interfering with implantation
- ↑ 100.0 100.1 100.2 Cheng, L; Che, Y; Gülmezoglu, AM (Aug 15, 2012). "Interventions for emergency contraception". Cochrane Database of Systematic Reviews. 8: CD001324. doi:10.1002/14651858.CD001324.pub4. PMID 22895920.
- ↑ Richardson, AR; Maltz, FN (January 2012). "Ulipristal acetate: review of the efficacy and safety of a newly approved agent for emergency contraception". Clinical therapeutics. 34 (1): 24–36. doi:10.1016/j.clinthera.2011.11.012. PMID 22154199.
- ↑ "Update on Emergency Contraception". Association of Reproductive Health Professionals. มีนาคม 2011. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 11, 2013. สืบค้นเมื่อ พฤษภาคม 20, 2013.
- ↑ Cleland K, Zhu H, Goldstruck N, Cheng L, Trussel T (2012). "The efficacy of intrauterine devices for emergency contraception: a systematic review of 35 years of experience". Human Reproduction. 27 (7): 1994–2000. doi:10.1093/humrep/des140. PMID 22570193.
{{cite journal}}:|ref=harvไม่ถูกต้อง (help) - ↑ Glasier, A; Cameron, ST; Blithe, D; Scherrer, B; Mathe, H; Levy, D; Gainer, E; Ulmann, A (Oct 2011). "Can we identify women at risk of pregnancy despite using emergency contraception? Data from randomized trials of ulipristal acetate and levonorgestrel". Contraception. 84 (4): 363–7. doi:10.1016/j.contraception.2011.02.009. PMID 21920190.
- ↑ "Dual protection against unwanted pregnancy and HIV / STDs". Sex Health Exch (3): 8. 1998. PMID 12294688.
- ↑ 106.0 106.1 Cates, W.; Steiner, M. J. (2002). "Dual Protection Against Unintended Pregnancy and Sexually Transmitted Infections: What Is the Best Contraceptive Approach?". Sexually Transmitted Diseases. 29 (3): 168–174. doi:10.1097/00007435-200203000-00007. PMID 11875378. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มกราคม 25, 2012.
{{cite journal}}:|ref=harvไม่ถูกต้อง (help) - ↑ "Statement on Dual Protection against Unwanted Pregnancy and Sexually Transmitted Infections, including HIV". International Planned Parenthood Federation. พฤษภาคม 2000. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ เมษายน 10, 2016.
- ↑ Gupta, Ramesh C. (กุมภาพันธ์ 25, 2011). Reproductive and Developmental Toxicology. Academic Press. p. 105. ISBN 978-0-12-382032-7. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 16, 2016.
- ↑ Country Comparison: Maternal Mortality Rate เก็บถาวร พฤศจิกายน 8, 2012 ที่ เวย์แบ็กแมชชีน in The CIA World Factbook
- ↑ Sholapurkar, SL (February 2010). "Is there an ideal interpregnancy interval after a live birth, miscarriage or other adverse pregnancy outcomes?". Journal of obstetrics and gynaecology : the journal of the Institute of Obstetrics and Gynaecology. 30 (2): 107–10. doi:10.3109/01443610903470288. PMID 20143964.
- ↑ Lavin, C; Cox, JE (August 2012). "Teen pregnancy prevention: current perspectives". Current Opinion in Pediatrics. 24 (4): 462–9. doi:10.1097/MOP.0b013e3283555bee. PMID 22790099.
- ↑ 112.0 112.1 112.2 Tsui AO, McDonald-Mosley R, Burke AE (April 2010). "Family planning and the burden of unintended pregnancies". Epidemiol Rev. 32 (1): 152–74. doi:10.1093/epirev/mxq012. PMC 3115338. PMID 20570955.
{{cite journal}}:|ref=harvไม่ถูกต้อง (help) - ↑ 113.0 113.1 Rosenthal, Elisabeth (มิถุนายน 30, 2013). "American Way of Birth, Costliest in the World". New York Times. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มีนาคม 14, 2017.
- ↑ 114.0 114.1 114.2 114.3 114.4 114.5 Darroch, JE (March 2013). "Trends in contraceptive use". Contraception. 87 (3): 259–63. doi:10.1016/j.contraception.2012.08.029. PMID 23040137.
- ↑ Darney, Leon Speroff, Philip D. (2010). A clinical guide for contraception (5th ed.). Philadelphia, Pa.: Lippincott Williams & Wilkins. p. 315. ISBN 1-60831-610-6.
- ↑ 116.0 116.1 116.2 Naz, RK; Rowan, S (June 2009). "Update on male contraception". Current Opinion in Obstetrics and Gynecology. 21 (3): 265–9. doi:10.1097/gco.0b013e328329247d. PMID 19469045.
- ↑ Cleland, JG; Ndugwa, RP; Zulu, EM (Feb 1, 2011). "Family planning in sub-Saharan Africa: progress or stagnation?". Bulletin of the World Health Organization. 89 (2): 137–43. doi:10.2471/BLT.10.077925. PMC 3040375. PMID 21346925.
- ↑ 118.0 118.1 Darroch, JE; Singh, S (May 18, 2013). "Trends in contraceptive need and use in developing countries in 2003, 2008, and 2012: an analysis of national surveys". Lancet. 381 (9879): 1756–1762. doi:10.1016/S0140-6736(13)60597-8. PMID 23683642.
- ↑ 119.0 119.1 Rasch, V (July 2011). "Unsafe abortion and postabortion care -an overview". Acta Obstetricia et Gynecologica Scandinavica. 90 (7): 692–700. doi:10.1111/j.1600-0412.2011.01165.x. PMID 21542813.
- ↑ 120.0 120.1 120.2 Cuomo, Amy (2010). "Birth control". ใน O'Reilly, Andrea (บ.ก.). Encyclopedia of motherhood. Thousand Oaks, Calif.: Sage Publications. pp. 121–126. ISBN 978-1-4129-6846-1.
- ↑ Lipsey, Richard G.; Carlaw, Kenneth; Bekar, Clifford (2005). "Historical Record on the Control of Family Size". Economic Transformations: General Purpose Technologies and Long-Term Economic Growth. Oxford University Press. pp. 335–40. ISBN 978-0-19-928564-8.
- ↑ unspecified (2001). "Herbal contraceptives and abortifacients". ใน Bullough, Vern L. (บ.ก.). Encyclopedia of birth control. Santa Barbara, Calif.: ABC-CLIO. pp. 125–128. ISBN 978-1-57607-181-6. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤศจิกายน 16, 2016.
- ↑ McTavish, Lianne (2007). "Contraception and birth control". ใน Robin, Diana (บ.ก.). Encyclopedia of women in the Renaissance : Italy, France, and England. Santa Barbara, Calif.: ABC-CLIO. pp. 91–92. ISBN 978-1-85109-772-2.
- ↑ 124.0 124.1 124.2 "A History of Birth Control Methods" (PDF). Planned Parenthood Report. มกราคม 2012. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ พฤศจิกายน 6, 2015.
- ↑ Hartmann, B (1997). "Population control I: Birth of an ideology". International Journal of Health Services. 27 (3): 523–40. doi:10.2190/bl3n-xajx-0yqb-vqbx. PMID 9285280.
- ↑ Simms, Madeleine (มกราคม 27, 1977). "Review: A History of the Malthusian League 1877–1927". New Scientist. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 5, 2016.
- ↑ Wilkinson Meyer, Jimmy Elaine (2004). Any friend of the movement: networking for birth control, 1920–1940. Ohio State University Press. p. 184. ISBN 978-0-8142-0954-7. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มกราคม 3, 2014.
- ↑ Galvin, Rachel (1998). "Margaret Sanger's "Deeds of Terrible Virtue"". National Endowment for the Humanities. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ ตุลาคม 1, 2013.
- ↑ Rossi, Alice (1988). The Feminist Papers. Boston: Northeastern University Press. p. 523. ISBN 9781555530280.
- ↑ 130.0 130.1 130.2 "Biographical Sketch". About Sanger. New York University. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 28, 2017. สืบค้นเมื่อ กุมภาพันธ์ 24, 2017.
- ↑ Karen Pastorello (2013). The Progressives: Activism and Reform in American Society, 1893–1917. John Wiley & Sons. p. 65. ISBN 978-1-118-65112-4. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 4, 2016.
- ↑ Zorea, Aharon (2012). Birth Control. Santa Barbara, California: Greenwood. p. 43. ISBN 978-0-313-36254-5.
- ↑ Baker, Jean H. (2012). Margaret Sanger : a life of passion (First pbk. ed.). pp. 115–117. ISBN 978-1-4299-6897-3. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 4, 2016.
- ↑ McCann, Carole Ruth (2010). "Women as Leaders in the Contraceptive Movement". ใน Karen O'Connor (บ.ก.). Gender and Women's Leadership: A Reference Handbook. SAGE. p. 751. OCLC 568741234. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 10, 2016.
- ↑ Hall, Ruth (1977). Passionate Crusader. Harcourt, Brace, Jovanovich. p. 186.
- ↑ Marie Carmichael Stopes (1925). The First Five Thousand. London: John Bale, Sons & Danielsson. p. 9. OCLC 12690936.
- ↑ Hall, Lesley (2011). The life and times of Stella Browne : feminist and free spirit. London: I. B. Tauris. p. 173. ISBN 978-1-84885-583-0.
- ↑ Alesha Doan (2007). Opposition and Intimidation: The Abortion Wars and Strategies of Political Harassment. University of Michigan Press. pp. 53–54. ISBN 978-0-472-06975-0.
- ↑ "History of Birth Control in the United States". Congressional Digest. 2012.
- ↑ "Birth control benefits and reproductive health care options in the Health Insurance Marketplace". HealthCare.gov. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ กุมภาพันธ์ 12, 2016. สืบค้นเมื่อ กุมภาพันธ์ 17, 2016.
- ↑ Fritz, Marc A.; Speroff, Leon (2011). "Intrauterine contraception". Clinical gynecologic endocrinology and infertility (8th ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. pp. 1095–1098. ISBN 978-0-7817-7968-5. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤศจิกายน 16, 2016.
- ↑ "American Experience | The Pill | Timeline". www.pbs.org. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ ตุลาคม 1, 2016. สืบค้นเมื่อ ตุลาคม 20, 2016.
- ↑ Kulier, Regina; Kapp, Nathalie; Gülmezoglu, A. Metin; Hofmeyr, G. Justus; Cheng, Linan; Campana, Aldo (November 9, 2011). "Medical methods for first trimester abortion". Cochrane Database of Systematic Reviews (11): CD002855. doi:10.1002/14651858.CD002855.pub4. PMID 22071804.
- ↑ Cottingham J.; Germain A.; Hunt P. (2012). "Use of human rights to meet the unmet need for family planning". The Lancet. 380 (9837): 172–180. doi:10.1016/S0140-6736(12)60732-6. PMID 22784536.
{{cite journal}}:|ref=harvไม่ถูกต้อง (help) - ↑ Srikanthan, A; Reid, RL (February 2008). "Religious and cultural influences on contraception". Journal of Obstetrics and Gynaecology Canada. 30 (2): 129–37. PMID 18254994.
{{cite journal}}:|ref=harvไม่ถูกต้อง (help) - ↑ Pope Paul VI (กรกฎาคม 25, 1968). "Humanae Vitae: Encyclical of Pope Paul VI on the Regulation of Birth". Vatican. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ March 19, 2011. สืบค้นเมื่อ October 1, 2006.
- ↑ Rosemary Radford Ruether (2006). "Women in North American Catholicism". ใน Rosemary Skinner Keller (บ.ก.). Encyclopedia of women and religion in North America. Bloomington, Ind. [u.a.]: Indiana Univ. Press. p. 132. ISBN 978-0-253-34686-5. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 29, 2016.
- ↑ Bob Digby; และคณะ (2001). Bob Digby (บ.ก.). Heinemann 16–19 Geography: Global Challenges Student Book (2nd ed.). Heinemann. p. 158. ISBN 978-0-435-35249-3. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 12, 2016.
- ↑ Rengel, Marian (2000). Encyclopedia of birth control. Phoenix, Ariz: Oryx Press. p. 202. ISBN 978-1-57356-255-3. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 3, 2016.
- ↑ Bennett, Jana Marguerite (2008). Water is thicker than blood : an Augustinian theology of marriage and singleness. Oxford: Oxford University Press. p. 178. ISBN 978-0-19-531543-1. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 28, 2016.
- ↑ Feldman, David M. (1998). Birth Control in Jewish Law. Lanham, MD: Jason Aronson. ISBN 0-7657-6058-4.
- ↑ "Hindu Beliefs and Practices Affecting Health Care". University of Virginia Health System. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ March 23, 2004. สืบค้นเมื่อ October 6, 2006.
- ↑ "More Questions & Answers on Buddhism: Birth Control and Abortion". Alan Khoo. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 29, 2008. สืบค้นเมื่อ มิถุนายน 14, 2008.
- ↑ Khalid Farooq Akbar. "Family Planning and Islam: A Review". Hamdard Islamicus. XVII (3). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ กันยายน 26, 2006.
{{cite journal}}:|ref=harvไม่ถูกต้อง (help) - ↑ "World Contraception Day". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ August 18, 2014.
- ↑ Hutcherson, Hilda (2002). What your mother never told you about s.e.x (1st Perigee ed.). New York: Perigee Book. p. 201. ISBN 978-0-399-52853-8. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 29, 2016.
- ↑ Rengel, Marian (2000). Encyclopedia of birth control. Phoenix, Ariz: Oryx Press. p. 65. ISBN 978-1-57356-255-3. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 6, 2016.
- ↑ Cottrell, BH (Mar–Apr 2010). "An updated review of evidence to discourage douching". MCN. The American journal of maternal child nursing. 35 (2): 102–7, quiz 108–9. doi:10.1097/NMC.0b013e3181cae9da. PMID 20215951.
- ↑ Alexander, William (2013). New Dimensions In Women's Health – Book Alone (6th ed.). Jones & Bartlett Publishers. p. 105. ISBN 978-1-4496-8375-7. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 6, 2016.
- ↑ Sharkey, Harriet (2013). Need to Know Fertility and Conception and Pregnancy. HarperCollins. p. 17. ISBN 978-0-00-751686-5. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ มิถุนายน 3, 2016.
- ↑ Strange, Mary (2011). Encyclopedia of women in today's world. Thousand Oaks, Calif.: Sage Reference. p. 928. ISBN 978-1-4129-7685-5. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ พฤษภาคม 15, 2016.
- ↑ Jensen, JT (October 2011). "The future of contraception: innovations in contraceptive agents: tomorrow's hormonal contraceptive agents and their clinical implications". American Journal of Obstetrics and Gynecology. 205 (4 Suppl): S21-5. doi:10.1016/j.ajog.2011.06.055. PMID 21961821.
- ↑ Halpern, V; Raymond, EG; Lopez, LM (Sep 26, 2014). "Repeated use of pre- and postcoital hormonal contraception for prevention of pregnancy". The Cochrane Database of Systematic Reviews. 9: CD007595. doi:10.1002/14651858.CD007595.pub3. PMID 25259677.
- ↑ Castaño, PM; Adekunle, L (March 2010). "Transcervical sterilization". Seminars in reproductive medicine. 28 (2): 103–9. doi:10.1055/s-0030-1248134. PMID 20352559.
- ↑ 165.0 165.1 Glasier, A (November 2010). "Acceptability of contraception for men: a review". Contraception. 82 (5): 453–6. doi:10.1016/j.contraception.2010.03.016. PMID 20933119.
- ↑ Kogan, P; Wald, M (Feb 2014). "Male contraception: history and development". The Urologic clinics of North America. 41 (1): 145–61. doi:10.1016/j.ucl.2013.08.012. PMID 24286773.
- ↑ Naz, RK (July 2011). "Antisperm contraceptive vaccines: where we are and where we are going?". American journal of reproductive immunology (New York, N.Y. : 1989). 66 (1): 5–12. doi:10.1111/j.1600-0897.2011.01000.x. PMC 3110624. PMID 21481057.








