โรคคาวาซากิ
| โรคคาวาซากิ | |
|---|---|
| ชื่ออื่น | Kawasaki syndrome,[1] lymph node syndrome, mucocutaneous lymph node syndrome[2] |
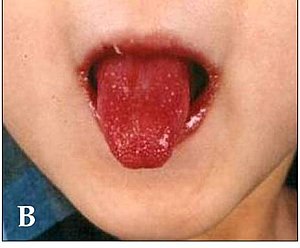 | |
| ผู้ป่วยเด็กแสดงอาการ "strawberry tongue" ซึ่งพบในโรคคาวาซากิ[3] | |
| สาขาวิชา | กุมารเวช |
| อาการ | มีไข้ > 5 วัน, ต่อมน้ำเหลืองโต, มีผื่น, เจ็บคอ, ท้องเสีย[1] |
| ภาวะแทรกซ้อน | หลอดเลือดหัวใจโคโรนารีโป่งพอง[1] |
| การตั้งต้น | อายุ < 5 ปี[1] |
| ระยะดำเนินโรค | ≈ 3 สัปดาห์[1] |
| สาเหตุ | ไม่ทราบ[1] |
| วิธีวินิจฉัย | ขึ้นอยู่กับอาการ, ตรวจหัวใจด้วยเครื่องสะท้อนเสียงความถี่สูง[1] |
| โรคอื่นที่คล้ายกัน | ไข้ดำแดง, ข้ออักเสบรูมาตอยด์ในเด็ก, กลุ่มอาการอักเสบหลายระบบในเด็กซึ่งเกี่ยวข้องกับ COVID-19[1][4] |
| ยา | แอสไพริน, อิมมูโนโกลบูลิน[1] |
| ความชุก | 8–124 ต่อ 100,000 ประชากรที่อายุต่ำกว่า 5 ปี[5] |
| การเสียชีวิต | อัตราการเสียชีวิต 0.2% (โดยมีการรักษา)[3] |
โรคคาวาซากิ (ญี่ปุ่น: 川崎病; อังกฤษ: Kawasaki disease) หรือ กลุ่มอาการเยื่อเมือกผิวหนังต่อมน้ำเหลือง[6] (อังกฤษ: Mucocutaneous lymph node syndrome; MCLS, MLNS หรือ MCLNS) เป็นกลุ่มอาการที่ยังไม่ทราบสาเหตุชนิดหนึ่ง ผู้ป่วยมักมีอายุน้อยกว่า 5 ปี และมีอาการเด่นคือมีไข้[7] โรคนี้เป็นโรคหลอดเลือดอักเสบชนิดหนึ่ง[1] ผู้ป่วยมักมีไข้มากกว่า 5 วัน โดยไข้มักไม่ลดลงหลังกินยาลดไข้ทั่ว ๆ ไป[1] อาการอื่นที่พบได้บ่อยคือมีต่อมน้ำเหลืองที่คอโต ผื่นตามร่างกายและอวัยวะเพศ ตาแดง ปากแดง ฝ่ามือฝ่าเท้าแดง[1] สามสัปดาห์หลังเริ่มมีอาการผิวหนังบริเวณมือและเท้ามักลอก และผู้ป่วยมักมีอาการดีขึ้น[1] ผู้ป่วยบางรายจะมีหลอดเลือดหัวใจโป่งพองตามมาเป็นภาวะแทรกซ้อน[1]
แม้จะยังไม่ทราบสาเหตุจำเพาะ แต่เชื่อกันว่ากลไกการเกิดอาการของโรคนี้มาจากการทำงานผิดปกติของระบบภูมิคุ้มกันที่เกิดขึ้นหลังจากตอบสนองต่อการติดเชื้อบางประเภทในเด็กที่มีพันธุกรรมไวต่อการเกิดโรค โรคนี้ไม่ติดต่อจากคนสู่คน[1] การวินิจฉัยทำได้โดยดูจากอาการและอาการแสดง[1] การตรวจพิเศษอื่น ๆ อาจช่วยสนับสนุนการวินิจฉัยได้ เช่น การตรวจอุลตราซาวนด์หัวใจ การตรวจเลือด เป็นต้น[1] กระบวนการวินิจฉัยจะต้องพิจารณาถึงโรคอื่น ๆ ที่มีลักษณะคล้ายคลึงกันด้วย เช่น ไข้ดำแดง โรคข้ออักเสบในเด็ก เป็นต้น[8]
การรักษาโรคคาวาซากิในระยะแรกจะใช้ยาแอสไพรินขนาดสูงควบคู่กับอิมมูโนโกลบูลิน[1] หากได้ผลผู้ป่วยมักหายจากอาการไข้ภายใน 24 ชั่วโมง และฟื้นตัวเป็นปกติ[1] ในรายที่มีภาวะแทรกซ้อนเกิดกับหลอดเลือดหัวใจจะต้องมีการติดตามรักษาและอาจต้องผ่าตัด[1] หากไม่ได้รับการรักษาผู้ป่วยโรคคาวาซากิจะเกิดหลอดเลือดหัวใจโป่งพองได้ 25% และประมาณ 1% จะเสียชีวิต[3][9] ในขณะที่หากได้รับการรักษาอย่างเหมาะสมอัตราการเสียชีวิตจะลดเหลือ 0.17%[9] รายที่มีหลอดเลือดหัวใจโป่งพองจะต้องได้รับการตรวจหัวใจต่อเนื่องตลอดชีวิตโดยทีมแพทย์ผู้เชี่ยวชาญ[10]
โรคคาวาซากิถือเป็นโรคหายาก[1] พบได้ประมาณ 8-67 ต่อ 100,000 ประชากรเด็กอายุน้อยกว่า 5 ปี ยกเว้นในประเทศญี่ปุ่นซึ่งพบโรคนี้ประมาณ 124 ต่อ 100,000 ประชากร[5] พบในผู้ชายมากกว่าผู้หญิง[1] โรคนี้ได้รับการบรรยายไว้ครั้งแรกเมื่อ ค.ศ. 1967 โดยนายแพทย์โทมิซากุ คาวาซากิ (ญี่ปุ่น: 川崎 富作; โรมาจิ: Kawasaki Tomisaku) ที่ประเทศญี่ปุ่น[5][11]
สาเหตุ[แก้]
ยังไม่ทราบแน่นอนถึงสาเหตุที่แท้จริง[7] แต่มีการระบาดเป็นครั้งคราวในชุมชน ทำให้น่าจะเชื่อว่าเป็นสาเหตุมาจากจุลชีพได้มีการเสนอถึงสาเหตุจากจุลชีพหลายชนิด ที่อาจจะสัมพันธ์กับโรคนี้เช่น ริกเก็ตเซีย (Rickettsia), ไวรัสเอ็ปสไตน์-บาร์, จากไรฝุ่นบ้าน (Dermatophagoides), หัด, หัดเยอรมัน และอื่น ๆ อีก แต่ยังไม่มีหลักฐานใดยืนยันว่าจุลชีพชนิดไหนเป็นสาเหตุของโรคคาวาซากิ แต่เป็นไปได้ที่จะกระตุ้นให้ผู้ป่วยบางคนตอบสนองทางระบบภูมิคุ้มกัน (Immune System) ผิดปกติทำให้เกิดโรค[1]
อาการ[แก้]

- ไข้สูงเฉียบพลันทันทีทันใด สูงเกิน 104 องศาฟาเรนไฮต์ ไข้จะขึ้น ๆ ลง ระยะเวลา 4-14 วัน แต่บางราย อาจถึง 30 วัน
- ตาแดงทั้ง 2 ข้าง ไม่มีขี้ตา (ocular conjunctival injection) เป็นหลังมีไข้ประมาณ 1-2 วัน และเป็นอยู่นานประมาณ 1-2 สัปดาห์
- การเปลี่ยนแปลงของริมฝีปากและในช่องปาก ซึ่งอาจพบได้ดังนี้คือ ริมฝีปากแห้ง แดงแตก ลิ้นอาจมีลักษณะหนาขึ้นและออกเป็นสีชมพูคล้ายผลสตรอเบอรี (strawberry tongue) และเยื่อบุในช่องปากแดง
- ต่อมน้ำเหลืองที่คอโต โตข้างเดียวเป็นส่วนใหญ่แต่อาจโตหลายต่อมก็ได้ เมื่อกดที่ต่อมไม่มีอาการเจ็บ
- มีผื่นที่ลำตัวหน้าแขน ขา ผื่นเป็นปื้น ๆ หลายรูปแบบบางครั้งพบว่ามีผิวหนังแดง และลอกที่บริเวณก้น (perineal) มักเกิดหลังมีไข้ 1-2 วัน และมีได้หลายแบบ และผื่นอยู่นาน 1-2 สัปดาห์
- มีการเปลี่ยนแปลงที่ฝ่ามือและฝ่าเท้า โดยจะบวมแดง ไม่เจ็บ หลังจากนั้นจะมีการลอกของผิวหนังบริเวณปลายนิ้วมือ และนิ้วเท้า (ประมาณ 10-20 วันหลังมีไข้) และลามไปที่ฝ่ามือฝ่าเท้าบางรายเล็บอาจหลุดได้ หลังจากนั้นบางราย 1-2 เดือนจะมีรอยขวางที่เล็บ (Beau's line)
- อาการแสดงอื่น ๆ ที่อาจเกิดร่วมด้วย ได้แก่ ปวดตามข้อ เยื่อหุ้มสมองอักเสบ กระเพาะปัสสาวะอักเสบแบบไม่ติดเชื้อ ท้องเสีย เป็นต้น[1]
โรคแทรกซ้อน[แก้]
ถ้าเกิดโรคแทรกซ้อนมาก และรุนแรง อาจทำให้ผู้ป่วยเสียชีวิตได้ (ประมาณร้อยละ 1-2)
ในสัปดาห์แรกมือเท้าบวมและเจ็บ
ในสัปดาห์ที่สอง ผิวหนังลอกที่ปลายนิ้วมือ นิ้วเท้า มีข้ออักเสบมักเป็นทั้ง 2 ข้างพร้อมกัน เป็นได้ทั้งข้อใหญ่ข้อเล็กในระยะแรกอาจจะมีอาเจียน ปวดท้อง อุจจาระร่วง กล้ามเนื้ออักเสบ
นอกจากนี้ยังพบแก้วหูอักเสบ แผลในปาก ไอ เมื่อมีอาการแทรกซ้อนคือ ปอดอักเสบรุนแรง ถึงเยื่อหุ้มสมองอักเสบ เด็กซึม ตับโต ม้ามโต และกระสับกระส่าย ความผิดปกติที่หัวใจพบได้ร้อยละ 10-40 ของเด็กซึ่งเป็นโรคแทรกซ้อนที่สำคัญ ต้องปรึกษาแพทย์ที่รักษาอย่างใกล้ชิด
โรคแทรกซ้อนที่หัวใจ และหลอดเลือดเลี้ยงหัวใจ (coronary artery) ได้แก่
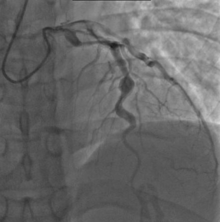
- ภาวะหลอดเลือดโป่งพอง (aneurysm) ของหลอดเลือดโคโรนารี และหลอดเลือดแดงใหญ่อื่น ๆ[12]
- หลอดเลือดโป่งแตกออก (aneurysmal rupture)
- เลือดออกในช่องเยื่อหุ้มหัวใจ (hemopericardium)
- โรคหลอดเลือดแดงที่ไปสู่หัวใจตีบ (coronary thrombosis)
- กล้ามเนื้อหัวใจอักเสบ (myocarditis)
- ภาวะมีสารน้ำในช่องเยื่อหุ้มหัวใจ (pericardial effusion)
- ภาวะหัวใจถูกบีบรัด (cardiac tamponade)
- หัวใจเต้นผิดจังหวะ (arrhythmia) และโรคลิ้นหัวใจไมตรัลรั่ว (mitral valve disease) การตายในระยะต้นเกิดจากกล้ามเนื้อหัวใจอักเสบ
- ความผิดปกติของระบบการนำไฟฟ้าหัวใจ (conducting system) – เป็นส่วนใหญ่
หากเกิดมีอาการมากอาจทำให้เสียชีวิตภายใน สัปดาห์ที่ 2-4 เกิดจาก กล้ามเนื้อหัวใจขาดเลือด (myocardial ischemia), กล้ามเนื้อหัวใจตายเฉียบพลัน (acute myocardial infarction) จากหลอดเลือดโป่งแตกออก หรือลิ่มเลือดอุดตัน (thrombosis) พบประมาณร้อยละ 20-30 ถ้าไม่ได้รับการรักษาโรคแทรกซ้อน ที่หัวใจ และหลอดเลือด ได้แก่ เกิดกล้ามเนื้อหัวใจอักเสบ ลิ้นหัวใจอักเสบ ทำให้ลิ้นหัวใจรั่ว และหลอดเลือดแดงที่ไปเลี้ยงกล้ามเนื้อหัวใจ (coronary artery) อักเสบเกิดเป็นหลอดเลือดแดงโป่งพอง (aneurysm) ซึ่งอาจเกิดที่หลอดเลือดเส้นเดียว ตำแหน่งเดียว หรือเกิดหลายเส้นเลือด และหลายตำแหน่งก็ได้ โดยพบความผิดปกติดังกล่าวได้ในช่วง 10-28 วันของโรค
ในผู้ป่วยที่ไม่พบโรคแทรกซ้อนของหลอดเลือดหัวใจจะมีการหายขาดจากโรค (complete recovery) ในเด็กส่วนใหญ่ที่มีโรคแทรกซ้อนทางหัวใจ มักจะสบายดีไม่มีอาการ จากการรวบรวมในญี่ปุ่นพบว่า 1-2 % ของผู้ป่วยด้วยโรคคาวาซากิ เสียชีวิตจากโรคแทรกซ้อนทางหัวใจซึ่งมักเกิดใน 1-2 เดือน แต่การพยากรณ์โรคในระยะยาวยังไม่ทราบ
ความสัมพันธ์กับ COVID-19[แก้]
ตั้งแต่เมษายน พ.ศ. 2563 อาการป่วยในเด็กที่เพิ่มขึ้นซึ่งคล้ายคลึงกับโรคคาวาซากิได้รับการสังเกตพบในสหรัฐอเมริกา และบางประเทศในยุโรป[13][14] องค์การอนามัยโลกกำลังตรวจสอบความเชื่อมโยงที่เป็นไปได้กับโรค COVID-19[13][15] ราชวิทยาลัยกุมารเวชศาสตร์และสุขภาพเด็กแห่งสหราชอาณาจักรได้ออกเอกสารคำแนะนำและได้ตั้งชื่อว่า "กลุ่มอาการอักเสบหลายระบบในเด็ก"[4]
การวินิจฉัย[แก้]
โรคคาวาซากิวินิจฉัยจากอาการและอาการแสดงทางคลินิกร่วมกับผลตรวจทางห้องปฏิบัติการ ทั้งนี้ยังไม่มีการตรวจทางห้องปฏิบัติการตัวใดตัวหนึ่งที่จำเพาะต่อโรคนี้[8] การวินิจฉัยโรคนี้ให้ทันเวลาจึงต้องอาซัยการซักประวัติและตรวจร่างกายโดยละเอียด[16] ซึ่งอาจทำได้ยากโดยเฉพาะในช่วงต้นของการดำเนินโรค ผู้ป่วยจำนวนมากไม่ได้รับการวินิจฉัยแม้ไปรับบริการที่สถานพยาบาลมาแล้วหลายแห่ง มีโรคอื่น ๆ อีกหลายโรคที่มีอาการคล้ายกันและเป็นโรคร้ายแรงที่ต้องถูกนำมารวมอยู่ในการวินิจฉัยแยกโรค เช่น ไข้ดำแดง กลุ่มอาการช็อกจากพิษ ข้ออักเสบไม่ทราบสาเหตุในเด็ก และภาวะพิษจากปรอท[17]
อาการตามแบบฉบับในการวินิจฉัยโรคคาวาซากิคือ มีไข้ห้าวันขึ้นไป[18] และมีอาการตามเกณฑ์วินิจฉัยต่อไปนี้อย่างน้อย 4 จาก 5 ข้อ ได้แก่[19]
- ริมฝีปากหรือช่องปากแดง หรือริมฝีปากแตก
- มีผื่นตามตัว
- มือเท้าบวมหรือแดง
- ตาแดง
- ต่อมน้ำเหลืองที่คอโต ขนาดไม่ต่ำกว่า 15 มิลลิเมตร
มีผู้ป่วยโรคคาวาซากิจำนวนมากโดยเฉพาะที่เป็นเด็กเล็กไม่ได้แสดงอาการครบตามเกณฑ์ในช่วงแรก ปัจจัยผู้เชี่ยวชาญส่วนหนึ่งแนะนำให้เริ่มการรักษาโรคคาวาซากิไปเลยในผู้ป่วยที่มีเกณฑ์วินิจฉัย 3 ข้อ และมีไข้มา 3 วัน โดยเฉพาะในรายที่มีผลตรวจทางห้องปฏิบัติการอื่น ๆ เข้าได้กับโรคคาซากิ นอกจากนี้แล้วยังอาจวินิจฉัยโดยการตรวจเจอหลอดเลือดหัวใจโป่งพองได้อีกทาง
การรักษา[แก้]
การดูแลรักษาผู้ป่วยโรคคาวาซากิ ควรจะเป็นการดูแลร่วมกันระหว่างกุมารแพทย์ และแพทย์ผู้เชี่ยวชาญทางโรคหัวใจเด็ก พบว่าการบำบัดโดยการฉีดอิมมูโนโกลบูลิน Intravenous gammaglobulin (IVIg)[20][21] ในขนาดสูงสามารถป้องกันโรคแทรกซ้อนทางหลอดเลือดเลี้ยงหัวใจของผู้ป่วย โดยให้ในขนาด 2 กรัม ต่อน้ำหนักตัว 1 กก. ครั้งเดียว ในกรณีที่ไข้ไม่ลงใน 48 ชั่วโมง สามารถให้ซ้ำได้อีกครั้ง และให้แอสไพริน 80-100 มก./กก. ในระยะเฉียบพลันของโรค และลดเป็น 5 มก./กก. ต่อวัน อีก 6-8 สัปดาห์
แนวทางการให้การรักษา
- แกมมา โกลบูลิน (Gamma globulin) ร่วมกับยากลุ่มซาลิไซเลต (Salicylates)[22]
- ยาลดไข้และลดการอักเสบของกล้ามเนื้อหัวใจและผนังหลอดเลือด
- ยาป้องกันการเกาะกลุ่มของเกล็ดเลือด เพื่อลดอุบัติการของเส้นเลือดอุดตัน
- ให้สารภูมิต้านทาน เพื่อลดอุบัติการณ์การการเกิดการโป่งพองและการอักเสบของหลอดเลือดโคโรนารี
- IVIg (intravenous gammaglobulin) เพื่อป้องกันโรคแทรกซ้อนทางหลอดเลือดหัวใจ โดยจะให้ผลดีมาก ในระยะ 10 วันแรกของโรค (ยามีราคาสูงมาก)
การพยากรณ์โรค[แก้]
โรคนี้สำหรับผู้ป่วยที่ไม่มีหลอดเลือดแดงโคโรนารีอักเสบจะหายขาดจากโรค พบป่วยเป็นครั้งที่ 2 น้อยมาก[23][24] เด็กที่ป่วยแล้วพิการหรือเสียชีวิตจะพบในผู้ที่มีความผิดปกติที่หัวใจ เช่น หลอดเลือดโคโรนารีโป่งพอง
การป้องกัน[แก้]
ดูแลร่างกายให้แข็งแรง โรคนี้หายได้เอง แต่มีภาวะแทรกซ้อนทางระบบหัวใจและหลอดเลือดที่สำคัญ คือ กล้ามเนื้อหัวใจอักเสบ และหลอดเลือดหัวใจโป่งพอง ซึ่งเป็นสาเหตุให้เกิดกล้ามเนื้อหัวใจขาดเลือด หรือกล้ามเนื้อหัวใจตายตั้งแต่อายุน้อย ๆ ได้ การรักษาด้วยยาตั้งแต่ระยะต้น ๆ ของโรค ช่วยลดภาวะแทรกซ้อนได้มาก เด็กที่เป็นโรคคาวาซากิจำเป็นต้องได้รับการติดตาม เพื่อระวังภาวะแทรกซ้อนทางระบบหัวใจและหลอดเลือดต่อเนื่อง ถ้าไม่มีภาวะแทรกซ้อนแล้ว 2-3 เดือนสามารถใช้ชีวิตได้ตามปกติ โดยมีข้อปฏิบัติเพิ่มเติมเพียงการปรับระยะเวลาการให้ยาให้เหมาะสมในแต่ละรายเท่านั้น อย่างไรก็ตามภาวะแทรกซ้อนทางระบบหัวใจและหลอดเลือดเหล่านี้ไม่แสดงอาการให้เห็นจนกว่าจะรุนแรงมากแล้ว จึงจำเป็นอย่างยิ่งที่จะต้องพบกุมารแพทย์โรคหัวใจเป็นระยะ ๆ ตามนัดอย่างต่อเนื่อง และปฏิบัติตามคำแนะนำอย่างเคร่งครัด ซึ่งแตกต่างกันไปในแต่ละกรณี[25]
อ้างอิง[แก้]
- ↑ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 1.15 1.16 1.17 1.18 1.19 1.20 1.21 1.22 1.23 "Kawasaki Disease". PubMed Health (ภาษาอังกฤษ). NHLBI Health Topics. 11 June 2014. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 11 September 2017. สืบค้นเมื่อ 26 August 2016. อ้างอิงผิดพลาด: ป้ายระบุ
<ref>ไม่สมเหตุสมผล มีนิยามชื่อ "NIH21014" หลายครั้งด้วยเนื้อหาต่างกัน - ↑ Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. pp. 1232–4. ISBN 978-1-4160-2999-1.
- ↑ 3.0 3.1 3.2 3.3 Kim DS (December 2006). "Kawasaki disease". Yonsei Medical Journal. 47 (6): 759–72. doi:10.3349/ymj.2006.47.6.759. PMC 2687814. PMID 17191303.
- ↑ 4.0 4.1 Guidance - Paediatric multisystem inflammatory syndrome temporally associated with COVID-19 (PDF), The Royal College of Paediatrics and Child Health, 2020
- ↑ 5.0 5.1 5.2 Lai, Wyman W.; Mertens, Luc L.; Cohen, Meryl S.; Geva, Tal (2015). Echocardiography in Pediatric and Congenital Heart Disease: From Fetus to Adult (ภาษาอังกฤษ) (2 ed.). John Wiley & Sons. p. 739. ISBN 9781118742488. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2017-09-11. อ้างอิงผิดพลาด: ป้ายระบุ
<ref>ไม่สมเหตุสมผล มีนิยามชื่อ "La2015" หลายครั้งด้วยเนื้อหาต่างกัน - ↑ บัญชีจำแนกโรคระหว่างประเทศ ฉบับประเทศไทย (อังกฤษ-ไทย) ฉบับปี 2009. สำนักนโยบายและยุทธศาสตร์ สำนักงานปลัดกระทรวงสาธารณสุข, 2552.
- ↑ 7.0 7.1 McCrindle BW, Rowley AH, Newburger JW, Burns JC, Bolger AF, Gewitz M, Baker AL, Jackson MA, Takahashi M, Shah PB, Kobayashi T, Wu MH, Saji TT, Pahl E (2017). "Diagnosis, Treatment, and Long-Term Management of Kawasaki Disease: A Scientific Statement for Health Professionals From the American Heart Association". Circulation. 135 (17): e927–e999. doi:10.1161/CIR.0000000000000484. PMID 28356445."Correction". Circulation. 140 (5): e181–e184. 2019. doi:10.1161/CIR.0000000000000703. PMID 31356128.
- ↑ 8.0 8.1 de Graeff N, Groot N, Ozen S, และคณะ (2019). "European consensus-based recommendations for the diagnosis and treatment of Kawasaki disease - the SHARE initiative" (PDF). Rheumatology (Oxford). 58 (4): 672–682. doi:10.1093/rheumatology/key344. PMID 30535127.
- ↑ 9.0 9.1 "Merck Manual, Online edition: Kawasaki Disease". 2014. เก็บจากแหล่งเดิมเมื่อ 2010-01-02. สืบค้นเมื่อ Aug 26, 2016.
- ↑ Brogan P, Burns JC, Cornish J, และคณะ (2020). "Lifetime cardiovascular management of patients with previous Kawasaki disease". Heart. 106 (6): 411–420. doi:10.1136/heartjnl-2019-315925. PMC 7057818. PMID 31843876.
- ↑ Kawasaki T (March 1967). "[Acute febrile mucocutaneous syndrome with lymphoid involvement with specific desquamation of the fingers and toes in children]". Arerugi. 16 (3): 178–222. PMID 6062087.
- ↑ Ravekes WJ, Colan SD, Gauvreau K, Baker AL, Sundel RP, van der Velde ME, และคณะ (April 2001). "Aortic root dilation in Kawasaki disease". The American Journal of Cardiology. 87 (7): 919–22. doi:10.1016/S0002-9149(00)01541-1. PMID 11274955.
- ↑ 13.0 13.1 Sample, Ian; Campbell, Denis (29 April 2020). "More cases of rare syndrome in children reported globally". The Guardian. สืบค้นเมื่อ 10 May 2020.
- ↑ "Paediatric inflammatory multisystem syndrome and SARS-CoV-2 infection in children" (PDF). สืบค้นเมื่อ 16 May 2020.
- ↑ "Multisystem inflammatory syndrome in children and adolescents with COVID-19". www.who.int (ภาษาอังกฤษ). สืบค้นเมื่อ 16 May 2020.
- ↑ Newburger JW, Takahashi M, Burns JC (2016). "Kawasaki Disease". Journal of the American College of Cardiology. 67 (14): 1738–49. doi:10.1016/j.jacc.2015.12.073. PMID 27056781.
- ↑ "Kawasaki disease - Diagnosis and treatment - Mayo Clinic". mayoclinic.org (ภาษาอังกฤษ). สืบค้นเมื่อ 2018-10-05.
- ↑ Shulman, Stanford T.; Taubert, Kathryn A. (June 1999). "Kawasaki Disease - June 1999 - American Academy of Family Physicians". American Family Physician. 59 (11): 3093–102, 3107–8. PMID 10392592. เก็บจากแหล่งเดิมเมื่อ 2008-05-17.
- ↑ "Kawasaki Disease Diagnostic Criteria" (ภาษาอังกฤษแบบอเมริกัน). เก็บจากแหล่งเดิมเมื่อ 2016-08-07. สืบค้นเมื่อ 2016-05-30.
- ↑ Kobayashi T, Inoue Y, Morikawa A (February 2008). "[Risk stratification and prediction of resistance to intravenous immunoglobulin in Kawasaki disease]". Nihon Rinsho. Japanese Journal of Clinical Medicine (ภาษาญี่ปุ่น). 66 (2): 332–7. PMID 18260333.
- ↑ Harada K (December 1991). "Intravenous gamma-globulin treatment in Kawasaki disease". Acta Paediatrica Japonica. 33 (6): 805–10. doi:10.1111/j.1442-200X.1991.tb02612.x. PMID 1801561.
- ↑ Hsieh KS, Weng KP, Lin CC, Huang TC, Lee CL, Huang SM (December 2004). "Treatment of acute Kawasaki disease: aspirin's role in the febrile stage revisited". Pediatrics. 114 (6): e689-93. doi:10.1542/peds.2004-1037. PMID 15545617.
- ↑ Saha A, Sarkar S (August 2018). "Recurrent Kawasaki Disease". Indian Journal of Pediatrics. 85 (8): 693–694. doi:10.1007/s12098-017-2567-y. PMID 29238944.
- ↑ Brasington, Richard D. (2014). Cardiovascular Rheumatic Diseases, An Issue of Rheumatic Disease Clinics, E-Book (ภาษาอังกฤษ). Elsevier Health Sciences. p. 66. ISBN 9780323296991.
- ↑ "Who Kawasaki Disease Affects". Children's Hospital Boston. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2008-11-23. สืบค้นเมื่อ 2009-01-04.
แหล่งข้อมูลอื่น[แก้]
| การจำแนกโรค | |
|---|---|
| ทรัพยากรภายนอก |
