ผลต่างระหว่างรุ่นของ "โรคอัลไซเมอร์"
| บรรทัด 846: | บรรทัด 846: | ||
[[ไฟล์:TANGLES HIGH.jpg|right|thumb|ในโรคอัลไซเมอร์ การเปลี่ยนแปลงของโปรตีนเทา (tau protein) ทำให้เกิดการสลายของไมโครทิวบูลในเซลล์สมอง]] |
[[ไฟล์:TANGLES HIGH.jpg|right|thumb|ในโรคอัลไซเมอร์ การเปลี่ยนแปลงของโปรตีนเทา (tau protein) ทำให้เกิดการสลายของไมโครทิวบูลในเซลล์สมอง]] |
||
นอกจากการสะสมของพลากแล้ว โรคอัลไซเมอร์ยังเกิดการรวมกลุ่มผิดปกติของ[[โปรตีนเทา]] (tau protein) เซลล์ประสาททุกเซลล์จะมี[[ไซโทสเกเลตอน]] (cytoskeleton) หรือโครงเซลล์ที่ค้ำจุนภายใน ซึ่งบางส่วนประกอบด้วย[[ไมโครทิวบูล]] (microtubules) ไมโครทิวบูลนี้จะทำหน้าที่เหมือนรางรถไฟกล่าวคือเป็นเส้นทางลำเลียงสารอาหารและโมเลกุลจากตัวเซลล์ไปยังปลาย[[แอกซอน]] (axon) หรือแกนประสาทและนำกลับเข้ามาในทางกลับกัน โปรตีนที่ชื่อว่า ''[[เทา (อักษรกรีก)|เทา]]'' (tau; Τ) ทำหน้าที่ช่วยให้ไมโครทิวบูลเสถียรหลังเกิด[[ปฏิกิริยาฟอสโฟรีเลชั่น]] จึงเรียกโปรตีนเทาว่าเป็น [[Microtubule-associated protein]] (MAPs) ในผู้ป่วยโรคอัลไซเมอร์โปรตีนเทา |
นอกจากการสะสมของพลากแล้ว โรคอัลไซเมอร์ยังเกิดการรวมกลุ่มผิดปกติของ[[โปรตีนเทา]] (tau protein) เซลล์ประสาททุกเซลล์จะมี[[ไซโทสเกเลตอน]] (cytoskeleton) หรือโครงเซลล์ที่ค้ำจุนภายใน ซึ่งบางส่วนประกอบด้วย[[ไมโครทิวบูล]] (microtubules) ไมโครทิวบูลนี้จะทำหน้าที่เหมือนรางรถไฟกล่าวคือเป็นเส้นทางลำเลียงสารอาหารและโมเลกุลจากตัวเซลล์ไปยังปลาย[[แอกซอน]] (axon) หรือแกนประสาทและนำกลับเข้ามาในทางกลับกัน โปรตีนที่ชื่อว่า ''[[เทา (อักษรกรีก)|เทา]]'' (tau; Τ) ทำหน้าที่ช่วยให้ไมโครทิวบูลเสถียรหลังเกิด[[ปฏิกิริยาฟอสโฟรีเลชั่น]] จึงเรียกโปรตีนเทาว่าเป็น [[Microtubule-associated protein]] (MAPs) ในผู้ป่วยโรคอัลไซเมอร์โปรตีนเทาจะเกิดการเปลี่ยนแปลงทางเคมี คือมีปฏิกิริยาฟอสโฟรีเลชั่นมากกว่าปกติ ทำให้โปรตีนจับคู่กันเกิดเป็น ''นิวโรไฟบริลลารี แทงเกิล'' (neurofibrillary tangles) และรบกวนระบบการขนส่งของเซลล์ประสาท<ref name="pmid17604998">{{cite journal |
||
| author = Hernández F, Avila J |
|||
| title = Tauopathies |
|||
| journal = Cell. Mol. Life Sci. |
|||
| volume = 64 |
|||
| issue = 17 |
|||
| pages = 2219–33 |
|||
| year = 2007 |
|||
| month = September |
|||
| pmid = 17604998 |
|||
| doi = 10.1007/s00018-007-7220-x |
|||
}}</ref> |
|||
== การบำบัด == |
== การบำบัด == |
||
รุ่นแก้ไขเมื่อ 01:10, 21 กุมภาพันธ์ 2552
| โรคอัลไซเมอร์ (Alzheimer's disease) | |
|---|---|
 แผนภาพเปรียบเทียบระหว่างสมองของผู้สูงอายุปกติ (ซ้าย) และสมองผู้ป่วยโรคอัลไซเมอร์ (ขวา) | |
| บัญชีจำแนกและลิงก์ไปภายนอก | |
| ICD-10 | G30, F00 |
| ICD-9 | 331.0, 290.1 |
| OMIM | 104300 |
| DiseasesDB | 490 |
| MedlinePlus | 000760 |
| eMedicine | neuro/13 |
| MeSH | D000544 |
โรคอัลไซเมอร์ หรือ โรคอัลซไฮเมอร์ (อังกฤษ: Alzheimer's disease; AD) เป็นภาวะสมองเสื่อมที่พบได้บ่อยที่สุด โรคนี้ค้นพบเมื่อ พ.ศ. 2449 (ค.ศ. 1906) โดยจิตแพทย์ชาวเยอรมันชื่อว่า อาลอยส์ อัลซไฮเมอร์ (Alois Alzheimer) โรคนี้จัดเป็นโรคความเสื่อมที่รักษาไม่หายและจัดเป็นอาการป่วยระยะสุดท้าย โดยทั่วไปแล้วสามารถวินิจฉัยโรคอัลไซเมอร์ได้ในผู้ป่วยอายุมากกว่า 65 ปี[1] แต่ก็พบโรคอัลไซเมอร์ชนิดหนึ่งคือ โรคอัลไซเมอร์ชนิดเกิดเร็ว (early-onset Alzheimer's) ซึ่งเกิดในคนอายุน้อยแต่มีความชุกน้อยกว่า ประมาณการณ์ว่าในปี พ.ศ. 2549 มีประชากรราว 26.6 ล้านคนทั่วโลกที่ป่วยเป็นโรคอัลไซเมอร์ และจะเพิ่มขึ้นถึง 4 เท่าใน พ.ศ. 2593[2]
ถึงแม้ผู้ป่วยโรคอัลไซเมอร์แต่ละคนจะมีอาการแตกต่างกันออกไป แต่ก็มีอาการที่พบร่วมกันหลายประการ[3] อาการแรกสุดที่พบคือความเครียด ซึ่งมักจะเข้าใจผิดว่าเป็นอาการที่เกิดขึ้นเองตามอายุ[4] อาการที่พบในระยะแรกคือการสูญเสียความจำ เช่นพยายามจำข้อมูลที่เรียนรู้เมื่อไม่นานมานี้ไม่ได้ เมื่อแพทย์สงสัยว่าผู้ป่วยเป็นโรคอัลไซเมอร์จะยืนยันการวินิจฉัยโดยการประเมินพฤติกรรมและทดสอบการรับรู้ และมักตามด้วยการสแกนสมอง[5] เมื่อโรคดำเนินไประยะหนึ่งผู้ป่วยจะมีอาการสับสน หงุดหงิดง่ายและก้าวร้าว อารมณ์แปรปรวน เสียความสามารถทางภาษา สูญเสียความทรงจำระยะยาว และเพิกเฉยต่อสิ่งต่างๆ เนื่องจากผู้ป่วยเสียการรับความรู้สึก[4][6] และต่อมาจะสูญเสียการทำงานต่างๆ ของร่างกาย และเสียชีวิตในที่สุด[7] การพยากรณ์โรคในผู้ป่วยแต่ละรายนั้นทำได้ยากเนื่องจากระยะเวลาของโรคมีความหลากหลาย การดำเนินโรคของโรคนี้จะมีช่วงระยะเวลาที่ไม่แสดงอาการแน่ชัดก่อนจะปรากฏอาการชัดเจน การคาดหมายคงชีพหลังได้รับการวินิจฉัยว่าเป็นโรคอัลไซเมอร์โดยเฉลี่ยอยู่ประมาณ 7 ปี[8] มีผู้ป่วยน้อยกว่าร้อยละ 3 ที่มีชีวิตอยู่ได้มากกว่า 14 ปีหลังได้รับการวินิจฉัย[9]
สาเหตุและการดำเนินโรคของโรคอัลไซเมอร์ยังไม่เป็นที่เข้าใจดีนักในปัจจุบัน งานวิจัยบ่งชี้ว่าโรคนี้มีความสัมพันธ์กับโครงสร้างคล้ายคราบในสมองที่เรียกว่า พลาก (plaque) และแทงเกิล (tangle) [10] การรักษาในปัจจุบันช่วยเกี่ยวกับอาการของโรคเพียงเล็กน้อย แต่ยังไม่มีการรักษาที่ช่วยชะลอหรือหยุดการดำเนินโรคอย่างแท้จริง ในปี พ.ศ. 2551 มีการทดลองทางคลินิกมากกว่า 500 งานวิจัยเพื่อทดสอบความเป็นไปได้ในการรักษาโรคอัลไซเมอร์แต่ก็ยังไม่มีงานวิจัยใดที่สรุปว่าประสบความสำเร็จ[11] แม้มีวิธีต่างๆ มากมายที่เชื่อว่าป้องกันโรคอัลไซเมอร์แต่ก็ยังไม่ได้รับการพิสูจน์ว่าช่วยชะลอการดำเนินโรคและลดความรุนแรงของโรคได้ แต่แนวทางแนะนำที่เชื่อว่าจะช่วยป้องกันและจัดการโรคได้นั้นคือการกระตุ้นทางจิตใจ (Mental stimulation) การออกกำลังกาย และรับประทานอาหารครบทุกหมู่[12]
เนื่องจากโรคอัลไซเมอร์เป็นโรคความเสื่อมที่รักษาไม่หาย การจัดการผู้ป่วยจึงนับเป็นสิ่งสำคัญยิ่ง โดยเฉพาะบทบาทของผู้ดูแลซึ่งมักจะเป็นคู่สมรสหรือญาติใกล้ชิด[13] เป็นที่รับรู้ว่าโรคอัลไซเมอร์นั้นสร้างภาระให้แก่ผู้ดูแลอย่างมาก ทั้งในทางกายสังคม ทางจิต ทางสังคมและเศรษฐกิจ[14][15][16] ในประเทศกำลังพัฒนาโรคนี้นับเป็นหนึ่งในโรคที่ก่อค่าใช้จ่ายทางเศรษฐกิจต่อสังคมมากที่สุด[17][18]
อาการ
ลำดับการดำเนินโรคอัลไซเมอร์แบ่งออกเป็น 4 ระยะ โดยมีลักษณะของความบกพร่องของหน้าที่และการรับรู้ที่แย่ลงเรื่อยๆ
ระยะก่อนสมองเสื่อม
ในระยะก่อนสมองเสื่อม (Predementia) อาการแรกสุดมักจะเข้าในผิดว่าเกิดขึ้นเองจากความชรา หรือเกิดจากภาวะเครียด[4] การทดสอบทางประสาทจิตวิทยาแสดงความบกพร่องทางการรับรู้เล็กน้อยซึ่งกินเวลาถึง 8 ปีกว่าที่ผู้ป่วยจะมีลักษณะครบตามเกณฑ์การวินิจฉัยโรคอัลไซเมอร์[19] อาการเริ่มแรกจะมีผลกระทบต่อชีวิตประจำวันที่ซับซ้อนส่วนใหญ่[20] ความบกพร่องที่เห็นชัดคือการสูญเสียความจำ คือพยายามจำข้อมูลที่เรียนรู้เมื่อไม่นานมานี้ไม่ได้และไม่สามารถรับข้อมูลใหม่ๆ ได้[21][22] ปัญหาเกี่ยวกับหน้าที่การบริหารจัดการ อาทิความใส่ใจต่อสิ่งหนึ่งๆ การวางแผน, ความยืดหยุ่น และความคิดเชิงนามธรรม หรือความบกพร่องของความจำเชิงอรรถศาสตร์ (การจำความหมายและความสัมพันธ์เชิงแนวคิด เช่น ปลาวาฬเป็นสัตว์เลี้ยงลูกด้วยนม แอปเปิลมีสีแดง เป็นต้น) อาจปรากฏอาการได้ในโรคอัลไซเมอร์ระยะแรก[23][24] อาจพบภาวะไร้อารมณ์ (apathy) ได้ในระยะนี้และจะเป็นอาการที่คงปรากฏอยู่ตลอดทุกระยะเวลาการดำเนินโรค[25][26][27] ในระยะก่อนแสดงอาการทางคลินิกนี้อาจเรียกอีกอย่างว่า ความบกพร่องทางการรับรู้เล็กน้อย (mild cognitive impairment) [28] แต่ก็ยังคงเป็นที่ถกเถียงกันว่าชื่อดังกล่าวเป็นโรคหนึ่งซึ่งได้รับการวินิจฉัยต่างหากหรือเป็นเพียงระยะแรกของโรคอัลไซเมอร์[29]
สมองเสื่อมระยะแรก
ระยะสมองเสื่อมระยะแรก (Early dementia) ผู้ป่วยโรคอัลไซเมอร์จะมีความบกพร่องของความจำและการเรียนรู้จนสามารถวินิจฉัยอย่างแน่นอนได้ ผู้ป่วยบางส่วนมีอาการบกพร่องทางภาษา การบริหาร การกำหนดรู้ (ภาวะเสียการระลึกรู้ (agnosia)) หรือการจัดการเคลื่อนไหว (ภาวะเสียการรู้ปฏิบัติ (apraxia)) เด่นกว่าการสูญเสียความทรงจำ[30] โรคอัลไซเมอร์ไม่ได้มีผลกระทบต่อความจำทั้งหมดเท่าๆ กัน แต่ความทรงจำระยะยาวที่เป็นเหตุการณ์ที่เกิดขึ้นเฉพาะตัวของผู้ป่วย (ความจำเชิงเหตุการณ์ (episodic memory)) ความรู้ทั่วไป (ความจำเชิงอรรถศาสตร์ (semantic memory)) และความจำโดยปริยาย (implicit memory; ความจำของร่างกายว่าทำสิ่งต่างๆ อย่างไร เช่น การใช้ช้อนส้อมรับประทานอาหาร) ทั้งสามอย่างนี้จะได้รับผลกระทบน้อยกว่าความจำหรือความรู้ใหม่[31][32] ปัญหาทางภาษามีลักษณะเด่นคือการรวบคำให้สั้นและพูดหรือใช้ศัพท์ไม่ฉะฉานหรือคล่องเหมือนเดิม ซึ่งทำให้พูดหรือเขียนภาษาได้น้อยลง ในระยะนี้ผู้ป่วยโรคอัลไซเมอร์ยังสามารถสื่อสารบอกความคิดพื้นฐานของตนได้[33][34][35] เมื่อผู้ป่วยมีการเคลื่อนไหวโดยละเอียด เช่น การเขียน การวาดภาพ หรือการแต่งตัว อาจพบความบกพร่องของการประสานการเคลื่อนไหวและการวางแผน (ภาวะเสียการรู้ปฏิบัติ) ทำให้ผู้ป่วยดูเงอะงะหรือซุ่มซ่าม[36] เมื่อโรคดำเนินต่อไปผู้ป่วยโรคอัลไซเมอร์มักสามารถทำงานหลายอย่างได้ด้วยตัวเองแต่อาจต้องอาศัยผู้ช่วยหรือผู้ดูแลในกิจกรรมที่ต้องอาศัยกระบวนการคิดหรือการรับรู้อย่างมาก[30]
สมองเสื่อมระยะปานกลาง
ระยะสมองเสื่อมระยะปานกลาง (Moderate dementia) จะพบความเสื่อมของสมองจนไม่สามารถทำกิจกรรมต่างๆ ได้ด้วยตนเอง[30] มีความบกพร่องด้านการพูดปรากฏชัดเจนเนื่องจากไม่สามารถนึกหาคำศัพท์ได้ ทำให้ใช้ศัพท์ผิดหรือใช้คำอื่นมาแทน (paraphasia) ทักษะการอ่านและการเขียนค่อยๆ เสียไปเรื่อยๆ[33][37] เมื่อเวลาผ่านไปการประสานงานเพื่อการเคลื่อนไหวที่ซับซ้อนจะลดลง ทำให้ไม่สามารถทำกิจกรรมในชีวิตประจำวันส่วนใหญ่ได้อย่างปกติ[38] ในระยะนี้ปัญหาความจำของผู้ป่วยจะแย่ลงเรื่อยๆ และผู้ป่วยไม่สามารถจำญาติสนิทของตนเองได้[39] ความทรงจำระยะยาวซึ่งแต่เดิมยังคงอยู่ก็จะค่อยๆ บกพร่องไป[40] และมีพฤติกรรมเปลี่ยนแปลง อาการแสดงที่พบบ่อยคือการหนีออกจากบ้าน ความรู้สึกผิดปกติ สับสนหรือเห็นภาพหลอนในเวลาโพล้เพล้หรือกลางคืน (sundowning) [41] หงุดหงิดโมโหง่าย และอารมณ์แปรปรวน เช่นร้องไห้ ก้าวร้าวอย่างไม่มีเหตุผล หรือดื้อต่อผู้ดูแล ประมาณร้อยละ 30 ของผู้ป่วยอาจมีอาการเชื่อว่าบุคคล สิ่งของ หรือสถานที่เปลี่ยนแปลงไป (เรียกว่ากลุ่มอาการ Delusional misidentification syndrome) และอาจมีอาการหลงผิดอื่นๆ[42][25] อาจมีอาการกลั้นปัสสาวะไม่ได้[43] อาการดังกล่าวทำให้เกิดความเครียดต่อผู้ดูแลหรือญาติ ซึ่งต้องตัดสินใจส่งผู้ป่วยไปยังสถานรับดูแลผู้ป่วยระยะยาวอื่นๆ เพื่อลดความเครียด[30][44]
สมองเสื่อมระยะสุดท้าย
ในระยะสมองเสื่อมระยะสุดท้าย (Advanced dementia) ผู้ป่วยต้องพึ่งพาผู้ดูแลตลอดเวลา ทักษะทางภาษาของผู้ป่วยลดลงแม้เพียงการพูดวลีง่ายๆ หรือคำเดี่ยวๆ จนกระทั่งไม่สามารถพูดได้เลย[33] แม้ว่าผู้ป่วยจะไม่สามารถพูดจาตอบโต้เป็นภาษาได้ แต่ผู้ป่วยมักสามารถเข้าใจคำพูดและตอบสนองกลับมาด้วยการแสดงอารมณ์[45] ถึงแม้ผู้ป่วยจะยังมีลักษณะก้าวร้าว แต่ลักษณะของภาวะไร้อารมณ์และอ่อนเพลียจะเด่นกว่า[30] ในที่สุดผู้ป่วยจะไม่สามารถทำกิจกรรมใดได้เลยหากขาดผู้ช่วยเหลือ มวลกล้ามเนื้อและการเคลื่อนไหวร่างกายลดลงจนผู้ป่วยต้องนอนนิ่งอยู่เฉยๆ[46] และไม่สามารถป้อนอาหารด้วยตนเองได้[47] และสุดท้ายผู้ป่วยจะเสียชีวิตจากปัจจัยภายนอกอื่นๆ โดยตรง อาทิ แผลกดทับหรือโรคปอดบวม แต่ไม่ได้เสียชีวิตจากตัวโรคโดยตรง[48][49]
สาเหตุ
มีถึง 3 สมมติฐานหลักที่อธิบายสาเหตุของโรคอัลไซเมอร์ สมมติฐานที่เก่าที่สุดซึ่งยาที่ใช้รักษาในปัจจุบันส่วนมากยึดเป็นพื้นฐานนั้นคือ สมมติฐานโคลิเนอร์จิก (cholinergic hypothesis) ซึ่งเชื่อว่าโรคอัลไซเมอร์เกิดจากการลดการสังเคราะห์สารสื่อประสาทชนิดแอซิทิลโคลีน (acetylcholine) สมมติฐานดังกล่าวปัจจุบันไม่ได้รับการสนับสนุนเนื่องจากการให้ยาเพื่อรักษาการขาดแอซิทิลโคลีนโดยตรงไม่มีประสิทธิภาพในการรักษาโรคอัลไซเมอร์มากนัก ผลทางโคลิเนอร์จิกอื่นๆ ที่เสนอขึ้นมาเช่นเป็นตัวเริ่มต้นการสะสมของแอมีลอยด์ (amyloid) [50]ทำให้เกิดการอักเสบของสมองโดยทั่ว[51]
ในปี พ.ศ. 2534 (ค.ศ. 1991) มีการตั้ง สมมติฐานแอมีลอยด์ (amyloid hypothesis) ซึ่งเชื่อว่าการสะสมของแอมีลอยด์ บีตา (amyloid beta; Aβ) เป็นสาเหตุหลักของโรคอัลไซเมอร์[52][53] ทฤษฎีนี้เป็นที่น่าสนใจเนื่องจากยีนของสารตั้งต้นแอมีลอยด์ บีตา (amyloid beta precursor; APP) อยู่บนโครโมโซมคู่ที่ 21 และผู้ป่วยที่มีโครโมโซมคู่ที่ 21 เกินมา 1 แท่ง (ไตรโซมี 21 (trisomy 21)) หรือที่รู้จักกันว่ากลุ่มอาการดาวน์ (Down Syndrome) ซึ่งมียีนดังกล่าวมากกว่าปกติทั้งหมดล้วนแสดงอาการของโรคอัลไซเมอร์เมื่ออายุประมาณ 40 ปี[54][55] นอกจากนี้ ยีน APOE4 ซึ่งเป็นปัจจัยเสี่ยงทางพันธุกรรมของโรคอัลไซเมอร์ ทำให้เกิดการสร้างแอมีลอยด์ในสมองอย่างมากมายก่อนจะเกิดอาการของโรค ดังนั้นจึงเชื่อว่าการสะสมของ Aβ ทำให้เกิดอาการทางคลินิกของโรคอัลไซเมอร์[56] หลักฐานเพิ่มเติมจากการศึกษาในหนูดัดแปลงพันธุกรรมให้มีการกลายพันธุ์ของยีน human APP พบการสร้างแอมีลอยด์ปริมาณมากจนมีลักษณะเหมือนคราบในสมอง เรียกว่า แอมีลอยด์ พลาก (amyloid plaques) และพยาธิสภาพของสมองคล้ายโรคอัลไซเมอร์ ร่วมกับการสูญเสียการเรียนรู้เชิงพื้นที่ (spatial learning) [57] ในการทดลองขั้นต้นกับมนุษย์พบว่าวัคซีนป้องกันโรคอัลไซเมอร์ขั้นทดลองสามารถกำจัดแอมีลอยด์ พลากได้ แต่ไม่มีผลอย่างมีนัยสำคัญต่ออาการสมองเสื่อม[58]
มีข้อสังเกตพบว่าการสะสมของแอมีลอยด์ พลากไม่มีความสัมพันธ์กับการตายของเซลล์ประสาท[59] ซึ่งสนับสนุนสมมติฐานข้อที่สามคือ สมมติฐานโปรตีนเทา (tau hypothesis) ซึ่งเชื่อว่าความผิดปกติของโปรตีนเทา (tau protein) เป็นตัวริเริ่มให้เกิดความผิดปกติตามมาเป็นลำดับ[53] สมมติฐานนี้เชื่อว่าโปรตีนเทาที่ถูกเติมหมู่ฟอสเฟตมากผิดปกติ (hyperphosphorylated tau) จะจับคู่กับโปรตีนเทาปกติสายอื่นๆ เกิดเป็นนิวโรไฟบริลลารี แทงเกิล (neurofibrillary tangles) สะสมภายในตัวเซลล์ประสาท[60] ผลดังกล่าวทำให้ไมโครทิวบูลสลายตัว และทำลายระบบการขนส่งสารในเซลล์ประสาท[61] กระบวนการดังกล่าวทำให้เกิดความผิดปกติในการสื่อสารทางชีวเคมีระหว่างเซลล์ประสาท และทำให้เซลล์ตายในเวลาต่อมา[62]
พยาธิสรีรวิทยา
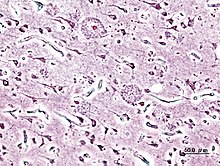
ประสาทพยาธิสภาพ
ลักษณะที่พบในโรคอัลไซเมอร์คือการสูญเสียเซลล์ประสาทและไซแนปส์ภายในซีรีบรัล คอร์เท็กซ์และบริเวณใต้คอร์เท็กซ์ของสมอง ทำให้เกิดการฝ่อของสมองบริเวณที่เป็นโรค ซึ่งรวมถึงการเสื่อมของกลีบขมับ (temporal lobe) และกลีบข้างขม่อม (parietal lobe) และส่วนหนึ่งของกลีบด้านหน้า (frontal cortex) และซิงกูเลต ไจรัส (cingulate gyrus) ของสมอง[51]
ภาพทางจุลทรรศน์สามารถพบทั้งแอมีลอยด์ พลาก (amyloid plaque) และนิวโรไฟบริลลารี แทงเกิล (neurofibrillary tangle) ในสมองผู้ป่วยโรคอัลไซเมอร์[10] พลากมีลักษณะเป็นโปรตีนแอมีลอยด์ บีตาและสารองค์ประกอบของเซลล์ที่หนาแน่นและมักเป็นตะกอนอยู่ภายนอกและรอบๆ เซลล์ประสาท ซึ่งจะเจริญไปเป็นตะกอนโปรตีนเส้นใยบิดเกลียวภายในเซลล์ประสาทที่เรียกว่า แทงเกิล (tangle) แม้ว่าสมองของผู้สูงอายุหลายคนอาจพบพลากและแทงเกิลในสมองได้บ้างเนื่องจากความชราแต่สมองของผู้ป่วยโรคอัลไซเมอร์จะพบปริมาณคราบดังกล่าวมากกว่าในบริเวณจำเพาะของสมอง อาทิบริเวณกลีบขมับ[63]
ชีวเคมี

โรคอัลไซเมอร์จัดเป็นโรคจากความผิดปกติของการม้วนพับของโปรตีน (protein misfolding disease) เกิดจากการสะสมของแอมีลอยด์ บีตาและโปรตีนเทา (tau protein) ที่ม้วนพับผิดปกติภายในสมอง[64] พลากเกิดจากเปปไทด์ขนาดเล็กยาวประมาณ 39–43 กรดอะมิโน ชื่อว่าแอมีลอยด์ บีตา (Amyloid beta; อาจเขียนว่า A-beta หรือ Aβ) โดยแอมีลอยด์ บีตาเป็นชิ้นส่วนหนึ่งของโปรตีนต้นกำเนิดแอมีลอยด์ที่ชื่อว่า Amyloid precursor protein (APP) โปรตีนนี้เป็นทรานสเมมเบรนโปรตีน (transmembrane protein) ที่แทรกทะลุผ่านเยื่อหุ้มเซลล์ประสาท โปรตีน APP มีความจำเป็นต่อการเจริญเติบโต การดำรงชีวิต และการซ่อมแซมของเซลล์ประสาท[65][66] ในโรคอัลไซเมอร์จะมีการสลายโปรตีน (proteolysis) โดยตัด APP ออกเป็นชิ้นส่วนเล็กๆ ด้วยเอนไซม์[67] ชิ้นส่วนชิ้นหนึ่งที่เกิดขึ้นจะกลายเป็นเส้นใยแอมีลอยด์ บีตา ซึ่งจับตัวเป็นก้อนตกตะกอนหนาแน่นอยู่นอกเซลล์ประสาท เรียกว่า ซีไนล์ พลาก (senile plaques) [10][68]

นอกจากการสะสมของพลากแล้ว โรคอัลไซเมอร์ยังเกิดการรวมกลุ่มผิดปกติของโปรตีนเทา (tau protein) เซลล์ประสาททุกเซลล์จะมีไซโทสเกเลตอน (cytoskeleton) หรือโครงเซลล์ที่ค้ำจุนภายใน ซึ่งบางส่วนประกอบด้วยไมโครทิวบูล (microtubules) ไมโครทิวบูลนี้จะทำหน้าที่เหมือนรางรถไฟกล่าวคือเป็นเส้นทางลำเลียงสารอาหารและโมเลกุลจากตัวเซลล์ไปยังปลายแอกซอน (axon) หรือแกนประสาทและนำกลับเข้ามาในทางกลับกัน โปรตีนที่ชื่อว่า เทา (tau; Τ) ทำหน้าที่ช่วยให้ไมโครทิวบูลเสถียรหลังเกิดปฏิกิริยาฟอสโฟรีเลชั่น จึงเรียกโปรตีนเทาว่าเป็น Microtubule-associated protein (MAPs) ในผู้ป่วยโรคอัลไซเมอร์โปรตีนเทาจะเกิดการเปลี่ยนแปลงทางเคมี คือมีปฏิกิริยาฟอสโฟรีเลชั่นมากกว่าปกติ ทำให้โปรตีนจับคู่กันเกิดเป็น นิวโรไฟบริลลารี แทงเกิล (neurofibrillary tangles) และรบกวนระบบการขนส่งของเซลล์ประสาท[69]
การบำบัด
ผู้ที่ป่วยเป็นโรคอัลไซเมอร์มักจะไม่รู้ตัวเองว่าตัวเองป่วย ดังนั้นหากคนใกล้ชิดสังเกตเห็นความผิดปกติที่เข้าข่ายกับอาการข้างต้นควรนำไปพบแพทย์และให้ความร่วมมือด้วยดี
- การดูแลอาการที่เกี่ยวกับกิจกรรมและการดำเนินชีวิตประจำวัน
ให้ผู้ได้ออกกำลังกายตามสมควร พาเข้าสังคมบ้าง ปล่อยให้ช่วยเหลือตนเอง พาไปเที่ยวเพื่อลดความเครียดและให้เกิดการเรียนรู้สิ่งใหม่ๆ
- การช่วยเหลือเรื่องความจำที่บกพร่อง
การใช้ปฏิทินในเรื่องของวัน เวลา เขียนชื่อของที่จำเป็นในชีวิตประจำวันเพื่อไม่ให้ผู้ป่วยลืมของของตัวเอง
- การติดต่อสื่อสารกับผู้ป่วย
เวลาสื่อสารกับผู้ป่วยให้สบตามองหน้าอย่างใกล้ชิด ให้พูดช้าๆ ชัดๆ ประโยคที่สั้นและเข้าใจง่าย พยายามเรียกชื่อผู้ป่วยเพื่อให้เกิดความรู้สึกสนิทกับผู้ป่วยและเป็นการเตือนความทรงจำของผู้ป่วยด้วยและพยายามชวนคุยเรื่องในอดีตลำดับเหตุการณ์มาจนถึงปัจจุบัน
การป้องกัน
อัลไซเมอร์เป็นโรคที่ไม่สามารถรักษาให้หายขาดได้ การป้องกันตัวเองจึงเป็นหนทางหนึ่งที่หลีกเลี่ยงการป่วยจากโรคนี้ได้
- ใบแปะก๊วย เนื่องจากสารสกัดจากใบแปะก๊วยมีสารแอนติออกซิแดนท์ช่วยให้เลือดไหลเวียนไปเลี้ยงสมอง
- วิตามินอี วิตามินอีช่วยลดอัตราเสี่ยงของการเกิดโรคหลอดเลือดสมองและลดระดับคอเลสเตอรอล
- น้ำมันปลา หรือโอเมก้า-3 และดีเอชเอจากปลาช่วยบำรุงสมองด้านความทรงจำและการเรียนรู้
- โคลีน เป็นส่วนประกอบของเลซิทินและเป็นส่วนหนึ่งของสารอะเซทิลโคลีน ซึ่งเป็นสารสื่อข่าวในสมองที่ร่างกายสามารถผลิตได้เอง
- ออกกำลังกาย ทำให้เลือดไหวเวียนดีและได้รับออกซิเจนเป็นผลดีต่อระบบประสาท
- ฝึกเซลล์สมอง เล่นเกมปริศนาต่างๆ เป็นการให้สมองได้ออกกำลังกายเช่นเดียวกับการเรียนรู้สิ่งใหม่ๆ สามารถป้องกันโรคอัลไซเมอร์ได้
- กระตือรือร้น ผู้ที่ดำเนินชีวิตหรือทำกิจกรรมต่างๆ ด้วยความกระตือรือร้นมีโอกาสน้อยที่จะป่วยเป็นโรคอัลไซเมอร์
- ไม่เครียด พยายาททำจิตใจให้เบิกบานและผ่อนคลายอารมณ์อยู่เสมอ เพื่อทำให้ร่างกายและจิตใจสมดุลไม่มีการกระตุ้นทำให้เกิดสารอะดรีนาลีนหลั่งจนไปรบกวนการทำงานของระบบประสาท
อ้างอิง
- ↑ Brookmeyer R, Gray S, Kawas C (1998). "Projections of Alzheimer's disease in the United States and the public health impact of delaying disease onset". Am J Public Health. 88 (9): 1337–42. PMC 1509089. PMID 9736873.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ ประมาณการณ์ความชุกใน ค.ศ. 2006:
- Brookmeyer R, Johnson E, Ziegler-Graham K, MH Arrighi (2007). "Forecasting the global burden of Alzheimer's disease". Alzheimer's and Dementia. 3 (3): 186–91. doi:10.1016/j.jalz.2007.04.381. สืบค้นเมื่อ 2008-06-18.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - "World population prospects: the 2006 revision, highlights" (PDF). Working Paper No. ESA/P/WP.202. Population Division, Department of Economic and Social Affairs, United Nations. 2007. สืบค้นเมื่อ 2008-08-27.
{{cite journal}}: Cite journal ต้องการ|journal=(help)
- Brookmeyer R, Johnson E, Ziegler-Graham K, MH Arrighi (2007). "Forecasting the global burden of Alzheimer's disease". Alzheimer's and Dementia. 3 (3): 186–91. doi:10.1016/j.jalz.2007.04.381. สืบค้นเมื่อ 2008-06-18.
- ↑
"What is Alzheimer's disease?". Alzheimers.org.uk. 2007. สืบค้นเมื่อ 2008-02-21.
{{cite web}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ 4.0 4.1 4.2 Waldemar G, Dubois B, Emre M; และคณะ (2007). "Recommendations for the diagnosis and management of Alzheimer's disease and other disorders associated with dementia: EFNS guideline". Eur. J. Neurol. 14 (1): e1–26. doi:10.1111/j.1468-1331.2006.01605.x. PMID 17222085.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ "Alzheimer's diagnosis of AD". Alzheimer's Research Trust. สืบค้นเมื่อ 2008-02-29.
- ↑
Tabert MH, Liu X, Doty RL, Serby M, Zamora D, Pelton GH, Marder K, Albers MW, Stern Y, Devanand DP (2005). "A 10-item smell identification scale related to risk for Alzheimer's disease". Ann. Neurol. 58 (1): 155–160. doi:10.1002/ana.20533. PMID 15984022.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ "Understanding stages and symptoms of Alzheimer's disease". National Institute on Aging. 2007-10-26. สืบค้นเมื่อ 2008-02-21.
- ↑ Mölsä PK, Marttila RJ, Rinne UK (1986). "Survival and cause of death in Alzheimer's disease and multi-infarct dementia". Acta Neurol. Scand. 74 (2): 103–7. PMID 3776457.
{{cite journal}}:|access-date=ต้องการ|url=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Mölsä PK, Marttila RJ, Rinne UK (1995). "Long-term survival and predictors of mortality in Alzheimer's disease and multi-infarct dementia". Acta Neurol. Scand. 91 (3): 159–64. PMID 7793228.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ 10.0 10.1 10.2 Tiraboschi P, Hansen LA, Thal LJ, Corey-Bloom J (2004). "The importance of neuritic plaques and tangles to the development and evolution of AD". Neurology. 62 (11): 1984–9. PMID 15184601.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ "Alzheimer's Disease Clinical Trials". US National Institutes of Health. สืบค้นเมื่อ 2008-08-18.
- ↑ "Can Alzheimer's disease be prevented" (pdf). National Institute on Aging. 2006-08-29. สืบค้นเมื่อ 2008-02-29.
- ↑ "The MetLife study of Alzheimer's disease: The caregiving experience" (PDF). MetLife Mature Market Institute. 2006. สืบค้นเมื่อ 2008-02-12.
{{cite web}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Thompson CA, Spilsbury K, Hall J, Birks Y, Barnes C, Adamson J (2007). "Systematic review of information and support interventions for caregivers of people with dementia". BMC Geriatr. 7: 18. doi:10.1186/1471-2318-7-18. PMC 1951962. PMID 17662119.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Schneider J, Murray J, Banerjee S, Mann A (1999). "EUROCARE: a cross-national study of co-resident spouse carers for people with Alzheimer's disease: I—Factors associated with carer burden". International Journal of Geriatric Psychiatry. 14 (8): 651–661. doi:10.1002/(SICI) 1099-1166 (199908) 14:8<651::AID-GPS992>3.0.CO;2-B. PMID 10489656.
{{cite journal}}:|access-date=ต้องการ|url=(help); ตรวจสอบค่า|doi=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Murray J, Schneider J, Banerjee S, Mann A (1999). "EUROCARE: a cross-national study of co-resident spouse carers for people with Alzheimer's disease: II--A qualitative analysis of the experience of caregiving". International Journal of Geriatric Psychiatry. 14 (8): 662–667. doi:10.1002/(SICI) 1099-1166 (199908) 14:8<662::AID-GPS993>3.0.CO;2-4. PMID 10489657.
{{cite journal}}: ตรวจสอบค่า|doi=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Bonin-Guillaume S, Zekry D, Giacobini E, Gold G, Michel JP (2005). "Impact économique de la démence (English: The economical impact of dementia)". Presse Med (ภาษาFrench). 34 (1): 35–41. ISSN 0755-4982. PMID 15685097.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) CS1 maint: unrecognized language (ลิงก์) - ↑ Meek PD, McKeithan K, Schumock GT (1998). "Economic considerations in Alzheimer's disease". Pharmacotherapy. 18 (2 Pt 2): 68–73, discussion 79–82. PMID 9543467.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ ระยะก่อนอาการทางคลินิก:
- Linn RT, Wolf PA, Bachman DL; และคณะ (1995). "The 'preclinical phase' of probable Alzheimer's disease. A 13-year prospective study of the Framingham cohort". Arch. Neurol. 52 (5): 485–90. PMID 7733843.
{{cite journal}}:|access-date=ต้องการ|url=(help); ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - Saxton J, Lopez OL, Ratcliff G; และคณะ (2004). "Preclinical Alzheimer disease: neuropsychological test performance 1.5 to 8 years prior to onset". Neurology. 63 (12): 2341–7. PMID 15623697.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - Twamley EW, Ropacki SA, Bondi MW (2006). "Neuropsychological and neuroimaging changes in preclinical Alzheimer's disease". J Int Neuropsychol Soc. 12 (5): 707–35. doi:10.1017/S1355617706060863. PMC 1621044. PMID 16961952.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์)
- Linn RT, Wolf PA, Bachman DL; และคณะ (1995). "The 'preclinical phase' of probable Alzheimer's disease. A 13-year prospective study of the Framingham cohort". Arch. Neurol. 52 (5): 485–90. PMID 7733843.
- ↑ Perneczky R, Pohl C, Sorg C, Hartmann J, Komossa K, Alexopoulos P, Wagenpfeil S, Kurz A (2006). "Complex activities of daily living in mild cognitive impairment: conceptual and diagnostic issues". Age Ageing. 35 (3): 240–245. doi:10.1093/ageing/afj054. PMID 16513677.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Arnáiz E, Almkvist O (2003). "Neuropsychological features of mild cognitive impairment and preclinical Alzheimer's disease". Acta Neurol. Scand., Suppl. 179: 34–41. doi:10.1034/j.1600-0404.107.s179.7.x. PMID 12603249.
{{cite journal}}:|access-date=ต้องการ|url=(help) - ↑ Kazui H, Matsuda A, Hirono N; และคณะ (2005). "Everyday memory impairment of patients with mild cognitive impairment". Dement Geriatr Cogn Disord. 19 (5–6): 331–7. doi:10.1159/000084559. PMID 15785034. สืบค้นเมื่อ 2008-06-12.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Rapp MA, Reischies FM (2005). "Attention and executive control predict Alzheimer disease in late life: results from the Berlin Aging Study (BASE)". American Journal of Geriatric Psychiatry. 13 (2): 134–141. doi:10.1176/appi.ajgp.13.2.134. PMID 15703322.
- ↑
Spaan PE, Raaijmakers JG, Jonker C (2003). "Alzheimer's disease versus normal ageing: a review of the efficiency of clinical and experimental memory measures". Journal of Clinical Experimental Neuropsychology. 25 (2): 216–233. PMID 12754679.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 25.0 25.1 Craig D, Mirakhur A, Hart DJ, McIlroy SP, Passmore AP (2005). "A cross-sectional study of neuropsychiatric symptoms in 435 patients with Alzheimer's disease". American Journal of Geriatric Psychiatry. 13 (6): 460–468. doi:10.1176/appi.ajgp.13.6.460. PMID 15956265.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Robert PH, Berr C, Volteau M, Bertogliati C, Benoit M, Sarazin M, Legrain S, Dubois B (2006). "Apathy in patients with mild cognitive impairment and the risk of developing dementia of Alzheimer's disease: a one-year follow-up study". Clin Neurol Neurosurg. 108 (8): 733–736. doi:10.1016/j.clineuro.2006.02.003. PMID 16567037.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑
Palmer K, Berger AK, Monastero R, Winblad B, Bäckman L, Fratiglioni L (2007). "Predictors of progression from mild cognitive impairment to Alzheimer disease". Neurology. 68 (19): 1596–1602. doi:10.1212/01.wnl.0000260968.92345.3f. PMID 17485646.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑
Small BJ, Gagnon E, Robinson B (2007). "Early identification of cognitive deficits: preclinical Alzheimer's disease and mild cognitive impairment". Geriatrics. 62 (4): 19–23. PMID 17408315.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑
Petersen RC (2007). "The current status of mild cognitive impairment—what do we tell our patients?". Nat Clin Pract Neurol. 3 (2): 60–1. doi:10.1038/ncpneuro0402. PMID 17279076.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ 30.0 30.1 30.2 30.3 30.4 Förstl H, Kurz A (1999). "Clinical features of Alzheimer's disease". European Archives of Psychiatry and Clinical Neuroscience. 249 (6): 288–290. PMID 10653284.
- ↑
Carlesimo GA, Oscar-Berman M (1992). "Memory deficits in Alzheimer's patients: a comprehensive review". Neuropsychol Rev. 3 (2): 119–69. PMID 1300219.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑
Jelicic M, Bonebakker AE, Bonke B (1995). "Implicit memory performance of patients with Alzheimer's disease: a brief review". International Psychogeriatrics. 7 (3): 385–392. doi:10.1017/S1041610295002134. PMID 8821346.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 33.0 33.1 33.2 Frank EM (1994). "Effect of Alzheimer's disease on communication function". J S C Med Assoc. 90 (9): 417–23. PMID 7967534.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Becker JT, Overman AA (2002). "[The semantic memory deficit in Alzheimer's disease]". Rev Neurol (ภาษาSpanish; Castilian). 35 (8): 777–83. PMID 12402233.
{{cite journal}}: CS1 maint: unrecognized language (ลิงก์) - ↑ Hodges JR, Patterson K (1995). "Is semantic memory consistently impaired early in the course of Alzheimer's disease? Neuroanatomical and diagnostic implications". Neuropsychologia. 33 (4): 441–59. PMID 7617154.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Benke T (1993). "Two forms of apraxia in Alzheimer's disease". Cortex. 29 (4): 715–25. PMID 8124945.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑
Forbes KE, Shanks MF, Venneri A (2004). "The evolution of dysgraphia in Alzheimer's disease". Brain Res. Bull. 63 (1): 19–24. doi:10.1016/j.brainresbull.2003.11.005. PMID 15121235.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑
Galasko D, Schmitt F, Thomas R, Jin S, Bennett D (2005). "Detailed assessment of activities of daily living in moderate to severe Alzheimer's disease". Journal of the International Neuropsychology Society. 11 (4): 446–453. PMID 16209425.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑
Galasko D, Schmitt F, Thomas R, Jin S, Bennett D (2005). "Detailed assessment of activities of daily living in moderate to severe Alzheimer's disease". J Int Neuropsychol Soc. 11 (4): 446–53. PMID 16209425.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Sartori G, Snitz BE, Sorcinelli L, Daum I (2004). "Remote memory in advanced Alzheimer's disease". Arch Clin Neuropsychol. 19 (6): 779–89. doi:10.1016/j.acn.2003.09.007. PMID 15288331.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Volicer L, Harper DG, Manning BC, Goldstein R, Satlin A (2001). "Sundowning and circadian rhythms in Alzheimer's disease". Am J Psychiatry. 158 (5): 704–11. PMID 11329390. สืบค้นเมื่อ 2008-08-27.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ อาการทางประสาทจิตเวช:
- Scarmeas N, Brandt J, Blacker D; และคณะ (2007). "Disruptive behavior as a predictor in Alzheimer disease". Arch. Neurol. 64 (12): 1755–61. doi:10.1001/archneur.64.12.1755. PMID 18071039.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - Tatsch MF, Bottino CM, Azevedo D; และคณะ (2006). "Neuropsychiatric symptoms in Alzheimer disease and cognitively impaired, nondemented elderly from a community-based sample in Brazil: prevalence and relationship with dementia severity". Am J Geriatr Psychiatry. 14 (5): 438–45. doi:10.1097/01.JGP.0000218218.47279.db. PMID 16670248.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - Volicer L, Bass EA, Luther SL (2007). "Agitation and resistiveness to care are two separate behavioral syndromes of dementia". J Am Med Dir Assoc. 8 (8): 527–32. doi:10.1016/j.jamda.2007.05.005. PMID 17931577.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์)
- Scarmeas N, Brandt J, Blacker D; และคณะ (2007). "Disruptive behavior as a predictor in Alzheimer disease". Arch. Neurol. 64 (12): 1755–61. doi:10.1001/archneur.64.12.1755. PMID 18071039.
- ↑ Honig LS, Mayeux R (2001). "Natural history of Alzheimer's disease". Aging (Milano). 13 (3): 171–82. PMID 11442300.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Gold DP, Reis MF, Markiewicz D, Andres D (1995). "When home caregiving ends: a longitudinal study of outcomes for caregivers of relatives with dementia". J Am Geriatr Soc. 43 (1): 10–6. PMID 7806732.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Bär M, Kruse A, Re S (2003). "[Situations of emotional significance in residents suffering from dementia]". Z Gerontol Geriatr (ภาษาGerman). 36 (6): 454–62. doi:10.1007/s00391-003-0191-0. PMID 14685735.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) CS1 maint: unrecognized language (ลิงก์) - ↑ Souren LE, Franssen EH, Reisberg B (1995). "Contractures and loss of function in patients with Alzheimer's disease". J Am Geriatr Soc. 43 (6): 650–5. PMID 7775724.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Berkhout AM, Cools HJ, van Houwelingen HC (1998). "The relationship between difficulties in feeding oneself and loss of weight in nursing-home patients with dementia". Age Ageing. 27 (5): 637–41. PMID 12675103.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Wada H, Nakajoh K, Satoh-Nakagawa T; และคณะ (2001). "Risk factors of aspiration pneumonia in Alzheimer's disease patients". Gerontology. 47 (5): 271–6. PMID 11490146.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Gambassi G, Landi F, Lapane KL, Sgadari A, Mor V, Bernabei R (1999). "Predictors of mortality in patients with Alzheimer's disease living in nursing homes". J. Neurol. Neurosurg. Psychiatr. 67 (1): 59–65. PMC 1736445. PMID 10369823.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Shen ZX (2004). "Brain cholinesterases: II. The molecular and cellular basis of Alzheimer's disease". Med. Hypotheses. 63 (2): 308–21. doi:10.1016/j.mehy.2004.02.031. PMID 15236795.
- ↑ 51.0 51.1 Wenk GL (2003). "Neuropathologic changes in Alzheimer's disease". J Clin Psychiatry. 64 Suppl 9: 7–10. PMID 12934968.
- ↑ Hardy J, Allsop D (1991). "Amyloid deposition as the central event in the aetiology of Alzheimer's disease". Trends Pharmacol. Sci. 12 (10): 383–88. PMID 1763432.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ 53.0 53.1 Mudher A, Lovestone S (2002). "Alzheimer's disease-do tauists and baptists finally shake hands?". Trends Neurosci. 25 (1): 22–26. PMID 11801334.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Nistor M, Don M, Parekh M; และคณะ (2007). "Alpha- and beta-secretase activity as a function of age and beta-amyloid in Down syndrome and normal brain". Neurobiol. Aging. 28 (10): 1493–1506. doi:10.1016/j.neurobiolaging.2006.06.023. PMID 16904243.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Lott IT, Head E (2005). "Alzheimer disease and Down syndrome: factors in pathogenesis". Neurobiol. Aging. 26 (3): 383–89. doi:10.1016/j.neurobiolaging.2004.08.005. PMID 15639317.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Polvikoski T, Sulkava R, Haltia M; และคณะ (1995). "Apolipoprotein E, dementia, and cortical deposition of beta-amyloid protein". N. Engl. J. Med. 333 (19): 1242–47. PMID 7566000.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ หนูดัดแปลงพันธุกรรม:
- Games D, Adams D, Alessandrini R; และคณะ (1995). "Alzheimer-type neuropathology in transgenic mice overexpressing V717F beta-amyloid precursor protein". Nature. 373 (6514): 523–27. doi:10.1038/373523a0. PMID 7845465.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - Masliah E, Sisk A, Mallory M, Mucke L, Schenk D, Games D (1996). "Comparison of neurodegenerative pathology in transgenic mice overexpressing V717F beta-amyloid precursor protein and Alzheimer's disease". J. Neurosci. 16 (18): 5795–811. PMID 8795633.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - Hsiao K, Chapman P, Nilsen S; และคณะ (1996). "Correlative memory deficits, Abeta elevation, and amyloid plaques in transgenic mice". Science (journal). 274 (5284): 99–102. PMID 8810256.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - Lalonde R, Dumont M, Staufenbiel M, Sturchler-Pierrat C, Strazielle C. "Spatial learning, exploration, anxiety, and motor coordination in female APP23 transgenic mice with the Swedish mutation". Brain Research (journal). 956: 36–44, year=2002. PMID 12426044.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์)
- Games D, Adams D, Alessandrini R; และคณะ (1995). "Alzheimer-type neuropathology in transgenic mice overexpressing V717F beta-amyloid precursor protein". Nature. 373 (6514): 523–27. doi:10.1038/373523a0. PMID 7845465.
- ↑ Holmes C, Boche D, Wilkinson D; และคณะ (2008). "Long-term effects of Abeta42 immunisation in Alzheimer's disease: follow-up of a randomised, placebo-controlled phase I trial". Lancet. 372 (9634): 216–23. doi:10.1016/S0140-6736 (08) 61075-2. PMID 18640458.
{{cite journal}}: ตรวจสอบค่า|doi=(help); ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Schmitz C, Rutten BP, Pielen A; และคณะ (2004). "Hippocampal neuron loss exceeds amyloid plaque load in a transgenic mouse model of Alzheimer's disease". Am. J. Pathol. 164 (4): 1495–1502. PMC 1615337. PMID 15039236.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Goedert M, Spillantini MG, Crowther RA (1991). "Tau proteins and neurofibrillary degeneration". Brain Pathol. 1 (4): 279–86. PMID 1669718.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Iqbal K, Alonso Adel C, Chen S; และคณะ (2005). "Tau pathology in Alzheimer disease and other tauopathies". Biochim. Biophys. Acta. 1739 (2–3): 198–210. doi:10.1016/j.bbadis.2004.09.008. PMID 15615638.
{{cite journal}}: ใช้ et al. อย่างชัดเจน ใน|author=(help); ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Chun W, Johnson GV (2007). "The role of tau phosphorylation and cleavage in neuronal cell death". Front. Biosci. 12: 733–56. PMID 17127334.
- ↑ Bouras C, Hof PR, Giannakopoulos P, Michel JP, Morrison JH (1994). "Regional distribution of neurofibrillary tangles and senile plaques in the cerebral cortex of elderly patients: a quantitative evaluation of a one-year autopsy population from a geriatric hospital". Cereb. Cortex. 4 (2): 138–50. PMID 8038565.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Hashimoto M, Rockenstein E, Crews L, Masliah E (2003). "Role of protein aggregation in mitochondrial dysfunction and neurodegeneration in Alzheimer's and Parkinson's diseases". Neuromolecular Med. 4 (1–2): 21–36. doi:10.1385/NMM:4:1-2:21. PMID 14528050.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Priller C, Bauer T, Mitteregger G, Krebs B, Kretzschmar HA, Herms J (2006). "Synapse formation and function is modulated by the amyloid precursor protein". J. Neurosci. 26 (27): 7212–21. doi:10.1523/JNEUROSCI.1450-06.2006. PMID 16822978.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Turner PR, O'Connor K, Tate WP, Abraham WC (2003). "Roles of amyloid precursor protein and its fragments in regulating neural activity, plasticity and memory". Prog. Neurobiol. 70 (1): 1–32. PMID 12927332.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)CS1 maint: multiple names: authors list (ลิงก์) - ↑ Hooper NM (2005). "Roles of proteolysis and lipid rafts in the processing of the amyloid precursor protein and prion protein". Biochem. Soc. Trans. 33 (Pt 2): 335–8. doi:10.1042/BST0330335. PMID 15787600.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Ohnishi S, Takano K (2004). "Amyloid fibrils from the viewpoint of protein folding". Cell. Mol. Life Sci. 61 (5): 511–24. doi:10.1007/s00018-003-3264-8. PMID 15004691.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help) - ↑ Hernández F, Avila J (2007). "Tauopathies". Cell. Mol. Life Sci. 64 (17): 2219–33. doi:10.1007/s00018-007-7220-x. PMID 17604998.
{{cite journal}}: ไม่รู้จักพารามิเตอร์|month=ถูกละเว้น (help)
แหล่งข้อมูลอื่น
- Cummings JL, Frank JC, Cherry D, Kohatsu ND, Kemp B, Hewett L, Mittman B (2002). "Guidelines for managing Alzheimer's disease: Part I. Assessment". American Family Physician. 65 (11): 2263–2272. PMID 12074525.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - Cummings JL, Frank JC, Cherry D, Kohatsu ND, Kemp B, Hewett L, Mittman B (2002). "Guidelines for managing Alzheimer's disease: Part II. Treatment". American Family Physician. 65 (12): 2525–2534. PMID 12086242.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - "Genes, lifestyles, and crossword puzzles: Can Alzheimer's disease be prevented?" (PDF). US Department of Health and Human Services, National Institute on Aging. สืบค้นเมื่อ 2008-02-29.
- Russell D, Barston S, White M (2007-12-19). "Alzheimer's Behavior Management: Learn to manage common behavior problems". helpguide.org. สืบค้นเมื่อ 2008-02-29.
{{cite web}}: CS1 maint: multiple names: authors list (ลิงก์) - Rodgers AB (2003). Alzheimer's Disease: Unraveling the Mystery. National Institute on Aging. สืบค้นเมื่อ 2008-08-22.
