Humphrey field analyser

Humphrey field analyser (HFA) เป็นเครื่องวัดลานสายตาของมนุษย์ ที่แพทย์ตรวจปรับสายตาและจักษุแพทย์ใช้ โดยเฉพาะเพื่อตรวจลานสายตาของตาเดียว (monocular visual field)[1] ผลจากเครื่องจะใช้ระบุปัญหาทางการเห็น เพราะมันให้ข้อมูลเกี่ยวกับตำแหน่งที่เกิดโรคตลอดระบบสายตา/วิถีประสาทของการเห็น ซึ่งช่วยให้วินิจฉัยปัญหาทางตาของคนไข้ ผลที่ได้อาจเก็บไว้เพื่อเฝ้าสังเกตความเปลี่ยนแปลงของสายตา[2]
การใช้ทางการแพทย์[แก้]
เครื่องสามารถใช้ตรวจคัดโรค เฝ้าสังเกตอาการ และช่วยวินิจฉัยโรคบางอย่าง โดยมีเกณฑ์วิธีทดสอบ (testing protocol) หลายอย่างที่เลือกได้ขึ้นอยู่กับจุดมุ่งหมาย ในรายการต่อไปนี้ เลขตัวแรกหมายถึงขนาดลานสายตาที่ต้องการวัดทางด้านขมับ โดยวัดจากกลางจุดตรึงตา (fixation) และมีหน่วยเป็นองศา ส่วนเลข '-2' ระบุรูปแบบของจุดแสงที่ใช้ทดสอบ[3]
- 10-2: วัด 10 องศาทางขมับและทางจมูก ตรวจ 68 จุด ใช้สำหรับตรวจจุดภาพชัด (macula) โรคที่จอตา โรคทางประสาทและตา (neuro-ophthalmic) และต้อหินระยะหลัง ๆ[4]
- 24-2: วัด 24 องศาทางขมับ และ 30 องศาทางจมูก โดยตรวจ 54 จุด ใช้สำหรับโรคทางประสาทและตา เพื่อตรวจคัดกรองโดยทั่วไป[5] และเพื่อตรวจต้อหินระยะต้น ๆ[6][7]
- 30-2: วัด 30 องศาทางขมับและจมูก โดยตรวจ 76 จุด ใช้สำหรับตรวจคัดโรคทั่วไป ต้อหินระยะต้น ๆ และโรคทางประสาท (neurological)[6]
การตรวจทั้งหมดตามที่ว่าสามารถทำแบบ SITA-Standard หรือ SITA-Fast โดย SITA-Fast จะเร็วกว่า แม้จะให้ผลเทียบได้กับ SITA-Standard แต่อาจจะทำซ้ำได้ผลไม่เหมือนกัน และจะไวตรวจพบปัญหาได้น้อยกว่า[8][9]
มีวิธีการทดสอบอื่น ๆ ที่ใช้ในกิจโดยเฉพาะเช่น
- Esterman - ใช้เพื่อตรวจการทำงานของสายตาคนไข้เพื่อให้แน่ใจว่า สามารถขับรถได้อย่างปลอดภัย อย่างที่ใช้ในประเทศออสเตรเลีย[10][11]
- SITA SWAP ย่อมาจาก Short Wavelength Automated Perimetry (SWAP) ใช้เพื่อตรวจการเสียสายตาเพราะต้อหินในระยะต้น ๆ[5]
วิธีการตรวจ[แก้]

การตรวจใช้เวลาประมาณ 5-8 นาที ไม่นับเวลาที่ต้องจัดแจงหรือบอกคนไข้ มีหลายขั้นตอนที่ต้องทำก่อนจะเริ่มตรวจเพื่อให้ได้ผลที่เชื่อถือได้
เจ้าหน้าที่จะเลือกวิธีการและข้างของตาที่จะตรวจก่อน แล้วจึงใส่ข้อมูลคนไข้ รวมทั้ง refractive error (ภาวะกำลังหักเหแสงของสายตาผิดปกติ) ในกรณีที่จำเป็น เครื่องจะระบุเลนส์ที่ต้องใช้ในการทดสอบ (เช่น เลนส์กลมหรือเลนส์ทรงกระบอก [cylindrical lens]) ในกรณีเช่นนี้ มักใช้เลนส์ทดสอบที่มีกรอบโลหะ โดยจะวางเลนส์ทรงกระบอกไว้ใกล้คนไข้เพื่อให้ระบุ axis ได้ง่าย ๆ เจ้าหน้าที่สามารถปรับจุดตรึงตาได้ตามความจำเป็น[12]
ก่อนให้คนไข้เข้าไปนั่งที่เครื่อง เจ้าหน้าที่จะอธิบายวิธีการทดสอบแก่คนไข้ คือให้มองตรึงอยู่ที่เป้าตรงกลาง ให้กดปุ่มสัญญาณต่อเมื่อเห็นจุดแสงที่เป็นตัวกระตุ้น คนไข้จะไม่สามารถเห็นแสงที่แสดงทั้งหมด แสงบางจุดอาจสว่างกว่า มืดกว่า แสดงช้ากว่า เร็วกว่าแสงอื่น ๆ ตาที่ไม่ได้ตรวจจะปิดไว้ และจะปิดแสงในห้องก่อนทดสอบ[12] เจ้าหน้าที่จะให้คนไข้วางคางไว้ที่ที่วาง และแนบศีรษะชิดกับที่พิงหน้าผาก โดยอาจต้องปรับการวางศีรษะบ้างเพื่อให้รูม่านตาอยู่ตรงกลางของจอเพื่อให้สามารถเช็คการมองของคนไข้ได้ตลอดการทดสอบ เลนส์ที่วางบนที่จับควรอยู่ใกล้ตาคนไข้ให้มากที่สุดไม่ให้เห็นสิ่งแปลกปลอม (artefacts)
สำคัญว่าคนไข้จะต้องกะพริบตาเป็นปกติ ทำตัวสบาย ๆ และตั้งใจมีสมาธิตลอดช่วงทดสอบ ซึ่งเพิ่มความน่าเชื่อถือได้ของผลที่วัด[12]

การทำงาน[แก้]
เครื่องจะยิงแสงสีขาวที่มีความสว่างต่าง ๆ กันไปยังจุดต่าง ๆ ในช่องทรงกลมซึ่งมีแสงสว่างทั่ว ๆ กัน คนไข้จะกดปุ่มเพื่อแสดงว่าเห็นจุดแสง ซึ่งเป็นการตรวจสอบสมรรถภาพของจอตาในการตรวจจับสิ่งกระตุ้นที่จุดต่าง ๆ ภายในลานสายตา นี่เรียกว่าความไวจอตา (retinal sensitivity) ซึ่งมีหน่วยวัดเป็น เดซิเบล (dB)[1]
เครื่องวัดปัจจุบันใช้ขั้นตอนวิธี Swedish Interactive Thresholding Algorithm (SITA) ซึ่งเป็นสูตรที่ทำให้วัดลานสายตาได้เร็วที่สุดและแม่นยำที่สุด ผลจะเทียบกับข้อมูลสายตาของคนรุ่นเดียวกันในฐานข้อมูล ซึ่งสามารถระบุการเห็นที่ผิดปกติหรือน่าสงสัยโดยอาจมีเหตุจากโรค[8]
เป้าหมายการตรึงตา[แก้]
มีเป้าหมายหลายอย่างที่สามารถเลือกให้คนไข้มองได้ โดยเลือกขึ้นอยู่กับอาการของคนไข้[12]
- เป้ากลาง: เป็นแสงสีเหลืองที่ตรงกลาง
- รูปเพชรขนาดเล็ก: ใช้สำหรับคนไข้ที่ไม่เห็นเป้าตรงกลาง เช่นคนไข้โรคจุดภาพชัดของจอตาเสื่อม คือให้คนไข้มองที่ตรงกลางระหว่างจุด 4 จุด
- รูปเพชรขนาดใหญ่: สำหรับคนไข้ที่ไม่เห็นเป้าหมายที่กล่าวมาแล้วทั้งสอง[12]
การแปลผล[แก้]

1: ดรรชนีความน่าเชื่อถือได้
2: ผลเป็นตัวเลข (Numerical Display)
3: ผลเป็นสเกลสีเทา
4: ความคลาดเคลื่อนทั้งหมด
5: ความน่าจะเป็น
6: Pattern Deviation
7: Global Indices
8: Glaucoma Hemifield Test
9: Visual Field Index
ดรรชนีความเชื่อถือได้[แก้]
ความเชื่อถือได้เป็นเรื่องสำคัญมากเมื่อแปลผล มีปัญหาต่าง ๆ รวมทั้งคนไข้เสียสมาธิ ปิดตา หรือกดปุ่มบ่อยเกิน การเฝ้าสังเกตการตรึงตาของคนไข้สามารถทำได้ที่หน้าจอหรือที่ "gaze tracker" ซึ่งอยู่ทางด้านล่างของแผ่นพิมพ์แสดงผล ระดับความเชื่อถือได้จะแสดงเป็นดรรชนีความเชื่อถือได้ (reliability indices) ที่อยู่ในแผ่นพิมพ์แสดงผล (ดูรูป) ซึ่งเจ้าหน้าที่จะตรวจดูเป็นอย่างแรกเพื่อดูว่าผลเชื่อถือได้หรือไม่ ดรรชนีรวมทั้ง
- การเสียการตรึงตา (Fixation Losses) : บันทึกเมื่อคนไข้ตอบสนองต่อแสงกระตุ้นที่ยิงไปที่จุดบอดของตา ถ้าเกิน 20% ก็จะระบุด้วย 'XX' ถัดไปจากคะแนน ซึ่งแสดงว่าผลเชื่อถือไม่ได้[12]
- ผลบวกลวง (False Positives) : บันทึกเมื่อคนไข้ตอบสนองเมื่อไม่มีแสงกระตุ้น ถ้าเกิน 15% ก็จะระบุด้วย 'XX' ต่อจากคะแนน ซึ่งแสดงว่าเชื่อถือไม่ได้ และอาจเป็นตัวบ่งว่าคนไข้กลัวว่าจะทำการทดสอบผิดพลาด[12]
- ผลลบลวง (False Negatives) : บันทึกเมื่อคนไข้ไม่ตอบสนองต่อแสงกระตุ้นที่สว่างแม้คนไข้จะได้บ่งแล้วว่าเห็นแสงกระตุ้นที่อ่อนกว่า ถ้าค่าสูง นี่แสดงว่าคนไข้เหนื่อย ไม่ใส่ใจ แสร้งป่วย หรือมีปัญหาเสียลานสายตาไปมากจริง ๆ[12] วรรณกรรมแพทย์ได้แสดงเปอร์เซ็นต์ต่าง ๆ เกี่ยวกับความน่าเชื่อถือได้ ส่วนมากกำหนดว่า ผลลบลวงที่สูงกว่าประมาณ 30% ไม่น่าเชื่อถือ[13][14][15]
ผล[แก้]
เมื่อตรวจดูความน่าเชื่อถือได้แล้ว จึงจะประเมินข้อมูลที่เหลือ
(2) ผลเป็นตัวเลข[แก้]
ผลเป็นตัวเลขแสดงความไวที่จุดจอตาต่าง ๆ ของคนไข้มีหน่วยเป็น dB เลขยิ่งมากก็แสดงว่าไวมาก ซึ่งปกติจะไวสุดตรงกลางลานสายตาและค่อย ๆ ลดลงเมื่อห่างออกไป ค่าปกติอยู่ที่ประมาณ 30 dB ค่าที่น้อยกว่า 0 dB หมายถึงไม่เห็นเลย[16]
(3) สเกลสีเทา[แก้]
สเกลสีเทาเป็นภาพแสดงของผลตัวเลข (2) ทำให้แปลผลการเสียลานสายตาได้ง่าย ส่วนที่เข้มกว่าหมายถึงไวน้อยกว่า ส่วนที่อ่อนกว่าเป็นส่วนที่ไวกว่า[3] สเกลนี้ใช้แสดงความเปลี่ยนแปลงของสายตา แต่ก็ไม่ใช้เพื่อวินิจฉัยโรค
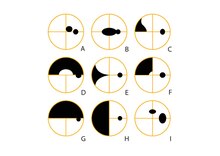
A: ดวงมืดกลางลานเห็น (central scotoma)
B: Centrocaecal scotoma (ดวงมืดเป็นวงรี รวมจุดตรึงตา และจุดบอด[17])
C: Nasal Step (เป็นรูปบันไดด้านใน)
D: Superior Arcuate (เป็นรูปโค้งด้านบน)
E: Nasal Wedge defect (เป็นรูปลิ่มด้านใน)
F: Superior Nasal quadrantanopia (บอดเสี้ยวเดียวด้านในข้างบน)
G: Superior Altitudinal (บอดครึ่งซีกบน)
H: Nasal hemianopia (บอดครึ่งซีกใน)
I: Enlarged Blind Spot with Paracentral scotoma located 15 degrees superiorly (จุดบอดใหญ่ขึ้นโดยมีดวงมืดข้าง ๆ ส่วนกลางที่ 15 องศาบน)
(4) ความคลาดเคลื่อนทั้งหมด (Total Deviation)[แก้]
ค่าความคลาดเคลื่อนเป็นตัวเลขแสดงความต่างระหว่างค่าที่วัดได้กับค่าของคนรุ่นเดียวกันที่จุดในจอตาต่าง ๆ[3]
- ค่าลบแสดงความไวที่ต่ำกว่าปกติ
- ค่าบวกแสดงความไวที่สูงกว่าปกติ
- 0 แสดงว่าเท่ากัน[3]
ค่าความคลาดเคลื่อนกำหนดโดยสถิติที่อยู่ด้านล่างจากค่าเป็นตัวเลข แสดงเปอร์เซ็นต์ของกลุ่มประชากรปกติที่มีค่าวัดต่ำกว่าคนไข้ในแต่ละจุด ๆ ค่าความน่าจะเป็น (5) แสดงเปอร์เซ็นต์เพื่อใช้ตีความค่าความคลาดเคลื่อนโดยสถิติ[3] ยกตัวย่างเช่น สี่เหลี่ยมเข้มสุดหมายถึงว่า <0.5% ของประชากรก็ได้ค่านี้เช่นกัน ซึ่งแสดงว่าการเสียการเห็นที่จุดนี้สูงมาก ภาพความคลาดเคลื่อนทั้งหมดนี้เน้นแสดงการเสียการเห็นที่กระจายไปทั่ว (คือที่ต่างกับบุคคลกลุ่มอายุเดียวกันทั้งหมด)[18]
(6) Pattern Deviation[แก้]
ภาพ Pattern Deviation ให้ข้อมูลความคลาดเคลื่อนทั้งแบบเป็นตัวเลขและโดยสถิติ แต่มันไม่นับการเห็นที่ลดลงเนื่องจากความขุ่นใสของกระจกตา (เช่น ต้อกระจก) หรือสายตาผิดปกติที่ไม่ได้แก้ หรือการไวแสงน้อยลงเนื่องจากอายุหรือรูม่าตาหด (pupil miosis) จึงเป็นการเน้นตรวจการเสียสายตาที่สงสัยว่ามีเหตุจากโรค (focal loss) เท่านั้น[16] และจึงเป็นภาพที่แพทย์ใช้วินิจฉัยโรค ปกติแล้ว ภาพ Pattern Deviation จะเข้มน้อยกว่าภาพ Total Deviation เพราะไม่รวมการเห็นที่เสียไปเนื่องจากปัจจัยที่กล่าวแล้ว
(7) Global Indices[แก้]
หมายเลขแต่ละอย่างในกลุ่มนี้ให้ข้อสรุปทางสถิติ แม้จะไม่ใช้เพื่อวินิจฉัยในเบื้องต้น แต่ก็สำคัญเพื่อเฝ้าตรวจความคืบหน้าของต้อหิน[3] หมายเลขรวมทั้ง
- ค่าเบี่ยงเบนเฉลี่ย (Mean Deviation, MD) : ได้มาจากค่าเบี่ยงเบนทั้งหมด เป็นค่าต่างโดยเฉลี่ยจากค่าปกติของคนรุ่นเดียวกัน[19] ค่าลบหมายถึงมีลานสายตาเสีย ค่าบวกแสดงว่า มีลานสายตาที่ดีกว่าคนอายุเท่ากันโดยเฉลี่ย จะมีค่า P ก็ต่อเมื่อค่าแรกผิดปกติ คือแสดงเปอร์เซ็นต์ที่ค่านั้นเกิดในกลุ่มประชากร ยกตัวอย่างเช่น P <2% หมายถึงประชากรน้อยกว่า 2% ซึ่งมีตาเสียหายยิ่งกว่าค่าที่วัดได้จากคนไข้[20]
- Pattern Standard Deviation (PSD) : เป็นค่าที่ได้มาจาก Pattern Deviation และดังนั้น จึงแสดงความเสียหายโดยเฉพาะ (focal loss) เท่านั้น ค่าสูงซึ่งแสดงว่าสายตาผิดปกติ จึงเป็นตัวบ่งชี้ที่มีประโยชน์ของความคืบหน้าของต้อหิน ไม่เหมือนกับค่า MD[3]
(8) Glaucoma Hemifield Test (GHT)[แก้]
Glaucoma Hemifield Test (GHT) เป็นการประเมินจอตาที่ปกติเสียหายเพราะต้อหิน โดยเปรียบเทียบบริเวณที่คู่กัน 5 คู่ระหว่างลานสายตาด้านบนกับล่าง[3][21] ผลซึ่งอาจเป็น Outside Normal Limits คือนอกเขตปกติ ลานสายตาบนและล่างจะต่างกันอย่างสำคัญ, Borderline คือก้ำกึ่ง จะมีความแตกต่างที่น่าเป็นห่วง หรือ Within Normal Limits คือปกติ ผลเหล่านี้จะพิจารณาก็ต่อเมื่อคนไข้มีต้อหินหรือสงสัยว่ามีต้อหิน[21] และมีใช้กับเครื่องที่รองรับเกณฑ์วิธี 30-2 และ 24-2 เท่านั้น[3]
(9) Visual Field Index (VFI)[แก้]
Visual Field Index (VFI) ช่วยให้เห็นการทำงานและความผิดปกติของ retinal ganglion cell เป็นเปอร์เซ็นต์ โดยลานสายตาตรงกลางจะให้น้ำหนักมากกว่า[22] และค่าจะแสดงเปอร์เซ็นต์ที่ลานสายตาทำงาน ค่า 100% จัดเป็นลานสายตาดีสุดสำหรับคนรุ่นเดียวกัน และ 0% จัดว่ามีลานสายตาบอดหมด ภาพความน่าจะเป็นแบบ pattern deviation (หรือความน่าจะเป็นแบบ total deviation เมื่อ MD แย่กว่า -20 dB) ใช้ระบุบริเวณที่ผิดปกติและความไวตามอายุ ซึ่งคำนวณโดยใช้ตัวเลขจาก total deviation ในเรื่องความเสียหายเพราะต้อหิน VFI เป็นดรรชนีที่เชื่อถือได้และอาจใช้จัดระดับของโรคได้[23]
รูปแบบสีเข้ม ๆ ที่แสดงในภาพ Pattern Deviation ช่วยให้วินิจฉัยความเสียหายต่อสายตา ซึ่งอาจใช้เป็นข้อมูลเพื่อวินิจฉัยโรคบางชนิด แม้บทความนี้จะไม่กล่าวถึงการเห็นที่เสียไปโดยสัมพันธ์กับโรค แต่ก็มีรูปแสดงตัวอย่างการเสียลานสายตา
ข้อดีและข้อเสีย[แก้]

A: สภาพไร้แก้วตา (Aphakia)
B: ผลผิดปกติเพราะขอบเลนส์ (rim artefact)
C: คางวางไม่ถูก
D: ตำแหน่งเลนส์
E: กระจกตามัว
F: โรคกระจกตารูปกรวย (Keratoconus)
G: เปลือกตาหย่อน
H: รูม่าตาหด - 1 มม.
I: รูม่าตาหด - 3 มม.
ข้อดี[แก้]
- ตรวจลานสายตาอย่างละเอียดโดยมีขั้นตอนที่ทำให้ผลน่าเชื่อถือได้[12]
- เทียบข้อมูลคนไข้กับคนรุ่นเดียวกัน[12]
- แยกแยะระหว่างการเสียการเห็นโดยทั่วไป (diffuse loss) กับโดยเฉพาะ ๆ (focal loss)[12]
- สามารถใช้กับคนไข้ที่ใช้รถเข็น หูไม่ดี มีปัญหาการทรงตัวหรือการตรึงตา และ/หรือเห็นไม่ชัดมาก (very low visual acuity)[12]
- ให้ค่าวัดพื้นฐาน
- เจ้าหน้าที่ตรวจและตีความผลได้ง่าย
ข้อเสีย[แก้]
- คนไข้ต้องเข้าใจและมีสมาธิดีเมื่อตรวจเทียบกับวิธีตรวจอื่น ๆ[9]
- ใช้เวลามาก
- การเรียนรู้มีผล คือคนไข้ใหม่จะทำการทดสอบได้ดีขึ้นเพราะเข้าใจสถานการณ์การตรวจสอบ ดังนั้น จึงต้องพิจารณาการตรวจครั้งที่สามเป็นผลบรรทัดฐาน[24]
- โอกาสเกิดผลผิดปกติ (artefacts) ต่อไปนี้เป็นรายการของผลผิดปกติและรูปแบบที่มันเกิด แต่เป็นเรื่องที่แก้ได้ถ้าเตรียมตัวกับคนไข้ให้ถูกต้อง
- สายตาผิดปกติ (refractive error) ที่ไม่ได้แก้, สภาพไร้แก้วตา (aphakia) ซึ่งทำให้ลานสายตาไวแสงลดลงอย่างสำคัญ[3]
- ขอบเลนส์อาจทำให้ตาดูเหมือนเสียหายจากต้อหิน[25]
- กระจกตาที่ขุ่นหรือโรคกระจกตารูปกรวย (keratoconus) ทำให้ตาไวแสงน้อยลง[3]
- เปลือกตาหย่อน (Ptosis) ทำให้เสียลานสายตาด้านบน[3]
- รูม่าตาหด (Miosis) ทำให้เสียลานสายตารอบ ๆ[3]
ดูเพิ่ม[แก้]
เชิงอรรถและอ้างอิง[แก้]
- ↑ 1.0 1.1 Landers, John; Sharma, Alok; Goldberg, Ivan; Graham, Stuart L (February 2010). "A comparison of visual field sensitivities between the Medmont automated perimeter and the Humphrey field analyzer". Clinical & Experimental Ophthalmology. doi:10.1111/j.1442-9071.2010.02246.x.
- ↑ Kedar, Sachin; Ghate, Deepta; Corbett, James J (2011). "Visual fields in neuro-ophthalmology". Indian Journal of Ophthalmology. 59 (2): 103. doi:10.4103/0301-4738.77013.
- ↑ 3.00 3.01 3.02 3.03 3.04 3.05 3.06 3.07 3.08 3.09 3.10 3.11 3.12 Kanski, J. J.; Bowling, B. (2011). Clinical Ophthalmology. Edinburgh: Elsevier Saunders.
- ↑ Asaoka, Ryo; Vavvas, Demetrios (2014-06-20). "Mapping Glaucoma Patients' 30-2 and 10-2 Visual Fields Reveals Clusters of Test Points Damaged in the 10-2 Grid That Are Not Sampled in the Sparse 30-2 Grid". PLoS ONE. 9 (6): e98525. doi:10.1371/journal.pone.0098525. PMC 4064971. PMID 24950300.
- ↑ 5.0 5.1 Khoury, Johnny, M.; Donahue, Sean, P.; Lavin, Patric, J.; Tsai, James (1999). "Comparison of 24-2 and 30-2 Perimetry in Glaucomatous and Nonglaucomatous Optic Neuropathies". Journal of Neuro-Ophthalmology. 19 (2): 100–108. doi:10.1097/00041327-199906000-00004.
- ↑ 6.0 6.1 Nouri-Mahdavi, Kouros (December 2014). "Selecting visual field tests and assessing visual field deterioration in glaucoma". Canadian Journal of Ophthalmology. 49 (6): 497–505. doi:10.1016/j.jcjo.2014.10.002.
- ↑ Huang, Charles Q.; Carolan, James; Redline, Daniel; Taravati, Parisa; Woodward, Kimberly R.; Johnson, Chris A.; Wall, Michael; Keltner, John L. (2008-03-01). "Humphrey Matrix Perimetry in Optic Nerve and Chiasmal Disorders: Comparison with Humphrey SITA Standard 24-2". Investigative Ophthalmology & Visual Science. 49 (3): 917–23. doi:10.1167/iovs.07-0241. PMID 18326712.
- ↑ 8.0 8.1 Bengtsson, Boel; Olsson, Jonny; Heijl, Anders; Rootzén, Holger (2009-05-27). "A new generation of algorithms for computerized threshold perimetry, SITA". Acta Ophthalmologica Scandinavica. 75 (4): 368–375. doi:10.1111/j.1600-0420.1997.tb00392.x.
- ↑ 9.0 9.1 Szatmáry, Gabriella (1 September 2002). "Can Swedish Interactive Thresholding Algorithm Fast Perimetry Be Used as an Alternative to Goldmann Perimetry in Neuro-ophthalmic Practice?". Archives of Ophthalmology. 120 (9): 1162–1173. doi:10.1001/archopht.120.9.1162. PMID 12215089.
- ↑ "Vic Driving Vision Standards". Optometry Australia. Optometry Australia. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-04-18.
- ↑ "Visual impairment". VicRoads. State Government of Victoria. 2015. เก็บจากแหล่งเดิมเมื่อ 2019-02-28.
- ↑ 12.00 12.01 12.02 12.03 12.04 12.05 12.06 12.07 12.08 12.09 12.10 12.11 Artes, Paul H (2012). Humphrey Field Analyzer II-i series User Manual. Carl Zeiss Meditec.
- ↑ Bengtsson, B; Heijl, A (2000). "False-negative responses in glaucoma perimetry: indicators of patient performance or test reliability?". Investigative Ophthalmology and Visual Science. 41 (8): 2201–2204.
- ↑ McKendrick, Allison M.; Denniss, Jonathan; Turpin, Andrew (August 2014). "Response times across the visual field: Empirical observations and application to threshold determination". Vision Research. 101: 1–10. doi:10.1016/j.visres.2014.04.013. PMID 24802595.
- ↑ Johnson, Chris A; Keltner, John L; Cello, Kimberly E; Edwards, Mary; Kass, Michael A; Gordon, Mae O; Budenz, Donald L; Gaasterland, Douglas E; Werner, Elliot (March 2002). "Baseline visual field characteristics in the ocular hypertension treatment study". Ophthalmology. 109 (3): 432–437. doi:10.1016/S0161-6420(01)00948-4.
- ↑ 16.0 16.1 Wyatt, Harry J.; Dul, Mitchell W.; Swanson, William H. (March 2007). "Variability of visual field measurements is correlated with the gradient of visual sensitivity". Vision Research. 47 (7): 925–936. doi:10.1016/j.visres.2006.12.012. PMC 2094527. PMID 17320924.
- ↑ "centrocecal scotoma". Medical Dictionary. 2009. สืบค้นเมื่อ 2019-03-07.
A defect in vision that is oval-shaped and includes the fixation point and the blind spot of the eye.
- ↑ Cubbidge, R (2012). "Essentials of visual field assessment". The Optician. 243 (6356): 14–16.
- ↑ Chen, Yi-Hao; Wu, Jian-Nan; Chen, Jiann-Torng; Lu, Da-Wen (2008). "Comparison of the Humphrey Field Analyser and Humphrey Matrix Perimeter for the Evaluation of Glaucoma Patients". Ophthalmologica. 222 (6): 400–407. doi:10.1159/000154203.
- ↑ Stamper, Robert L; Lieberman, Marc F; Drake, Michael V (2009). Becker-Shaffer's diagnosis and therapy of the glaucomas (8th ed.). [Edinburgh]: Mosby/Elsevier. ISBN 978-0-323-02394-8.
- ↑ 21.0 21.1 Ishiyama, Y.; Murata, H.; Mayama, C.; Asaoka, R. (2014-11-11). "An Objective Evaluation of Gaze Tracking in Humphrey Perimetry and the Relation With the Reproducibility of Visual Fields: A Pilot Study in Glaucoma". Investigative Ophthalmology & Visual Science. 55 (12): 8149–8152. doi:10.1167/iovs.14-15541. PMID 25389198.
- ↑ Horton, M. (2015). "10 tips for improving visual fields: perimetry may seem like second nature, but these recommendations can help you obtain better results by refining your understanding of the technology". Review of Optometry. 152 (4): 62.
- ↑ Kuzhuppilly, N; Patil, S; Dev, S; Deo, A (2018). "Reliability of Visual Field Index in Staging Glaucomatous Visual Field Damage". Journal of Clinical & Diagnostic Research. 12 (6): NC05–NC08.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ Saigal, Rahul. "Learning Effects and Artefacts in Automated Perimetry" (PDF). Association Of Optometry Ireland. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2015-10-04. สืบค้นเมื่อ 2019-03-21.
- ↑ Donahue, Sean. P., (1998). "Lens Holder Artifact Simulating Glaucomatous Defect in Automated Perimetry". JAMA Ophthalmology. 116 (12): 1681–1683. doi:10.1001/archopht.116.12.1681.
{{cite journal}}: CS1 maint: extra punctuation (ลิงก์)
