การสร้างภาพด้วยเรโซแนนซ์แม่เหล็ก
| Magnetic resonance imaging | |
|---|---|
ภาพด้านข้างตัดแบ่งซ้ายขวาจองศีรษะ, ที่มีสิ่งแปลกปลอมเป็นรอยหยักบริเวณเส้นโค้ง (จมูกและหน้าผากปรากฏที่ด้านหลังของศีรษะ) | |
| บัญชีจำแนกและลิงก์ไปภายนอก | |
| ICD-9 | 88.91 |
| MedlinePlus | 003335 |
| MeSH | D008279 |

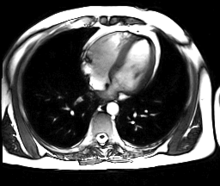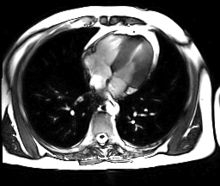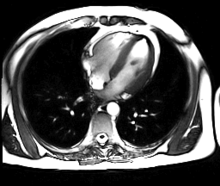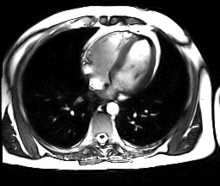
การสร้างภาพด้วยเรโซแนนซ์แม่เหล็ก[1] หรือ การตรวจเอ็กซ์เรย์ด้วยคลื่นแม่เหล็กไฟฟ้า[2] หรือ เอ็มอาร์ไอ (อังกฤษ: Magnetic resonance imaging, MRI) หรือ nuclear magnetic resonance imaging (NMRI), or magnetic resonance tomography (MRT) คือเทคนิคการสร้างภาพทางการแพทย์ที่ใช้ในรังสีวิทยาเพื่อการตรวจทางกายวิภาคและสรีรวิทยาของร่างกายทั้งในด้านสุขภาพและโรคต่างๆโดยเครื่องตรวจที่ใช้สนามแม่เหล็กและคลื่นวิทยุความเข้มสูงในการสร้างภาพเหมือนจริงของอวัยวะภายในต่างๆของร่างกาย โดยเฉพาะ สมอง หัวใจ กระดูก-กล้ามเนื้อ และส่วนที่เป็นมะเร็ง ด้วยคอมพิวเตอร์รายละเอียดและความคมชัดสูง เป็นภาพตามระนาบได้ทั้งแนวขวาง แนวยาวและแนวเฉียง เป็น 3 มิติ ภาพที่ได้จึงจะชัดเจนกว่า การถ่ายภาพรังสีส่วนตัดอาศัยคอมพิวเตอร์ หรือ CT Scan ทำให้แพทย์สามารถตรวจวินิจฉัยความผิดปกติในร่างกายได้อย่างแม่นยำ การตรวจทางการแพทย์ด้วยเครื่องมือชนิดนี้ไม่ก่อให้เกิดความเจ็บปวดใดๆ แก่ร่างกาย และไม่มีอันตรายจากรังสีตกค้าง.
การเตรียมตัวเพื่อการตรวจ MRI นี้ จำเป็นต้องฉีดสารเหนี่ยวนำสนามแม่เหล็กเข้าไปในอวัยวะที่ต้องการตรวจก่อน ระหว่างการตรวจเครื่อง MRI จะส่งเสียงดังเป็นจังหวะ ผู้ถูกตรวจจะได้รับอุปกรณ์อุดหู ระหว่างการตรวจผู้ถูกตรวจจำเป็นต้องอยู่นิ่งๆ เพื่อให้บันทึกภาพ เช่นเดียวกับการตรวจด้วยเครื่องตรวจเอกซ์เรย์อื่นๆ
บทนำ[แก้]
MRI มีความหลากหลายของการใช้งานในการวินิจฉัยทางการแพทย์และคาดว่าจะมีกว่า 25,000 เครื่องสแกนเนอร์ในการใช้งานทั่วโลก[3]. MRI มีผลกระทบต่อการวินิจฉัยและการรักษาในหลายงานเชี่ยวชาญพิเศษถึงแม้ว่าผลกระทบต่อผลลัพธ์ด้านสุขภาพที่ดีขึ้นเป็นสิ่งไม่แน่นอน[4]. เนื่องจาก MRI ไม่ใช้รังสีใดๆ, มีการแนะนำให้ใช้มันมากกว่าการใช้การถ่ายภาพรังสีส่วนตัดอาศัยคอมพิวเตอร์ เมื่อได้ผลลัพธ์เป็นข้อมูลอย่างเดียวกัน[5]. MRI โดยทั่วไปเป็นเทคนิคที่ปลอดภัยแต่มีเหตุการณ์เกิดขึ้นหลายครั้งที่ก่อให้เกิดอันตรายกับผู้ป่วย[6]. ข้อห้ามในการใช้ MRI จะมีเช่นการปลูกถ่ายประสาทหูเทียมและเครื่องกระตุ้นการเต้นของหัวใจส่วนใหญ่, เศษกระสุนและสิ่งแปลกปลอมในร่างกายที่เป็นโลหะ, และการผ่าตัดปลูกถ่ายอุปกรณ์ ferromagnetic บางอย่าง. ความปลอดภัยของ MRI ในช่วงไตรมาสแรกของการตั้งครรภ์ก็ไม่แน่ใจ แต่มันอาจเป็นทางเลือก[7]. การเพิ่มขึ้นอย่างต่อเนื่องในความต้องการ MRI ในอุตสาหกรรมการดูแลสุขภาพได้นำไปสู่ความกังวลเกี่ยวกับค่าใช้จ่ายที่แพงเกินไปและการวินิฉัยเกิน (อังกฤษ: overdiagnosis)[8][9].
การถ่ายภาพเส้นประสาท[แก้]

MRI เป็นเครื่องมือสืบสวนสำหรับโรคมะเร็งทางระบบประสาทเพราะมันมีความไวมากกว่า CT สำหรับเนื้องอกขนาดเล็กและให้การแสดงผลที่ดีกว่าของโพรงหลังในร่างกาย. แสงที่ตัดกันระหว่างเรื่องสีเทาและสีขาวทำให้เป็นทางเลือกที่เหมาะสมสำหรับหลายเงื่อนไขของระบบประสาทส่วนกลางรวมทั้งโรคเสื่อมของเซลล์ประสาท, โรคจิตเสื่อม, โรคหลอดเลือดสมอง, โรคติดเชื้อและโรคลมบ้าหมู[10]. MRI ยังช่วยในการศัลยกรรมสมองที่อาศัยภาพสามมิติและรังสีศัลยกรรม สำหรับการรักษาเนื้องอกในสมอง, หลอดเลือดแดงและดำผิดรูป, และสภาวะในการรักษาด้วยการผ่าตัดอื่นๆ[11][12].
หัวใจและหลอดเลือด[แก้]
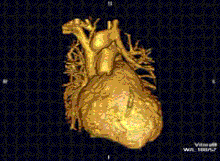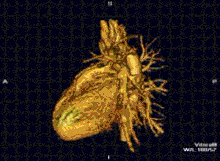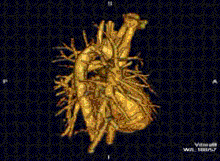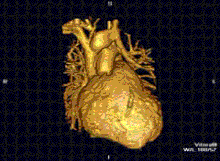
MRI ของหัวใจใช้ประกอบกับเทคนิคการถ่ายภาพอื่นๆ, เช่น การบันทึกภาพหัวใจด้วยคลื่นเสียงความถี่สูง, CT หัวใจและเวชศาสตร์นิวเคลียร์, การประยุกต์ใช้รวมถึงการประเมินของการขาดเลือดของกล้ามเนื้อหัวใจและความสามารถมีชีวิตอยู่และเจริญเติบโตได้, โรคกล้ามเนื้อหัวใจ, กล้ามเนื้อหัวใจอักเสบ, เหล็กเกิน, โรคหลอดเลือดและโรคหัวใจพิการแต่กำเนิด[13].
กล้ามเนื้อและกระดูก[แก้]
การประยุกต์ใช้ในระบบกล้ามเนื้อรวมถึงการถ่ายภาพกระดูกสันหลัง, การประเมินของโรคข้อและเนื้องอกในเนื้อเยื่ออ่อน[14].
MRI ตับและระบบทางเดินอาหาร[แก้]
MR ตับและถุงน้ำดีถูกใช้ในการตรวจจับและดูลักษณะรอยโรคของตับ, ตับอ่อนและท่อน้ำดี. ความผิดปกติของโฟกัสหรือการกระจายของตับอาจจะได้รับการประเมินโดยใช้การถ่ายภาพแบบกระจายน้ำหนักและการต้านเฟส, และลำดับการขยายประสิทธิภาพความคมชัดแบบไดนามิก. สารบังคลื่นแบบ extracellular ถูกนำมาใช้กันอย่างแพร่หลายใน MRI ตับและสารบังคลื่นรุ่นใหม่ของตับและถุงน้ำดียังให้โอกาสในการถ่ายภาพการทำงานของถุงน้ำดี. การถ่ายภาพทางกายวิภาคของท่อน้ำดีจะทำได้โดยการใช้ลำดับ T2-weighted อย่างหนักใน 'การตรวจระบบทางเดินน้ำดีด้วยคลื่นสนามแม่เหล็ก' (อังกฤษ: magnetic resonance cholangiopancreatography (MRCP)). การถ่ายภาพการทำงานของตับอ่อนจะดำเนินการบริหารงานต่อจากการให้ secretin. MR enterography จะให้การประเมินโดยไม่ต้องผ่าเข้าไปในร่างกาย (อังกฤษ: non-invasive) ของโรคลำไส้อักเสบและเนื้องอกของลำไส้เล็ก. MR-colonography สามารถมีบทบาทในการตรวจหาติ่งขนาดใหญ่ในผู้ป่วยที่มีความเสี่ยงที่เพิ่มขึ้นของโรคมะเร็งลำไส้ใหญ่[15][16][17][18]"
MRI ที่เกี่ยวกับหน้าที่การทำงาน[แก้]
Functional MRI (fMRI) ถูกใช้เพื่อทำความเข้าใจว่าชิ้นส่วนที่แตกต่างกันของสมองจะตอบสนองต่อสิ่งเร้าภายนอกได้อย่างไร. fMRI ที่'ขึ้นอยู่กับระดับออกซิเจนในเลือด' (อังกฤษ: Blood oxygenation level dependent (BOLD)) จะวัดการตอบสนองแบบ hemodynamic กับกิจกรรมประสาทชั่วคราวที่เกิดจากการเปลี่ยนแปลงในสัดส่วนของ oxyhemoglobin และ deoxyhemoglobin. วิธีการทางสถิติจะถูกใช้ในการสร้างแผนที่พารามิเตอร์ 3D ของสมองเพื่อแสดงให้เห็นภูมิภาคของเยื่อหุ้มสมองซึ่งแสดงการเปลี่ยนแปลงที่สำคัญอันหนึ่งในกิจกรรมในการตอบสนองต่อหน้าที่. fMRI มีการใช้งานในการวิจัยพฤติกรรมและองค์ความรู้รวมทั้งในการวางแผนการศัลยกรรมของพื้นที่สมองที่ใช้ในการพูด[19][20].
มะเร็ง[แก้]
MRI เป็นการตรวจสอบของทางเลือกในขั้นตอนก่อนผ่าตัดของโรคมะเร็งทวารหนักและโรคมะเร็งต่อมลูกหมาก, และมีบทบาทในการวินิจฉัย, การเตรียมการ, และการติดตามผลของเนื้องอกอื่นๆ[21].
การทำงานของ MRI[แก้]

เพื่อดำเนินการศึกษา ผู้ป่วยจะอยู่ในตำแหน่งภายในเครื่องสแกน MRI ซึ่งมีสนามแม่เหล็กที่เข้มข้นสูงรอบๆบริเวณที่จะถ่ายภาพ. การประยุกต์ทางการแพทย์ส่วนใหญ่พึ่งพาการตรวจจับสัญญาณคลื่นความถี่วิทยุที่ปล่อยออกมาจากอะตอมไฮโดรเจนที่ถูกกระตุ้นในร่างกาย (ปรากฏในเนื้อเยื่อใดๆที่มีโมเลกุลของน้ำ) โดยใช้พลังงานจากสนามแม่เหล็กที่สั่นที่ความถี่ที่เหมาะสม. การวางแนวของภาพจะถูกควบคุมโดยการเปลี่ยนแปลงสนามแม่เหล็กหลักโดยใช้ขดลวดที่มีจำนวนขดที่ลดลั่นกันไป. เมื่อขดลวดเหล่านี้เปิดและปิดอย่างรวดเร็ว, พวกมันสร้างเสียงการสแกน MRI ที่มีลักษณะซ้ำๆ. การตัดกันระหว่างเนื้อเยื่อที่แตกต่างกันจะถูกกำหนดโดยอัตราของอะตอมที่ถูกกระตุ้นกลับไปสู่สถานะที่สมดุล. สารบังคลื่นแม่เหล็กอาจถูกฉีดเข้าเส้นเลือดดำ, หรือให้ทางปาก, หรือฉีดเข้าทางข้อต่อ[22].
MRI ต้องการสนามแม่เหล็กที่มีทั้งความแข็งแกร่งและสม่ำเสมอ. ความเข้มของสนามแม่เหล็กถูกวัดเป็นค่าเทสลา - และในขณะที่ส่วนใหญ่ของระบบทำงานที่ 1.5T, ระบบที่ใช้ทางการค้าจะใช้ระหว่าง 0.2T-7T. แม่เหล็กในคลินิกส่วนใหญ่เป็นแบบตัวนำยิ่งยวดที่ต้องใช้ฮีเลียมเหลว. สนามแม่เหล็กที่มีความเข้มต่ำกว่าสามารถทำได้ด้วยแม่เหล็กถาวร, ซึ่งมักจะถูกใช้ในการสแกน MRI แบบ"เปิด"สำหรับผู้ป่วยที่อึดอัดในที่แคบ[23].
ประวัติของเครื่อง MRI[24] ในปี 1971 บลอช (Bloch) และ พัลเซล (Purcell) ได้รับรางวัลโนเบลสาขาฟิสิกส์ร่วมกันในการพัฒนาในเรื่องการ เรโซแนสของนิวเคลียสด้วยแม่เหล็ก NMR (Nuclear magnetic resonance) โดย NMR เป็นหลักการทางฟิสิกส์ที่อยู่เบื้องหลัง MRI ซึ่งแมนส์ฟิล (Mansfield) และลัวเตอร์เบอร์ (Lauterbur) ได้พัฒนาเครื่อง NMR จนสามารถสร้างภาพร่างกายมนุษย์จากสัญญาณที่ได้จาก NMR ได้ ทำให้ทั้ง ลัวเตอร์เบอร์ และ แมนส์ฟิลได้รับรางวัลโนเบลสาขา การแพทย์ในปี 2003 MRI ชื่อเดิมคือ การสร้างภาพจากการเรโซแนสของนิวเคลียสด้วยแม่เหล็ก (Nuclear Magnetic Resonance Imaging) แต่ต้องมาเปลี่ยนชื่อมาเป็น Magnetic Resonance Imaging (MRI) เนื่องจากเกรงว่าคนทั่วไปจะเข้าใจผิดว่าใช้รังสี ซึ่งในความเป็นจริงมิได้เป็นเช่นนั้น เครื่อง MRI ถูกนำมาใช้ในทางการแพทย์อย่างแพร่หลายและรวดเร็วมาก
หลักการทำงานและส่วนประกอบของเครื่อง MRI[25] MRI คือเครื่องตรวจร่างกายด้วยการสร้างภาพเหมือนจริงของส่วนต่างๆของร่างกาย โดยใช้สนามแม่เหล็กความเข้มสูง เมื่อใส่สนามแม่เหล็กให้กับร่างกาย นิวเคลียสของอะตอมในร่างกายจะเข้าสู่สถานะถูกกระตุ้น และเมื่อหยุดให้สนามแม่เหล็ก นิวเคลียสของอะตอมจะเกิดการปลดปล่อยพลังงานเพื่อกลับคืนสู่สถานะปกติ เมื่อรับคลื่นความถี่ที่ปล่อยออกมา แล้วนำไปประมวลผลและสร้างเป็นภาพด้วยคอมพิวเตอร์ ซึ่งสามารถให้รายละเอียดและความคมชัดเหมือนการตัดร่างกายออกเป็นแผ่นๆทำให้แพทย์สามารถมองจุดที่ผิดปกติในร่างกายคนเราได้อย่างละเอียด โดยที่ไม่ก่อให้เกิดอันตรายใดๆต่อผู้รับการตรวจ เครื่อง MRI มีส่วนประกอบที่สำคัญคือ แม่เหล็กที่มีกำลังสูงมากซึ่งใช้ในการเปลี่ยนการเอียงตัวของสปินของนิวเคลียสให้มีการเอียงตัวตามทิศของสนามแม่เหล็กที่ให้ แล้วหลังจากนั้นก็หยุดให้สนามแม่เหล็กเพื่อให้นิวเคลียสเกิดการคายพลังงานเพื่อกลับสู่ตำแหน่งเดิม จับสัญญาณการคายพลังงานที่ได้ แล้วนำมาสังเคราะห์ภาพก็จะได้ภาพต่างๆในบริเวณที่ทำการศึกษา ดังนั้นสนามแม่เหล็กที่ใช้จึงจะต้องมีความเข้มสูงมากและต้องใช้เวลาสั้นมากๆเพื่อให้มีผลกระทบต่อการวัดน้อยที่สุดในระยะแรกได้ใช้การสร้างแม่เหล็กไฟฟ้า โดยใช้เส้นลวดทองแดงพันเป็นขดลวดมีน้ำหนักประมาณ 5 ตัน ได้สนามแม่เหล็กที่มีความเข้มไม่มากนักคือ ประมาณ 0.2 ถึง 1.0 เทสลา ต่อมาจึงมีการพัฒนาแม่เหล็กเป็นแบบ แม่เหล็กความเข้มสูง (Super magnet) โดยใช้ขดลวดซึ่งทำด้วยตัวนำยวดยิ่งแทน ให้แม่เหล็กที่มีความเข้มได้มากกว่า 2 เทสลา โดยมีขนาดขนาดแม่เหล็กไม่ใหญ่มากนัก โดยในระยะแรกจะใช้ตัวนำยวดยิ่งแบบดั้งเดิมในพวกสารประกอบคือโลหะผสมไนโอเบียมไททาเนียม(NbTi) ที่มีอุณหภูมิวิกฤติไม่สูงมากนักประมาณ 10 เคลวิน การทำงานต้องใช้ฮีเลียมเหลว และไนโตรเจนเหลวในการควบคุมอุณหภูมิ ปัจจุบันมีการนำเอาตัวนำยวดยิ่งอุณหภูมิสูงมาใช้ทำแม่เหล็กความเข้มสูงแทนตัวนำยวดยิ่งแบบดั้งเดิม ทำให้สามารถใช้งานได้สะดวกมากยิ่งขึ้น เนื่องจากตัวนำยวดยิ่งประเภทนี้มีอุณหภูมิวิกฤติประมาณ 90 เคลวิน สามารถใช้ไนโตรเจนเหลวเป็นสารหล่อเย็นได้ สามารถให้สนามแม่เหล็กได้สูงมากตั้งแต่ 2 เทสลา จนถึตัวอักษรหัวเรื่อง 10เทสลา ได้อย่างสบายๆ ทั้งนี้ขึ้นกับกระแสไฟฟ้าวิกฤตและสนามไฟฟ้าวิกฤตของตัวนำยวดยิ่ง
การแตกต่างของแสงในภาพจาก MRI[แก้]
ความต่างสีของภาพอาจต้องถ่วงน้ำหนักเพื่อแสดงให้เห็นถึงโครงสร้างทางกายวิภาคหรือโรคที่แตกต่างกัน. แต่ละเนื้อเยื่อกลับสู่สภาพสมดุลหลังจากการกระตุ้นโดยกระบวนการที่เป็นอิสระของเวลาผ่อนคลายแบบ T1 (Spin–lattice) และ T2 (Spin-spin).
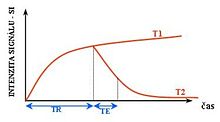
เพื่อสร้างภาพแบบถ่วงน้ำหนัก T1, เราต้องรอให้จำนวนที่แตกต่างกันของการเป็นแม่เหล็กที่จะฟื้นตัวก่อนการวัดสัญญาณ MR โดยการเปลี่ยน'เวลาการทำซ้ำ' (อังกฤษ: repetition time (TR)). การให้น้ำหนักภาพแบบนี้จะเป็นประโยชน์สำหรับการประเมินเปลือกสมอง, การระบุเนื้อเยื่อไขมัน, และการกำหนดลักษณะจุดโฟกัสของโรคตับและสำหรับการถ่ายภาพหลังการจัดแบ่งสี (อังกฤษ: post-contrast imaging).
บทความหลัก: เวลาผ่อนคลายแบบ Spin-spin
เพื่อสร้างภาพแบบถ่วงน้ำหนัก T2, เราต้องรอให้จำนวนที่แตกต่างกันของการเป็นแม่เหล็กที่จะสลายตัวก่อนที่จะวัดสัญญาณ MR โดยการเปลี่ยน'เวลาสะท้อน' (อังกฤษ: echo time (TE))" การให้น้ำหนักภาพนี้จะเป็นประโยชน์สำหรับการตรวจหาอาการบวมน้ำ, การเผยให้เห็นแผลสารสีขาว (อังกฤษ: white matter lesions) และและการประเมินลักษณะทางกายวิภาคเป็นวงในต่อมลูกหมากและมดลูก.
ความปลอดภัยของ MRI[แก้]
การปลูกถ่าย[แก้]
ผู้ป่วยทุกรายจะได้รับการทบทวนสำหรับข้อห้ามก่อนที่จะทำ MRI สแกน. อุปกรณ์ทางการแพทย์และการปลูกถ่ายมีการแบ่งประเภทเป็น MR ปลอดภัย MR เงื่อนไข หริอ MR ไม่ปลอดภัย[26]:
- MR-ปลอดภัย — อุปกรณ์หรือสิ่งปลูกถ่ายไม่ใช่แม่เหล็กอย่างสมบูรณ์, ไม่นำไฟฟ้า, และไม่มีปฏิกิริยากับความถึ่วิทยุ, ทำการกำจัดภัยคุกคามหลักที่อาจเกิดขึ้นในระหว่างขั้นตอน MRI เรียบร้อยแล้ว.
- MR-เงื่อนไข — อุปกรณ์หรือสิ่งปลูกถ่ายที่อาจมีส่วนประกอบของแม่เหล็กไฟฟ้า, นำไฟฟ้าหรือมีปฏิกิริยากับ RF ที่มีความปลอดภัยสำหรับการดำเนินการในบริเวณใกล้เคียงกับ MRI, ภายใต้เงื่อนไขต่างๆสำหรับการทำงานที่ปลอดภัยได้มีการกำหนดและตั้งข้อสังเกตไว้ (เช่น 'การทดสอบความปลอดภัยที่ 1.5 Teslas' หรือ 'ความปลอดภัยในความเข้มสนามแม่เหล็กต่ำกว่า 500 เกาส์')
- MR-ไม่ปลอดภัย — วัตถุที่มี ferromagnetic อย่างมีนัยสำคัญและก่อให้เกิดภัยคุกคามที่ชัดเจนและโดยตรงกับบุคคลและอุปกรณ์ภายในห้องแม่เหล็ก
สภาพแวดล้อมของ MRI อาจก่อให้เกิดอันตรายในผู้ป่วยที่มีอุปกรณ์ MR-ไม่ปลอดภัย เช่นประสาทหูเทียมและเครื่องกระตุ้นหัวใจถาวรส่วนใหญ่. หลายคนเสียชีวิตเพราะเครื่องกระตุ้นหัวใจระหว่างการสแกน MRI โดยไม่มีข้อควรระวังที่เหมาะสม[27]. อุปกรณ์ปลูกถ่ายหลายอย่างสามารถสแกนได้อย่างปลอดภัยถ้าปฏิบัติตามเงื่อนไขที่เหมาะสมและเงื่อนไขเหล่านี้พร้อมใช้งานในออนไลน์ (ดู www.MRIsafety.com). เครื่องกระตุ้นตามเงื่อนไขของ MR มีอยู่มากขึ้นสำหรับผู้ป่วยเฉพาะราย[28].
สิ่งแปลกปลอมภายนอกประเภท ferromagnetic เช่นเศษเปลือก, หรืออุปกรณ์ปลูกถ่ายโลหะเช่นการผ่าตัดใส่อวัยวะเทียมและคลิปหลอดเลือดโป่งพองแบบ ferromagnetic ก็อาจเป็นความเสี่ยงเช่นกัน. ปฏิสัมพันธ์ของสนามแม่เหล็กและความถี่วิทยุที่มีกับวัตถุดังกล่าวจะนำไปสู่ความร้อนหรือแรงบิดของวัตถุในระหว่างการทำ MRI[29].
ไททาเนียมและโลหะผสมของมันมีความปลอดภัยจากแรงดูดและแรงบิดที่ผลิตโดยสนามแม่เหล็ก, แม้ว่าอาจจะมีความเสี่ยงบางอย่างที่เกี่ยวข้องกับแรงที่เกิดจากกฏของ Lenz ที่กระทำกับอุปกรรืปลูกถ่ายไทเทเนียมในพื้นที่ที่มีความไวภายในอวัยวะเช่นการปลูกถ่ายกระดูกโกลนในหูชั้นใน.
สนามแม่เหล็กที่มีความเข้มสูงมากยังสามารถทำให้เกิดอุบัติเหตุแบบ "missile-effect" เมื่อวัตถุ ferromagnetic ถูกดึงดูดไปยังศูนย์กลางของแม่เหล็ก. อุบัติเหตุดังกล่าวอาจทำให้เกิดการบาดเจ็บและการตาย[30][31]. เพื่อลดความเสี่ยงของการเกิดอุบัติเหตุ, วัตถุและอุปกรณ์ ferromagnetic จะไม่ได้รับอนุญาตให้เข้าใกล้บริเวณใกล้เคียงกับสแกนเนอร์ของ MRI และผู้ป่วยที่เข้ารับการตรวจ MRI จะต้องถอดวัตถุที่เป็นโลหะทั้งหมด, มักจะโดยการเปลี่ยนเป็นชุดผู้ป่วยหรือสครับ (scrubs) และบางที่อาจมีอุปกรณ์ตรวจจับ ferromagnetic[32][33].
ขั้วไฟฟ้าแบบถ้วยของ EEG[แก้]
ขั้วไฟฟ้าแบบถ้วยของ EEG (อังกฤษ: electroencephalography cup electrodes) มีการแยกประเภทออกเป็นอุปกรณ์ย่อยทางการแพทย์และต้องนำการแจ้งเตือนเรื่องความปลอดภัยเดียวกัน, กับ MR-ปลอดภัย และ MR-เงื่อนไข, มาใช้. กับการเติบโตของการใช้เทคโนโลยี MR, องค์การอาหารและยาของสหรัฐได้ให้การยอมรับในความจำเป็นในข้อสรุปของมาตรฐานการปฏิบัติ, และองค์การอาหารและยาจึงออก ASTM นานาชาติ [ASTM] เพื่อให้บรรลุมาตรฐานนั้น. ด้วยการทำงานกับผู้มีส่วนได้เสียหลัก, คณะกรรมการ F04[34] ของ ASTM ได้พัฒนา F2503, มาตรฐานการปฏิบัติสำหรับการทำเครื่องหมายอุปกรณ์การแพทย์และรายการอื่นๆ เพื่อความปลอดภัยในสภาพแวดล้อมของ MR[35]
ผลกระทบที่เป็นพิษกับยีน (อังกฤษ: genotoxic effects)[แก้]
ไม่มีความเสี่ยงที่พิสูจน์แล้วของอันตรายทางชีวภาพจากสนามแม่เหล็กคงที่แม้จะมีความเข้มสูงมาก[36][37]. อย่างไรก็ตาม ผลกระทบทาง genotoxic (เช่นสารอาจก่อมะเร็ง) ของการ MRI สแกนได้ถูกแสดงให้เห็นในร่างกายและในหลอดทดลอง[38][39][40][41], นำไปสู่การตรวจสอบเร็วๆนี้ที่แนะนำ "ความจำเป็นในการศึกษาให้ไกลออกไปอีกและการใช้ด้วยความระมัดระวังเพื่อหลีกเลี่ยงการตรวจสอบที่ไม่จำเป็น, ตามหลักการป้องกันไว้ก่อน"[37]. ในการเปรียบเทียบของผลกระทบ genotoxic ของ MRI เมื่อเปรียบเทียบกับ CT สแกน, Knuuti และคณะ ได้รายงานว่าแม้ว่าความเสียหายของดีเอ็นเอที่ตรวจพบหลังจาก MRI จะอยู่ในระดับใกล้เคียงกับที่ผลิตโดยการสแกนโดยใช้รังสี (CT หัวใจหลอดเลือด, การถ่ายภาพนิวเคลียร์, และการถ่ายด้วยรังสีเอกซ์ที่ใช้รังสีขนาดต่ำ), ความแตกต่างในกลไกที่ความเสียหายนี้เกิดขึ้นได้แนะนำว่าความเสี่ยงโรคมะเร็งจาก MRI, ถ้ามี, ไม่เป็นที่รู้จัก[42].
การกระตุ้นเส้นประสาทส่วนปลาย (อังกฤษ: Peripheral nerve stimulation (PNS))[แก้]
สนามแม่เหล็กที่มีการปิด-เปิดไล่ระดับอย่างรวดเร็วสามารถก่อให้เกิดการกระตุ้นที่เส้นประสาทได้. อาสาสมัครรายงานความรู้สึกกระตุกเมื่อสัมผัสกับสนามแม่เหล็กที่สลับเปิดปิดอย่างรวดเร็ว, โดยเฉพาะอย่างยิ่งในแขนขาของพวกเขา[43][44]. เหตุผลที่เส้นประสาทส่วนปลายถูกกระตุ้นก็คือสนามแม่เหล็กที่มีการเปลี่ยนแปลงได้เพิ่มขึ้นตามระยะห่างจากจุดศูนย์กลางของขดลวดไล่ระดับ (อังกฤษ: gradient coil) (ซึ่งซ้อนทับมากบ้างน้อยบ้างกับศูนย์กลางของแม่เหล็ก)[45]. แม้ว่า PNS ไม่ได้เป็นปัญหาสำหรับการไล่ระดับสนามที่ช้าหรืออ่อนที่ใช้ในวันแรกๆของ MRI, การไล่ระดับสนามที่เข้มข้นและสลับที่รวดเร็วที่ใช้ในเทคนิคเช่น EPI, fMRI, diffusion MRI, ฯลฯ มันสามารถในการสร้าง PNS. หน่วยงานกำกับดูแลของอเมริกาและยุโรปยืนยันว่าผู้ผลิตอยู่ด้านล่างของข้อจำกัด dB/dt ที่ระบุไว้ (dB/dt คือการเปลี่ยนแปลงในความแรงของสนามแม่เหล็กต่อหน่วยเวลา) หรือถ้าไม่เป็นเช่นนั้น จะพิสูจน์ให้เห็นว่าไม่มี PNS ถูกเหนี่ยวนำสำหรับลำดับการถ่ายภาพใดๆ. ผลมาจากข้อจำกัด dB/dt, ระบบ MRI ในเชิงพาณิชย์ไม่สามารถใช้อัตราการใช้กำลังงานของเครื่องขยายการไล่ระดับสนามได้เต็มกำลังของมัน.
ความร้อนที่เกิดจากการดูดซึมของคลื่นวิทยุ[แก้]
ตัวสแกน MRI ทุกตัวมีตัวส่งสัญญาณวิทยุที่มีประสิทธิภาพเพื่อสร้างสนามแม่เหล็กไฟฟ้าสำหรับกระตุ้นการหมุน. ถ้าร่างกายดูดซับพลังงาน, ความร้อนจะเกิดขึ้น. ด้วยเหตุนี้ อัตราการส่งสัญญาณที่พลังงานจะถูกดูดซึมโดยร่างกายจะต้องถูกจำกัด (ดูอัตราการดูดซึมเฉพาะ)
เสียงรบกวน[แก้]
การสวิตชิ่งของการไล่ระดับสนามแม่เหล็กทำให้เกิดการเปลี่ยนแปลงในแรง Lorentz ที่ปรากฏบนขดลวดไล่ระดับ, ทำให้เกิดการขยายตัวและการหดตัวของตัวขดลวดมันเองเล็กน้อย. เนื่องจากการสวิตช์ปกติอยู่ในช่วงความถี่เสียง, การสั่นสะเทือนที่เกิดขึ้นสร้างเสียงดังรบกวน (เสียงคลิกหรือ beeping). เสียงนี้ส่วนใหญ่เป็นเครื่องหมายของเครื่องสนามแม่เหล็กสูง[46] และเทคนิคการถ่ายภาพอย่างรวดเร็วในที่มีเสียงดังถึง 120 dB(A) (เทียบเท่ากับเครื่องบินเจ็ทตอนบินขึ้น)[47], และดังนั้นเครื่องป้องกันหูที่เหมาะสมจึงสำคัญสำหรับทุกคนที่อยู่ภายในห้อง MRI สแกนเนอร์ระหว่างการตรวจสอบ[48].
สารเย็นยิ่งยวด (อังกฤษ: Cryogens)[แก้]
ตามที่อธิบายไว้ใน'ฟิสิกส์ของการสร้างภาพด้วยเรโซแนนซ์แม่เหล็ก', ตัวสแกนของ MRI หลายตัวต้องพึ่งพาของเหลวภาวะเย็นยิ่งยวดเพื่อเปิดใช้งานความสามารถในการนำกระแสยิ่งยวดของขดลวดแม่เหล็กไฟฟ้าภายใน. แม้ว่าของเหลวที่ใช้จะไม่มีพิษ, สมบัติทางกายภาพของมันจะเป็นอันตรายที่เฉพาะเจาะจง[49].
การปิดตัวลงโดยไม่ได้ตั้งใจของแม่เหล็กไฟฟ้าตัวนำยิ่งยวด, เหตุการณ์นี้เรียกว่า "ดับ", เกี่ยวข้องกับการเดือดอย่างรวดเร็วของฮีเลียมเหลวจากอุปกรณ์. ถ้าฮีเลียมที่ขยายตัวอย่างรวดเร็วไม่สามารถกระจายผ่านช่องระบายอากาศภายนอก, บางครั้งเรียกว่า 'ท่อดับ', มันอาจจะถูกปล่อยเข้าไปในห้องสแกนเนอร์ที่อาจทำให้เกิดการแทนที่ของออกซิเจนและทำให้เกิดความเสี่ยงของการหมดสติ[50].
จอภาพแสดงการขาดออกซิเจนมักจะถูกนำมาใช้เพื่อความระมัดระวังด้านความปลอดภัย. ฮีเลียมเหลว, ซึ่งเป็น cryogen ที่ถูกใช้กันมากที่สุดใน MRI, ดำเนินการใกล้กับการขยายตัวแบบการระเบิดเมื่อมันเปลี่ยนสภาวะจากของเหลวเป็นแก๊ส. การใช้งานของจอภาพออกซิเจนเป็นสิ่งสำคัญเพื่อให้แน่ใจว่าระดับออกซิเจนมีความปลอดภัยสำหรับผู้ป่วย/แพทย์. ห้องพักที่สร้างขึ้นสำหรับอุปกรณ์ MRI ตัวนำยิ่งยวดควรจะประกอบด้วยกลไกการระบายความดัน[51] และพัดลมดูดอากาศนอกเหนือไปจากท่อดับที่จำเป็น.
เพราะการดับส่งผลในการสูญเสียอย่างรวดเร็วของ cryogens จากแม่เหล็ก, การ recommissioning แม่เหล็กมีราคาแพงและใช้เวลานาน. การดับตามธรรมชาติเป็นเรื่องผิดปกติ, แต่การดับยังอาจเกิดจากความผิดปกติของอุปกรณ์, หรือเทคนิคการเติมสาร cryogen ที่ไม่เหมาะสม, หรือสารปนเปื้อนภายใน Cryostat, หรือการรบกวนอย่างสุดขั้วของแม่เหล็กหรือการสั่น[52][53].
การตั้งครรภ์[แก้]
ไม่มีผลกระทบจาก MRI กับทารกในครรภ์ที่ถูกแสดงให้เห็น[54]. โดยเฉพาะอย่างยิ่ง MRI หลีกเลี่ยงการใช้รังสีที่ทารกในครรภ์มีความไวเป็นพิเศษ. อย่างไรก็ตาม, เพื่อความระมัดระวัง, แนวทางปัจจุบันแนะนำให้หญิงตั้งครรภ์ได้รับการ MRI เฉพาะเมื่อจำเป็นเท่านั้น. นี้จะเป็นกรณีเฉพาะในช่วงไตรมาสแรกของการตั้งครรภ์, เนื่องจากอวัยวะต่างๆจะเกิดขึ้นในช่วงเวลานี้. ความกังวลในการตั้งครรภ์ก็เหมือนกับตวามกังวลสำหรับ MRI ทั่วไป, แต่ทารกในครรภ์อาจจะมีความไวต่อผลกระทบมากกว่า, โดยเฉพาะอย่างยิ่งกับความร้อนและกับเสียงรบกวน. การใช้ contrast agent ที่ทำจากแกโดลิเนียม (อังกฤษ: gadolinium-based contrast media) ในการตั้งครรภ์เป็นข้อบ่งชี้ไม่ปิดฉลาก (อังกฤษ: off-label indication) และอาจได้รับยาในปริมาณที่ต่ำที่สุดที่จำเป็นในการให้ข้อมูลการวินิจฉัยที่สำคัญเท่านั้น[55].
แม้จะมีความกังวลเหล่านี้, MRI กำลังเติบโตอย่างรวดเร็วในความสำคัญสำหรับวิธีการวินิจฉัยและการตรวจสอบข้อบกพร่องแต่กำเนิดของทารกในครรภ์ เพราะมันสามารถให้ข้อมูลการวินิจฉัยมากกว่าอัลตราซาวนด์และมันไม่ใช้รังสีแบบ CT. MRI โดยไม่ใช้สารสร้างความแตกต่างของภาพ (อังกฤษ: contrast agent) เป็นโหมดการถ่ายภาพทางเลือกสำหรับการวินิจฉัยก่อนการผ่าตัดโรคในมดลูกและการประเมินผลของเนื้องอกของทารกในครรภ์, เนื้องอกไม่มีรูปเบิ้องต้น, อำนวยความสะดวกในการผ่าตัดทารกในครรภ์แบบเปิด, การแทรกแซงอื่นๆของทารกในครรภ์, และการวางแผนสำหรับขั้นตอนต่างๆ (เช่นขั้นตอน EXIT) เพื่อทำคลอดได้อย่างปลอดภัยและรักษาทารกที่มีความผิดปกติมิฉะนั้นจะเป็นอันตรายถึงชีวิต[ต้องการอ้างอิง].
โรคกลัวที่ปิดทึบและไม่สะดวกสบาย[แก้]
แม้จะไม่เจ็บปวด, MRI สแกนจะไม่เป็นที่พอใจสำหรับผู้ที่อึดอัดในที่ปิดทึบหรือไม่สะดวกสบายกับอุปกรณ์ถ่ายภาพที่ล้อมรอบพวกเขา. ระบบ MRI แบบเจาะปิดที่เก่ากว่ามีท่อยาวหรืออุโมงค์ค่อนข้างยาว. ส่วนหนึ่งของร่างกายที่จะถูกถ่ายภาพต้องอยู่ที่ศูนย์ของแม่เหล็ก, ซึ่งเป็นที่ศูนย์กลางแน่นอนของอุโมงค์. เพราะว่าเวลาในการในระบบเก่าเหล่านี้อาจจะยาว (บางครั้งถึง 40 นาทีสำหรับขั้นตอนทั้งหมด), คนที่แม้จะมีความอึดอัดอ่อนๆบางครั้งก็ไม่สามารถที่จะทนต่อ MRI สแกนที่ไม่มีการจัดการที่ดีได้. บางสแกนเนอร์ที่ทันสมัยมีอุโมงค์ขนาดใหญ่กว่า (ถึง 70 เซนติเมตร) และเวลาการสแกนจะสั้นกว่า. เครื่องสแกนเนอร์กว้าง 1.5 เทสลาอุโมงค์สั้นสามารถเพิ่มอัตราความสำเร็จของการตรวจสอบในผู้ป่วยที่มีปัญหาในที่ปิดทึบและจะช่วยลดความจำเป็นอย่างมีนัยสำคัญในการตรวจ MRI ที่ต้องใช้ยาระงับความรู้สึกช่วยเมื่อปัญหาในที่ปิดทึบมีความรุนแรง[56].
สแกนเนอร์แบบทางเลือก, เช่นระบบเปิดหรือตั้งตรง, ยังสามารถเป็นประโยชน์เมื่อระบบเหล่านี้มีให้ใช้. แม้ว่าสแกนเนอร์แบบเปิดได้รับความนิยมเพิ่มขึ้น, พวกมันผลิตการสแกนที่มีคุณภาพด้อยกว่าเพราะพวกมันทำงานที่สนามแม่เหล็กต่ำกว่าสแกนเนอร์ปิด. อย่างไรก็ตาม, ระบบเปิด 1.5 เทสลาในเชิงพาณิชย์เมื่อเร็วๆนี้ได้กลายเป็นให้คุณภาพของภาพที่ดีขึ้นกว่ารุ่นเปิดก่อนหน้านี้ที่มีความเข้มของสนามที่ต่ำกว่า[57].
แก้วกระจกสามารถนำมาใช้เพื่อช่วยในการสร้างภาพลวงตาของการเปิดกว้าง. กระจกทำมุม 45 องศาซึ่งช่วยให้ผู้ป่วยสามารถมองลงมาที่ร่างกายของพวกเขาเองและออกมาในตอนท้ายของพื้นที่การถ่ายภาพ. ลักษณะคือเป็นท่อเปิดชี้ขึ้น (ตามที่เห็นเมื่อนอนอยู่ในพื้นที่การถ่ายภาพ). แม้ว่าคนนั้นจะสามารถเห็นรอบกระจกและความใกล้ชิดของอุปกรณ์ที่เห็นได้ชัดมาก, ภาพลวงตานี้ค่อนข้างสามารถโน้มน้าวใจมากและบรรเทาความรู้สึกอึดอัดได้.
สำหรับทารกและเด็กเล็กอื่นๆ, สารเคมีระงับประสาทหรือยาสลบทั่วไปถูกใช้เป็นปกติ, เพราะวัตถุเหล่านี้ไม่สามารถคาดหวังหรือสั่งให้อยู่เฉยๆระหว่างการสแกนได้. เด็กๆยังจะต้องทำให้ผ่อนคลายบ่อยๆเพราะพวกเขาจะกลัวจากขั้นตอนที่ไม่คุ้นเคยและเสียงที่ดัง. เพื่อลดความวิตกกังวล, บางโรงพยาบาลใช้วิธีการพิเศษที่ออกแบบมาให้เหมาะสำหรับเด็กที่ทำทีเป็นว่าเครื่อง MRI เป็นยานอวกาศหรือประสบการณ์ที่สนุกสนานอื่นๆ[58].
ผู้ป่วยโรคอ้วนและหญิงตั้งครรภ์อาจพบเครื่อง MRI จะเป็นแบบแน่นเกินไป. หญิงตั้งครรภ์ในไตรมาสที่สามยังอาจมีปัญหาในการนอนหงายเป็นชั่วโมงหรือมากกว่าโดยไม่ได้ขยับ.
MRI เทียบกับ CT[แก้]
MRI และการถ่ายภาพรังสีส่วนตัดอาศัยคอมพิวเตอร์ (CT) เป็นเทคโนโลยีการถ่ายภาพที่เกื้อกูลกันและแต่ละเทคโนโลยีก็มีข้อดีและข้อจำกัดสำหรับการใช้งานเฉพาะอย่าง. CT ถูกนำมาใช้อย่างกว้างขวางมากกว่า MRI ในประเทศ OECD ที่มีค่าเฉลี่ยการตรวจสอบจาก 132 ต่อ 46 ต่อ 1000 ประชากรตามลำดับ[59]. มีความกังวลสำหรับ CT ที่อาจมีศักยภาพที่จะนำไปสู่โรคมะเร็งอันเกิดจากรังสีและในปี 2007 คาดว่า 0.4% ของโรคมะเร็งในปัจจุบันในประเทศสหรัฐอเมริกาเกิดเนื่องจาก CTs ที่ดำเนินการในอดีต, และในอนาคตตัวเลขนี้อาจเพิ่มขึ้นเป็น 1.5-2% ขึ้นอยู่กับอัตราในประวัติของการใช้งาน CT[60]. การศึกษาในประเทศออสเตรเลียพบว่าหนึ่งครั้งในทุก 1,800 CT สแกนจะเกี่ยวข้องกับโรคมะเร็งส่วนเกิน[61]. ข้อดีของ MRI ก็คือไม่มีการใช้รังสีและดังนั้นมันจึงถูกแนะนำเหนือกว่า CT เมื่อวิธีใดวิธีหนึ่งในสองอย่างนี้สามารถให้ข้อมูลการวินิจฉัยเดียวกัน[5]. อย่างไรก็ตามแม้ว่าค่าใช้จ่ายของ MRI ได้ลดลงทำให้มันสามารถแข่งขันได้มากขึ้นกับ CT, มีสถานการณ์การถ่ายภาพร่วมกันไม่มากในการที่ MRI สามารถแทนที่ CT ได้อย่างเด็ดขาด, แม้ว่าการทดแทนนี้ได้รับการแนะนำสำหรับการถ่ายภาพของโรคตับ[62]. ผลกระทบของปริมาณต่ำของรังสีในการเกิดมะเร็งยังมีการถกเถียงกัน[63]. แม้ว่า MRI มีความสัมพันธ์กับผลกระทบทางชีวภาพ, สิ่งเหล่านี้ยังไม่ได้รับการพิสูจน์เลยว่าทำให้เกิดอันตรายที่สามารถวัดได้[64]. ในการเปรียบเทียบผลกระทบที่เป็นไปได้ของพิษของยีน (อังกฤษ: genotoxic) จาก MRI เมื่อเปรียบเทียบกับ CT สแกน, Knuuti และคณะ ตั้งข้อสังเกตว่า แม้ว่าการศึกษาก่อนหน้านี้ได้แสดงให้เห็นถึงการทำความเสียหายให้กับดีเอ็นเอจะเชื่อมโยงกับ MRI ก็ตาม, "การแบ่งดีเอ็นเอสองเส้น (อังกฤษ: double-strand breaks), ที่เกิดจาก MRI, ทางชีวภาพและทางคลินิกอย่างมีนัยสำคัญในระยะยาวยังคงไม่ทราบ"[42].
contrast agent แบบไอโอดีนถูกใช้เป็นประจำใน CT และเหตุการณ์ไม่พึงประสงค์ที่สำคัญคือปฏิกิริยา anaphylactoid และพิษต่อไต[65]. contrast agent ของ MRI ที่นิยมใช้มีความปลอดภัยที่ดี แต่สารไม่มีอิออนเชิงเส้นโดยเฉพาะมีส่วนเกี่ยวข้องในพังผืดระบบก่อเนื้อไตในผู้ป่วยที่มีการทำงานของไตบกพร่องอย่างรุนแรง[66].
MRI เป็นข้อห้ามในการปรากฏตัวของการปลูกถ่ายที่ไม่ปลอดภัย, และถึงแม้ว่าผู้ป่วยเหล่านี้อาจได้รับการถ่ายภาพด้วย CT, เงาแปลกปลอมที่ทำให้ลำแสงแข็งจากอุปกรณ์ที่เป็นโลหะเช่นเครื่องกระตุ้นหัวใจภายนอกและเครื่องกระตุ้นหัวใจที่ปลูกถ่ายได้ (อังกฤษ: implantable cardioverter-defibrillator), ยังอาจส่งผลกระทบต่อคุณภาพของภาพ[67]. MRI เป็น การตรวจสอบที่ใช้เวลานานกว่า CT และการสอบอาจจะใช้เวลาระหว่าง 20 - 40 นาทีขึ้นอยู่กับความซับซ้อน[68].
คำแนะนำ[แก้]
ประเด็นด้านความปลอดภัย, รวมถึงศักยภาพในการรบกวนอุปกรณ์กระตุ้นทางชีวภาพ, การเคลื่อนไหวของชิ้นส่วน ferromagnetic, และความร้อนภายในที่เกิดขึ้น, ได้มีการพูดถึงใน'กระดาษสีขาวเกี่ยวกับความปลอดภัยของ MR' ของ'วิทยาลัยรังสีวิทยาของอเมริกัน (ACR)'ซึ่งได้รับการตีพิมพ์ในตอนแรกในปี 2002 และขยายตัวในปี 2004. กระดาษสีขาวดังกล่าวได้รับการเขียนใหม่และปล่อยออกสู่สาธารณชนในช่วงต้นในปี 2007 ภายใต้ชื่อใหม่ว่า
เอกสารแนวทางสำหรับข้อปฏิบัติด้านความปลอดภัยในการทำ MR ของ ACR เก็บถาวร 2012-05-11 ที่ เวย์แบ็กแมชชีน.
ในเดือนธันวาคม 2007, องค์การควบคุมดูแลยาและผลิตภัณฑ์สุขภาพ (MHRA), ซึ่งเป็นหน่วยงานควบคุมดูแลสุขภาพของสหราชอาณาจักร, ได้ออก แนวทางความปลอดภัยสำหรับอุปกรณ์การสร้างภาพด้วยเรโซแนนซ์แม่เหล็กในการใช้งานทางคลินิก เก็บถาวร 2013-11-10 ที่ เวย์แบ็กแมชชีน.
ในเดือนกุมภาพันธ์ 2008, คณะกรรมาธิการร่วม, ซึ่งเป็นองค์กรรับรองการดูแลสุขภาพของสหรัฐ, ได้ออก การแจ้งเตือนเหตุการณ์จากการเฝ้าระวัง # 38, ซึ่งเป๋นที่ปรึกษาด้านความปลอดภัยของพวกเขาที่สูงที่สุดของผู้ป่วยเกี่ยวกับปัญหาด้านความปลอดภัย MRI.
ในเดือนกรกฎาคม 2008, องค๋การบริหารทหารผ่านศึกของสหรัฐอเมริกา, ซึ่งเป็นหน่วยงานของรัฐบาลกลางที่ตอบสนองความต้องการการดูแลสุขภาพของอดีตบุคลากรทางทหาร, ได้ออกเอกสารการแก้ไขอย่างมากสำหรับ"คู่มือการออกแบบ MRI" ของพวกเขา[69] ซึ่งรวมถึงการพิจารณาด้านความปลอดภัยทางกายภาพและสิ่งอำนวยความสะดวก.
คำสั่งของยุโรปเกี่ยวกับสนามแม่เหล็กไฟฟ้า[แก้]
คำสั่งนี้ (2013/35/EU - สนามแม่เหล็กไฟฟ้า)[70] ครอบคลุมทั้งหมดที่รู้จักกันของผลกระทบทางชีวภาพโดยตรงและผลกระทบทางอ้อมที่เกิดจากสนามแม่เหล็กไฟฟ้าภายในสหภาพยุโรปและยกเลิกคำสั่ง 2004/40/EC. เส้นตายสำหรับการดำเนินการตามคำสั่งใหม่คือ 1 กรกฎาคม 2016. ข้อ 10 ของคำสั่งกำหนดขอบเขตของการยกเลิกบทกฎหมายเพียงบางส่วนสำหรับ MRI, ที่ระบุว่าข้อจำกัดของการสัมผัสอาจจะเกินในระหว่างการ "การติดตั้ง, การทดสอบ, การใช้งาน, การพัฒนา, การบำรุงรักษาหรือการวิจัยที่เกี่ยวข้องกับอุปกรณ์การถ่ายภาพด้วยคลื่นสนามแม่เหล็ก (MRI) สำหรับผู้ป่วยในภาคการดูแลสุขภาพ, โดยมีเงื่อนไขว่าเงื่อนไขต่างๆเฉพาะอย่างเป็นไปตามที่กำหนด". ความไม่แน่นอนยังคงอยู่เกี่ยวกับขอบเขตและเงื่อนไขของการยกเลิกบทกฎหมายเพียงบางส่วนนี้[71].
สารสร้างความแตกต่างของภาพ (อังกฤษ: contrast agent)[แก้]
contrast agent (อย่างเช่นการฉีดสีเข้าหลอดเลือดเพื่อหาช่วงอุดตัน) จะถูกฉีดเข้าทางหลอดเลือดดำเพื่อสร้างความแตกต่างของภาพในจอมอนิเตอร์ มันช่วยแยกส่วนที่ต้องการดูออกจากส่วนใกล้เคียง สารนี้ที่ใช้กันมากที่สุดจะขึ้นอยู่กับสารคอยจับ (อังกฤษ: chelates) ของแกโดลิเนียม โดยทั่วไป สารเหล่านี้ได้พิสูจน์แล้วว่าปลอดภัยกว่า contrast agent แบบ iodinated ที่ใช้ในการเอ็กซ์เรย์คอมพิวเตอร์หรือ CT. ปฏิกิริยาการแพ้อย่างรุนแรง (อังกฤษ: anaphylactoid) เกิดขึ้นยาก, ประมาณ 0.03-0.1%[72]. ที่น่าสนใจโดยเฉพาะคือการเกิดที่ลดลงของพิษในไต (อังกฤษ: nephrotoxicity) เมื่อเทียบกับ contrast agent แบบ iodinated, เมื่อได้รับในปริมาณปกติ, สิ่งนี้ได้ทำให้การสแกน MRI แบบเพิ่ม contrast agent เป็นทางเลือกสำหรับผู้ป่วยที่มีโรคไต, ผู้ซึ่งไม่สามารถที่จะทำ CT แบบเพิ่มสารทึบแสงได้[73].
แม้ว่า contrast agent แกโดลิเนียมได้พิสูจน์แล้วว่ามีประโยชน์สำหรับผู้ป่วยที่มีโรคไต, ในผู้ป่วยไตล้มเหลวที่มีอาการรุนแรงและต้องฟอกไต, มีความเสี่ยงของการป่วยที่หายากแต่ร้ายแรง, พังผืดระบบ nephrogenic, ซึ่งอาจจะเชื่อมโยงกับการใช้ agent ที่ประกอบด้วยแกโดลิเนียมบางตัว. การเชื่อมโยงที่พบบ่อยที่สุดคือ gadodiamide, แต่ agent อื่นๆก็มีการเชื่อมโยงเช่นกัน[74]. แม้ว่าการเชื่อมโยงที่เป็นสาเหตุยังไม่ได้รับการจัดตั้งขึ้นอย่างชัดเจน, แนวทางปฏิบัติในปัจจุบันในประเทศสหรัฐอเมริกาก็คือว่าผู้ป่วยที่ฟอกเลือดควรได้รับ agent แกโดลิเนียมที่จำเป็น, และว่าการฟอกไตควรจะดำเนินการโดยเร็วที่สุดเท่าที่เป็นไปได้หลังการสแกนเพื่อล้าง agent ออกจากร่างกายทันที[75][76]. ในยุโรปที่ agent ที่ประกอบด้วยแกโดลิเนียมมีให้ใช้มากกว่า, การจัดหมวดหมู่ของ agent ตามความเสี่ยงที่อาจเกิดขึ้นได้ถูกเผยแพร่[77][78]. เมื่อเร็ว ๆ นี้ contrast agent ตัวใหม่ชื่อว่า gadoxetate หรือชื่อแบรนด์ว่า Eovist (US) หรือ Primovist (อียู), ได้รับการอนุมัติสำหรับใช้ในการวินิจฉัย. ยาตัวนี้มีประโยชน์ในทางทฤษฎีของเส้นทางการขับถ่ายแบบคู่ (อังกฤษ: dual excretion path)[79].
เศรษฐศาสตร์สาธารณสุข[แก้]
ในสหราชอาณาจักร ราคาของเครื่องสแกน MRI 1.5 เทสลาที่ใช้ทางคลินิกอยู่ที่ประมาณ 1.04 ล้าน€ หรือ US $ 1.4 ล้าน กับค่าใช้จ่ายในการบำรุงรักษาตลอดอายุการใช้งานประมาณเท่ากับค่าเครื่อง[80]. ในประเทศเนเธอร์แลนด์ ค่าใช้จ่ายเครื่องสแกน MRI เฉลี่ยประมาณ€ 1 ล้าน[81] กับ เครื่อง 7 เทสลา MRI ที่ได้ใช้ในงานของ UMC Utrecht ในเดือนธันวาคมปี 2007 ต้นทุนที่ € 7 ล้าน[82]. การติดตั้ง MRI สวีทใช้ค่าใช้จ่ายถึง 500,000 ดอลลาร์สหรัฐ หรือ €370,000 หรือมากกว่า, ขึ้นอยู่กับขอบเขตของโครงการ. ระบบ MRI ก่อน polarizing (PMRI) ที่ใช้แม่เหล็กไฟฟ้าแบบความต้านทานได้แสดงให้เห็นสัญญาณว่าจะเป็นทางเลือกที่ต้นทุนต่ำและมีความได้เปรียบเฉพาะสำหรับการถ่ายภาพร่วมกันของการปลูกถ่ายแบบใกล้เป็นโลหะ, อย่างไรก็ตามพวกมันก็ไม่น่าจะมีความเหมาะสมสำหรับการใช้ภ่ายภาพทั้งร่างกายหรือการถ่ายภาพระบบประสาทตามปกติ[83][84].

เครื่องสแกน MRI ได้กลายเป็นแหล่งที่มาของรายได้อย่างมีนัยสำคัญสำหรับผู้ให้บริการการดูแลสุขภาพในสหรัฐอเมริกา. นี่เป็นเพราะอัตราการชำระเงินคืนที่น่าพอใจจากบรรดาบริษัทประกันและโปรแกรมต่างๆรัฐบาลกลาง. การชำระเงินคืนประกันมีสองส่วน, ค่าอุปกรณ์สำหรับการดำเนินงานและการทำงานของ MRI สแกนที่เกิดขึ้นจริงและค่าวิชาชีพสำหรับการตรวจสอบภาพและ/หรือข้อมูลโดยรังสีแพทย์. ในภาคตะวันออกเฉียงเหนือของสหรัฐอเมริกา, ค่าอุปกรณ์อาจเป็น $3,500/€2,600 และค่าวิชาชีพอาจจะเป็น $350/€260[85], แม้ว่าค่าธรรมเนียมจริงที่จ่ายให้กับเจ้าของอุปกรณ์และแพทย์ผู้แปลความหมายมักจะมีนัยสำคัญน้อยลงและขึ้นอยู่กับอัตราการเจรจาต่อรองกับบริษัทประกันหรือที่ถุกกำหนดโดยตารางค่าธรรมเนียมเมดิแคร์. ตัวอย่างเช่น กลุ่มการผ่าตัดกระดูกและข้อในรัฐอิลลินอยส์เรียกเก็บเงินค่าใช้จ่ายจำนวน $ 1,116/€ 825 สำหรับ MRI หัวเข่าในปี 2007, แต่การชำระเงินคืนจากประกันสุขภาพของรัฐบาลในปี 2007 เป็นเพียง $ 470.91/€ 350 เท่านั้น[86]. หลายบริษัท ประกันภัยต้องได้รับอนุมัติล่วงหน้าสำหรับการทำ MRI ตามเงื่อนไขการคุ้มครอง.
ในสหรัฐอเมริกาพระราชบัญญัติเพื่อลดขาดดุลปี 2005 ได้ลดอัตราการชำระเงินคืนลงอย่างมีนัยสำคัญที่จ่ายโดยโปรแกรมการประกันของรัฐบาลกลางสำหรับองค์ประกอบอุปกรณ์การสแกนหลายรายการ, และการขยับภูมิทัศน์ทางเศรษฐกิจออกไป. บริษัทประกันเอกชนจำนวนมากได้ทำตามบทบัญญัตินั้น[ต้องการอ้างอิง].
ในประเทศสหรัฐอเมริกา, MRI สมองที่มีและไม่มีสารสร้างความแตกต่าง (อังกฤษ: contrast agent) ที่เรียกเก็บเงินไปที่ประกันสุขภาพของรัฐบาลส่วน B แจ้งรายการโดยเฉลี่ยของค่าใช้จ่ายด้านเทคนิคจำนวน $ 403/€ 300 และค่าใช้จ่ายแยกต่างหากสำหรับรังสีแพทย์จำนวน $ 93/€ 70[87]. ในประเทศฝรั่งเศส, ค่าใช้จ่ายของการตรวจ MRI จะอยู่ที่ประมาณ € 150/US $ 205. ราคานี้ครอบคลุมสามสแกนขั้นพื้นฐานรวมทั้งหนึ่งครั้งด้วย contrast agent ทางหลอดเลือดดำเช่นเดียวกับค่าการให้คำปรึกษาโดยช่างและค่าเขียนเป็นรายงานให้กับแพทย์ของผู้ป่วย[ต้องการอ้างอิง]. ในประเทศญี่ปุ่น ค่าใช้จ่ายของการตรวจ MRI (ไม่รวมค่า contrast agent และฟิล์ม) เริ่มจาก US $ 155/€ 115 จนถึง US $ 180/€ 133, กับค่าธรรมเนียมวิชาชีพเพิ่มเติมของรังสีแพทย์จำนวน US $ 17/ € 12.50[88]. ในอินเดียค่าใช้จ่ายของการตรวจสอบ MRI รวมถึงค่าธรรมเนียมสำหรับความเห็นของนักรังสีวิทยาอยู่ที่ราวๆ Rs 3000-4000 (€ 37-49/ US $ 50-60) ไม่รวมค่าใช้จ่ายของ contrast agent. ในสหราชอาณาจักรราคาขายปลีกสำหรับ MRI สแกนเอกชนอยู่ในช่วงระหว่าง £ 350 ถึง £ 500 (€ 440-630).
การใช้มากเกินไป[แก้]
สังคมการแพทย์ได้ออกแนวทางปัญหาสำหรับว่าเมื่อไรแพทย์ควรใช้ MRI กับผู้ป่วยและแนะนำไม่ให้มีการใช้ที่มากเกินไป. MRI สามารถตรวจพบปัญหาของสุขภาพหรือยืนยันการวินิจฉัยโรค, แต่สังคมการแพทย์มักจะแนะนำว่า MRI ไม่ใช่ขั้นตอนแรกในการสร้างแผนการที่จะวินิจฉัยหรือการจัดการกับข้อร้องเรียนของผู้ป่วย. กรณีที่พบบ่อยคือการใช้ MRI เพื่อหาสาเหตุของอาการปวดหลังส่วนล่าง; วิทยาลัยแพทย์อเมริกัน, ยกตัวอย่าง, ได้แนะนำที่ค้านกับขั้นตอนนี้ที่มันเป็นไปไม่ได้ที่จะส่งผลให้เกิดผลด้านบวกให้กับผู้ป่วย[89][90].
การใช้งานที่เชี่ยวชาญพิเศษ[แก้]
MRI แบบการซึมผ่าน[แก้]
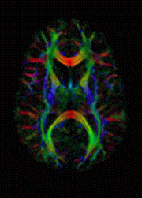
MRI แบบการซึมผ่านใช้วัดการการซึมผ่านของโมเลกุลน้ำในเนื้อเยื่อชีวภาพ[91]. ในทางการแพทย์, MRI แบบการซึมผ่านเป็นประโยชน์สำหรับการวินิจฉัยหลายเงื่อนไข (เช่นโรคหลอดเลือดสมอง), หรือความผิดปกติทางระบบประสาท (เช่นเส้นโลหิตตีบหลายเส้น), และช่วยให้เข้าใจดีขึ้นของการเชื่อมต่อของ white matter axons ในระบบประสาทส่วนกลาง[92]. ในตัวกลางแบบสม่ำเสมอดี (อังกฤษ: isotropic medium) (ตัวอย่างเช่นภายในแก้วน้ำ) โมเลกุลของน้ำจะย้ายแบบสุ่มตามธรรมชาติไปตามความวุ่นวายและการ'เคลื่อนที่แบบ Brownian'. อย่างไรก็ตาม ในเนื้อเยื่อชีวภาพที่ซึ่ง'ตัวเลขของ Reynolds' อยู่ในระดับต่ำที่เพียงพอสำหรับกระแสที่จะเป็นการไหลแบบเรื่อยๆ, การซึมผ่านอาจเป็นแบบ anisotropic. ตัวอย่างเช่นโมเลกุลหนึ่งภายใน axon ของเซลล์ประสาทหนึ่งมีความน่าจะเป็นที่ต่ำของการข้ามเยื่อ myelin. ดังนั้นโมเลกุลจะย้ายเป็นหลักไปตามแกนของเส้นใยประสาท. ถ้ามันเป็นที่รู้จักกันว่าหลายโมเลกุลในหนึ่ง voxel (volume+pixel) โดยเฉพาะจะซึมผ่านในทิศทางเดียวเป็นหลัก, สมมติฐานสามารถคิดได้ว่าส่วนใหญ่ของเส้นใยในบริเวณนี้จะเป็นแนวขนานกับทิศทางนั้น.
การพัฒนาเร็วๆนี้ของการถ่ายภาพแรงดึงการซึมผ่าน (อังกฤษ: diffusion tensor imaging (DTI))[93] ช่วยให้การซึมผ่านสามารถวัดได้ในหลายทิศทางและเศษชิ้นส่วนแบบ anisotropy ในแต่ละทิศทางสามารถคำนวณได้สำหรับแต่ละ voxel. นี่จะช่วยให้นักวิจัยสามารถทำแผนที่สมองของทิศทางเส้นใยเพื่อตรวจสอบการเชื่อมต่อของภูมิภาคที่แตกต่างกันในสมอง (โดยใช้วิธีการถ่ายภาพลำเส้นใยประสาท (อังกฤษ: tractography)) หรือเพื่อตรวจสอบพื้นที่ของความเสื่อมและการ demyelination ของระบบประสาทในโรคเช่นเส้นโลหิตตีบหลายเส้น (อังกฤษ: multiple sclerosis).
การประยุกต์ใช้ MRI แบบการซึมผ่านอีกประการหนึ่งคือการถ่ายภาพด้วการให้น้ำหนักการซึมผ่าน (อังกฤษ: diffusion-weighted imaging (DWI)). ต่อจากโรคหลอดเลือดสมองตีบ, DWI มัความไวอย่างสูงต่อการเปลี่ยนแปลงที่เกิดขึ้นในแผล[94]. คาดการณ์ว่าการเพิ่มขึ้นของข้อจำกัด (อุปสรรค) ของการซึมผ่านของน้ำ, ที่เป็นผลมาจากพิษอาการบวมน้ำ (บวมแบบเซลลูลาร์), เป็นผู้รับผิดชอบสำหรับการเพิ่มขึ้นของสัญญาณบน DWI สแกน. การเพิ่มประสิทธิภาพของ DWI จะปรากฏภายใน 5-10 นาทีของการเริ่มมีอาการของโรคหลอดเลือดสมอง (เมื่อเทียบกับการตรวจเอกซเรย์คอมพิวเตอร์ซึ่งมักจะตรวจไม่พบการเปลี่ยนแปลงของหัวใจวายเฉียบพลันได้ถึง 4-6 ชั่วโมง) และยังคงอยู่ได้นานถึงสองสัปดาห์. ควบคู่ไปกับการถ่ายภาพของ http://www.trauma.org/archive/neuro/cpp.html เก็บถาวร 2014-11-04 ที่ เวย์แบ็กแมชชีน, นักวิจัยสามารถเน้นภูมิภาคของ "การฉีด/การซึมผ่านที่ไม่ตรงกัน" ที่อาจบ่งชี้ถึงภูมิภาคที่มีความสามารถในการกอบกู้กลับคืนโดยการรักษาด้วยการฉีดซ้ำ.
เช่นเดียวกับหลายการใช้งานความชำนาญพิเศษอื่นๆ, เทคนิคนี้มักจะใช้ควบคู่กับลำดับการสร้างภาพอย่างรวดเร็ว, เช่นลำดับการถ่ายภาพในระนาบสะท้อน.
การบันทึกภาพหลอดเลือดด้วยคลื่นสนามแม่เหล็ก[แก้]
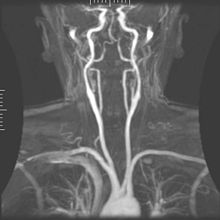
การบันทึกภาพหลอดเลือดด้วยคลื่นสนามแม่เหล็ก (อังกฤษ: Magnetic resonance angiography (MRA)) ใช้สร้างภาพของหลอดเลือดแดงเพื่อประเมินการตีบของพวกมัน (การแคบลงผิดปกติ) หรือโป่งพอง (การขยายออกของผนังหลอดเลือดที่มีความเสี่ยงของการแตกออก). MRA มักจะถูกใช้ในการประเมินหลอดเลือดแดงของลำคอและสมอง, เส้นเลือดทรวงอกและช่องท้อง, หลอดเลือดแดงของไต, และขา (ที่เรียกว่า "run-off"). เทคนิคที่หลากหลายสามารถนำมาใช้ในการสร้างภาพ, เช่นการใช้ contrast agent ของสารแม่เหล็ก (แกโดลิเนียม) หรือใช้เทคนิคที่เรียกว่า "การเพิ่มประสิทธิภาพที่เกี่ยวกับการไหล" (เช่น ลำดับ time-of-flight แบบ 2D และ 3D), ที่ส่วนใหญ่ของสัญญาณบนภาพเกิดจากเลือดที่เพิ่งย้ายเข้ามาในระนาบนั้น, ดูเพิ่มเติมใน FLASH MRI. เทคนิคที่เกี่ยวข้องกับการสะสมของขั้นตอน (ที่รู้จักกันว่าเป็น'การถ่ายภาพหลอดเลือดแบบขั้นตอนตรงกันข้าม' (อังกฤษ: phase contrast angiography)) ก็ยังสามารถนำไปใช้ในการสร้างแผนที่ความเร็วการไหลได้อย่างง่ายดายและแม่นยำ. การสร้างภาพหลอดเลือดดำด้วยสนามแม่เหล็ก (อังกฤษ: Magnetic resonance venography (MRV)) เป็นขั้นตอนที่คล้ายกันที่จะใช้ในการถ่ายภาพเส้นเลือดดำ. ในวิธีการนี้, เนื้อเยื่อจะถูกกระตุ้นอ่อนๆ, ในขณะที่สัญญาณจะรวมตัวกันในระนาบโดยทันทีที่เหนือกว่าระนาบของการกระตุ้น, จึงได้ภาพเส้นเลือดดำที่เพิ่งย้ายมาจากระนาบที่ถูกกระตุ้น[95].
การวิเคราะห์สเปกตรัมด้วยคลื่นสนามแม่เหล็ก[แก้]
การวิเคราะห์สเปกตรัมด้วยคลื่นสนามแม่เหล็ก (อังกฤษ: Magnetic resonance spectroscopy (MRS)) ถูกนำมาใช้ในการวัดระดับของสาร metabolite ที่แตกต่างกันในเนื้อเยื่อของร่างกาย. สัญญาณ MR จะผลิตสเปกตรัมของเรโซแนนที่สอดคล้องกับการจัดโมเลกุลที่แตกต่างกันของไอโซโทปที่กำลังถูก "กระตุ้น". สัญญาณนี้จะถูกใช้ในการวินิจฉัยความผิดปกติของการเผาผลาญอาหารบางอย่าง, โดยเฉพาะอย่างยิ่งพวกที่มีผลกระทบต่อสมอง[96] และเพื่อให้ข้อมูลเกี่ยวกับการเผาผลาญอาหารที่ทำให้เกิดเนื้องอก[97].
การถ่ายภาพสเปกตรัมด้วยคลื่นสนามแม่เหล็ก (อังกฤษ: Magnetic resonance spectroscopic imaging (MRSI)) จะรวมเข้าด้วยกันทั้งวิธีการวิเคราะห์และการถ่ายภาพในการผลิตสเปกตรัมท้องถิ่นสันนิษฐานจากภายในตัวอย่างหรือในผู้ป่วย. ความละเอียดเชิงพื้นที่จะต่ำกว่ามาก (จำกัดโดยค่า SNR ที่มี), แต่สเปกตรัมในแต่ละ voxel ประกอบด้วยข้อมูลเกี่ยวกับสาร metabolites หลายตัว. เนื่องจากสัญญาณที่ได้จะใช้ในการเข้ารหัสข้อมูลเชิงพื้นที่และเชิงสเปกตรัม, MRSI ต้องการ SNR ที่สูงที่จะสามารถทำได้เฉพาะที่มีสนามแม่เหล็กความเข้มข้นสูงเท่านั้น (3 เทสลาและทากกว่า)[ต้องการอ้างอิง]. many metabolites. Because the available signal is used to encode spatial and spectral information, MRSI requires high SNR achievable only at higher field strengths (3 T and above).[ต้องการอ้างอิง]
Functional MRI[แก้]

Functional MRI (fMRI) ใช้วัดการเปลี่ยนแปลงของสัญญาณในสมองเนื่องจากการเปลี่ยนแปลงในกิจกรรมของระบบประสาท. เมื่อเทียบกับการถ่ายภาพกายวิภาค T1W, สมองจะถูกสแกนที่ความละเอียดเชิงพื้นที่ที่ต่ำกว่า แต่ที่ความละเอียดที่สูงขึ้นชั่วขณะ (โดยทั่วไปแล้วหนึ่งครั้งทุก 2-3 วินาที). การเพิ่มขึ้นของกิจกรรมของระบบประสาททำให้เกิดการเปลี่ยนแปลงในสัญญาณ MR ผ่านการเปลี่ยนแปลง T*
2[98]; กลไกนี้จะเรียกว่า'ผลกระทบ BOLD' (blood-oxygen-level dependent effect). กิจกรรมของระบบประสาทที่เพิ่มขึ้นทำให้เกิดความต้องการออกซิเจนเพิ่มขึ้นและระบบหลอดเลือดทำการชดเชยที่มากเกินจริงสำหรับความต้องการนี้, เป็นการเพิ่มปริมาณของฮีโมโกลบินที่หล่อเลี้ยงด้วยออกซิเจนเมื่อเทียบกับฮีโมโกลบินที่ไม่หล่อเลี้ยงด้วยออกซิเจน. เนื่องจากฮีโมโกลบินที่ไม่หล่อเลี้ยงด้วยออกซิเจนจะลดทอนสัญญาณ MR, การตอบสนองของหลอดเลือดจะนำไปสู่การเพิ่มขึ้นของสัญญาณที่เกี่ยวข้องกับกิจกรรมของระบบประสาท. ธรรมชาติที่แม่นยำของความสัมพันธ์ระหว่างกิจกรรมของระบบประสาทและสัญญาณ BOLD เป็นหัวข้อของการวิจัยในปัจจุบัน .ผลกระทบของ BOLD นี้ยังทำให้เกิดการผลิตแผนที่ความละเอียดสูง 3 มิติของเส้นเลือดดำภายในเนื้อเยื่อของระบบประสาท.
ในขณะที่การวิเคราะห์สัญญาณ BOLD เป็นวิธีการที่พบมากที่สุดที่ใช้สำหรับการศึกษาประสาทวิทยาในห้วข้อของมนุษย์, ธรรมชาติที่ยืดหยุ่นของการถ่ายภาพ MR ได้ให้วิธีการหลายอย่างเพื่อรับรู้สัญญาณในด้านอื่นๆของการแจกจ่ายเลือด. เทคนิคที่เป็นทางเลือกอื่นจะใช้วิธ๊การติดฉลากเส้นเลือดแดงที่หมุน (อังกฤษ: arterial spin labeling (ASL)) หรือการถ่วงน้ำหนักสัญญาณ MRI โดยการไหลเวียนของเลือดในสมอง (อังกฤษ: cerebral blood flow (CBF)) และปริมาณของเลือดในสมอง (อังกฤษ: cerebral blood volume (CBV)). วิธี CBV ต้องฉีดของหนึ่งชั้นของ contrast agent ของ MRI ที่ในขณะนี้อยู่ในการทดลองทางคลินิกของมนุษย์. เนื่องจากวิธีการนี้ได้รับการแสดงให้เห็นว่ามีความไวกว่ามากๆเมื่อเทียบกับเทคนิค BOLD ในการศึกษาพรีคลินิก, มันอาจมีศักยภาพที่จะขยายบทบาทของ fMRI ในการใช้งานทางคลินิก. วิธี CBF ให้ข้อมูลเชิงปริมาณมากกว่าสัญญาณ BOLD, แม้ว่าจะสูญเสียอย่างมีนัยสำคัญของความไวการตรวจสอบ[ต้องการอ้างอิง].
MRI แบบเวลาจริง[แก้]
MRI แบบเวลาจริง หมายถึงการเฝ้าดู ("ถ่ายทำ") อย่างต่อเนื่องของวัตถุที่เคลื่อนไหวในเวลาจริง. ในขณะที่หลายกลยุทธ์ที่แตกต่างกันได้รับการพัฒนาตลอดสองทศวรรษที่ผ่านมา, การพัฒนาเร็วๆนี้ได้รายงานเทคนิค MRI เวลาจริงบนพื้นฐานของ FLASH รัศมีและการฟื้นฟูซ้ำที่ทำให้ได้ความละเอียดชั่วคราวที่ 20-30 มิลลิวินาทีสำหรับภาพที่มีความละเอียดในระนาบ 1.5 ถึง 2.0 มิลลิเมตร. วิธีการใหม่เป็นสัญญาว่าจะเพิ่มข้อมูลที่สำคัญเกี่ยวกับโรคของข้อต่อและการเต้นของหัวใจ. ในหลายกรณีการตรวจ MRI อาจจะกลายเป็นเรื่องง่ายและสะดวกสบายมากขึ้นสำหรับผู้ป่วย[99].
MRI แบบแทรกแซง[แก้]
การไม่มีผลกระทบที่เป็นอันตรายต่อผู้ป่วยและผู้ใช้เครื่องทำให้ MRI เหมาะสำหรับ"การรักษาทางรังสีวิทยา" (อังกฤษ: interventional radiology) ซึ่งภาพที่ผลิตโดยเครื่องสแกน MRI จะถูกใช้ในการให้คำแนะนำขั้นตอนการเข้าสู่ร่างกายน้อยที่สุด. แน่นอนว่าวิธีการดังกล่าวจะต้องทำโดยไม่ต้องใช้เครื่องมือใดๆที่เกี่ยวข้องกับ ferromagnetic.
ส่วนย่อยของ MRI แบบแทรกแซงซึ่งมีความเป็นพิเศษเพิ่มขึ้นก็คือส่วนของ MRI ที่ทำงานในระหว่างการผ่าตัด (อังกฤษ: intraoperative MRI) ในที่ซึ่ง MRI จะถูกใช้ในขั้นตอนการผ่าตัด. บางระบบของ MRI ที่เชี่ยวชาญพิเศษได้รับการพัฒนาเพื่อช่วยให้ทำการถ่ายภาพพร้อมไปกับการผ่าตัด. อย่างไรก็ตาม ที่ใช้กันโดยทั่วไปมากขึ้น วิธีการผ่าตัดจะถูกขัดจังหวะชั่วคราวเพื่อทำการถ่ายภาพ MR เพื่อตรวจสอบความสำเร็จของขั้นตอนหรือแนวทางการทำงานภายหลังการผ่าตัด[ต้องการอ้างอิง].
คลื่นสนามแม่เหล็กใช้นำทางการอัลตราซาวนด์ที่โฟกัส[แก้]
ในการรักษาแบบ MRgFUS, ลำแสงอัลตราซาวนด์จะโฟกัสไปที่เนื้อเยื่อ--ที่ถูกนำทางและควบคุมโดยการใช้ MR ถ่ายภาพด้วยความร้อน และเนื่องจากการสะสมพลังงานอย่างมีนัยสำคัญที่จุดโฟกัส, อุณหภูมิภายในเนื้อเยื่อจะเพิ่มขึ้นถึงกว่า 65 °C (150 °F), ทำลายมันอย่างสมบูรณ์. เทคโนโลยีนี้ทำให้สามารถลอกเนื้อเยื่อที่เป็นโรคได้แม่นยำ. การถ่ายภาพด้วย MR จะให้มุมมองสามมิติของเนื้อเยื่อเป้าหมาย, เพื่อให้สามารถโฟก้สได้อย่างแม่นยำไปที่พลังงานอัลตราซาวนด์. การถ่ายภาพ MR จะให้พื้นที่ที่จะได้รับการรักษาด้วยปริมาณ, เวลาจริง, และภาพความร้อน. ภาพนี้จะช่วยให้แพทย์แน่ใจว่าอุณหภูมิที่เกิดขึ้นในระหว่างแต่ละรอบของพลังงานอัลตราซาวด์จะเพียงพอที่จะทำให้เกิดการลอกด้วยความร้อนภายในเนื้อเยื่อที่ต้องการและถ้าไม่, เพื่อปรับพารามิเตอร์เพื่อให้แน่ใจว่าการรักษามีประสิทธิภาพ[100].
การถ่ายภาพแบบ Multinuclear[แก้]
ไฮโดรเจนจะถูกถ่ายภาพนิวเคลียสบ่อยที่สุดใน MRI เพราะมันปรากฏอยู่ในเนื้อเยื่อชีวภาพทั่วไป, และเนื่องจากอัตรา gyromagnetic ที่สูงของมันจะให้สัญญาณที่แรง. อย่างไรก็ตามนิวเคลียสใดๆที่มี'สปินของนิวเคลียร์สุทธิ' (อังกฤษ: net nuclear spin) (สปินหมายถึงการวางต้วของนิวเคลียสของไฮโดรเจน) อาจจะสามารถถ่ายภาพได้ด้วย MRI. นิวเคลียสดังกล่าวรวมถึงฮีเลียม-3, ลิเธียม-7, คาร์บอน 13, ฟลูออรีน-19, ออกซิเจน-17, โซเดียม-23, ฟอสฟอรัส-31 และซีนอน-129. 23Na และ 31P จะพบตามธรรมชาติอย่างมากมายในร่างกาย, ดังนั้นจึงสามารถถ่ายภาพได้โดยตรง. ไอโซโทปที่เป็นก๊าซเช่น 3HE หรือ 129Xe ต้องถูก hyperpolarized จากนั้นก็ถูกหายใจเข้าเพราะความหนาแน่นทางนิวเคลียร์ของพวกมันอยู่ในระดับต่ำเกินไปที่จะให้สัญญาณที่มีประโยชน์ภายใต้สภาวะปกติ. 17O และ 19F สามารถบริหารในปริมาณที่เพียงพอในรูปของเหลว (เช่น 17O น้ำ) ที่การ hyperpolarization ไม่จำเป็น[ต้องการอ้างอิง].
นอกจากนี้ นิวเคลียสของอะตอมใดๆที่มีสปินนิวเคลียร์สุทธิและที่ถูกผูกมัดกับอะตอมไฮโดรเจนอาจจะถูกถ่ายภาพผ่านการ MRI แบบ heteronuclear magnetization transfer ที่จะถ่ายภาพนิวเคลียสของไฮโดรเจนที่มีอัตราส่วน gyromagnetic ที่สูงแทนที่จะถ่ายนิวเคลียสที่มีอัตราส่วน gyromagnetic ที่ต่ำที่ผูกมัดกับอะตอมไฮโดรเจน[101]. ในหลักการ MRI แบบ hetereonuclear magnetization transfer สามารถนำมาใช้ในการตรวจสอบการมีหรือการไม่มีของพันธะทางเคมีที่เฉพาะเจาะจง[102][103].
การถ่ายภาพแบบ Multinuclear เป็นหลักของเทคนิคการวิจัยในปัจจุบัน. อย่างไรก็ตาม การใช้งานที่อาจเกิดขึ้นจะรวมถึงการถ่ายภาพการทำงานและการถ่ายภาพของอวัยวะที่เห็นว่าไม่ดีบน 1H MRI (เช่นปอดและกระดูก) หรือเป็น contrast agent ทางเลือก. 3HE hyperpolarized ที่หายใจเข้าไปสามารถนำไปในการถ่ายภาพการกระจายตัวของช่องว่างอากาศภายในปอด. สารละลายแบบฉีดที่ประกอบด้วย 13C หรือฟองที่เสถียรของ 129Xe ที่ hyperpolarized ได้รับการศึกษาเพื่อเป็น contrast agent สำหรับการถ่ายภาพรังสีและการฉีดโลหิต. 31P อาจจะสามารถให้ข้อมูลเกี่ยวกับความหนาแน่นของกระดูกและโครงสร้าง, เช่นเดียวกับการถ่ายภาพการทำงานของสมอง. การถ่ายภาพ Multinuclear มีศักยภาพในการทำแผนที่การกระจายตัวของลิเธียมในสมองมนุษย์, ธาตุนี้พบว่าสามารถใช้เป็นยาที่สำคัญสำหรับผู้ที่มีสภาพเช่นโรค bipolar disorder[ต้องการอ้างอิง].
การถ่ายภาพระดับโมเลกุลโดย MRI[แก้]
บทความหลัก: การถ่ายภาพระดับโมเลกุล
MRI มีข้อได้เปรียบของการมีความละเอียดเชิงพื้นที่สูงมากและเชี่ยวชาญมากในการถ่ายภาพลักษณะทางสัณฐานวิทยาและการถ่ายภาพการทำงาน. MRI ก็มีข้อเสียหลายอย่างเหมือนกัน. อย่างแรก, MRI มีความไวราว 10−3 โมล/ลิตร ถึง 10−5 โมล/ลิตร ซึ่ง, เมื่อเทียบกับการถ่ายภาพประเภทอื่นๆ, ต่อนข้างจำกัดอย่างมาก. ปัญหานี้เกิดจากความจริงที่ว่าความแตกต่างระหว่างอะตอมแต่ละตัวในสถานะพลังงานสูงและสถานะพลังงานต่ำมีขนาดเล็กมาก. ยกตัวอย่างเช่น, ที่ 1.5 Teslas, ความเข้มของสนามปกติสำหรับ MRI ทางคลินิก, ความแตกต่างระหว่างสถานะพลังงานที่สูงและที่ต่ำจะอยู่ที่ประมาณ 9 โมเลกุลต่อ 2,000,000. การปรับปรุงเพื่อเพิ่มความไวของ MR รวมถึงการเพิ่มความเข้มของสนามแม่เหล็กและการ hyperpolarization ผ่านการสูบแสงหรือการ polarization ของนิวเคลียร์แบบไดนามิก. นอกจากนี้ยังมีความหลากหลายของรูปแบบการขยายสัญญาณที่มีพื้นฐานอยู่บนการแลกเปลี่ยนสารเคมีที่เพิ่มความไว[ต้องการอ้างอิง].
เพื่อให้สัมฤทธิผลในการถ่ายภาพระดับโมเลกุลของตัวบ่งชี้ทางชีวภาพของโรคโดยใช้ MRI, contrast agent ของ MRI ที่เป็นเป้าหมายจึงต้องการความจำเพาะและ relaxivity (ความไว)ที่สูง. วันนี้, การศึกษาจำนวนมากถูกอุทิศเพื่อการพัฒนา contrast agent ของ MRI เป้าหมายให้สัมฤทธ์ผลในการถ่ายภาพระดับโมเลกุลโดย MRI. โดยทั่วไป, เปปไทด์, แอนติบอดี้หรือ ligands ขนาดเล็ก, และแหล่งโปรตีนขนาดเล็ก, เช่น HER-2 affibodies ได้ถูกนำมาประยุกต์ใช้เพื่อให้บรรลุเป้าหมาย. เพื่อเพิ่มความไวของ contrast agent, ครึ่งหนึ่งของเป้าหมายเหล่านี้มักจะเชื่อมโยงกับ contrast agent ของ MRI ที่มี payload สูง หรือ relaxivities สูง[104]. คลาสใหม่ของยีนที่ contrast agents (CA) ของ MR เป้าหมายได้รับการแนะนำให้แสดงการกระทำของยีน mRNA ที่ไม่เหมือนใครและโปรตีนที่มี transcription factor ของยีน[105][106]. CA ใหม่นี้สามารถติดตามเซลล์ที่มี mRNA ไม่ซ้ำกัน, microRNA และไวรัส; การตอบสนองของเนื้อเยื่อต่อการอักเสบของในสมองที่อาศัยอยู่[107]. MR จะรายงานการเปลี่ยนแปลงในการแสดงออกของยีนที่มีความสัมพันธ์ทางบวกกับการวิเคราะห์ของ TaqMan, การส่องกล้องจุลทรรศน์แสงและอิเล็กตรอน[108].
ลำดับพิเศษอื่นๆ[แก้]
วิธีการและตัวแปรใหม่ของวิธีการที่มีอยู่เดิมบ่อยครั้งที่มีการเผยแพร่เมื่อพวกมันจะสามารถผลิตผลลัพธ์ที่ดีกว่าในสาขาเฉพาะอย่าง. ตัวอย่างของการปรับปรุงที่ผ่านมาเหล่านี้เป็น turbo spin-echo (T2 TSE MRI) ที่ถ่วงน้ำหนักแบบ T*
2-weighted, MRI แบบการกู้คืนกลับด้านสองครั้ง (อังกฤษ: double inversion recovery MRI (DIR-MRI)), หรือ MRI แบบการกู้คืนกลับด้านแบบ phase-sensitive (อังกฤษ: phase-sensitive inversion recovery MRI (PSIR-MRI)), ทั้งหมดนี้สามารถที่จะปรับปรุงการถ่ายภาพของรอยโรคในสมอง[109][110]. อีกตัวอย่างหนึ่งคือ MP-RAGE (magnetization-prepared rapid acquisition with gradient echo)[111], ที่ปรับปรุงภาพของโรคเยื่อหุ้มสมองตีบหลายจุด[112].
MRI แบบการถ่ายโอนอำนาจแม่เหล็ก[แก้]
Magnetization transfer (MT) เป็นเทคนิคเพื่อเพิ่มความคมชัดของภาพในการใช้งานบางอย่างของ MRI.
โปรตอนที่ผูกพันจะเกี่ยวข้องกับโปรตีนและเนื่องจากพวกมันมีการสลายตัว T2 สั้นมากพวกมันจึงไม่ช่วยให้ภาพคมชัดได้อย่างปกติ. อย่างไรก็ตาม เนื่องจากโปรตอนเหล่านี้มียอดคลื่นเรโซแนนซ์ที่กว้างพวกมันสามารถจะถูกกระตุ้นโดยคลื่นชีพจรที่ความถี่คลื่นวิทยุซึ่งไม่มีผลกระทบต่อโปรตอนอิสระ. การกระตุ้นพวกมันจะช่วยเพิ่มความคมชัดของภาพโดยการโอนของสปินที่อิ่มตัวจากแหล่งรวมที่ผูกพันไปยังแหล่งรวมอิสระ, ซึ่งเป็นการลดสัญญาณของน้ำอิสระ. การโอนอำนาจแม่เหล็กแบบ homonuclear นี้จะให้การวัดทางอ้อมของเนื้อโมเลกุลขนาดใหญ่ในเนื้อเยื่อ. การดำเนินการถ่ายโอนอำนาจแม่เหล็กแบบ homonuclear จะเกี่ยวข้องกับการเลือกการชดเชยความถี่ที่เหมาะสมและรูปร่างพัลส์ที่ไปอิ่มตัวสปินที่แข็งแรงพอสมควร, ภายในข้อจำกัดความปลอดภัยของอัตราการดูดซึมที่เฉพาะสำหรับ MRI[22].
การใช้งานที่พบมากที่สุดของเทคนิคนี้คือการการขจัดสัญญาณพื้นหลังในการถ่ายภาพ MR[113]. นอกจากนี้ยังมีการประยุกต์ใช้ในการถ่ายภาพระบบประสาทโดยเฉพาะอย่างยิ่งในพิจารณาลักษณะสมบัติของแผล white matter ในเส้นโลหิตตีบหลายเส้น[114].
T1rho MRI[แก้]
T1ρ (T1โร): โมเลกุลทั้งหลายมีพลังงานจลน์ที่เป็นฟังก์ชันของอุณหภูมิและจะถูกแสดงออกเป็นการเคลื่อนไหวแบบการแปลและแบบการหมุน, และโดยการชนกันระหว่างโมเลกุลด้วยกัน. ไดโพลที่เคลื่อนย้ายจะรบกวนสนามแม่เหล็ก แต่มักจะเป็นไปอย่างรวดเร็วมากเพื่อที่ว่าผลกระทบโดยเฉลี่ยตลอดช่วงเวลาที่ยาวอาจจะเป็นศูนย์. อย่างไรก็ตาม ขึ้นอยู่กับช่วงเวลา, ปฏิสัมพันธ์ระหว่างไดโพลด้วยกันจะไม่เป็นค่าเฉลี่ยเสมอไป. ที่ช้าที่สุดอย่างสุดขั้ว, เวลาปฏิสัมพันธ์จะไม่มีที่สิ้นสุดได้อย่างมีประสิทธิภาพและเกิดขึ้นในบริเวณที่มีความวุ่นวายของสนามมีขนาดใหญ่และอยู่กับที่ (เช่นการปลูกถ่ายโลหะ). ในกรณีนี้การสูญเสียการเชื่อมโยงจะถูกอธิบายว่าเป็น "dephasing อยู่กับที่". T2 * เป็นตัววัดการสูญเสียของการเชื่อมโยงกันในชุดของสปินที่รวมปฏิสัมพันธ์ทั้งหมด (รวม dephasing อยู่กับที่). T2 เป็นตัวชี้วัดการสูญเสียของการเชื่อมโยงที่ไม่รวม dephasing อยู่กับที่, การใช้ชีพจรคลื่นความถี่วิทยุที่จะย้อนกลับปฏิสัมพันธ์ dipolar ประเภทที่ช้าที่สุด. นอกจากนี้ในความเป็นจริงความต่อเนื่องของช่วงเวลาการมีปฏิสัมพันธ์ในตัวอย่างทางชีวภาพที่กำหนดให้, และคุณสมบัติของชีพจร RF ที่โฟกัสใหม่สามารถปรับโฟกัสใหม่มากกว่าเพียงแค่การ dephasing อยู่กับที่. โดยทั่วไป อัตราการสลายตัวของกลุ่มของสปินเป็นหน้าที่ของเวลาปฏิสัมพันธ์และพลังของชีพจร RF ด้วย. การสลายตัวประเภทนี้, เกิดขึ้นภายใต้อิทธิพลของ RF, รู้จักกันว่าเป็น T1ρ. มันคล้ายกับการสลายตัวแบบ T2 แต่ด้วยการปฏิสัมพันธ์ที่ถูกโฟกัสใหม่แบบ dipolar ที่ช้ากว่า. เช่นเดียวกับการมีปฏิสัมพันธ์แบบอยู่กับที่, ดังนั้น T1ρ≥T2[115].
การกู้คืนแบบพลิกกลับของของเหลวที่ถูกลดทอน (FLAIR)[แก้]
การกู้คืนแบบพลิกกลับของของเหลวที่ถูกลดทอน (FLAIR)[116] เป็นลำดับของพัลส์ที่ถูกกู้คืนพลิกกลับที่ใช้ในการลบล้างสัญญาณจากของเหลว. ยกตัวอย่างเช่น มันสามารถถูกใช้ในการถ่ายภาพสมองเพื่อขจัดของเหลวในไขสันหลัง (อังกฤษ: cerebrospinal fluid (CSF)) เพื่อที่จะนำออกจากแผล hyperintense periventricular เช่นคราบเส้นโลหิตตีบ (อังกฤษ: multiple sclerosis (MS)). โดยระมัดระวังในการเลือก เวลาพลิกกลับ TI (เวลาระหว่างการพลิกกลับและพัลส์ที่กระตุ้น), สัญญาณจากเนื้อเยื่อใดๆ สามารถขจัดออกได้.
การถ่ายภาพแบบถ่วงน้ำหนักตามความอ่อนไหว (SWI)[แก้]
การถ่ายภาพแบบถ่วงน้ำหนักตามความอ่อนไหว (SWI) เป็นรูปแบบใหม่ของความคมชัดใน MRI ที่แตกต่างจากความหนาแน่นของสปิน, การถ่ายภาพแบบ T1, หรือ T2. วิธีการนี้จะใช้ประโยชน์จากความแตกต่างของความอ่อนไหวระหว่างเนื้อเยื่อด้วยกันและใช้การสแกนสะท้อนที่ชดเชยความเร็วอย่างเต็มที่, สามมิติ, RF ที่เสียแล้ว, ความละเอียดสูง, 3D ไล่ระดับ. การเก็บข้อมูลและการประมวลภาพพิเศษนี้ผลิตภาพที่เพิ่มความคมชัดที่ไวมากกับเลือดดำ, การตกเลือดและการเก็บรักษาเหล็ก. มันถูกใช้เพื่อเพิ่มประสิทธิภาพในการตรวจสอบและการวินิจฉัยของเนื้องอก, หลอดเลือดและโรคประสาทหลอดเลือด (โรคหลอดเลือดสมองและการตกเลือด), หลายเส้นโลหิตตีบ[117], อัลไซเมอร์และยังตรวจพบการบาดเจ็บของบาดแผลที่สมองที่อาจไม่สามารถวินิจฉัยได้โดยใช้วิธีการอื่น[118].
การถ่ายภาพ Neuromelanin[แก้]
วิธีการนี้จะใช้ประโยชน์จากคุณสมบัติ paramagnetic ของ neuromelanin และสามารถนำมาใช้ในการมองเห็นภาพ substantia nigra และ locus coeruleus. มันถูกใช้ในการตรวจจับการฝ่อของนิวเคลียสเหล่านี้ในโรคพาร์กินสันและ parkinsonisms อื่นๆ, และยังตรวจจับการเปลี่ยนแปลงความเข้มของสัญญาณในโรคซึมเศร้าและจิตเภท[119].
ดูเพิ่ม[แก้]
อ้างอิง[แก้]
- ↑ ศัพท์บัญญัติราชบัณฑิตยสถาน เก็บถาวร 2017-07-15 ที่ เวย์แบ็กแมชชีน. เรียกข้อมูลวันที่ 6 กพ. 2552.
- ↑ บัญชีจำแนกทางสถิติระหว่างประเทศของโรคและปัญหาสุขภาพที่เกี่ยวข้อง
- ↑ "Magnetic Resonance, a critical peer-reviewed introduction". European Magnetic Resonance Forum. สืบค้นเมื่อ 16 November 2013.
- ↑ Hollingworth W, Todd CJ, Bell MI, Arafat Q, Girling S, Karia KR, Dixon AK (2000). "The diagnostic and therapeutic impact of MRI: an observational multi-centre study". Clin Radiol. 55 (11): 825–31. doi:10.1053/crad.2000.0546. PMID 11069736.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 5.0 5.1 "iRefer". Royal College of Radiologists. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2014-02-03. สืบค้นเมื่อ 10 November 2013.
- ↑ "Manufacturer and User Facility Device Experience". Food and Drug Administration. สืบค้นเมื่อ 16 November 2013.
- ↑ Wang PI, Chong ST, Kielar AZ, Kelly AM, Knoepp UD, Mazza MB, Goodsitt MM (2012). "Imaging of pregnant and lactating patients: part 1, evidence-based review and recommendations". AJR Am J Roentgenol. 198 (4): 778–84. doi:10.2214/AJR.11.7405. PMID 22451541.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Smith-Bindman R, Miglioretti DL, Johnson E, Lee C, Feigelson HS, Flynn M, Greenlee RT, Kruger RL, Hornbrook MC, Roblin D, Solberg LI, Vanneman N, Weinmann S, Williams AE (2012). "Use of diagnostic imaging studies and associated radiation exposure for patients enrolled in large integrated health care systems, 1996-2010". JAMA. 307 (22): 2400–9. doi:10.1001/jama.2012.5960. PMC 3859870. PMID 22692172.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ "Health at a glance 2009 OECD indicators". OECD. 2009. doi:10.1787/health_glance-2009-en. ISSN 1995-3992.
{{cite journal}}: Cite journal ต้องการ|journal=(help) - ↑ American Society of Neuroradiology (2013). "ACR-ASNR Practice Guideline for the Performance and Interpretation of Magnetic Resonance Imaging (MRI) of the Brain" (PDF). คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2017-07-12. สืบค้นเมื่อ 2014-09-24.
- ↑ Heilbrun MP, Sunderland PM, McDonald PR, Wells TH Jr, Cosman E, Ganz E (1987). "Brown-Roberts-Wells stereotactic frame modifications to accomplish magnetic resonance imaging guidance in three planes". Applied Neurophysiology. 50 (1–6): 143–152. doi:10.1159/000100700. PMID 3329837.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Leksell L, Leksell D, Schwebel J (January 1985). "Stereotaxis and nuclear magnetic resonance". Journal of Neurology, Neurosurgery & Psychiatry. 48 (1): 14–18. PMID 3882889.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ "ACCF/ACR/SCCT/SCMR/ASNC/NASCI/SCAI/SIR 2006 Appropriateness Criteria for Cardiac Computed Tomography and Cardiac Magnetic Resonance Imaging". Journal of the American College of Radiology. 3 (10): 751–771. 2006. doi:10.1016/j.jacr.2006.08.008. ISSN 1546-1440.
- ↑ Helms, C (2008). Musculoskeletal MRI. Saunders. ISBN 1416055347.
- ↑ Frydrychowicz A, Lubner MG, Brown JJ, Merkle EM, Nagle SK, Rofsky NM, Reeder SB (2012). "Hepatobiliary MR imaging with gadolinium-based contrast agents". J Magn Reson Imaging. 35 (3): 492–511. doi:10.1002/jmri.22833. PMC 3281562. PMID 22334493.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Sandrasegaran K, Lin C, Akisik FM, Tann M (2010). "State-of-the-art pancreatic MRI". AJR Am J Roentgenol. 195 (1): 42–53. doi:10.2214/ajr.195.3_supplement.0s42. PMID 20566796.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Masselli G, Gualdi G (2012). "MR imaging of the small bowel". Radiology. 264 (2): 333–48. doi:10.1148/radiol.12111658. PMID 22821694.
- ↑ Zijta FM, Bipat S, Stoker J (2010). "Magnetic resonance (MR) colonography in the detection of colorectal lesions: a systematic review of prospective studies". Eur Radiol. 20 (5): 1031–46. doi:10.1007/s00330-009-1663-4. PMC 2850516. PMID 19936754.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Giussani C, Roux FE, Ojemann J, Sganzerla EP, Pirillo D, Papagno C (2010). "Is preoperative functional magnetic resonance imaging reliable for language areas mapping in brain tumor surgery? Review of language functional magnetic resonance imaging and direct cortical stimulation correlation studies". Neurosurgery. 66 (1): 113–20. doi:10.1227/01.NEU.0000360392.15450.C9. PMID 19935438.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Heeger DJ, Ress D (2002). "What does fMRI tell us about neuronal activity?". Nat. Rev. Neurosci. 3 (2): 142–51. doi:10.1038/nrn730. PMID 11836522.
- ↑ Husband, J (2008). Recommendations for Cross-Sectional Imaging in Cancer Management: Computed Tomography - CT Magnetic Resonance Imaging - MRI Positron Emission Tomography - PET-CT (PDF). Royal College of Radiologists. ISBN 1 905034 13 X. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2012-09-07. สืบค้นเมื่อ 2014-09-24.
- ↑ 22.0 22.1 McRobbie, Donald W. (2007). MRI from picture to proton. Cambridge, UK ; New York: Cambridge University Press. ISBN 0-521-68384-X.
- ↑ Sasaki M, Ehara S, Nakasato T, Tamakawa Y, Kuboya Y, Sugisawa M, Sato T (April 1990). "MR of the shoulder with a 0.2-T permanent-magnet unit". AJR Am J Roentgenol. 154 (4): 777–8. doi:10.2214/ajr.154.4.2107675. PMID 2107675.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ พงษ์แก้ว อุดมสมุทรหิรัญ. (2558). ตัวนำยวดยิ่งพื้นฐาน. หน้า 178
- ↑ พงษ์แก้ว อุดมสมุทรหิรัญ. (2558). ตัวนำยวดยิ่งพื้นฐาน. หน้า 178
- ↑ ASTM International (2005). "American Society for Testing and Materials (ASTM) International, Designation: F2503-05. Standard Practice for Marking Medical Devices and Other Items for Safety in the Magnetic Resonance Environment".
{{cite journal}}: Cite journal ต้องการ|journal=(help) - ↑ "Physics of magnetic resonance imaging". My-MS.org. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2015-02-06. สืบค้นเมื่อ 27 April 2012.
- ↑
Colletti, P.M., Shinbane, J,S,, Shellock, F. G. (2011). "MR-conditional" pacemakers: the radiologist's role in multidisciplinary management". AJR Am J Roentgenol. 197 (4): 1024. doi:10.2214/AJR.11.7120.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ "Magnetic resonance safety policy of ucsf". University of California, San Francisco. สืบค้นเมื่อ 28 April 2012.
- ↑ Randal C. Archibold, "Hospital Details Failures Leading to M.R.I. Fatality," The New York Times, August 22, 2001
- ↑ Donald G. McNeil Jr, "M.R.I.'s Strong Magnets Cited in Accidents," The New York Times, August 19, 2005.
- ↑ "ACR Guidance Document for Safe MR Practices: 2007". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2012-05-11. สืบค้นเมื่อ 2 August 2010.
- ↑ "MRI Design Guide" (PDF). คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2011-07-14. สืบค้นเมื่อ 2 August 2010.
- ↑ "Committee F04 on Medical and Surgical Materials and Devices." Committee F04
- ↑ ASTM Standard F2503 - 13, 2013, "Standard Practice for Marking Medical Devices and Other Items for Safety in the Magnetic Resonance Environment," ASTM International, West Conshohocken, PA, 2003, DOI: 10.1520/C0033-03, Standards F2503.
- ↑ Formica D, Silvestri S (April 2004). "Biological effects of exposure to magnetic resonance imaging: an overview". Biomed Eng Online. 3: 11. doi:10.1186/1475-925X-3-11. PMC 419710. PMID 15104797.
- ↑ 37.0 37.1 Hartwig, V., Giovannetti, G., Vanello, N., Lombardi, M., Landini, L., and Simi, S. (2009). "Biological Effects and Safety in Magnetic Resonance Imaging: A Review". Int. J. Environ. Res. Public Health. 6 (6): 1778–1798. doi:10.3390/ijerph6061778. PMC 2705217. PMID 19578460.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Fiechter M, Stehli J, Fuchs TA, Dougoud S, Gaemperli O, Kaufmann PA. (2013). "Impact of cardiac magnetic resonance imaging on human lymphocyte DNA integrity". European Heart Journal. 34 (30): 2340–5. doi:10.1093/eurheartj/eht184. PMC 3736059. PMID 23793096.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Lee JW, Kim MS, Kim YJ, Choi YJ, Lee Y, Chung HW. (2011). "Genotoxic effects of 3 T magnetic resonance imaging in cultured human lymphocytes". Bioelectromagnetics. 32 (7): 535–42. doi:10.1002/bem.20664. PMID 21412810.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Simi S, Ballardin M, Casella M, De Marchi D, Hartwig V, Giovannetti G, Vanello N, Gabbriellini S, Landini L, Lombardi M (2008). "Is the genotoxic effect of magnetic resonance negligible? Low persistence of micronucleus frequency in lymphocytes of individuals after cardiac scan". Mutat. Res. 645 (1–2): 39–43. doi:10.1016/j.mrfmmm.2008.08.011. PMID 18804118.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Suzuki Y, Ikehata M, Nakamura K, Nishioka M, Asanuma K, Koana T, Shimizu H (2001). "Induction of micronuclei in mice exposed to static magnetic fields" (PDF). Mutagenesis. 16 (6): 499–501. doi:10.1093/mutage/16.6.499. PMID 11682641.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ 42.0 42.1 Knuuti J, Saraste A, Kallio M, Minn H (2013). "Is cardiac magnetic resonance imaging causing DNA damage?". European Heart Journal. 34 (30): 2337–2339. doi:10.1093/eurheartj/eht214. PMID 23821403.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Cohen MS, Weisskoff RM, Rzedzian RR, Kantor HL (May 1990). "Sensory stimulation by time-varying magnetic fields". Magn Reson Med. 14 (2): 409–14. doi:10.1002/mrm.1910140226. PMID 2345521.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Budinger TF, Fischer H, Hentschel D, Reinfelder HE, Schmitt F (1991). "Physiological effects of fast oscillating magnetic field gradients". J Comput Assist Tomogr. 15 (6): 909–14. doi:10.1097/00004728-199111000-00001. PMID 1939767.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Reilly JP (March 1989). "Peripheral nerve stimulation by induced electric currents: exposure to time-varying magnetic fields". Med Biol Eng Comput. 27 (2): 101–10. doi:10.1007/BF02446217. PMID 2689806.
- ↑ "The Evolution of Magnetic Resonance Imaging: 3T MRI in Clinical Applications", Terry Duggan-Jahns, www.eradimaging.com
- ↑ Price DL, De Wilde JP, Papadaki AM, Curran JS, Kitney RI (February 2001). "Investigation of acoustic noise on 15 MRI scanners from 0.2 T to 3 T". J Magn Reson Imaging. 13 (2): 288–93. doi:10.1002/1522-2586(200102)13:2<288::AID-JMRI1041>3.0.CO;2-P. PMID 11169836.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ The Open University 2007: Understanding Cardiovascular Diseases, course book for the lesson SK121 Understanding cardiovascular diseases เก็บถาวร 2007-01-25 ที่ เวย์แบ็กแมชชีน, printed by Cambridge University Press, ISBN 978-0-7492-2677-0 (can be found at OUW), pages 220 and 224.
- ↑ "Safety data sheet Nitrogen, refrigerated, liquid" (PDF). BOC. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2013-10-19. สืบค้นเมื่อ 2014-09-11.
- ↑ Kanal E, Barkovich AJ, Bell C, Borgstede JP, Bradley WG, Froelich JW, Gilk T, Gimbel JR, Gosbee J, Kuhni-Kaminski E, Lester JW, Nyenhuis J, Parag Y, Schaefer DJ, Sebek-Scoumis EA, Weinreb J, Zaremba LA, Wilcox P, Lucey L, Sass N (2007). "ACR guidance document for safe MR practices: 2007". AJR Am J Roentgenol. 188 (6): 1447–74. doi:10.2214/AJR.06.1616. PMID 17515363.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ International Electrotechnical Commission 2008: Medical Electrical Equipment – Part 2-33: Particular requirements for basic safety and essential performance of magnetic resonance equipment for medical diagnosis, manufacturers' trade standards [1], published by International Electrotechnical Commission, ISBN 2-8318-9626-6 (can be found for purchase at [2]).
- ↑ "Cryogen Awareness Quenching and MRI Safety Training". Falck Productions. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2015-06-10. สืบค้นเมื่อ 10 July 2012.
- ↑ "GE Health Care" (PDF). GE. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2013-01-15. สืบค้นเมื่อ 10 July 2012.
- ↑ Alorainy IA, Albadr FB, Abujamea AH (2006). "Attitude towards MRI safety during pregnancy". Ann Saudi Med. 26 (4): 306–9. PMID 16885635.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Webb JA, Thomsen HS (2013). "Gadolinium contrast media during pregnancy and lactation". Acta Radiol. 54 (6): 599–600. doi:10.1177/0284185113484894. PMID 23966544.
- ↑ Hunt CH, Wood CP, Lane JI, Bolster BD, Bernstein MA, Witte RJ (2011). "Wide, short bore magnetic resonance at 1.5 t: reducing the failure rate in claustrophobic patients". Clin Neuroradiol. 21 (3): 141–4. doi:10.1007/s00062-011-0075-4. PMID 21598040.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ "Siemens Introduces First 1.5 Tesla Open Bore MRI". Medical.siemens.com. 2004-07-29. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2011-06-22. สืบค้นเมื่อ 2010-08-02.
- ↑ Tom Kelley and David Kelley (18 October 2013). "Kids Were Terrified of Getting MRIs. Then One Man Figured Out a Better Way". Slate.com.
- ↑ "Health at a Glance 2011". OECD. 2011. doi:10.1787/health_glance-2011-en. ISSN 1995-3992.
{{cite journal}}: Cite journal ต้องการ|journal=(help) - ↑ Brenner DJ, Hall EJ (November 2007). "Computed tomography--an increasing source of radiation exposure". N. Engl. J. Med. 357 (22): 2277–84. doi:10.1056/NEJMra072149. PMID 18046031.
- ↑ Mathews JD, Forsythe AV, Brady Z, Butler MW, Goergen SK, Byrnes GB, Giles GG, Wallace AB, Anderson PR, Guiver TA, McGale P, Cain TM, Dowty JG, Bickerstaffe AC, Darby SC (2013). "Cancer risk in 680,000 people exposed to computed tomography scans in childhood or adolescence: data linkage study of 11 million Australians". BMJ. 346: f2360. doi:10.1136/bmj.f2360. PMC 3660619. PMID 23694687.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Semelka RC, Armao DM, Elias J, Huda W (2007). "Imaging strategies to reduce the risk of radiation in CT studies, including selective substitution with MRI". J Magn Reson Imaging. 25 (5): 900–9. doi:10.1002/jmri.20895. PMID 17457809.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Health risks from exposure to low levels of ionizing radiation : BEIR VII Phase. Washington, D.C.: National Academies Press. 2006. ISBN 978-0-309-09156-5.
- ↑ Formica D, Silvestri S (2004). "Biological effects of exposure to magnetic resonance imaging: an overview". Biomed Eng Online. 3: 11. doi:10.1186/1475-925X-3-11. PMC 419710. PMID 15104797.
- ↑ Bettmann MA (2004) Frequently asked questions: iodinated contrast agents. Radiographics 24 Suppl 1 ():S3-10. article doi:10.1148/rg.24si045519 PMID 15486247
- ↑ "Nephrogenic Systemic Fibrosis" (PDF). ACR Manual on Contrast Material. American College of Radiology. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2013-05-12. สืบค้นเมื่อ 13 October 2012.
- ↑ Mak GS, Truong QA (2012). "Cardiac CT: Imaging of and Through Cardiac Devices". Curr Cardiovasc Imaging Rep. 5 (5): 328–336. doi:10.1007/s12410-012-9150-8. PMC 3636997. PMID 23626865.
- ↑ "MRI procedure". Royal College of Radiologists. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2003-07-24. สืบค้นเมื่อ 17 November 2013.
- ↑ "MRI Design Guide". United States Department of Veterans Affairs. April 2008. สืบค้นเมื่อ 12 October 2012.
- ↑ "Directive 2013/35/EU of the European Parliament and of the Council. Official Journal of the European Union 2004 L179/1".
- ↑ Keevil SF, Lomas DJ (2013). "The European Union physical agents (electromagnetic fields) directive: an update for the MRI community". Br J Radiol. 86 (1032): 20130492. doi:10.1259/bjr.20130492. PMID 24096591.
- ↑ Murphy KJ, Brunberg JA, Cohan RH (October 1996). "Adverse reactions to gadolinium contrast media: a review of 36 cases". AJR Am J Roentgenol. 167 (4): 847–9. doi:10.2214/ajr.167.4.8819369. PMID 8819369.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ "ACR guideline". guideline.gov. 2005. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2006-09-29. สืบค้นเมื่อ 2014-09-29.
- ↑ Thomsen HS, Morcos SK, Dawson P (November 2006). "Is there a causal relation between the administration of gadolinium based contrast media and the development of nephrogenic systemic fibrosis (NSF)?". Clin Radiol. 61 (11): 905–6. doi:10.1016/j.crad.2006.09.003. PMID 17018301.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ "FDA Drug Safety Communication: New warnings for using gadolinium-based contrast agents in patients with kidney dysfunction". Information on Gadolinium-Based Contrast Agents. U.S. Food and Drug Administration. 23 December 2010. สืบค้นเมื่อ 12 March 2011.
- ↑ "FDA Public Health Advisory: Gadolinium-containing Contrast Agents for Magnetic Resonance Imaging". fda.gov.
- ↑ "สำเนาที่เก็บถาวร". คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2013-01-17. สืบค้นเมื่อ 2014-09-29.
- ↑ "ismrm.org MRI Questions and Answers" (PDF). สืบค้นเมื่อ 2010-08-02.
- ↑ "Response to the FDA's May 23, 2007, Nephrogenic Systemic Fibrosis Update1 — Radiology". Radiology.rsna.org. 2007-09-12. สืบค้นเมื่อ 2010-08-02.
- ↑ "Managing high value capital equipment in the NHS in England" (PDF). National Audit Office (United Kingdom). คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2013-12-03. สืบค้นเมื่อ 30 November 2013.
- ↑ "MRI-scanner big financial succes for Philips(Dutch)". Eindhovens Dagblad(ED). สืบค้นเมื่อ 18 February 2009.
- ↑ "MRI scanner of €7 million in use(Dutch)". Medisch Contact. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2015-09-04. สืบค้นเมื่อ 5 December 2007.
- ↑ Morgan P, Conolly S, Scott G, Macovski A (1996). "A readout magnet for prepolarized MRI". Magn Reson Med. 36 (4): 527–36. doi:10.1002/mrm.1910360405. PMID 8892203.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Blamire AM (2008). "The technology of MRI--the next 10 years?". Br J Radiol. 81 (968): 601–17. doi:10.1259/bjr/96872829. PMID 18628329.
- ↑ Stamford Hospital price quotation October 2008, Stamford CT US
- ↑ Goldstein, Wayne M.; Gordon, Alexander C.; Branson, Jill Jasperson; Simmons, Christopher; Berland, Kimberly; Willsey, Daniel S.; Andrews, Amanda L. (March 5–9, 2008). Over-Utilization of MRI in the Osteoarthritis Patient (PDF). Annual Meeting AAOS. San Francisco. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2015-09-04. สืบค้นเมื่อ 2014-09-29.
- ↑ Current Procedural Terminology code #70553 "2010 Medicare Part B National Summary Data File" เก็บถาวร 2012-02-14 ที่ เวย์แบ็กแมชชีน. Data.gov, An Official Website of the United States Government.
- ↑ Ehara S, Nakajima Y, Matsui O (August 2008). "Radiology in Japan in 2008". AJR Am J Roentgenol. 191 (2): 328–9. doi:10.2214/AJR.07.3940. PMID 18647897.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Consumer Reports; American College of Physicians. presented by ABIM Foundation. "Five Things Physicians and Patients Should Question" (PDF). Choosing Wisely. Consumer Reports. สืบค้นเมื่อ August 14, 2012.
- ↑ Consumer Reports; American College of Physicians (April 2012). presented by Annals of Internal Medicine. "Imaging tests for lower-back pain: Why you probably don't need them" (PDF). High Value Care. Consumer Reports. สืบค้นเมื่อ August 14, 2012.
- ↑ Le Bihan D, Breton E, Lallemand D, Grenier P, Cabanis E, Laval-Jeantet M (November 1986). "MR imaging of intravoxel incoherent motions: application to diffusion and perfusion in neurologic disorders". Radiology. 161 (2): 401–7. doi:10.1148/radiology.161.2.3763909. PMID 3763909.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ "Diffusion Inaging". Stanford University. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2011-12-24. สืบค้นเมื่อ 28 April 2012.
- ↑ Filler A (2009). "The History, Development and Impact of Computed Imaging in Neurological Diagnosis and Neurosurgery: CT, MRI, and DTI". Nature Precedings. doi:10.1038/npre.2009.3267.5.
- ↑
Moseley ME, Cohen Y, Mintorovitch J, Chileuitt L, Shimizu H, Kucharczyk J, Wendland MF, Weinstein PR (May 1990). "Early detection of regional cerebral ischemia in cats: comparison of diffusion- and T2-weighted MRI and spectroscopy". Magn Reson Med. 14 (2): 330–46. doi:10.1002/mrm.1910140218. PMID 2345513.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑
Haacke, E Mark; Brown, Robert F; Thompson, Michael; Venkatesan, Ramesh (1999). Magnetic resonance imaging: Physical principles and sequence design. New York: J. Wiley & Sons. ISBN 0-471-35128-8.
{{cite book}}: CS1 maint: multiple names: authors list (ลิงก์)[ต้องการเลขหน้า] - ↑ Rosen Y, Lenkinski RE (July 2007). "Recent advances in magnetic resonance neurospectroscopy". Neurotherapeutics. 4 (3): 330–45. doi:10.1016/j.nurt.2007.04.009. PMID 17599700.
- ↑ Golder W (June 2004). "Magnetic resonance spectroscopy in clinical oncology". Onkologie. 27 (3): 304–9. doi:10.1159/000077983. PMID 15249722.
- ↑ Thulborn KR, Waterton JC, Matthews PM, Radda GK (February 1982). "Oxygenation dependence of the transverse relaxation time of water protons in whole blood at high field". Biochim. Biophys. Acta. 714 (2): 265–70. doi:10.1016/0304-4165(82)90333-6. PMID 6275909.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ I Uyanik, P Lindner, D Shah, N Tsekos I Pavlidis (2013) Applying a Level Set Method for Resolving Physiologic Motions in Free-Breathing and Non-gated Cardiac MRI. FIMH, 2013, [3] เก็บถาวร 2018-07-22 ที่ เวย์แบ็กแมชชีน
- ↑ Cline HE, Schenck JF, Hynynen K, Watkins RD, Souza SP, Jolesz FA (1992). "MR-guided focused ultrasound surgery". J Comput Assist Tomogr. 16 (6): 956–65. doi:10.1097/00004728-199211000-00024. PMID 1430448.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Hurd RE, John BK (February 1991). "Gradient-enhanced proton-detected heteronuclear multiple-quantum coherence spectroscopy". Journal of Magnetic Resonance, Series A. 91 (3): 648–653.
- ↑ Brown RA, Venters RA, Tang PPPZ, Spicer LD (March 1995). "A test for scalar coupling between heteronuclei using gradient-enhanced proton-detected HMQC spectroscopy". Journal of Magnetic Resonance, Series A. 113 (1): 117–119.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Miller AF, Egan LA, Townsend CA (March 1997). "Measurement of the degree of isotopic enrichment of different positions in an antibiotic peptide by NMR" (PDF). Journal of Magnetic Resonance. 125 (1): 120–131.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Xue S, Qiao J, Pu F, Cameron M, Yang JJ (2013). "Design of a novel class of protein-based magnetic resonance imaging contrast agents for the molecular imaging of cancer biomarkers". Wiley Interdiscip Rev Nanomed Nanobiotechnol. 5 (2): 163–79. doi:10.1002/wnan.1205. PMID 23335551.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Liu CH, Kim YR, Ren JQ, Eichler F, Rosen BR, Liu PK (2007). "Imaging cerebral gene transcripts in live animals". J. Neurosci. 27 (3): 713–22. doi:10.1523/JNEUROSCI.4660-06.2007. PMC 2647966. PMID 17234603.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Liu CH, Ren J, Liu CM, Liu PK (2014). "Intracellular gene transcription factor protein-guided MRI by DNA aptamers in vivo". FASEB J. 28 (1): 464–73. doi:10.1096/fj.13-234229. PMID 24115049.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Liu CH, You Z, Liu CM, Kim YR, Whalen MJ, Rosen BR, Liu PK (2009). "Diffusion-weighted magnetic resonance imaging reversal by gene knockdown of matrix metalloproteinase-9 activities in live animal brains". J. Neurosci. 29 (11): 3508–17. doi:10.1523/JNEUROSCI.5332-08.2009. PMC 2726707. PMID 19295156.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Liu CH, Yang J, Ren JQ, Liu CM, You Z, Liu PK (2013). "MRI reveals differential effects of amphetamine exposure on neuroglia in vivo". FASEB J. 27 (2): 712–24. doi:10.1096/fj.12-220061. PMC 3545538. PMID 23150521.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Wattjes MP, Lutterbey GG, Gieseke J, Träber F, Klotz L, Schmidt S, Schild HH (January 2007). "Double inversion recovery brain imaging at 3T: diagnostic value in the detection of multiple sclerosis lesions". AJNR Am J Neuroradiol. 28 (1): 54–9. PMID 17213424.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Nelson F, Poonawalla AH, Hou P, Huang F, Wolinsky JS, Narayana PA (October 2007). "Improved identification of intracortical lesions in multiple sclerosis with phase-sensitive inversion recovery in combination with fast double inversion recovery MR imaging". AJNR Am J Neuroradiol. 28 (9): 1645–9. doi:10.3174/ajnr.A0645. PMID 17885241.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Nelson F, Poonawalla A, Hou P, Wolinsky JS, Narayana PA (November 2008). "3D MPRAGE improves classification of cortical lesions in multiple sclerosis". Mult. Scler. 14 (9): 1214–9. doi:10.1177/1352458508094644. PMC 2650249. PMID 18952832.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Brant-Zawadzki M, Gillan GD, Nitz WR (March 1992). "MP RAGE: a three-dimensional, T1-weighted, gradient-echo sequence--initial experience in the brain". Radiology. 182 (3): 769–75. doi:10.1148/radiology.182.3.1535892. PMID 1535892.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Wheaton AJ, Miyazaki M (2012). "Non-contrast enhanced MR angiography: physical principles". J Magn Reson Imaging. 36 (2): 286–304. doi:10.1002/jmri.23641. PMID 22807222.
- ↑ Filippi M, Rocca MA, De Stefano N, Enzinger C, Fisher E, Horsfield MA, Inglese M, Pelletier D, Comi G (2011). "Magnetic Resonance Techniques in Multiple Sclerosis". Archives of Neurology. 68 (12): 1514–20. doi:10.1001/archneurol.2011.914. ISSN 0003-9942. PMID 22159052.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Borthakur A, Mellon E, Niyogi S, Witschey W, Kneeland JB, Reddy R (November 2006). "Sodium and T1rho MRI for molecular and diagnostic imaging of articular cartilage". NMR Biomed. 19 (7): 781–821. doi:10.1002/nbm.1102. PMC 2896046. PMID 17075961.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ De Coene B, Hajnal JV, Gatehouse P, Longmore DB, White SJ, Oatridge A, Pennock JM, Young IR, Bydder GM (1992). "MR of the brain using fluid-attenuated inversion recovery (FLAIR) pulse sequences". AJNR Am J Neuroradiol. 13 (6): 1555–64. PMID 1332459.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Wiggermann C, Hernandez-Torres E, Vavasour I, Moore W, Laule C, MacKay A, Li D, Traboulsee A, Rauscher A (June 2013). "Magnetic resonance frequency shifts during acute MS lesion formation". Neurology. 81 (3): 211–218. doi:10.1212/WNL.0b013e31829bfd63. PMID 23761621.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Reichenbach JR, Venkatesan R, Schillinger DJ, Kido DK, Haacke EM (July 1997). "Small vessels in the human brain: MR venography with deoxyhemoglobin as an intrinsic contrast agent". Radiology. 204 (1): 272–7. PMID 9205259.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Sasaki M, Shibata E, Tohyama K, Takahashi J, Otsuka K, Tsuchiya K, Takahashi S, Ehara S, Terayama Y, Sakai A (July 2006). "Neuromelanin magnetic resonance imaging of locus ceruleus and substantia nigra in Parkinson's disease". NeuroReport. 17 (11): 1215–8. doi:10.1097/01.wnr.0000227984.84927.a7. PMID 16837857.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์)
ดูเพิ่ม[แก้]
- การถ่ายภาพรังสีส่วนตัดอาศัยคอมพิวเตอร์ (CT Scan, CAT Scan)
- บทความวิกิพีเดียที่ต้องการอ้างอิงหมายเลขหน้าตั้งแต่July 2013
- บทความที่ขาดแหล่งอ้างอิงเฉพาะส่วนตั้งแต่July 2013
- บทความที่ขาดแหล่งอ้างอิงเฉพาะส่วนตั้งแต่November 2008
- บทความที่ขาดแหล่งอ้างอิงเฉพาะส่วนตั้งแต่November 2011
- บทความที่ขาดแหล่งอ้างอิงเฉพาะส่วนตั้งแต่December 2010
- การตรวจทางการแพทย์
- รังสีวิทยา
- การสร้างภาพด้วยเรโซแนนซ์แม่เหล็ก
- บทความเกี่ยวกับ การแพทย์ ที่ยังไม่สมบูรณ์



