การผ่าตัดกล้ามเนื้อตา

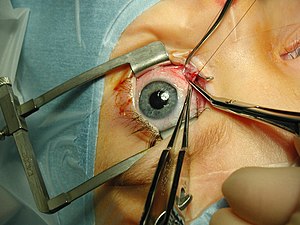
การผ่าตัดกล้ามเนื้อตา (อังกฤษ: Strabismus surgery, extraocular muscle surgery, eye muscle surgery, eye alignment surgery) เป็นศัลยกรรมที่กล้ามเนื้อตา (extraocular muscle) เพื่อแก้ปัญหาตาที่ไม่มองไปในทางเดียวกัน ในประเทศสหรัฐอเมริกา มีการผ่าตัดเช่นนี้ 1.2 ล้านครั้งต่อปี จึงเป็นการผ่าตัดตามากที่สุดเป็นอันดับ 3[1]
การผ่าตัดแก้ตาเหล่สำเร็จเป็นครั้งแรกเกิดขึ้นเมื่อวันที่ 26 ตุลาคม พ.ศ. 2382 โดยนายแพทย์ชาวเยอรมันและทำแก่เด็กตาเหล่เข้าอายุ 7 ขวบ แม้จะมีแพทย์ชาวอเมริกันที่ได้พยายามทำหลายครั้งมาก่อนในปี พ.ศ. 2361[2] ส่วนจักษุแพทย์ชาวอเมริกันเป็นผู้ตีพิมพ์ไอเดียการรักษาตาเหล่ด้วยการตัดใยกล้ามเนื้อตาเป็นครั้งแรกในปี 2380[3]
ประเภท
[แก้]- การผ่าตัดกล้ามเนื้อปกติจะใช้รักษาตาเหล่และรวมวิธีการดังต่อนี้คือ[4][5]
- การทำให้กล้ามเนื้ออ่อนแรงลง
- การร่น (Recession) เป็นการย้ายถอยจุดดึงของกล้ามเนื้อ (insertion) ไปยังอีกด้านหนึ่ง
- Myotomy เป็นการตัดกล้ามเนื้อ
- Tenectomy เป็นการนำเส้นเอ็นออกจากลูกตาแล้วปล่อยให้หด เส้นเอ็นจะกลับประกอบกับลูกตาในจุดหลัง (posterior) จากที่นำออก แม้จะกำหนดตำแหน่งโดยเฉพาะไม่ได้
- Tenotomy เป็นการนำเส้นเอ็นออกจากลูกตา ตัดเส้นเอ็นออกส่วนหนึ่ง แล้วปล่อยให้หด เส้นเอ็นที่เหลือจะกลับประกอบกับลูกตาในจุดหลัง (posterior) จากที่นำออก แม้จะกำหนดตำแหน่งโดยเฉพาะไม่ได้
- การทำให้กล้ามเนื้อแข็งแรงขึ้น
- การตัดออก (Resection) เป็นการเอากล้ามเนื้อออกจากตา ตัดปลายออกส่วนหนึ่ง แล้วเย็บเข้ากับตาใหม่[6]
- การหดเข้า (Tucking)
- Advancement เป็นการย้ายกล้ามเนื้อตาจากจุดยึดเดิมขึ้นไปด้านหน้า
- การย้ายข้าง (Transposition) / การย้ายตำแหน่ง (repositioning)
- การผ่าตัดแบบปรับการเย็บได้ (Adjustable suture surgery) เป็นวิธีต่อกล้ามเนื้อเข้าโดยรอยเย็บที่สามารถทำให้สั้นหรือยาวภายในวันหนึ่งหลังผ่าตัด เพื่อปรับแนวตาให้ตรงขึ้น[7]
- การทำให้กล้ามเนื้ออ่อนแรงลง
การผ่าตัดรักษาตาเหล่เป็นวิธีการที่ทำในวันเดียว คนไข้ต้องอยู่ใน รพ. เพียงแค่ 2-3 ชม. ก่อนผ่าตัดเพื่อเตรียมตัว ส่วนระยะเวลาที่ใช้ผ่าตัดโดยเฉลี่ยจะต่าง ๆ กัน หลังจากผ่าตัด คนไข้จะเจ็บและบวมบ้าง ในกรณีที่ต้องผ่าตัดอีก จะเจ็บเพิ่มขึ้น การตัดกล้ามเนื้อออก (Resection) จะเจ็บหลังผ่ามากกว่าการร่น (recession) และจะบวมนานกว่าและอาจทำให้อาเจียนในระยะต้น ๆ หลังผ่าตัด
แพทย์จะให้ปิดตาด้วยผ้าไม่ให้แสงเข้า ซึ่งคนไข้ควรจะใส่ เพราะการมีแสงเข้าตาหรือการขยับตาจะทำให้เจ็บ
การผ่าตัดนอกจากช่วยรักษาอาการตาเหล่แล้วยังช่วยรักษาภาวะ กล้ามเนื้อตาอ่อนแรงได้อีกด้วย
ผล
[แก้]ความตรงแนวและการทำงานที่เปลี่ยนไป
[แก้]- การแก้มากเกินไปหรือน้อยเกินไป
การผ่าตัดอาจทำให้ตาตรงแนวหรือเกือบตรง หรืออาจจะแก้มากเกินไปหรือน้อยเกินไป ซึ่งจะต้องรักษาเพิ่มหรือผ่าตัดอีก โอกาสที่ตาจะคงตรงแนวในระยะยาวจะเพิ่มขึ้น ถ้าคนไข้สามารถเห็นภาพเดียวด้วยสองตาหลังผ่าตัด งานศึกษาหนึ่งในคนไข้ตาเหล่เข้าวัยทารก ที่หลังจากผ่าตัดตาเหล่เข้าหรือตาเหล่ออกเพียงเล็กน้อย (ภายใน 8 ไดออปเตอร์) พบว่า คนที่ตาเหล่เข้าเพียงเล็กน้อยมีโอกาสที่ตาจะมองไปทางเดียวกัน 5 ปีหลังผ่าตัดสูงกว่าผู้ที่มีตาเหล่ออก[8] มีหลักฐานเบื้องต้นว่า เด็กที่มีตาเหล่เข้าวัยทารกจะสามารถมองเห็นภาพเดียวด้วยสองตาหลังผ่าตัด ถ้าผ่าตัดตั้งแต่เนิ่น ๆ
- ตาเหล่แบบอื่น ๆ
การผ่าตัดเพื่อรักษา oblique muscle disorders อาจมีผลเป็นตาเหล่หลังจากการผ่าตัด อย่างแรกก็คือ ตาอาจเหล่ขึ้นหรือลง มีหลักฐานบ้างว่า อาการอาจน้อยกว่าถ้าผ่าตัดเด็กตั้งแต่อายุน้อย ๆ[9] อย่างที่สองคือ การผ่าตัดอาจมีผลเป็นตาเหล่แบบหมุน (cyclodeviation, cyclotropia) และการเห็นภาพซ้อนแบบหมุน (cyclotropia) ถ้าระบบการเห็นไม่สามารถชดเชยความผิดพลาดได้[10][11]
สำหรับการผ่าตัดกล้ามเนื้อ horizontal rectus การตาเหล่ขึ้นลงในรูปแบบ A และ V และแบบหมุน อาจเกิดขึ้นและสามารถกันได้โดยระวังไว้ก่อน[12]
- เรื่องที่ต้องพิจารณาอื่น ๆ
ผลการผ่าตัดที่เกิดขึ้นบ่อย ๆ ก็คือ ตาเหล่แบบเล็ก ๆ ที่เป็นต่อมา (microtropia, monofixation syndrome)[13]
- การมองเห็นได้ดีขึ้นและประโยชน์อื่น ๆ
เป็นระยะเวลานานแล้วที่เชื่อว่า คนไข้ผู้ใหญ่ที่ตาเหล่เป็นระยะเวลานานจะดูดีขึ้นเท่านั้นถ้าผ่าตัด แต่เมื่อไม่นานนี้ ก็ได้พบกรณีคนไข้ที่สามารถมองเห็นภาพเดียวด้วยสองตา โดยเฉพาะถ้ากล้ามเนื้อสามารถปรับตาให้ตรง (motor alignment) ได้ดีมาก[14] ในกรณีที่ตาเหล่เข้าก่อนผ่าตัด การผ่าตัดจะช่วยขยายลานสายตาที่เห็นด้วยทั้งสองตา แล้วทำการเห็นรอบนอก (peripheral vision) ให้ดีขึ้น นอกจากนั้น การมีตาที่มองตรงจะให้ประโยชน์ทางจิต-สังคมและทางเศรษฐกิจต่อคนไข้[14]
- ดูเพิ่มที่ผลทางจิต-สังคมของตาเหล่
ภาวะแทรกซ้อน
[แก้]การเห็นภาพซ้อน (Diplopia) จะเกิดบ่อยมากในช่วง 2-3 อาทิตย์แรกหลังจากผ่าตัด ภาวะแทรกซ้อนอื่น ๆ ที่เกิดขึ้นน้อยหรือน้อยมากหลังผ่าตัดรวมทั้งการติดเชื้อ, การตกเลือดในกรณีที่ทะลุเปลือกลูกตา (scleral perforation), กล้ามเนื้อเคลื่อนหรือหลุดออก, และแม้กระทั่งการเห็นที่แย่ลง
การผ่าตัดกล้ามเนื้อตาสามารถทำให้เกิดแผลเป็น/พังผืดได้ ซึ่งถ้าเป็นมาก ก็อาจจะเห็นเป็นรอยนูนแดง ๆ ที่ตาขาว ซึ่งสามารถลดได้ถ้าใช้ mitomycin C เมื่อผ่าตัด[15]
โดยเกิดขึ้นน้อยครั้งมาก ภาวะแทรกซ้อนที่อาจเป็นอันตรายต่อชีวิตสามารถเกิดขึ้นได้เมื่อกำลังผ่าตัด เนื่องจาก oculocardiac reflex ซึ่งเป็นอัตราการเต้นหัวใจที่ลดลงเนื่องจากการดึงกล้ามเนื้อตาและ/หรือแรงอัดที่ลูกตา
เชิงอรรถและอ้างอิง
[แก้]- ↑ Hertle, Richard. "Eye Muscle Surgery and Infantile Nystagmus Syndrome". American Nystagmus Network. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (Microsoft Word document)เมื่อ August 18, 2016. สืบค้นเมื่อ October 10, 2006.
- ↑ von Noorden, Gunter K. Chapter 26 - Principles of Surgical Treatment. Binocular Vision and Ocular Motility: Theory and management of strabismus. telemedicine.orbis.org. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ March 17, 2016.
{{cite book}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ Leffler, CT; Schwartz, SG; Le, JQ (2017). "American Insight into Strabismus Surgery before 1838". Ophthalmology and Eye Diseases. 9: 1179172117729367.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ "Surgery Encyclopedia - Eye Muscle Surgery". Surgery Encyclopedia. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ August 5, 2017. สืบค้นเมื่อ August 5, 2017.
- ↑
Pfeifer, Wanda L; Scott, William E (MD) (2002). "Strabismus Surgery" (PDF). Insight. 27. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ July 28, 2003.
{{cite journal}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ "Strabismus Surgery". Strabismus. เก็บจากแหล่งเดิมเมื่อ February 8, 2017. สืบค้นเมื่อ November 20, 2017.
- ↑ Parikh, RK; Leffler, CT (July 2013). "Loop suture technique for optional adjustment in strabismus surgery". Middle East African Journal of Ophthalmology. 20 (3). คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ February 1, 2014. สืบค้นเมื่อ November 30, 2017.
- ↑ Kushner, BJ; Fisher, M (1996). "Is alignment within 8 prism diopters of orthotropia a successful outcome for infantile esotropia surgery?". Arch Ophthalmol. 114 (2): 176–180. doi:10.1001/archopht.1996.01100130170010. PMID 8573021.
{{cite journal}}: CS1 maint: multiple names: authors list (ลิงก์) - ↑ Yagasaki, T.; Yokoyama, Y. O.; Maeda, M. (July 2011). "Influence of timing of initial surgery for infantile esotropia on the severity of dissociated vertical deviation". Jpn J Ophthalmol. 55 (4): 383–388. doi:10.1007/s10384-011-0043-1. PMID 21647566.
- ↑ See section "Discussion" in:
Sharma, Pradeep; Thanikachalam, S; Kedar, Sachin; Bhola, Rahul (January–February 2008). "Evaluation of subjective and objective cyclodeviation following oblique muscle weakening procedures". Indian Journal of Ophthalmology. 56 (1): 39–43. doi:10.4103/0301-4738.37594. PMC 2636065. PMID 18158402.
{{cite journal}}: CS1 maint: date format (ลิงก์) CS1 maint: uses authors parameter (ลิงก์) - ↑
Schworm, HD; Eithoff, S; Schaumberger, M; Boergen, KP (February 1997). "Investigations on subjective and objective cyclorotatory changes after inferior oblique muscle recession". Investigative Ophthalmology & Visual Science. Vol. 38 no. 2. pp. 405–412.
{{cite news}}: CS1 maint: uses authors parameter (ลิงก์) - ↑ Khawam, E.; Jaroudi, M.; Abdulaal, M.; Massoud, V.; Alameddine, R.; Maalouf, F. (2013). "Major review: Management of strabismus vertical deviations, A- and V-patterns and cyclotropia occurring after horizontal rectus muscle urgery with or without Oblique Muscle Surgery". Binocul Vis Strabolog Q Simms Romano. 28 (3): 181–192. PMID 24063512.
- ↑ Guthrie, ME; Wright, KW (September 2001). "Congenital esotropia". Ophthalmol Clin North Am. 14 (3): 419–24, viii. doi:10.1016/S0896-1549(05)70239-X. PMID 11705141.
- ↑ 14.0 14.1 Edelman, PM (2010). "Functional benefits of adult strabismus surgery". Am Orthopt J. 60 (60): 43–47. PMID 21061883.
- ↑ Kersey, J. P.; Vivian, A. J. (Jul–Sep 2008). "Mitomycin and amniotic membrane: a new method of reducing adhesions and fibrosis in strabismus surgery". Strabismus. 16 (3): 116–118. doi:10.1080/09273970802405493. PMID 18788060.
{{cite journal}}: CS1 maint: date format (ลิงก์)
แหล่งข้อมูลอื่น
[แก้]- Wright, Kenneth W.; Thompson, Lisa S.; Strube, Yi Ning; Coats, David K. (August 2014). "Novel strabismus surgical techniques—not the standard stuff". Journal of American Association for Pediatric Ophthalmology and Strabismus (JAAPOS). 18 (4): e47. doi:10.1016/j.jaapos.2014.07.152.
- Kushner, Burton J. (2014). "The Benefits, Risks, and Efficacy of Strabismus Surgery in Adults". Optometry and Vision Science. 91 (5): e102–e109. doi:10.1097/OPX.0000000000000248. ISSN 1040-5488. PMID 24739461.
- Engel, JM (September 2012). "Adjustable sutures: an update". Current Opinion in Ophthalmology. 23 (5): 373–6. doi:10.1097/ICU.0b013e3283567321. PMID 22871879.
เว็บไซต์
[แก้]- Strabismus Surgery, Horizontal on EyeWiki from the American Academy of Ophthalmology
- Strabismus Surgery Complications on EyeWiki from the American Academy of Ophthalmology
